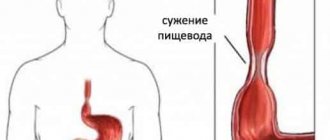
Кандидоз пищевода – поражение пищеварительного тракта дрожжеподобными микроорганизмами.
Для данного вида молочницы характерно заселение микрофлоры пищевода грибками из рода Candida. Гастроэнтерологи отметили, что с каждым годом число заболеваний органов ЖКТ увеличивается, и ведущее место среди них занимает – микозное поражение пищевода, или проще говоря — кандидоз. Это заболевание проявляется у больных, со сниженными защитными функциями организма, ВИЧ положительных пациентов или людей, перенесших операции по трансплантации органов.
Также в группу риска попадают те, кто бесконтрольно принимают антибиотики. Ключевую роль в лечении имеет диета при кандидозе пищевода и использование медикаментозных средств.
Причины развития
Пищеводная трубка может поражаться двумя путями – нисходящим и восходящим. В пищеводе грибок начинает интенсивно размножаться и атаковать слизистую, тем самым провоцируя проявление характерной симптоматики. Также стоит отметить, что поражаться одновременно с пищеводной трубкой могут и другие органы ЖКТ. Кандидоз может начать прогрессировать после:
- употребления в пищу продуктов питания, на которых располагается грибок;
- тесного контакта с пациентом, у которого прогрессирует кандидоз;
- использования предметов гигиены, на которых могут находиться грибковые микроорганизмы.
Стоит отметить, что кандидоз пищевода начнёт развиваться, только если для этого будут благоприятные условия. Главный фактор – это снижение уровня иммунной защиты организма. Если снижается как местный, так и общий иммунитет, то грибки начинают активно размножаться и поражать слизистую органа. К прочим факторам, которые также могут стать причиной прогрессирования недуга, относят следующие:
- наличие в анамнезе сахарного диабета;
- травматизация стенок пищевода слишком твёрдой пищей, горячими или холодными блюдами, химическими веществами;
- симптомы кандидоза пищевода часто проявляются после длительного лечения антибактериальными препаратами другого недуга;
- недоедание;
- питание парентерально;
- интоксикация организма;
- назначение ингаляционных кортикостероидов;
- нарушение функционирования паращитовидных желез и надпочечников;
- снижение кислотности желудочного сока;
- проведение трансплантации органов или же костного мозга;
- проведение антацидной терапии на протяжении длительного промежутка времени;
- нарушение моторики пищевода и органов ЖКТ;
- недостаточное поступление в организм человека белков с пищевыми продуктами;
- иммунодефицитное состояние физиологического типа. В данную группу относят постепенное старение организма человека, период вынашивания ребёнка, а также детский возраст;
- формирование в организме онкологии;
- аллергические заболевания;
- проведение химиотерапии и лучевой терапии;
- дисбиоз слизистых.
Также отдельно стоит выделить группу местных факторов риска развития недуга. К таковым относят формирование полипов, ахалазию, ожог слизистой.
Как грибок попадает в пищевод
Микроорганизмы рода Кандида, способные вызвать грибок пищевода и другие заболевания (ротовой полости, мочеполовой системы, внутренних органов, кожи и ногтей), постоянно присутствуют на слизистых внутри организма или попадают внутрь с продуктами питания, при непосредственном контакте с носителем (например, при поцелуе).
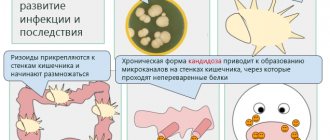
При кандидозе пищевода основным источником грибковой инфекции становится кишечник, откуда она «поднимается» по пищеварительному тракту и желудку вверх, (восходящий путь заражения).
Строение желудочно-кишечного тракта. Нажмите на фото для увеличения
Одновременно идет активное заселение ближайших слизистых грибками, попадающими внутрь из ротовой полости (с овощами и фруктами, сладкими кисломолочными продуктами и т. д.) (нисходящий путь).
В обычных условиях иммунная защита организма сдерживает патогенность микроорганизма (его способность к росту и размножению, освоению тканей хозяина), в благоприятных для грибка – любое количество клеток может прикрепиться к слизистой и образовать колонию, очаг кандидоза.
Симптомы
На ранних этапах появления болезни ее сложно диагностировать, поскольку симптомы недуга выражены очень слабо. Единственным, что может сигнализировать о кандидозе, является резкое снижение аппетита и общее недомогание, развивающееся на фоне нарушения обмена веществ. Многие люди могут даже не подозревать о недуге, особенно если у них иммунодефицит.
Однако эти же признаки свойственны многим другим заболеваниям, поэтому важно провести дополнительное исследование (посев на микрофлору), о котором речь пойдет чуть ниже.
Также к числу возможных симптомов относятся:
- изжога (в ряде случаев с нарушением функции глотания);
- повышение температуры тела и рвота (преимущественно в вечернее и ночное время). Рвотные массы будут содержать белесые пленки небольших размеров;
- болевые ощущения в верхней части живота;
- диарея, при которой в каловых массах будет светлая слизь с примесью крови;
- образование белых пятен на небе, деснах и языке, если инфекция начнет прогрессировать и распространяться из пищевода в полость рта.
Если лечение не начать вовремя, то стенки пищевода покроются небольшими язвами или, что еще хуже, ткани начнут отмирать (некроз, во многих случаях необратимый). Также велик риск того, что присоединится вторичная инфекция, а это только усугубит течение заболевания, потребует дополнительной диагностики и, соответственно, более интенсивного курса лечения.
Если врач заподозрил, что пациент страдает от кандидоза пищевода, то он в первую очередь назначает эндоскопическое исследование, а также выполняет посев на микрофлору. Это поможет выявить степень заболевания, которых существует три:
- катаральный эзофагит;
- фибринозный эзофагит;
- фибринозно-эрозивный эзофагит.
Характерные симптомы
Выраженность симптомов почти не связана со степенями тяжести заболевания – явные признаки могут появиться в самом начале процесса или после того, как грибок разрастается настолько, что физически мешает пищеводу нормально функционировать.
У 25–30% больных заболевание протекает без каких-либо симптомов и до определенного момента (пока грибок не захватит большую часть органа) никак не влияет на самочувствие больного.
При масштабном распространении инфекции у больного появляются затруднения, связанные с глотанием пищи. Процесс становится болезненным, одновременно развивается отвращение к еде, появляется тошнота и неудержимая рвота творожистым содержимым и кандидозными пленками.
Дальнейшее развитие заболевания сопровождается острым отравлением токсинами грибка, лихорадкой (внезапные скачки температуры до 39–40°С), расстройствами стула (диарея с кровью и слизью), резким снижением веса, вызванным отвращением к пище. Больной мало двигается из-за физического истощения и общей интоксикации.
Токсины, выделяемые Candida. Нажмите на фото для увеличения
Кандидоз пищевода сопровождается более или менее выраженными проявлениями заболеваний желудочно-кишечного тракта:
- гастрита;
- дуоденита;
- энтероколита;
- диспепсии с несварением, вздутием, отрыжкой, изжогой, тошнотой, диареей с кровью и слизью.
На этом фоне выделяют некоторые симптомы, характерные для грибкового поражения пищевода:
- Затрудненное, болезненное глотание.
- Снижение аппетита до полного его отсутствия.
- Снижение веса, физическое истощение, обезвоживание.
- Неукротимая рвота с выделением многочисленных белесых пленок или творожистого содержимого пищевода.
- Не связанная с глотанием боль и тяжесть за грудиной.
- Непроходимость органа.
Грибковое заболевание пищевода осложняется до:
- присоединения вторичной бактериальной инфекции и развития острого гнойного воспаления (флегмоны);
- сосудистых кровотечений;
- прорывов (прободений) стенки органа;
- кандидозного сепсиса (масштабное воспаление в ответ на распространившуюся грибковую инфекцию) и летального исхода в итоге.
Степени тяжести
Как будет протекать кандидоз пищевода, зависит от распространения инфекции по слизистой, площади пораженной поверхности, проникновения Кандиды вглубь эпидермиса и других тканей. Сочетание этих факторов определяет степень тяжести заболевания.
| 1 степень | Грибок внедряется в клетки поверхностного эпителия, образуя редкие белесые паутинки, пятна и островки, разбросанные по слизистой пищевода |
| 2 степень | Патогенные формы Кандиды (удлиненные клетки, псевдомицелий) прорастают вглубь слизистой оболочки, один за другим захватывая ее слои На внутренней поверхности появляются обширные, разросшиеся пленки и налет грибка |
| 3 степень | Грибок осваивает сосуды и ткани, расположенные вне пищевода Процесс сопровождается появлением некротических язв (участков мертвой ткани), осложняется присоединением бактериальной инфекции (флегмона), кровотечениями из сосудов и разрывами поврежденной слизистой В просвете органа, помимо слившегося налета и выдающихся над поверхностью островков грибка, образуются многочисленные пленки (псевдомембраны), перекрывающие просвет пищевода и затрудняющие глотание |
Осложнения
В человеческом организме, грибки сначала прилипают к стенкам пищевода, внедряются в эпителиальные ткани, через капилляры входят в кровеносное русло. Инфекция перемещается с кровью по организму, захватывая новые структуры в теле человека.
На первой стадии инфекция захватывает только поверхностный слой слизистых покровов. Кандидоз пищевода 2 степени характеризуется внедрением грибковых микроорганизмов во внутренние слои стенок органа. При запущенном заболевании грибковая бахрома способна разрастись так, что просвет пищевода окажется закупоренной.
Запущенное кандидозное поражение пищевода может вызвать следующие осложнения:
- кровотечениями изо рта;
- кишечная непроходимость;
- перфорация пищеводных стенок;
- гастрит;
- язва желудка;
- сепсис;
- некрозом пищеводных тканей.
Вышеперечисленные осложнения несут опасность для жизни человека. Плачевных последствий можно избежать, своевременно начав терапию.
В чем опасность?
Микоз пищевода – опасное, трудно диагностируемое заболевание. Грибковое поражение желудочно-кишечного тракта у больных часто вызывает тяжелые осложнения.
Какие бывают осложнения при молочнице пищевода:
- Стриктура. Для диагностики этого осложнения используется рентген с контрастированием. Рубцовые изменения сужают просвет органа и ведут к алиментарной дистрофии (истощению). Осложнение встречается у 8-10% пациентов.
- Кровотечение. Развивается из-за контактной кровоточивости истончённой слизистой пищевода. Хроническая кровопотеря ведет к анемии.
- Перфорация пищевода. Характеризуется интенсивной болью и подкожной эмфиземой (скопление воздуха).
- Распространение кандидоза на другие органы ЖКТ.
- Сепсис. Кандидозная форма заражения крови тяжело поддается терапии.
Состояние слизистой пищевода при кандидозе ухудшается с каждым днем. Она истончается, а сосуды зияют на ее поверхности.
Питание при микозе пищевода
При заболеваниях органов ЖКТ диета должна быть щадящей, чтобы как можно меньше раздражать воспаленные участки пищеварительного тракта.
Исключают:
- грубую и твердую пищу;
- горячее, холодное;
- кислое, острое, соленое;
- алкоголь, газированные напитки, цельное молоко;
- жирное, жареное.
Рацион должен состоять из овощей, несладких фруктов – источника клетчатки, белковых продуктов, круп, растительных масел. Сахар и мучное содержат простые углеводы, которые служат пищей для грибков, поэтому употребление ограничивают до минимума.
Важно. Прием бифидобактерий в виде препаратов или в составе кисломолочных продуктов поможет нормализовать микрофлору в пищеводе.
Еду готовят варкой, тушением или на пару, измельчают до состояния пюре. Принимают пищу небольшими порциями. Дефицит необходимых микроэлементов восполняют витаминными комплексами.
Диагностика
Диагностику кандидоза осуществляют с помощью эзофагоскопии, метода с использованием специального оптического прибора. Он позволяет оценить, насколько поражена слизистая пищевода.
Характерные признаки кандидоза при эзофагоскопии:
- На слизистой – белесый или желтоватый налет в виде паутины, рыхлых округлых или овальных бляшек, сероватых бахромчатых лент.
- Внутренняя поверхность отечная, красная, легко травмируется и кровоточит.
- Под налетом обнаруживают язвы и эрозии разных размеров.
Для определения локализации, разновидности грибка пищевода и его чувствительности к медикаментам:
- Окрашивают соскоб слизистой (биоптат), взятый из пищевода с помощью специальной цитологической щетки (ее вводят через ротовое или носовое отверстие). При положительном результате в мазке обнаруживают круглые или овальные клетки Кандиды и нитчатый псевдомицелий.
- Окрашивают биологический материал (кусочек ткани, биоптат) с помощью специальных красителей (ШИК-реакция на мукополисахариды), определяя, насколько глубоко грибок внедрился в слизистую пищевода.
- Делают посев материала (соскоба со стенок) в питательную среду, определяя степень чувствительности (поддается лечению) или резистентности (не поддается) грибка к различным медикаментам.
Степень поражения пищевода при кандидозе
Принято разделять на три группы степень поражения стенок пищевода:
- Налеты белого цвета, одиночные, разбросаны. Поражен поверхностный слизистый слой.
- Налеты похожи на пленки, иногда обширные по площади в виде округлых бляшек диаметром от 1 до 5 мм. Затронут подслизистый слой.
- Наложения представлены фибриновой сеточкой с включением клеток выпота и некротизированной слизистой оболочки. Псевдомицелий глубоко проник в мышечный слой.
Напомним, что схожие эндоскопические изменения могут наблюдаться при рефлюкс-эзофагите, пищеводе Барретта, герпес-эзофагите, плоских лейкоплакиях, красном плоском лишае, ожоге или опухоли пищевода. Поэтому, диагностика кандидоза пищевода основана на эндоскопическом исследовании и лабораторном изучении биопсийных материалов из пораженных участков. Необходимо учитывать, что при однократной биопсии чувствительность лабораторных методов недостаточна.
Как лечить кандидоз пищевода
Проводят лечение кандидоза пищевода при помощи противогрибковых (противомикотических) средств и иммуностимуляторов. Противомикотические вещества назначаются, исходя из результатов проведенных лабораторных исследования и выявленных резистентных и нерезистентных видов чувствительности к различным препаратам.
Иммуностимулирующие вещества назначаются лишь после выявления нарушений в функционировании иммунной системы, поскольку различные виды этих препаратов имеют разную степень воздействия на функциональные звенья иммунитета человека.
При определении у человека кандидоза пищевода — необходимо выявить и вылечить кандидоз в других органах пищеварительной системы. Без такой терапии лечить кандидоз в пищеводе будет практически невозможно, поскольку будет проходить постоянное инфицирование из других органов.
Арсенал противогрибковых средств достаточно обширен. Для лечения кандидозных поражений пищевода первоначально проводят пероральную терапию, внутривенное введение препаратов используют в рефрактерных случаях протекания болезни.
Медикаменты
Прежде, чем лечить кандидоз, больной обязательно проходит комплексное обследование. С помощью диагностики можно подтвердить либо опровергнуть диагноз. В зависимости от результатов обследования назначается схема лечения. Как правило, она включает такие препараты:
- Анаферон. Иммуномодулятор применяется при комплексном лечении вирусного бронхита, ОРЗ, пневмонии, ОРВИ, герпеса, разных иммунодефицитных состояний. Большие плюсы лекарства – его гомеопатическое происхождение и яркое противовирусное действие. Недостатков Анаферона, согласно отзывам, не выявлено.
- Энтеросгель. Энтеросорбент имеет вид пасты, не имеющей вкуса или запаха. Препарат помогает очистить организм от аллергенов, патогенных бактерий, шлаков и токсинов. Преимущество медикамента заключается в минимальном списке побочных эффектов, которые проявляются исключительно в единичных случаях. Минусом Энтеросгеля является высокая стоимость.
- Иммунал. Данное средство обладает противовирусным, противовоспалительным, иммуностимулирующим действие. Ключевым компонентов препарата служит эхинацея. Иммунал применяется для укрепления иммунитета при разных заболеваниях, включая кандидоз. Плюсом препарата является универсальность в терапии разных патологий, кроме того, им можно лечить даже маленьких детей. Недостаток медикамента – относительная дороговизна, запрет на использование людьми со СПИДом и аутоиммунными недугами.
Противогрибковые препараты
Больным с умеренной степенью тяжести грибкового поражения пищевода и незначительными нарушениями работы иммунной системы показан краткий курс терапевтических препаратов. Как правило, антимикотическое лечение проходит в данном случае с использованием абсорбируемой группы средств в виде орального азола. Лечить кандидоз пищевода, как правило, начинают одним из таких лекарств:
- Кетоконазол. Начинает действовать уже после первого приема и дает прекрасный эффект при лечении повреждения пищевода. Активное вещество отлично всасывается в ЖКТ при наличии оптимальной кислой среды. Недостаток препарата – его неэффективность при кислотно-щелочном дисбалансе. Плюсом Кетоконазола считается быстрое действие.
- Клотримазол. Данный препарат относится к противогрибковым средствам широкого спектра действия и выпускается в форме анальных, вагинальных суппозиториев, раствора, и пр. Лекарство нарушает жизнедеятельность патогенных грибков, провоцирующих воспалительных процесс в пищеводе. Недостатком препарата является запрет на его применение детям до 12 лет, а также при наличии расстройства пищеварения. Большие плюсы Клотримазола – эффективность и скорость действия.
- Флуконазол. Является водорастворимой формой Триазола. Как и Кетоконазол, Флуконазол будет эффективным лишь при нормальном уровне кислотности желудочного сока. Максимально действенен препарат для терапии кандидоза пищевода, чем других органов ЖКТ. Минус Флуконазола в наличии множества побочных эффектов. Преимуществом медикамента считается скорость действия и стойкий эффект.
Диагностика микоза пищевода
Диагностикой и лечением начальных стадий заболеваний ЖКТ занимается врач-гастроэнтеролог. Проявления грибка в пищеводе не специфичны, поэтому проводят инструментальные исследования:
- Рентгеноскопию с контрастом. Определяют неровность контуров, сужение пищевода, схождение или сближение складок внутреннего слоя, эрозии, язвы, нарушение моторики.
- Эзофагоскопию. Применяют как метод диагностики, так и лечения. Оптический прибор вводят в полость пищевода, осматривают поверхность слизистой. Одновременно осуществляют забор материала для определения вида возбудителя.
- Полученный биоматериал исследуют цитологическими методами, посевом в культуральную среду и микроскопией. Выявляют резистентность микроорганизма к лекарственным препаратам.
- Эндоскопическую ультрасонографию. Ультразвуковой датчик вводят в пищеводный канал, исследуют его глубокие слои.
- Виртуальную эндоскопию, магнито-резонансное исследование. Достоинства методов – неинвазивность и высокая информативность, недостаток – невозможность взять биопробы для анализа.
Для дифференцирования микоза от других поражений пищевода – ожога, рефлюкс-эзофагита, опухоли, варикозного расширения вен, язвы, красного плоского лишая, плоской лейкоплакии – биопсию проводят несколько раз.
Микоз пищевода редко встречается как самостоятельное заболевание, поэтому врач назначает комплексное обследование больного:
- анализ крови общий и на гликогемоглобин, для определения уровня сахара;
- анализ на ВИЧ;
- рентген легких;
- колоноскопию;
- УЗИ органов.
Уточнив диагноз, врач назначает оптимальную схему лечения.
Питание и диета
Питание при грибковой инфекции способно остановить размножение спор или, наоборот, ускорить. Ему надо уделить отдельное внимание и узнать, что можно есть при кандидозе, а что нельзя. Диета ускоряет процесс лечения, а также является профилактической мерой для предотвращения рецидивов.
Питание при кандидозе пищевода имеет два основных правила. Первое – это прием только жидкой, мягкой и пюреобразной пищи. Нужно исключить любые твердые продукты, которые могут поцарапать и без того больной орган. Необходимо готовить жидкие каши из рисовой, манной или овсяной крупы, а супы измельчать блендером. Второе – отказ от запрещенных продуктов. Из рациона надо вычеркнуть любые блюда, негативно сказывающиеся на терапии. К списку запрещенной еды можно отнести:
- дрожжевые изделия, в том числе хлеб;
- жирная, острая, соленая и кислая пища;
- грибы любых видов;
- копченые колбасы и другие подобные продуты;
- приправы и горчица;
- сладкая газировка, алкогольные напитки;
- шоколад, сахар;
- цитрусовые;
- кислые ягоды;
- крепкий чай и кофе.
Не стоит пугаться – данные продукты необходимо исключить только в период обострения. Когда болезнь начнет отступать, привычную еду можно кушать в небольших количествах и следить за реакцией организма. Длительность лечебной диеты – от 1 месяца. Первое время подобного питания возможно появление апатии, слабости и снижение концентрации. Это объясняется нехваткой углеводов, но подобное состояние проходит в течение 7-10 дней.
Лечение
При появлении первых подозрений на кандидоз пищевода нужно обратиться к врачу-гастроэнтерологу для получения квалифицированной помощи.
Медикаментозное
Чем раньше был поставлен диагноз, тем скорее можно начать медикаментозную терапию, которая основывается на приёме иммуностимуляторов и противогрибковых препаратов. Если начать терапию на ранних стадиях развития заболевания, то можно не допустить обильного разрастания спор в желудочно-кишечном тракте с последующим генерализированным кандидозом.
Чтобы добиться скорейшего выздоровления, назначаются препараты, направленные на борьбу с грибами (антимикозные средства). Особенность таких медикаментов заключается в том, что они плохо всасываются через стенки органов желудочно-кишечного тракта, осуществляя местное воздействие на патогенные разрастания.
Для медикаментозного воздействия могут быть назначены следующие препараты:
- Флуконазол;
- Леворин;
- Нистатин;
- Пимафуцин.
Фото-галерея: препараты, назначаемые при кандидозе пищевода
Леворин
Нистатин
Флуконазол
Дозировку всех вышеупомянутых средств устанавливает лечащий врач – она зависит от степени распространённости гриба в пищеводе, особенностей организма больного и восприимчивости его к конкретным медикаментам.
Наряду с антигрибковыми средствами, могут быть назначены эубиотики, которые направлены на восстановление микрофлоры желудочно-кишечного тракта после перенесения недуга. Их приём начинается после окончания терапии и продолжается в течение нескольких недель. Среди эубиотических препаратов следует выделить:
- Линекс;
- Бактисубтил.
Особенности диетического питания
Диета при таком заболевании – это обязательная мера, которая является частью лечебного процесса и ускоряет выздоровление. При этом следует строго отделять продукты питания, которые оказывают негативное воздействие при данных условиях, от тех, что способствуют восстановлению организма.
Необходимо понимать, что грибки Candida обильно размножаются в случае нарушения правил питания. Из рациона больного должны быть исключены: дрожжи, уксус, сахар и содержащие эти компоненты блюда, молочные и кисломолочные продукты.
Под запретом вся богатая углеводами пища:
- хлеб и другая выпечка;
- алкогольные напитки;
- шоколад;
- грибы в сыром виде;
- мёд;
- сухофрукты;
- картофель.
Запрещённые продукты на фото
Картофель
Мёд
Грибы
Шоколад
Алкоголь
Хлеб
Недопустимо употребление сладких фруктов и цитрусовых – эта пища способствует развитию грибков. Во время лечения всё вышеперечисленное должно быть полностью исключено из рациона, а спустя какое-то время после выздоровления продукты могут вводиться в систему питания постепенно и в небольших количествах.
Стимулировать работу пищеварительной системы следует при помощи развития в организме здоровых, «дружественных» бактерий, которые содержатся в продуктах, состоящих из грубой клетчатки.
Так как процесс медикаментозного лечения осуществляется с помощью антимикотических средств, в организме больного снижается содержание витамина К, что может привести к кровотечениям. Получить необходимый компонент возможно из круп с низким содержанием клейковины, к ним относятся:
- просо;
- гречка;
- рис бурый.
Много необходимого витамина присутствует в зелени, землянике, люцерне и других растениях. Также необходимо употреблять различные иммуностимулирующие вещества, например, чай комбуча, который следует включить в рацион.
Зачастую больные кандидозом пищевода в период лечения и диетического питания испытывают значительный дискомфорт и слабость, несмотря на то, что ограничений по потреблению мяса и другой белковой пищи фактически нет. Спустя какое-то время организм начнёт привыкать к установленным ограничениям, и состояние улучшится.
Народные методы
Следует понимать, что средства народной медицины не могут являться единственным инструментом терапевтического воздействия при кандидозе пищевода. Такие препараты зачастую применяют для симптоматического лечения, стимулирования организма и укрепления иммунитета. В рамках вспомогательного лечения возможно применение различных отваров и настоев, которые будут благоприятно воздействовать на ход выздоровления.
Среди наиболее популярных и действенных народных рецептов следует отметить следующие:
- при наличии сильных болезненных ощущений незаменимыми окажутся отвары ромашки, коры дуба или календулы. Приготовить их очень просто: столовая ложка сухого сырья заливается стаканом чистой воды и проваривается на водяной бане примерно четверть часа. После остывания состав процеживается. Такие средства также помогают справиться с воспалительными процессами;
- настойка чайного гриба. Средство готовится следующим образом: гриб помещается в банку и заливается сладким чаем (на литр воды необходимо 10 г заварки и до 100 г сахарного песка), после чего оставляется в тёмном место на неделю. Готовый настой принимают по стакану ежедневно, разделяя этот объем на 4 приёма.
Народные средства лечения на фото
Кора дуба
Отвар календулы
Отвар ромашки
Настойка чайного гриба
Народные средства
Традиционное лечение кандидоза пищевода народными средствами дополняет противогрибковую терапию:
- При сочетанном поражении пищевода и ротовой полости народные целители рекомендуют раствор пищевой соды. 1 ложку соды разбавляют стаканом воды. Орошают рот 2-3 раза в день после еды.
- Хороший результат при кандидозе пищевода дает настойка прополиса. Принимают по 3 чайных ложки 3-4 раза в сутки.
- Аптечная ромашка дает хороший противовоспалительный эффект. Применяют водные настои. 2 столовых ложки растительного сырья заливают 1 литром кипятка и настаивают 2-3 часа. Пьют по 1/3 стакана 3 раза в сутки на протяжении всего лечения.
- Внутрь также принимают спиртовой раствор хлорофиллипта. Чайную ложку настойки разводят в 1/3 стакана воды. Пьют за полчаса до еды 3 раза в сутки.
- Пораженные миндалины смазывают лавандовым маслом. Эфиры растения обладают обволакивающим и ранозаживляющим эффектом.
Симптомы кандидоза
Среди заболеваний гастроэнтерологии кандидоз пищевода диагностировать наиболее трудно. Ведь степень поражения стенок пищевода и то, что ощущает больной не соответствуют друг другу.
Треть заболевших никакие симптомы не беспокоят, при развитии патологии люди не догадывается о своей болезни. Есть признаки, по которым можно выявить заболевание. О кандидозе пищевода говорят такие симптомы:
- Изжога.
- Отсутствие аппетита.
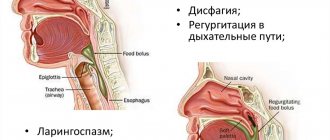
- Дисфагия — неправильный процесс глотания пищи.
- Одинофагия — боль при глотании.
- Частое проявление тошноты и рвоты.
- Боли в области желудка и груди.
- Жидкий стул.
- Беспричинное повышение температуры.
Хочется обратить внимание на симптомы рвоты и болей при глотании, которые способны проявляться незначительно, а могут быть настолько ярко выраженными, что принимать пищу и пить воду станет невозможно. А при тошноте и рвоте в рвотной массе присутствуют специфические белесые пленки.
В жидком стуле наблюдаются кровяные вкрапления. При потере аппетита уменьшается масса тела. При кандидозе пищевода характерным сопутствующим заболеванием является молочница полости рта.
Это заболевание начинается с проникновение на слизистую полость, далее попадает вглубь ткани. Образующиеся пленки способны закрывать просвет пищевода, а в самом пищеводе и на его стенках появляются язвы и некротического вида участки. Это означает добавление бактериальной инфекции. Кандидоз пищевода имеет осложнения, но проявляются они в меньшей степени, по сравнению с кандидозом кишечника, заключаются в развитии язв, кровотечениях и некрозе тканей.
Проявляется заболевание очагами желтого или белого цвета на пораженных стенках пищевода. Эти зоны приподняты, спустя некоторое время способны сливаться. Внутрь соединений попадают колонии грибка, проникая в сосуды и мышечные ткани.
Состав налета ⏤ клетки эпителия, перемешанные с грибками, бактериями и воспаленными клетками. При анализе микроскопии находят характерные нити с мицелиями грибка. Характерна дрожжеподобная структура и равномерный цвет предмета исследования. По степени тяжести кандидоз пищевода делят на три группы:
Первая. Присутствуют белосоватые налеты с псевдомицелием грибка между клеток эпителия.
Вторая. Налеты образуют пленку и обширные поля, сливаясь воедино. При этом псевдомицелий грибка проникает глубже, в слой подслизистой ткани.
Третья. Псевдомембранный тип отложений, а грибок проникает внутрь мышечной ткани.
Профилактика
Для того чтобы уменьшить риск заболевания, необходимо:
- Соблюдать правила личной гигиены и регулярно чистить зубы;
- Ограничить употребление сладостей;
- Регулярно проходить осмотр у стоматолога;
- При употреблении антибиотиков принимать противогрибковые препараты и эубиотики (биологически активные добавки к пище).
- Общеукрепляющие мероприятия для повышения иммунитета.
Лечение кандидоза пищевода требует ответственности пациента, так как последствия и осложнения грозят ухудшением состояния и рецидивами. Подтвердить успех терапии помогают инструментальные исследования и точная диагностика.
Причины кандидоза
Проведенные в медицинской сфере исследования показывают статистику: у четверти людей грибок candida находится в полости рта, а у восьмых из десяти он находится в кишечнике.
Есть ряд факторов и условий при возникновении которых грибок развивается и размножается, создавая колонии, поражающие органы.
В организм инфекция проникает из окружающей среды. Например, это происходит при:
- питании зараженными продуктами;
- использование бытовых предметов, которые были заражены;
- прямом контакте с больным.
Противогрибковая диета
Одной из самых важных частей терапии – это питание. К сожалению, без соблюдения определенных правил, невозможно полностью избавиться от недуга и восстановиться. Ежедневный рацион должен быть питательным и сбалансированным. В нем должны отсутствовать тяжелые углеводы, которые затрудняют пищеварение и длительно перевариваются. Больному необходимо отказаться от курения, употребления спиртных напитков, они будут только ухудшать состояние здоровья. При соблюдении диеты необходимо включить такие продукты, как:
- овсянка;
- квашеные овощи;
- кефир с маленьким содержанием жирности;
- натуральные йогурты.
При невозможности глотать самостоятельно, всю еду перед употреблением мелко измельчают до консистенции пюре. Все блюда готовятся на пару или просто отвариваются. Не должно быть в рационе жирной, острой пищи, исключить любые специи. Температура употребляемых блюд не должна быть сильно горячей или холодной. Это поможет снизить раздражение слизистой. Также помочь в улучшении работы пищеварения может обычный кисель или овсяный отвар. Больному обязательно нужно следить за тем, чтобы в ежедневном рационе присутствовали все необходимые для нормального функционирования витамины и микроэлементы. Стараться есть продукты, не раздражающие кишечник и пищевод, обязательно включать фрукты и овощи. В них содержатся витамины и минералы различных групп.
Для питания нужно подбирать блюла, которые не раздражают пищевод
Грибковые поражения желудочно-кишечного тракта
Сегодня человечество переживает эпидемию оппортунистических инфекций, среди которых микозам принадлежит одно из ведущих мест. По данным ВОЗ, в последнее десятилетие около 20% населения мира страдает микозами [1]. Микозы – инфекционные заболевания, этиологическим возбудителем которых являются грибы. Чаще всего микозом болеют люди, имеющие первичные или вторичные иммунодефицитные состояния [2]. Микоз относится к оппортунистическим инфекциям [3, 4]. Грибы – низшие растения (более 100 тыс. видов), лишенные хлорофилла, поэтому для их существования требуются готовые органические вещества. Подавляющее большинство грибов относится к сапрофитам, меньшая часть из них – паразиты человека и животных. Около 500 видов грибов могут вызывать инфекционные болезни у человека. Чаще всего у человека встречаются дрожжеподобные С. albicans [5]. Кандидоз – антропонозный микоз, характеризующийся поражением слизистых оболочек и кожи. Поражения у человека вызывают С. albicans (более 90% поражений), С. tropicalis, С. krusei, С. lusitaniae, С. parapsilosis, С. kefyr, С. guilliermondii и др. [6–8]. В начале XX в. кандидозы наблюдали сравнительно редко. С началом применения антибиотиков и по настоящее время заболеваемость кандидозами значительно возросла и продолжает расти. Немаловажное значение в развитии кандидозов имеет неблагоприятная экологическая обстановка, оказывающая отрицательное воздействие на иммунную систему организма человека [9]. Кандидоз обычно возникает эндогенно в результате дисфункций иммунной системы и дисметаболических расстройств в организме. В последние годы кандиды являются наиболее распространенными возбудителями оппортунистических микозов [4]. При поражении организма кандидами возможно развитие тяжелых висцеральных форм, чаще с вовлечением легких и органов пищеварения и других систем организма. Кандидоз может носить системный характер и стать диссеминированным (массивный рост возбудителя в организме) и принять картину грибкового сепсиса с поражением всех органов (почек, сердца, селезенки, мозга), а иногда с развитием септического шока [10]. Чаще эта форма кандидоза поражает больных с последней стадией рака и СПИДа [11, 12]. Этиология и патогенез
Наиболее часто встречающийся возбудитель микозов С. albicans – нормальный комменсал полости рта, ЖКТ, влагалища и иногда кожи. С. albicans относятся к условно-патогенным микроорганизмам с высоким уровнем носительства и с выраженной тенденцией к его повышению: если в 1920-е гг. носительство на слизистой ротовой полости составляло10%, то в 1960–1970-е гг. возросло до 46–52% [13]. Во многих исследованиях показано, что любые нарушения резистентности организма или изменения нормального микробного ценоза кишечника могут приводить к развитию заболевания – кандидоза [14]. Кожные покровы и слизистые оболочки являются «открытыми системами» макроорганизма, непрерывно контактирующими с окружающей средой. В свою очередь Candida spp. широко распространены в природе, часто контаминируют почву, воду, продукты питания, бытовые поверхности. Частый контакт человека с Candida spp. объясняет значительную распространенность транзиторного кандидоносительства в популяции людей. По статистическим данным, среди населения стран Европы кандиды выделяются в кале у 65–80%. Как условно-патогенный представитель микрофлоры человека грибы не представляют серьезную угрозу здоровью иммуннокомпетентного человека [15]. В то же время на фоне увеличения числа пациентов с нарушениями в системах антимикробной резистентности наблюдается значительный рост заболеваемости кандидозом [16]. Многие исследователи связывают рост кандидозов с факторами риска, к которым относят детский и старческий возраст, терапию глюкокортикостероидами и антибактериальными препаратами, интенсивную цитостатическую полихимиотерапию, сахарный диабет и другие заболевания эндокринной системы, СПИД, тяжелые истощающие заболевания, нарушение трофологического статуса, генетически детерминированные иммунодефициты [17–19]. Первичное инфицирование организма человека кандидами происходит при прохождении через родовые пути матери, о чем свидетельствуют высокая частота выделения Candida у новорожденных (до 58%) и почти полное совпадение видового состава Candida у ребенка и матери. Инфицированию способствует увеличенная частота носительства и кандидоза влагалища в последней трети беременности. Имеются сведения о передаче грибов рода Candida при кормлении грудью [20]. Грибы, паразитирующие на коже человека, питаются частицами эпидермиса, роговыми массами ногтевых пластинок, а продукты их жизни – белки вызывают аллергическую реакцию. Фактором патогенности грибов рода Candida является их способность к адгезии и инвазии с последующим цитолизом ткани, а затем и к лимфогематогенной диссеминации [21]. Candida spp. способны к инвазивному процессу в слизистых оболочках, в первую очередь представленных многослойным плоским эпителием, реже – однослойным цилиндрическим. Чаще всего инвазивный микотический процесс наблюдается в полости рта, пищеводе, желудке и кишечнике. Доказано, что даже без внедрения вглубь эпителия Candida spp. [22] могут вызывать патологию – неинвазивную форму кандидоза. Контакт поверхностных и корпускулярных антигенов гриба с имммунокомпетентными клетками макроорганизма может привести к выработке повышенных количеств специфических IgE и сенсибилизированных лимфоцитов, что служит патогенетической основой для микогенной сенсибилизации. Аллергенами у Candida albicans являются и первичные метаболиты – алкогольдегидрогеназа и кислый P2-протеин. Это потенциально опасно в плане развития микогенных аллергических заболеваний: специфической бронхиальной астмы, атопического дерматита, крапивницы. Резорбция в кишечнике продуктов метаболизма грибов рода Candida – его плазмокоагулаза, протеазы, липофосфорилазы, гемолизин и эндотоксины могут вызвать специфическую интоксикацию и вторичный иммунодефицит [23]. За счет взаимодействия с представителями облигатной нормобиоты и условно-патогенными микроорганизмами Candida spp. могут индуцировать дисбиоз и микст-инфекцию слизистых оболочек. Ключевым фактором начала инфекционного кандидозного процесса является нарушение неспецифической и специфической резистентности организма как на местном, так и на общем уровне [23]. К факторам неспецифической резистентности традиционно относят адекватный баланс десквамации и регенерации эпителиоцитов, мукополисахариды слизи, нормальную микробиоту слизистых оболочек (Bifidobacterium spp., Lactobacillus spp., Escherichia coli, Peptostreptococcus spp.), перистальтическую активность и кислотно-ферментативный барьер пищеварительного тракта. Показано, например, что лечение больных препаратами, содержащими бифидобактерии, значительно снижает содержание грибов рода Candida в кале больных [24]. К неспецифическим факторам относят также секреторный IgA, лизоцим, трансферрин, компоненты комплемента. Однако наиболее важны число и функция полиморфноядерных мононуклеарных фагоцитов, в частности их способность к хемотаксису, аттракции, килингу и презентированию грибкового антигена. Именно в условиях нейтропении развиваются жизнеугрожающие формы кандидоза, включая висцеральные поражения (печени, желчного пузыря, поджелудочной железы) [11]. Специфический иммунный ответ при кандидозе представлен наработкой специфических противокандидозных антител классов IgA, IgG, IgM, инактивирующих ферменты инвазии и эндотоксины гриба, а также вместе с компонентами комплемента участвующих в опсонизации [25, 26]. Конфликт между факторами патогенности гриба и факторами антифунгальной резистентности приводит к развитию той или иной формы кандидоза. Механизмы патогенеза 2-х принципиально различных форм кандидоза (инвазивного и неинвазивного) легли в основу классификации кандидоза кишечника.
Клинические формы
Для практических целей необходимо выделять 3 формы поражения: – инвазивный диффузный; – фокальный (вторичный при язве двенадцатиперстной кишки, неспецифическом язвенном колите); – неинвазивный (так называемый кандидозный дисбиоз) [27]. Довольно часто кандидоз органов пищеварения протекает в виде микст-инфекции: Candida-бактериальной, Candida-герпетической, Candida-протозойной, что делает клиническую картину заболевания довольно вариабельной. Частота микст-инфекции при дисбиозе кишечника с повышенной пролиферацией грибов рода Candida, по некоторым данным, составляет 63%. При этом чаще обнаруживают ассоциацию со значительным количеством бактерий с так называемым протеолитическим основным путем метаболизма (условно-патогенными): Escherichia coli, Ristella, Clostridium perfringens, Klebsiella, Morganella, Bacteroides, Staphylococcus aureus, Pseudomonas aeruginosa [28]. Среди всех локализаций кандидоза пищеварительного тракта
орофарингеальная локализация
занимает 1-е место [29]. Кандидозный стоматит у новорожденных — распространенное заболевание. В первые дни после рождения слизистые ребенка устойчивы к грибам. В дальнейшем недостаточная секреция IgA и постепенное снижение антимикробного иммунитета, переданного от матери, приводят к высокой заболеваемости [30, 31]. Оральный (орофарингеальный) кандидоз – широко распространенный микоз у лиц, страдающих различными формами иммунодефицитов, прежде всего СПИДом и гемобластозами, причем гастроинтестинальная локализация кандидоза у больных СПИДом может быть источником кандидемии, которая у таких больных при других локализациях кандидоза встречается всего в 1% случаев [32, 33]. Частым микозом пищеварительного тракта является
кандидоз пищевода,
который регистрируют как у иммунокомпетентных, так и (гораздо чаще) у иммунокомпрометированных лиц [34]. Кандидозный эзофагит в стационарах общего профиля встречается у 1,3–2,8% больных, в отделениях трансплантации — у 4%, при диссеминированном карциноматозе — у 2,8–6,7%. Это заболевание протекает часто без субъективных жалоб и выявляется случайно при «сплошных» исследованиях населения в 1–7% случаев. Иногда больные отмечают боль и дискомфорт при прохождении твердой и жидкой пищи, дисфагию, гиперсаливацию. По глубине поражения эндоскопически выделяют 4 типа — от легкого отека, гиперемии, единичных белых налетов < 1 мм в диаметре до массивного воспаления, деформации и кровоточивости слизистой, изъязвлений, вплоть до перфорации. Сравнительной оценкой различных методов диагностики кандидоза пищевода показано, что в 95% случаев кандидоз был выявлен при анализе соскобов и только в 39% – при анализе материала биопсий [35].
Микозы желудка,
в т. ч. и кандидоз, при отсутствии какой-либо другой патологии соматической или бактериальной этиологии отмечают редко [36–38]. Их доля среди всех случаев кандидоза верхнего отдела пищеварительного тракта составляет лишь 5,2%. Гораздо чаще (до 17–30%) Candida spp. находят в биоптатах гастродуоденальных язв, а также при хронических гастритах [39]. Однако лишь находки псевдомицелиальных структур гриба, а не отдельных непочкующихся клеток, при морфологическом исследовании окрашенных по Романовскому – Гимзе или PAS-методом цитологических и/или гистологических препаратов, достоверно подтверждают диагноз кандидоза желудка. В последние годы Candida spp. часто выделяют в ассоциации с Helicobacter pylori, причем стандартная противохеликобактерная терапия способствует увеличению частоты кандидоза желудка [40]. Подавляющее большинство Candida spp., выделенных от больных (65,6%), обладали высокой или умеренной вирулентностью. При выделении из желудочного сока больных гастродуоденальными заболеваниями ассоциации Candida spp. и Helicobacter pylori можно предполагать более тяжелое течение заболевания, а планируемую антибактериальную терапию необходимо проводить совместно с антифунгальной [39].
Кандидоз кишечника
как изолированная форма заболевания бывает нечасто. Обычно он является продолжением кандидоза желудка и верхнего отдела пищеварительного тракта. Кандидоз кишечника нередко сопровождается диареей. Различают диареи различной этиологии [40] с сопутствующим выделением Candida и кандидозные диареи (КД), при которых Candida является единственным выделяемым возбудителем. Основным предрасполагающим фактором риска КД, особенно у госпитализированных больных, является антибиотикотерапия. Другие факторы риска: эндокринные нарушения, иммунные дисфункции, неоплазмы, стероидная терапия; играет роль и пожилой возраст больных [41]. У больных КД чаще выделяют С. albicans, далее – C. krusei, C. tropicalis, C. kefyr, C. stellatoidea, C. guilliermondii, C. parapsilosis, C. lusitaniae [41]. В тех случаях, когда Candida является компонентом нормальной биоты кишечника, его рост и размножение подавляются микроорганизмами кишечника, где гриб присутствует в стабильном количестве и не размножается [35]. При подавлении бактериобиоты антибиотиками отмечается размножение дрожжей с образованием у них ростовых трубок и появлением мицелиальных структур. По данным Т.В. Толкачевой с соавт. [13], частота выделения дрожжевых грибов из кишечника иммунокомпрометированных больных сохраняется высокой, достигая в последние 2 года 63–65%. Соотношение частоты выявления штаммов C. albicans и non-albicans составляет 52,5%. Среди последних доминируют C. krusei (40%), C. glabrata (28%) и C. kefyr (15,6%) [42]. Отмечено увеличение частоты встречаемости ассоциации из 2-х видов Candida non-albicans и расширение видового спектра дрожжевых грибов, колонизирующих кишечник больных гемобластозами. Кандидоз толстого кишечника – редкое заболевание, чаще он регистрируется в ассоциации с другими кишечными патогенами бактериальной природы [43]. В последние годы выдвинута гипотеза о том, что хронический кишечный кандидоз является, возможно, этиологическим фактором формирования синдрома хронической усталости [44]. Признаки микогенной сенсибилизации выявляют у 10,4% больных с дисбиозом кишечника с избыточным ростом грибов рода Candida. Диагноз устанавливают при наличии следующих критериев, таких как: флатуленция, абдоминальный дискомфорт, изменения консистенции и частоты стула, признаки умеренной интоксикации и тенденция к обострению аллергических заболеваний.
Грибковому поражению билиарной системы
способствуют предшествующие дискинезия желчевыводящих путей, диспанкреатизм, лямблиоз, холестаз, гипотония желчного пузыря и другие поражения. При этих состояниях создаются благоприятные условия для размножения грибов и других микроорганизмов. Причиной кандидозного холецистита могут быть камни в желчных протоках, которые часто являются «резервуаром» для грибов, некоторые авторы даже называют их «грибковыми тельцами» или «кандидозными камнями». Микозы желчевыводящих путей встречаются чаще, чем принято считать.
Диагностика
Диагностика кандидоза с помощью чисто клинических методов невозможна ввиду того, что его клинические проявления не имеют абсолютной специфичности. В подавляющем большинстве случаев современная клинико-лабораторная инструментальная база позволяет провести высококачественное обследование и помочь клиницисту в постановке диагноза, а также назначить эффективное лечение инфекций, вызванных грибами. В последние годы за счет эндоскопических технологий расширились возможности диагностики грибкового эзофагита и гастрита. При эзофагогастродуоденоскопии обращают внимание на гиперемию и изъязвления слизистой, наличие белых налетов и пленок, сужение просвета пищевода, скопление слизи [45]. Во время этой процедуры в обязательном порядке следует брать материал для микробиологического исследования, т. к. не всегда этиология этих проявлений – грибковая. Причем информативность исследования налетов выше, чем биоптатов (95% по сравнению с 39%). Особенно перспективны видеоинформационные эндоскопические исследования с цифровой регистрацией и анализом изображения. Четкое разграничение неизмененных и патологических тканей, анализ гистохимических процессов в слизистой оболочке пищеварительного тракта возможны с помощью эндоскопической спектроскопии и флюоресцентной эндоскопии [46]. Видео- и колоноскопия, хромоэндоскопия на фоне «лекарственного» сна по технологии «Диантек» отличаются высоким качеством исследования, безболезненностью манипуляций и отсутствием стресса и страха у пациентов [8]. Следует, однако, подчеркнуть, что инвазивные манипуляции при воспаленной слизистой ЖКТ небезопасны, могут способствовать грибковой и бактериальной диссеминации, а иногда приводят к травме и перфорации стенки пищевода или желудка. Эндоскопическая ультрасонография с допплеровским картированием, контрастным усилением тканевых и сосудистых структур перспективна, она позволяет детально дифференцировать все слои стенки пищеварительного тракта. Неинвазивные методы — виртуальная эндоскопия, позволяющая получить 3-мерное изображение, магнитно-резонансное исследование — имеют большое будущее [47]. Изучение гастродуоденальной моторики с помощью сцинтиграфии и электрогастрографии также важно для диагностики и назначения дополнительных лекарственных средств, т. к. нарушение двигательной функции желудка, «застой» в ЖКТ создают условия для размножения грибов и бактерий. Колоноскопия дает возможность оценить состояние слизистой кишечника, наличие белого налета, язвенных дефектов и т. д. В перспективе в гастроэнтерологии будут внедряться методы, в основе которых лежат новые научно-практические исследования: иммуноферментный анализ фекальных антигенов, ПЦР и даже генетическое тестирование [5, 47]. Лабораторное подтверждение грибкового заболевания ЖКТ возможно при микроскопировании и/или культуральном исследовании смывов со слизистых оболочек полости рта и пищевода, содержимого желудка и кишечника, патологических пленок, налетов и др. Количественная оценка грибов в биосубстратах должна проводиться в сопоставлении с клинической симптоматикой, с учетом наличия фоновых заболеваний, микст-инфекции и т. д. [48]. Например, обнаружение на слизистых единичных колоний Candida не является основанием для постановки диагноза «кандидоз» у иммунокомпетентных пациентов. В кале диагностическую значимость приобретает количество колоний (более 105–106). По-другому, с более низким диагностическим порогом, интерпретируются результаты посевов у иммуносупрессированных лиц, при нейтропении у больных СПИДом и в отделениях интенсивной терапии [49, 50]. Следует также обращать внимание на способность грибов к вегетации и образованию мицелия, т. к. это является одним из лабораторных признаков, подтверждающих диагноз кандидоза. Гистологическое (окраска по Гомори–Гроккоту, ШИК-реакция) и цитологическое (окраска по Романовскому – Гимзе) исследования биоптатов позволяют обнаружить тканевые формы грибов. Многими авторами эти методы рассматриваются как наиболее достоверные. Кроме того, мицелий и псевдомицелий в тканях служат подтверждением наличия инвазивной формы грибковой инфекции ЖКТ [51]. Микробиологическое исследование порций желчи, полученных при многофракционном дуоденальном зондировании, позволяет дифференцировать грибковую от бактериальной или функциональной патологии двенадцатиперстной кишки, желчного пузыря, желчевыводящих путей и печени.
Заключение
Таким образом, на сегодняшний день кандидоз является наиболее часто встречающимся типом грибковой инфекции. Люди с ослабленным иммунитетом должны воспринимать любые проявления кандидоза серьезно и обращаться к врачу при первых признаках заболевания для проведения терапии.
Причины заболевания
Основной фактор возникновения – это ослабленный иммунитет. В этом случае возникает отличная среда для развития вредных бактерий, и организм не в состоянии самостоятельно бороться с возникшей инфекцией. Кроме того, грибок возникает при травме пищеварительной системы. Это может быть хирургическая операция, попадание в пищевод химических элементов. Тяжелая, жирная и острая пища также могут спровоцировать застой, что приводит к размножению грибковой инфекции.
Кроме этого, существуют и другие факторы, провоцирующие развитие патологии пищевода – это:
- период восстановления после операции;
- туберкулезная болезнь;
- ВИЧ;
- онкология;
- патология почек, печени, эндокринной системы;
- хроническая депрессия;
- эмоциональные переживания;
- работа на вредном производстве;
- неправильное питание;
- вредные привычки;
- некоторые медикаментозные средства.
Споры грибка часто находятся в окружающей среде, но при сильном иммунитете болезнь не разовьется