Показания к проведению
Операцию по пластике пищевода назначают в следующих случаях:
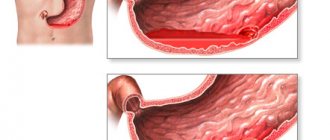
- Атрезия пищевода – когда наблюдается большой диастаз. Если отсроченный анастомоз не получилось наложить или он был наложен, но неудачно (возникновение эзофагостомии).
- При каустическом ожоге желудка, если бужирование не дало должного результата.
- Травмирование пищевода из-за продолжительного пребывания в нем постороннего предмета.
- Опухоли пищевода.
- Нарушения двигательной функции.
Существует 4 вида хирургического вмешательства:
- толстокишечным трансплантатом;
- желудочной трубкой;
- тощекишечным трансплантатом;
- мобилизация желудка в грудину.
Последний способ является самым популярным в наши дни. Этот метод имеет ряд преимуществ перед прочими. Схему и технику проведения оперативного воздействия подбирает врач исходя из вида и запущенности заболевания, а также индивидуальных особенностей пациента.
Типы
Как говорилось ранее, оперативные методы делятся на несколько видов. В общем их можно разделить на две группы — радикальные и паллиативные.
Радикальные
Полностью устраняют пораженные участки. Существует несколько способов радикального хирургического вмешательства:
- Экстирпация пищевода — полное удаление. Экстирпация пищевода уместна при онкозаболеваниях, габаритных рубцовых образованиях или болезни Баррета.
- Резекция — частичное удаление пищевода при онкозаболевании, которое поразило только отдельный участок органа, он начинает постепенно смыкаться; при грыже пищеводного отверстия диафрагмы и рубцовых сужениях, воспалении розетки слизистой оболочки кардии. Существует два вида пластик — немедленная или вторичная.
- Технология Льюиса — частичное иссечение с моментальной заменой трубкой, изготовленной из тканей желудка.
- Тоннельный метод экстирпации пищевода — оперирование совершается через два надреза на шее и в эпигастрии, под кожей проделывают зияющий ход, который их соединяет.
Паллиативные
Необходимы для поддержания функционирования пищевода, необходимы для улучшения самочувствия пациента. Разделяются на несколько подвидов:
- Наложение гастростомы — если пластика пищевода, резекция невозможны, пациенту вставляют желудочный свищ, минуя сам пищевод, для питания.
- Стентирование — введение в пищевод специальной трубки для несмыкания прохода.
- Склерозирование вен пищевода — актуально при циррозе печени. Приветственный бонус Казино Икс позволит новичкам и опытным игрокам сорвать куш! По сути, это использование веществ, сморщивающих вены — этоксисклерола или медицинского акрилового клея. Вещества вводят до тех пор, пока не наступит полное склерозирование вен.
- Лигитирование варикозных вен — процедура, напоминающая предыдущий метод, но длится немного дольше.
Противопоказания
Делать операцию на пищевод нельзя в следующих случаях:
- наличие острых инфекционных заболеваний или обострение хронических патологий;
- плохая свертываемость;
- декомпенсированный сахарный диабет;
- заболевания сердечно-сосудистой, дыхательной системы, печени, почек (в особенности при сосудистой и дыхательной недостаточности);
- послеоперационный период после полостного хирургического вмешательства;
- беременность (если патологическое состояние не угрожает жизни будущей матери);
- при злокачественном новообразовании к противопоказаниям относится неоперабельность опухоли;
- когда больному более 60 лет;
- лишний вес или, наоборот, чрезмерная истощенность.
Подготовка пациента
Перед операцией в обязательном порядке назначаются следующие диагностические обследования:
- общий анализ мочи и крови;
- биохимический анализ;
- коагулограмма;
- ЭКГ;
- флюорограмма;
- консультации терапевта и специалиста по профилю при хроническом заболевании.
Для подбора метода проведения операции и ее объема при тяжелых патологических состояниях необходимо сделать следующие исследования:
- рентгенографию;
- ФГДС;
- исследование кислотности пищевого комка в пищеводе и желудке на протяжении суток;
- манометрию;
- эндоскопическое УЗИ;
- КТ или МРТ.
Чтобы операция прошла успешно, перед ее проведением нужно перевести в стадию ремиссии все имеющиеся хронические патологии. Перед хирургическим вмешательством запрещается проходить курс лечения кроверазжижающими препаратами и медикаментами для снижения тонуса мышечных волокон. Также за месяц до проведения операции нужно отказаться от курения.
Прогноз при раке пищевода
Есть ли смысл оперироваться? Если не удалить опухоль пищевода, вероятность того, что вы переживете пятилетний рубеж — менее 5%. В свою очередь, если получить адекватное лечение даже при местно-распространенном раке пищевода, когда присутствуют метастазы в регионарные лимфоузлы, пережить пятилетний рубеж можно с вероятностью 20%.
Индивидуальный прогноз во многом зависит от стадии. У тех пациентов, у которых рак полностью ограничен слизистой пищевода, пятилетняя выживаемость превышает 80%. Вовлечение подслизистого слоя снижает ее до 50%. Распространение опухоли на мышечную оболочку пищевода предполагает 20% пятилетнюю выживаемость, а прорастание её в прилегающие к пищеводу структуры — 10%. У пациентов с отдаленными метастазами пятилетняя выживаемость находится в пределах 5%.
В заграничные клиники довольно часто приезжают пациенты, у которых рак пищевода уже на запущенной стадии, в надежде на помощь. Применяемые минимально инвазивные методики хирургии, которые дают возможность провести химиолучевое лечение рака пищевода, обеспечивают повышение показателя выживаемости таких пациентов.
Хотя не существует надежного способа предотвращения рака пищевода, израильские онкологи рекомендуют следующее, чтобы снизить риск:
- Бросить курить. Это один из наиболее значимых фактор риска развития рака пищевода и других видов рака.
- Прекратите пить алкоголь или попытайтесь сократить количество употребляемого алкоголя.
- Обратитесь к врачу, если вы испытываете постоянную изжогу, что может быть симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ).
- Регулярно делайте физические упражнения и не допускайте набора лишних килограммов.
Придерживаясь несложных рекомендаций и проходя профилаткические осмотры в больнице, всегда есть шанс предотвратить заболевание или выявить его на раннем этапе развития.
Этапы проведения
Ход хирургического вмешательства:
- Совершается лапаротомия. На шее делают элиптоидный надрез эзофагостомы или «низкий» поперечный правосторонний, левосторонний – для выделения шейного отдела пищевода. В некоторых случаях может быть нужна торакотомия.
- Желудок выводится через разрез. Отверстие зашивается. Мобилизуют желудок по большой и малой кривизне. При этом не задевают аркады правой желудочно-сальниковой и желудочной артерий.
- Перемещение продолжают проксимально. При этом перевязывают и пересекают короткие сосуды между дном желудка и селезенкой, левые желудочные артерию и вену.
- При большом диастазе культю дистального отдела пищевода мобилизуют из заднего средостения при помощи пересечения диафрагмально-пищеводной оболочки. Пересекают передний и задний стволы блуждающего нервного окончания. Пищевод отсекают на уровне пищеводно-желудочного перехода и дефект в желудке ушивают.
- Совершают пилоропластику. Эзофагогастроанастомоз имеет расположение на «вершине» дна желудка. Различными нитями делаются 2 шва.
- Из шейного надреза мобилизуют пищевод. Возвратный гортанный нерв при этом не задевают.
- Медиастинальный туннель создают от превертебральной фасции. Выделение производится сверху в заднем средостении кзади от трахеи и вниз, снизу в превертебральном пространстве позади сердечного органа.
- Применяя швы-держатели в качестве проводников, желудок выводят вверх через пищеводное отверстие и туннель в заднем средостении, пока его дно не станет видно.
- Однорядный анастомоз между шейным отделом пищевода и дном желудка накладывают нитью специальным инструментом. Перед завершением сшивания передней губы анастомоза в желудок проводят назогастральную трубку. Накладываются швы. Устанавливается мягкий резиновый дренаж на шею
Операция в большинстве случаев проходит успешно. Число смертельных исходов составляет всего 5%.
Диагностика
Наличие основных симптомов не может быть существенной предпосылкой к хирургическому вмешательству, основанием для проведения хирургического вмешательства служит конкретный диагноз, исходя из которого врач определяет необходимость радикальных мер.
Для уточнения диагноза делают тщательное обследование, которое включает себя следующие процедуры диагностики:
- флюорография пищевода — определяет расширение просвета пищевода, перестройку рельефа слизистой оболочки, неровность очертаний;
- эзофагоманометрия — определяет смещения кардии в заднее средостение (недостаточность кардии);
- эндоскопия;
- биопсия;
- анализ на наличие онкомаркеров;
- эндоскопическая оптическая когерентная томография.
Послеоперационный период
В первую неделю реабилитации пациент ослаблен. Он не может самостоятельно питаться. Его кормят через специальную трубку. Первые несколько недель прооперированный находится под присмотром медицинского персонала. Это помогает избежать осложнений.
Если врачи отмечают, что пациент идет на поправку, в его рацион добавляется мягкая, а потом и твердая еда. Между приемами пищи нужно делать специальную дыхательную гимнастику для восстановления тонуса кардиального сфинктера. Пациенту дается стимул-спирометр. Таким образом получается отследить нагрузку и при необходимости ее увеличить.
Возможные осложнения
После операции на пищевод нужно быть готовым к тому, что хирургическое вмешательство может привести к следующим неблагоприятным последствиям:
- образование тромбов;
- кровоизлияние;
- проникновение инфекционных микроорганизмов;
- сердечная недостаточность при проведении оперативного воздействия;
- аллергия на анестезирующие медикаменты;
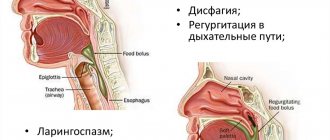
- нарушения в дыхательном процессе.
При открытой операции на пищевод риск осложнений несколько ниже. Однако могут возникнуть следующие:
- поражение легочного органа;
- попадание инфекции в грудную полость;
- механическое повреждение соседних органов;
- закрытие прохода между пищеводом и желудком.
Кишечник может начать отторгать продукты питания. Это связано с тем, что после операции образуется желудочная недостаточность (потеря способности усваивать жиры и глюкозу). Называется такое патологическое состояние демпинг-синдромом. Его лечением занимается врач-диетолог. Как правило, достаточно полугода, чтобы организм смог перестроиться к новому образу жизни.
Отдельные виды
Кроме основных типов, выделяют несколько отдельных разновидностей оперативных способов.
Полное удаление
Выполняется в условиях полного открытия грудной полости. Послеоперационный прогноз зачастую неблагоприятный, такое лечение назначают только при тяжелых патологиях пищевода. В таком случае, орган заменяют на имплантат, изготовленный из желудочных тканей — моментально или во время второго оперативного вмешательства.
Последняя малоинвазивная технология наносит меньше ущерба, более продолжительна, но имеет более позитивный прогноз, что делает ее наиболее желательной альтернативой лечения. Выполняется путем проникновения внутрь медицинскими инструментами сквозь подкожный туннель, который потом легко закрывается и срастается. Пищевод отсекают через верхний и нижний разрезы, удаляют через подкожный проход.
Резекция
Резекция пищевода необходима при наличии болезни Баррета, кардиоспазме, в случае, если ребенок родился с увеличенным пищеводом. Процедура подразумевает частичное удаление органа у ребенка или взрослого с его последующим моментальным замещением — оперирование по методу Льюиса.
Лапароскопические вмешательства
Назначают при заболеваниях нижнего отдела пищевода и верхнего пищеводного отверстия диафрагмы, дисфункции розетки слизистой оболочки кардии. Среди них — вшивание прослегрыжевых отверстий, их укрепление, уменьшение объема желудка, путем вшивания (шунтирование), пластика органа, в частности, нижнего кардиального отдела.
Эндоскопические манипуляции
Таким способом удаляют доброкачественные опухоли на слизистой оболочке, полипы, при перевязке варикозных венозных сосудов, склеротерапии, лазерном облучении, прижигании или воздействиях низкими температурами на пораженные участки.
Главный инструмент — эндоскопический зонд — состоит из мини-видеокамеры, совокупности увеличительных линз и осветительных приборов. Просвет эзофагоскопа позволяет ввести в отверстие необходимые инструменты.