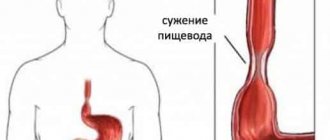
Рак пищевода представляет собой злокачественную опухоль, поражающую стенки органа. Тело опухоли состоит из патологически перерожденных клеток эпителия. Патология отличается агрессивным течением, быстрым развитием, имеет неблагоприятный прогноз. Если говорить о таком заболевании как рак пищевода, первые симптомы патологии появляются довольно рано, хотя они и не являются специфическими именно для данного заболевания.
Пациент чувствует дискомфорт после приема пищи, связанный со снижением функциональности пораженного органа. Раковая опухоль перекрывает просвет пищевода, в результате чего пища не может нормально продвигаться. Это негативно влияет на работу всех органов пищеварительной системы, что приводит к прогрессированию клинической картины и ухудшению состояния здоровья больного.
Мнение эксперта
Севастьянов Роман
Врач-терапевт, врач-гепатолог, врач-гастроэнтеролог, высшей квалификационной категории. Эксперт сайта
Чаще всего патология наблюдается у лиц преклонного возраста, причем мужчины сталкиваются с проблемой значительно чаще.
Причины, которые могут вызвать развитие онкологического процесса
В развитии рака пищевода выделяют следующие причины:
- особенности образа жизни (потребление горячей пищи, воды с большим содержанием соли и минералов, курение, алкоголь);
- аномалии развития – тилоз (редкое генетически обусловленное заболевание, проявляющееся нарушением развития плоского эпителия), сидеропенический синдром.
- предраковые заболевания – хронический эзофагит, язвы пищевода, полипы, болезнь Барретта (заболевание, характеризующаяся замещением плоскоклеточного эпителия на железистый, характерный для желудка).
Причины
Точные причины рака пищевода не установлены, но ученые пришли к выводу, что появлению опухоли могут способствовать внешние факторы, такие как частое употребление горячей пищи и алкоголь. Чаще всего со злокачественной или доброкачественной опухолью пищевода сталкиваются люди, проживающие в Иране, Китае, Средней Азии, что говорит о таком факторе, как употребление в пищу большого количества маринадов, приправ, плесневых грибов и нитрозаминов наряду с недостатком в рационе свежих овощей и фруктов, а также селена.
К факторам риска можно отнести авитаминозы, особенно недостаток в организме витамина A и C. Курильщики рискуют столкнуться с патологическим перерождением клеток в четыре раза больше, а у пьющих людей опухоли пищевода обнаруживаются чаще в двенадцать раз. Не редки случаи, когда онкологический процесс развивается через несколько лет после ожога щелочью. При таких относительно легких заболеваниях, как ахалазия пищевода, эзофагит или синдром Баррета существует десятипроцентная вероятность возникновения карциномы.
Рекомендуем к прочтению Интрамуральная лейомиома матки — виды, показания к операции, лечение
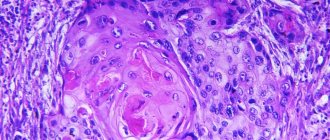
Какие бывают морфологические формы канцера пищевода
Опасность любой опухоли определяется тем, насколько дифференцированы ее составляющие клетки.
При раке пищевода выделяют две основные формы патологии:
- Неороговевающая форма – это неконтролируемое разрастание недифференцированных клеток. Эти формы отличаются высокой злокачественностью. Они быстро растут, рано метастазируют. Неоргрвевающие формы плоскоклеточного рака считаются самыми злокачественными опухолями.
- Ороговевающий рак – это скопление высокодифференцированных и умереннодиффенцированных клеток, поэтому злокачественность этой формы рака ниже.
Стадии ракового процесса в пищеводе
Выделяют V степеней ракового процесса.
0 степень – это возникновение раковой клетки, клинически выявить эту стадию невозможно (слова «степень» и «стадия» в онкологии сейчас употребляются как синонимы).
Таблица 1. Характеристики стадий развития рака пищевода
| Характеристики процесса | I стадия | II стадия | III стадия | IV стадия |
| Гистологическая характеристика стадии | Опухоль растет вглубь слизистой оболочки, но не затрагивает мышечную оболочку | Поражается слизистая и мышечная оболочки пищевода. Происходит сужение просвета | Выражены нарушения глотания, потеря веса и другие признаки рака. Опухоль проросла насквозь все слои пищевода | Опухоль прорастает во все оболочки органа |
| Метастазы в регионарные лимфоузлы | Нет | Могут возникать единичные метастазы* | Множественные метастазы | Множественные метастазы |
| Метастазы в отдаленные лимфоузлы | Нет | Есть | ||
| Поражение анатомически близких органов (трахея, бронхи, блуждающий нерв, сердце) | Не затрагивает | Не затрагивает | Новообразование прорастает в близлежащие органы | |
| Поражение анатомически удаленных органов (почки, печень) | Не затрагивает | Метастазы в отдаленные органы | ||
*Для 2 степени рака пищевода выделяют 2 подстадии:
- II A – метастазов нет;
- II B – метастазы есть в ближайших лимфатических узлах.
Развитие и распространение процесса
На первом этапе болезнь не проявляет себя значительной симптоматикой, поэтому пациент вряд ли заподозрит проблемы со здоровьем. Удается выявить плоскоклеточный рак пищевода (неороговевающий, ороговевающий) только в случае, если человек проходит профилактическое обследование или пришел в клинику с иными заболеваниями, в ходе уточнения которых был направлен на специализированную проверку. Инструментальные методики, помогающие установить наличие атипичных клеток: КТ, УЗИ, эндоскопия.
При плоскоклеточном раке пищевода выживаемость напрямую зависит от уровня прогресса состояния. Наихудший прогноз у лиц, обратившихся за помощью на четвертой стадии: пока не известно случаев, завершившихся бы полным излечением. Чтобы уточнить уровень развития, берут образцы перерожденных тканей для гистологического анализа. На последних стадиях заболевание распространяется в расположенные поблизости ткани и органы – это свойственно всем злокачественным процессам. Возможно поражение трахеи, сосудистой системы, бронхов. Метастазы выявляются не только в грудине, но и в отдаленных участках тела.
Как проявляется симптомы канцера пищевода у женщин
Самыми ранними симптомами рака пищевода, являются: слабость, потеря аппетита. Но с этими жалобами больные обычно к врачу не обращаются.
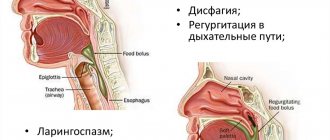
Первым симптомом, вызывающим беспокойство, является нарастающая дисфагия (нарушение акта проглатывания пищи). Существует несколько степеней дисфагии:
- больной с трудом проглатывает твердую пищу;
- возникают затруднения при проглатывании разбавленной жидкостями пищи;
- трудно проглотить жидкую пищу;
- больной не может ничего проглотить.
Дисфагия сопровождается повышенным слюнотечением.
В процессе увеличения опухоли и выхода ее за анатомические пределы органа, появляются следующие, уже поздние признаки.
К поздним клиническим проявлениям относятся:
- боли вначале появляются при приеме пищи, а затем становятся постоянными, характер болей различен, локализуются спереди, в верхней части грудины, или сзади, в межлопаточной области;
- больные жалуются на «ком» за грудиной;
- при переходе на желудок – постоянные отрыжки, сменяющиеся срыгиванием с примесью крови, тошнота, рвота;
- при инвазии опухоли в трахею – изменение тембра голоса;
- при прорастании неопластического образования в бронхи часто развиваются аспирационные пневмонии, появляется резкий надсадный кашель;
- для разрастании в средостение характерны явления медиастенита (воспаление клетчатки средостения.
В терминальной стадии присоединяется клиника, пораженных метастазированием органов (печень, кости, легкие).
Профилактика возникновения
Если брать во внимание причины возникновения опухоли, удаётся выявить и меры профилактики. Это медицинская и личная профилактика заболевания.
Личная профилактика заключается в отказе от вредных привычек: употребление табачных изделий, алкогольных напитков, воздержание от острых блюд и пряностей, соблюдение нормальной температуры употребляемой пищи.
В рацион включают необходимое количество овощей и фруктов, облегчающих движение пищи, продуктов, богатых клетчаткой. Не стоит забывать о состоянии здоровья ротовой полости. Пища, попавшая в пищевод, должна хорошо пережёвываться, чтобы не возникало затруднений при глотании.
Медицинская профилактика заключается в периодическом осмотре и лечении вовремя обнаруженных хронических заболеваний, связанных с желудочно-кишечным трактом, приводящих к воспалению слизистой оболочки пищевода.
Как распространяется рак пищевода
Опухолевые клетки способны перемещаться в организме, тем самым поражая рядом расположенные органы, лимфоузлы и удаленные органы.
Пути распространения раковых клеток в организме человека:
- Местное распространение – прорастание раковой опухоли в расположенные в анатомической близости органы (сердце, трахею возвратный нерв, бронхи).
- Гематогенное распространение (через кровь) – раковые клетки попадают в кровоток и прикрепляются в других органах (чаще поражаются почки и печень).
- Лимфогенный тип распространения – это самый важный путь метастазирования, происходящий через лимфатические сосуды. Метастазы (вторичные опухоли) в ближайших к органу лимфоузлах, обнаруживаются уже при прорастании опухолью подслизистого слоя. Во многом локализация метастазирования зависит от расположения опухоли.
Если опухоль находится выше бифуркации (разветвления) трахеи, метастазирование идет в надключичные лимфоузлы и лимфоузлы средостения. При дистальной локализации (ниже разветвления) рака пищевода, метастазирование идет в лимфатические коллекторы брюшины.
Но вследствие особенностей лимфатической системы пищевода и наличия ретроградного лимфатока, метастазы при любой локализации ракового процесса могут быть обнаружены в различных лимфоузлах.
Причины возникновения плоскоклеточного рака
Причины плоскоклеточного рака те же, что и для других типов злокачественных опухолей. В клетках происходят определенные мутации, которые приводят к злокачественному перерождению. «Неправильные» клетки утрачивают внешние черты и функции нормальных, начинают бесконтрольно размножаться, приобретают способность распространяться в организме.
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию – каждый из них лишь в определенной степени повышает вероятность.
Диагностика рака пищевода
Диагноз рака пищевода считается установленным, если в биоптате, взятом из пищевода больного, обнаружены раковые клетки. Все остальные методы обследования направлены на уточнение локализации, распространенности процесса. Это необходимо для составления плана ведения больного, выбора рационального метода лечения.
Рентгенологическое обследование с контрастированием пищевода делается всем больным с заболеваниями пищевода:
- на рентгенограмме хорошо видны сужения пищевода, определяется наличие язв и свищей, характерных для ракового процесса;
- по рентгенограмме можно определить положение ракового дефекта относительно других структур и органов;
- исследование позволяет оценить проходимость пищевода и его пропульсивную функцию (способность к перистальтическим движениям);
- определить наличие других заболеваний пищевода.
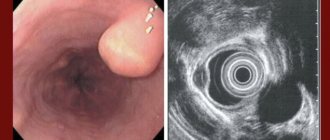
Эзофагоскопия позволяет не только прицельно взять биопсию слизистой для проведения гистологического исследования, но и детально рассмотреть пораженный участок, выявить в нем участки некроза, изъязвления, кровотечения.
КТ и МРТ необходимы для выявления инвазии канцера в рядом расположенные органы (сердце, аорту).
Кроме того, выясняется вовлечены ли в процесс шейные лимфоузлы и лимфоузлы средостения, что крайне важно при планировании операции.
Ультразвуковая компьютерная томография позволяет выявить поражение лимфоузлов и анатомически удаленных органов.
Внутриорганное УЗ-исследование пищевода делают, чтобы определить глубину онкологического процесса, а так же оценить состояние лимфоузлов в околопищеводном и околожелудочном пространстве.
Диагностика
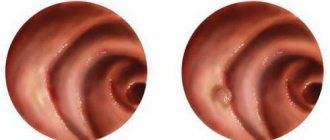
При визуальном осмотре врач не диагностирует наличие заболевания. Прежде чем назначить продуктивное лечение, проводится диагностика с использованием специальных инструментов. Опухоль пищевода можно быть выявлена при рентгенографии с контрастным веществом (барий). Раствор обволакивает орган, на снимке просматриваются нарушения в нормальном строении.
Рентген помогает визуально определить степень сужения пищевода, выявить любые изменения толщины стенки либо наличие язвенных ран.
Благодаря эндоскопу врач изучает, имеет ли стенка наличие спазмов или опухоли. Указанная методика обследования помогает выявить стадию онкологического процесса, присутствие либо отсутствие метастазов в лимфатических узлах и органов расположенных рядом.
С помощью УЗИ фиксируются точные размеры новообразования и вторичные образования, если такие имеются.
Чтобы определить наличие гистологии, проводится биопсия брюшной полости. Через прокол возле пупка вводится лапароскоп, который оснащен видеокамерой, проводится забор биологического материала.
Для определения точного диагноза сдают общий биохимический анализ крови, мочи и следят за динамикой изменений показателей. Такие исследования нужны при химиотерапии, чтобы отслеживать уровень эритроцитов, тромбоцитов, лейкоцитов. Диагностирование опухолевидных образований проводят для сравнения с болезнями, которые вызывают дисфагию.
Принципы лечения и прогноз на жизнь
Если онкологический процесс в пищеводе не лечить, то по прогнозам специалистов, клиника быстро нарастает и смерть наступает через 8–9 месяцев от начала появления первых признаков заболевания.
Лечение рака пищевода, основано на трех составляющих:
- оперативные вмешательства;
- прием лекарственных препаратов;
- радиотерапии.
Тактика лечения конкретного больного определяется лечащим врачом, исходя из диагноза, локализации и распространенности процесса. Единой схемы терапии нет.
Оперативное лечение
Единственной надеждой на полное избавление от болезни является удаление опухоли со всеми пораженными тканями.
Показания к операции:
- высокая степень дифференцированности раковой опухоли, экзофитный рост опухоли (в просвет органа);
- локализация опухоли в пределах органа и отсутствие прорастания в другие органы.
Существуют следующие методы оперативного вмешательства:
- Минимально инвазивные органосохраняющие операции. Они проводятся через небольшое лапоротомическое окно в брюшной стенке. Проводится операция с помощью эндоскопа. Способы удаления опухоли могут быть различны (мукозэктомия, электрорезеция, лазеродеструкция). Операция выполнима только при I и II степени заболевания.
- Радикальная операция (операция Льюиса). Чаще всего применяется субтотальная резекция пораженной части пищевода с заменой удаленной части пищевода на сформированный из кишечного лоскута недостающий фрагмент. Завершается операция билатеральной (с двух сторон) 2–3 зональной лимфодиссекцией (удалением жировой клетчатки с лимфоузлами).
Если у пациента неоперабельная опухоль пищевода, то для продления жизни и для того чтобы наладить энтеральное питание, проводят паллиативные операции:
- гастростома – наложение через брюшную стенку желудочного свища, чтобы кормить пациента, минуя пищевод;
- обходной анастомоз – создание из отрезка кишечника искусственного пищевода, огибающего пораженный участок;
- стентирование пищевода – введение в уменьшенный в диаметре участок пищевода жесткой трубки.
Прогноз, после операции индивидуален, и зависит от многих условий. Поэтому можно говорить только о статистических цифрах выживаемости:
- при раке I степени почти все больные переживают 5 летний срок;
- при раке II степени немного более половины пациентов переживают 5 летний срок;
- при раке III степени лишь каждый десятый больной, из перенесших резекцию пищевода по поводу рака, переживает пятилетний рубеж.
- при раке IV степени оперативное лечение не эффективно и смерть наступает быстро.
Лечение
Лечение заключается в подборе терапевтических процедур укрепляющего свойства, необходимой диете, назначении одного или нескольких общепризнанных методов лечения рака.
Проведение хирургической операции
Хирургия до недавнего времени считалась единственным действенным методом, с помощью которого можно было остановить развитие онкологии и победить болезнь. В настоящее время для проведения операции необходимо наличие соответствующих показаний, отсутствие противопоказаний. Основные виды операций: стентирование пищевода, операция Льюиса-Айвора.
При проведении стентирования хирург помещает специальный стент в пищевод пациента, благодаря которому происходит прекращение травматизации опухоли продуктами питания и сохраняется просвет пищевода, однако есть риск повредить слизистый слой. Врач оценивает необходимость операции исходя из вероятности последствий. После операции важно выполнять все рекомендации медиков для скорейшего выздоровления.
Радиотерапия
Применение для лечения онкологии повышенных доз радиоактивного излучения. Существует контактный и бесконтактный метод воздействия радиацией на рак. Установлена масса последствий для здоровья при применении этого метода, так как радиация вызывает изменение здоровых клеток наравне с атипичными. Как самостоятельный метод лечения применяется редко.
Химиотерапия
Применяют фармакологические препараты цитостатического действия. В результате курсового применения происходит остановка и разрушение атипичной клетки. Назначается 3-6 курсов введения препаратов с промежутком в 2-4 недели. По природе цитостатики являются токсическим веществом, что вызывает сильные побочные эффекты и негативно отражается на состоянии здоровья пациента. Необходимо использование укрепляющей терапии. Организм отравляется, но одновременно происходит замедление скорости развития патологии и размера опухоли.
Химиотерапия при раке пищевода
Химиотерапия, проводимая при онкологических процессах, имеет разные цели:
- В качестве основного метода лечения, когда операция не показана. В этом случае цель – уменьшить интенсивность роста опухоли, что в конечном итоге сказывается на улучшении состояния пациента и продлении сроков его жизни.
- Неоадъювантная терапия назначается перед хирургической операцией с целью уменьшить ее размеры и более четко видеть границы опухоли во время операции.
- Адъювантная химиотерапия назначается после проведенной операции. Она довершает успешность хирургического лечения, предотвращая возникновение рецидива заболевания.
- Химиолучевая терапия – химиотерапия и лучевая терапия в комплексе. Сочетание двух методов в ряде случаев значительно повышает результативность лечения.
Чаще применяют общую химиотерапию, когда препарат вводится в вену, либо принимается внутрь в виде таблеток.
Радиотерапия при злокачественной опухоли пищевода
Радиотерапия широко применяется при лечении рака пищевода. Наиболее действенным считается ионизирующее облучение. Ионизирующие лучи способны действовать на мутировавшие клетки, не затрагивая здоровые ткани. Действие излучения можно представить схематично:
- повреждающее действие на клетки карциномы;
- развитие необратимых процессов в тканях, повергшихся раковой трансформации, под действием лучевой терапии;
- замещение разрушенных опухолевых клеток здоровой тканью.
Это не одномоментный процесс, поэтому о результатах лучевой терапии судят спустя какое-то время.
В радиотерапии, в зависимости от ее целей, существуют такие направления:
- радикальная лучевая терапия – она направленна на максимальное излечение больного от онкологического процесса, при этом используют большие дозы излучения;
- паллиативная лучевая терапия, используется при неоперабельных формах рака пищевода, для продления жизни пациента;
- симптоматическая радиотерапия – снижает выраженность основных симптомов заболевания.
Во время проведения лечения, источник ионизирующего излучения может быть вне организма пациента (дистанционный метод), а может быть введен в полость пищевода, что увеличивает лечебный эффект, дает возможность повышать дозу облучения, не повреждая здоровые ткани.
Сочетанный метод применяется для увеличения эффективности лечения, одновременно производится дистанционное лечение и брахитерапия (контактный метод).
Отдаленные результаты лучевой терапии весьма далеки от удовлетворительных.По статистике при применении только лучевой терапии, продолжительность жизни невысокая, процент пятилетней выживаемости колеблется от 3 до 8%.
Пищевой режим при канцере пищевода
Недостаточность питания и, как следствие низкий вес, свойственны для всех больных раком пищевода. При прогрессировании процесса, прием пищи становится трудной задачей. Недоедание отрицательно влияет на физическое и психическое здоровье больного.
Меню при раке пищевода должно быть богато белками (мясо, птица, рыба, молоко, яйца) и энергетическими продуктами (овсянка, хлеб и макароны из нерафинированной муки, коричневый рис). Каждодневное меню больного должно содержать витаминные продукты, измельченные в блендере (ягоды, зелень, фрукты), а так же животные и растительные жиры (сливочное масло, сливки, растительное масло). Больной должен питаться маленькими порциями, но часто. Пища должна быть теплой.
Способы приема пищи при этой болезни, зависят от выраженности заболевания, а также от проводимого в это время лечения.
Лечение при второй степени рака комплексно, включает в себя все три составляющих Перед началом лечения необходимо восстановить вес и во время лечения сохранить его. Режим питания при раке второй степени – это естественный и энтеральный пути:
- При естественном питании пища протертая, полужидкая поступает через рот. Прием пищи многоразовый, маленькими порциями.
- Энтеральное. При растущей опухоли питание через рот становится недоступным. Тогда питание осуществляется через зонд, который вводят через нос в тощую кишку либо в желудок. После операции зонд помещают в тощую кишку (еюностомия), что бы как можно раньше после операции доставлять организму пищу.
При третьей степени заболевания лечение в основном включает лучевую и химиотерапию. Радикальные операции делают при 3 стадии рака редко. Для того чтобы дать возможность больному питаться, проводится операция стентирования. Питание через стент должно быть полноценным, с большим количеством белка.
При четвертой степени, когда в арсенале лечения остается химиотерапия, питание больного также осуществляют через стент.
Рак пищевода – это тяжелое, смертельно опасное заболевание. Но при раннем выявлении вероятность побороть болезнь достаточно велика. Поэтому главная рекомендация онкологов – при первых признаках заболевания сразу же обращаться к врачу.
Симптомы
Клиническая картина опухоли пищевода на начальном этапе отсутствует, иногда человеку может казаться, что пища прилипает к стенкам пищевода. Также может присутствовать небольшое воспаление в горле. Когда доброкачественная опухоль в пищеводе разрастается, развивается дисфагия (затруднение глотания пищи). При злокачественных образованиях к признакам добавляется раковая интоксикация, возникающая вследствие распада опухоли. Основные симптомы новообразований таковы:
- нарушается функция глотания;
- першит в горле;
- становится трудно принимать даже жидкую пищу;
- возникает ощущение, будто в органе присутствует инородное тело;
- возникает тошнота и рвота, иногда с кровью;
- повышается слюноотделение;
- за грудиной возникают боли, становящиеся интенсивнее во время трапезы;
- возникает слабость, головокружение, быстрая утомляемость;
- вес резко становится меньше;
- развивается железодефицитная анемия.
Рекомендуем к прочтению Как лечить гигрому на ноге
При отсутствии своевременной терапии пищеводный канал полностью закупоривается, даже жидкую пищу становится невозможно проглотить, на фоне распада опухоли возникает внутреннее кровотечение, стенки органа истончаются и покрываются язвами. Больной отмечает возникновение приступообразного кашля, в пораженном отделе пищевода возникают свищи, которые постепенно распространяются на средостение. При метастазировании в шею, мозг, легкие, кости, печень и другие органы возникает соответствующая симптоматика.