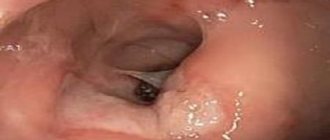
Что такое язвенная болезнь желудка и 12-перстной кишки?
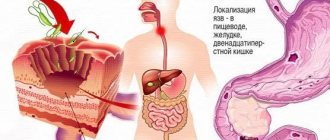
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов. Для того, чтобы эти вещества не повредили стенку желудка или 12-перстной кишки, в желудке вырабатывается специальный защитный фактор, который состоит из слизи и бикарбонатов.
- Преобладание агрессивных факторов в сочетании с истощением защитного слоя приводит к повреждению стенки желудка.
- Появляется эрозия, а затем язва.
- Кислое содержимое желудка попадает в 12-перстную кишку.
- Возникает воспаление — дуоденит, также в её слизистой могут развиваться эрозии и язвы.
- Особое значение в развитии проблемы придается микробу — Helicobacter pylori, который усугубляет и провоцирует повреждение слизистой, как желудка, так и 12-перстной кишки.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Операции при прободении язвы
Прободная язва желудка – это экстренное состояние. При промедлении операции чревато развитием перитонита и гибелью больного.
Обычно при перфорации язвы производят ее ушивание и санация брюшной полости, реже – экстренная резекция желудка.
Подготовка при экстренной операции минимальна. Само вмешательство проводится под общим наркозом. Доступ – верхняя срединная лапаротомия. Производится ревизия (осмотр) брюшной полости, находится перфоративное отверстие (оно обычно несколько миллиметров), ушивается рассасывающей нитью. Иногда для лучшей надежности к отверстию подшивается большой сальник.
Далее из брюшной полости отсасывается попавшее туда содержимое желудка и выпот, полость промывается антисептиками. Налаживается дренаж. В желудок устанавливается зонд для отсасывания содержимого. Рана послойно ушивается.
Несколько дней пациент находится на парентеральном питании. В обязательном порядке назначаются антибиотики широкого спектра действия.
При благоприятном течении на 3-4 день извлекается дренаж, швы обычно снимаются на 7-е сутки. Трудоспособность восстанавливается через 1-2 месяца.
При развитии перитонита иногда требуется повторная операция.
Ушивание прободной язвы не является радикальной операцией, это лишь экстренная мера для спасения жизни. Язва может возникнуть вновь. В дальнейшем необходимо регулярно обследоваться для раннего выявления обострений и назначении консервативной терапии.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:
- наличие в организме бактерии Helicobacter pylori,
- снижение местного иммунитета в желудке,
- отягощенная наследственность,
- дисбаланс между защитными факторами слизистой оболочки желудка и его секрецией,
- прием некоторых лекарственных препаратов.
Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Причины появления каллезной язвы
В большинстве случаев желудочные язвы поддаются полному излечению, но в отдельных случаях могут становиться хроническими и в таком случае носят название каллезные. Чаще всего язвы образовываются как следствие утончения слизистой оболочки или полного ее отсутствия, в результате соляная кислота имеет прямой контакт со стенками желудка, разъедая их, от чего образовывается язва.
Если более подробно, то соляная кислота из-за слабой слизистой или ее отсутствия начинает разрушать клеточную мембрану, которая в основном состоит из фосфолипидов с элементами разных белков. А кислота эмульгирует жировые молекулы, а белки клеток при этом коагулируют. А так же протеолитические ферменты способствуют распаду белка на составные части.
После того как слизистые клетки разрушаются, на очереди за ними разрушаются подслизистые, от чего начинаются процессы пролиферации с локальным характером, так как агрессивное воздействие соляная кислота имеет только на определенную область в желудке.
Как показывают австралийские исследования, одной из самых распространенных причин появления язв является инфекция Хеликобактер Пилори. Эта бактерия становится виновником язвы почти в 40% всех случаев по всему миру. Ранее было принято думать, что никакие микроорганизмы не могут выживать в соляной кислоте, а эта бактерия способна ослаблять воздействие соляной кислоты за счет выделения специальных ферментов, которые в свою очередь вырабатывают аммиак.
Из-за этого разрушается слизистая оболочка и стенки желудка становятся более уязвимыми. Бактерия разрушает и сами стенки желудка, так что появлению язвы вообще ничто не препятствует. Обнаружить эти бактерии достаточно трудно, то же касается их устранения, так как они имеют чрезвычайную устойчивость к различным неблагоприятным воздействиям, уже не говоря об их излюбленном месте обитания в желудке, которое само по себе для большинства других болезнетворных бактерий верная гибель.
Из других причин можно выделить глюкокортикоиды и некоторые другие противовоспалительные средства, особенно те, которые нестероидные. Каждая из групп уменьшает выработку простагландинов, что в свою очередь не позволяет восстанавливаться слизистой, а некоторые даже напрямую ее разрушают. Один из известных подобных препаратов – это аспирин.
Не так давно стали рассматриваться в медицине, как причина образования острых язв, стрессовые ситуации. Поскольку во время шоковой ситуации может случаться периферический спазм, соответственно, метаболические процессы заметно замедляются и клетки могут погибнуть.
Также может язва проявиться вследствие заболеваний желез эндокринной системы, но на сегодняшний день эта область вопроса недостаточно изучена, поэтому однозначно утверждать это нельзя.
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
- Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль
, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
- Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
- Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
- 10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
- Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
- Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
- Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Особенности отбора пациентов на оперативное лечение язвенной болезни
В экстренных ситуациях (прободение, кровотечение) вопрос стоит о жизни и смерти пациента, и тут сомнений в выборе лечения обычно не бывает.
Когда же речь идет о плановой резекции, то решение должно быть очень взвешенным и продуманным. Если имеется хоть малейшая возможность вести пациента консервативно, эту возможность нужно использовать. Операция может избавить навсегда от язвы, но прибавляет другие проблемы (довольно часто возникают проявления, обозначенные как синдром оперированного желудка).
Пациент должен быть максимально проинформирован как о последствиях операции, так и о последствиях непринятия хирургических мер.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
- Тошнота,
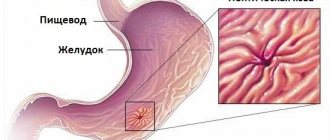
иногда сопровождающаяся рвотой. Это происходит вследствие нарушения моторики желудка. При наличии язвы, рвота может начаться спустя 2 часа после приема пищи. - Изжога
. Большинство больных страдают от этого симптома, проявляющегося в виде жжения в надчревной области. При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением. - Чувство тяжести в животе
. Оно наблюдается после приема пищи, причем, вне зависимости от количества съеденного. - Плохой аппетит.
Симптом связан со страхом перед изжогой и рвотой, которые мучают больного после еды. Это психологический фактор, объясняющий ухудшение аппетита стремлением больного избежать неприятных ощущений. - Отрыжка воздухом
может сопровождаться также забросом содержимого желудка в ротовую полость, после чего во рту остается неприятный кисловатый или горьковатый привкус. - Повышенное газообразование
.
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.
Медицинская учебная литература
Клинически каллезная язва проявляется длительным течением заболевания. Боли при этом приобретают более упорный характер и становятся более интенсивными. Они возникают после приема не только острой, но и мало раздражающей слизистую оболочку пищи, не исчезают после рвоты.
Рентгенологически такая язва характеризуется большими, чем при обычной язве, размерами ниши, а главное — более высоким краевым валом. При динамическом наблюдении за такой язвой отмечается стойкое постоянство рентгенологических признаков. Такие язвы обычно локализуются в субкардиальном и антральном отделах желудка.
Каллезные язвы опасны перерождением их в злокачественную опухоль. При гастродуоденоскопии нередко бывает трудно определить характер патоморфологических изменений тканей. Поэтому для уточнения диагноза необходима биопсия.
Консервативное лечение при каллезной язве не показано.
Пенетрация язвы — это медленно, исподволь и постепенно развивающееся разрушение стенки желудка или двенадцатиперстной кишки, заканчивающееся полным нарушением целостности ее с переходом воспалительного процесса на соседние органы, которыми прикрывается дефект в стенке желудка или двенадцатиперстной кишки. Чаще всего пенетрируют язвы, располагающиеся на задней стенке желудка или двенадцатиперстной кишки. Обычно язва пенетрирует в поджелудочную железу, печеночно-двенадцатиперстную связку, печеночно-желудочную связку, малый сальник и в печень.
При пенетрирующей язве общее состояние больного более тяжелое. Выявляются клинические признаки, свойственные перивисцериту и осумкованной перфорации: интенсивные, нередко постоянного характера боли и повышение температуры тела. На боли, свойственные язвенному процессу, наслаиваются болевые ощущения, характерные для органа, вовлеченного в патологический процесс. Нередко эти боли доминируют над язвенными болями. В анализе крови отмечается увеличение СОЭ, появляется лейкоцитоз с нейтрофильным сдвигом формулы.
При рентгенологическом исследовании определяется больших размеров язвенная ниша, состоящая из трех слоев — бария, жидкости и газа, вокруг которой обнаруживается инфильтрат. Обращает на себя внимание выраженная гиперсекреция желудка с нарушением его моторной функции.
Пенетрирующие язвы требуют хирургического лечения.
Перерождение язвы в рак (малигнизация). Перерождаются в рак обычно язвы желудка. Особенно неблагоприятны в этом плане язвы большой кривизны и препилорического отдела желудка. В литературе описываются лишь единичные случаи перерождения в рак дуоденальных язв.
Малигнизации подвержены каллезные язвы у больных старше 40 лет. Язва диаметром более 1,5 см должна рассматриваться как потенциально злокачественная.
Критерием перехода язвы в рак должна быть совокупность признаков, которые делают предположение о злокачественности процесса более вероятным. С.С.Юдин подчеркивал, что чем больше язва, чем глубже ниша, чем старше больной, чем ниже кислотность желудочного сока, тем более вероятна возможность перерождения такой язвы в рак. Важным указанием на возможность малигнизации язвы служит изменение характера болей, которое обычно заключается в исчезновении их периодичности и в появлении постоянных тупого характера болей. В некоторых случаях боли полностью исчезают. Неэффективность 4-6-недельного курса консервативной терапии должна вызвать подозрение на малигнизацию язвы.
Большую помощь в диагностике малигнизации язвы оказывает эндоскопическое исследование желудка. Обнаружение в желудке язвы неправильной, полигональной формы с неровными краями, имеющими ярко-красный цвет, в сочетании с бледным цветом прилежащей к язве слизистой оболочки, с неровным, бугристым дном заставляет думать о перерождении язвы в рак. Гистологическое исследование кусочка ткани, взятой из краев язвы при эндоскопическом исследовании, позволяет точно установить характер патоморфологических изменений в очаге поражения. Всякое подозрение на наличие малигнизирующейся язвы является показанием к радикальной операции.
Прободение язвы — одно из самых грозных осложнений язвенной болезни. По данным литературы, частота прободений среди всех больных язвенной болезнью колеблется от 3 до 30%. Чаще (в 55% случаев) прободение возникает у больных с язвой двенадцатиперстной кишки.
При перфоративной язве содержимое желудка или двенадцатиперстной кишки через отверстие в стенке органа в 85% случаев вытекает в свободную брюшную полость, что способствует развитию перитонита и при несвоевременном лечении больного приводит к летальному исходу. В 6,5% наблюдений при перфорации стенки желудка или двенадцатиперстной кишки содержимое этих органов вытекает в осумкованные пространства брюшной полости (в сумку малого сальника, правый латеральный канал), а в 8,5% случаев перфоративное отверстие оказывается прикрытым соседним органом (чаще большим сальником), что предотвращает вытекание содержимого желудка или двенадцатиперстной кишки в брюшную полость.
Диагноз прободения стенки желудка или двенадцатиперстной кишки основывается на клинических и рентгенологических данных. Все признаки прободной язвы Mondor (1937) разделил на две группы: главные симптомы — боль, напряжение мышц передней брюшной стенки, предшествующие желудочные расстройства и побочные симптомы, которые он делил на функциональные, физические и общие признаки.
Боль является первым признаком перфорации язвы. Для нее характерна внезапность появления и настолько выраженная интенсивность, что ее сравнивают с болью «от удара кинжалом». Боль вначале локализуется в эпигастральной области, а затем быстро распространяется по всему животу. Иногда боль иррадиирует в надключичную область или область лопатки (справа — если перфорационное отверстие располагается в пилородуоденальном отделе, слева — если оно находится в теле или своде желудка). Если перфорирует язва, расположенная на задней стенке желудка или двенадцатиперстной кишки, содержимое этих органов попадает в забрюшинную клетчатку или в сальниковую сумку и боль имеет меньшую интенсивность.
Напряжение мышц брюшной стенки является первым симптомом, обнаруживаемым при исследовании больного. Он определяется при пальпации брюшной стенки, а иногда и отчетливо виден. «Как правило, живот бывает плоским, сокращенным, нередко сморщенным и не участвует в дыхательных движениях» (Mondor). Напряжение мышц бывает настолько выраженным, что живот называют «деревянным» или «доскообразным».
Язвенный анамнез, как правило, удается выявить при расспросе больного. Однако в некоторых случаях никаких признаков желудочного заболевания из анамнеза установить не удается — «немые язвы». По данным литературы, «немые язвы» встречаются в 2-37% случаев (С.С.Юдин). Среди функциональных признаков Mondor выделяет: рвоту, задержку стула и газов, сильную жажду.
Рвота при прободной язве бывает ранней и поздней. Ранняя рвота наступает сразу после перфорации и носит рефлекторный характер. Поздняя рвота появляется в стадии перитонита вследствие пареза кишечника. Крайне редко при перфорации язвы наблюдается кровавая рвота. Задержка стула и газов часто совпадает с началом заболевания и наступает до развития перитонита. Однако иногда этот симптом отмечается только при наличии перитонита. Сильная жажда, по мнению многих авторов, является частым признаком перфорации язвы.
Физические признаки обнаруживаются при осмотре, пальпации, перкуссии и аускультации. Больные с прободной язвой, как правило, принимают вынужденное коленнолоктевое положение, избегают лишних движений, имеют страдальческое выражение лица, кожные покровы их бледны.
При пальпации живота определяется мышечная защита различной степени выраженности и гиперестезия кожи. В тех случаях, когда нет выраженной «доскообразной» брюшной стенки, всегда выявляется симптом Щеткина — Blumberg.
При перкуссии брюшной стенки удается определить наличие свободной жидкости и газа в брюшной полости. Большое значение имеет симптом исчезновения печеночной тупости, который встречается у 86% больных с прободной язвой.
Аускультативные симптомы для диагностики перфоративной язвы широкого распространения не получили. Ректальное исследование больного выявляет наличие болезненности передней стенки прямой кишки (симптом Kulenkampff), указывающее на раздражение брюшины малого таза (дугласова пространства). К общим симптомам относятся изменение состояния пульса, дыхания, температуры.
В клинической картине перфоративной язвы при попадании содержимого желудка или двенадцатипёрстной кишки в свободную брюшную полость в зависимости от времени, истекшего с момента прободения, различают три периода.
- Первый период (до 6 ч с момента пробуждения) характеризуется резкой выраженностью всех перечисленных выше признаков и определяется как первичный шок. Пульс чаще замедлен (раздражение блуждающего нерва артериальное давление несколько снижено, дыхание поверхностное, учащенное.
- Второй период (от 6 до 12 ч с момента пробуждения — период мнимого благополучия) проявляется постепенным сглаживанием симптомов заболевания, улучшением общего самочувствия больного, часто появлением эйфории. Это объясняется следствием паралича окончаний чувствительных нервов брюшины. Пульс учащен, брюшная стенка становится менее ригидной, дыхание более свободным. Экссудат, образовавшийся в брюшной полости, локализуется в правой подвздошной области, в полости малого таза. Боли смещаются в правую подвздошную область, что нередко является причиной диагностических ошибок (диагностируется острый аппендицит). На фоне кажущегося улучшения развивается перитонит.
- Третий период (после 12 ч после прободения — период ясной клинической картины разлитого перитонита)- Общее состояние больного резко ухудшается, черты лица заостряются, боль распространяется по всему животу, появляется неукротимая рвота, задержка стула и газов, язык становится сухим, живот вздутым, перистальтика кишечника отсутствует, пульс до 110-140 ударов в минуту, артериальное давление снижается, температура тела повышается до 38°.
При прикрытой перфорации стенки желудка или кишки (perforatio tecta), описанной впервые в 1912 г. А.Шницлером, содержимое органа в свободную брюшную) полость в большом количестве не поступает. Поэтому клиническая картина имеет два периода:
- первый, когда содержимое органа начинает поступать в брюшную полость, характеризуется типичной картиной перфорации язвы;
- второй, когда перфорационное отверстие прикрывается, проявляется быстрым стиханием клинических симптомов, что обусловлено прекращением поступления содержимого органа в свободную брюшную полость. При этом исчезают боли в животе, улучшается общее состояние больного, уменьшается напряжение мышц передней брюшной стенки. Однако пальпация эпигастральной области вызывает боль, здесь определяется симптом Щеткина — Blumberg, остается повышенной температура тела.
Прикрытая перфорация в 8,5-15% случаях может закончиться самостоятельным излечением. Однако чаще происходит разрушение защитного барьера и развивается разлитой перитонит.
Рис. 33. Рентгенограммы при пневмоперитонеуме: а — газ пол правым куполом диафрагмы (положение больного стоя); б — газ между краем реберной дуги и печенью (положение больного лежа)
Диагностике перфорации стенки желудка или двенадцатиперстной кишки помогает обзорная рентгенография брюшной полости, которая выявляет наличие свободного газа в ней (рис.33). Этот газ при вертикальном положении больного скапливается в поддиафрагмальном пространстве в виде серповидной полоски. При наличии пневмоперитонеума и соответствующей клинической картине диагноз прободной язвы становится бесспорным. Однако отсутствие пневмоперитонеума не всегда говорит об отсутствии перфорации. Наличие свободного газа в брюшной полости при перфорации стенки желудка или двенадцатиперстной кишки встречается в 47-80% наблюдений (Н.Е.Дудко, С.С.Юдин).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страниц: 5
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
- Перфорация язвы — прободение стенки желудка насквозь.
- Кровотечение — в случае, если нарушена целостность кровеносного сосуда в стенках или на дне язвы.
- Стеноз пилорического отдела желудка — сужение места выхода из желудка, скопление там пищи.
- Пенетрация язвы — прободение язвы в соседний орган.
- Малигнизация язвы — рост злокачественной опухоли.
Возможные осложнения
Язвенная болезнь наиболее опасна своими осложнениями, которые возникают при несвоевременном диагностировании и лечении.
Все они требуют немедленной госпитализации пациента в хирургическое отделение:
- Кровоизлияние в просвет желудка – возникает наиболее часто в острую фазу заболевания. Иногда приводит к развитию геморрагического шока.
- Перфорация (прободная язва) в просвет брюшной полости с развитием перитонита.
- Пенетрация язвы с химическим поражением ближайших анатомических структур (печень, поджелудочную железу, сальник).
- Деформация просвета желудка.
- Развитие злокачественного новообразования (рак желудка).
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию
(ФГДС)
, более распространенное название – гастроскопия.
Через ротовое отверстие и пищевод в желудок вводится эндоскоп
– это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Диагностика
Если по результатам опроса пациента есть подозрение на каллезную язву, проводится ряд обследований, в том числе приведенные ниже.
- Анализ крови. Позволяет выявить снижение гемоглобина и развитие анемии. Прочие показатели будут в норме.
- Пальпация в зоне проекции и малого изгиба желудка. Прощупывается новообразование, похожее на опухоль.
- Рентгенография. Показывает специфичную нишу в стенке желудка. Для язвы будут характерны гладкие и ровные края и дно.
- Эндоскопия. Позволяет рассмотреть язвенные очаги, оценить их размер и выраженность. Язва не деформируется после прикосновения зонда.
- Биопсия рубцовой ткани. Образец направляется на гистологический и цитологический анализ, что позволяет выявить развитие рака на ранней стадии, а также изучить строение клеток.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты
— действие направлено на устранение из организма Helicobacter pylori; - антациды
— средства, снижающие секрецию желудочного сока; - ингибиторы протонной помпы
— их действие влияет на химический состав соляной кислоты, нарушает ее структуру; - Н2‑гистаминоблокаторы
— снижают агрессию желудочного секрета; - спазмолитики
— симптоматические препараты, которые снимают болевой синдром.
Лекарственные препараты необходимо принимать строго по рекомендации врача. Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение — это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Резекция желудка
Самая распространенная операция при язвенной болезни – это резекция желудка. Она может проводиться как в экстренном порядке (при кровотечениях или прободении), так и в плановом (хронические длительно не заживающие, часто рецидивирующие язвы).
Удаляется от 1/3 (при язвах, расположенных близко к выходному отделу) до 3/4 желудка. При подозрении на злокачественность может назначаться субтотальная и тотальная резекция (гастрэктомия).
резекция желудка
Предпочтительна именно резекция части желудка, а не просто иссечение участка с язвой потому, что:
- Удаление только язвы не решит проблему в целом, язвенная болезнь будет рецидивировать, придется делать повторную операцию.
- Локальное иссечение язвы с последующим ушиванием стенки желудка может вызвать в дальнейшем грубую рубцовую деформацию с нарушением проходимости пищи, что также вызовет необходимость повторной операции.
- Операция резекции желудка универсальна, она хорошо изучена и разработана.
Подготовка к операции
Для уточнения диагноза пациент должен обязательно пройти:
- Гастроэндоскопию с биопсией из язвы.
- Рентгенконтрастное исследование желудка для уточнения функции эвакуации.
- УЗИ или КТ брюшной полости для уточнения состояния соседних органов.
При наличии сопутствующих хронических заболеваний необходима консультация соответствующих специалистов, компенсация жизненно важных систем (сердечно-сосудистой, дыхательной, уровня сахара в крови и др.) При наличии очагов хронической инфекции нужна их санация (зубы, миндалины, придаточные пазухи носа).
Минимум за 10-14 дней до операции назначаются:
- Анализы крови, мочи.
- Коагулограмма.
- Определение группы крови.
- ЭКГ.
- Биохимический анализ.
- Исследование крови на наличие антител к хроническим инфекционным заболеваниям (ВИЧ, гепатитам, сифилису).
- Осмотр терапевта.
- Осмотр гинеколога для женщин.
Ход операции
Операция проводится под общим эндотрахеальным наркозом.
Разрез выполняется по средней линии от грудины до пупка. Хирург производит мобилизацию желудка, перевязку сосудов, идущих к удаляемой части. На границе удаления желудок прошивается или атравматичным швом или сшивающим аппаратом. Точно так же прошивается двенадцатиперстная кишка.
Часть желудка отсекается и удаляется. Далее накладывается анастомоз (чаще всего «бок в бок») между оставшейся частью желудка и двенадцатиперстной кишкой, реже – тонкой кишкой. В брюшной полости оставляется дренаж (трубка), в желудке оставляется зонд. Рана ушивается.
Несколько суток после операции нельзя есть и пить (налаживается внутривенное вливание растворов и жидкости). Дренаж извлекается обычно на 3-й день. Швы снимаются на 7-8 день.
Назначаются обезболивающие и антибактериальные препараты. Вставать можно через сутки.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль — успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Диагностические мероприятия
Чтобы диагностировать каллезную язвенную патологию гастроэнтеролог должен провести очень тщательное обследование пациента. Первое, что делает специалист, это собирает анамнез заболевания, он проводит опрос больного, цель которого заключается в получении информации о его образе жизни, условиях труда, питании, отдыхе. После этого пациенту измеряется температура и давление, и врач приступает к пальпации. Во время обследования брюшной полости посредством данной методики, гастроэнтеролог сможет ощутить в области желудка небольшое уплотнение, которое имеет ровные контуры и чем-то напоминает доброкачественное или злокачественное новообразование.
После личного осмотра больного специалист назначает ему комплекс лабораторных и инструментальных исследований:
- В первую очередь пациент сдает анализы каловых масс, крови и мочи. Стоит отметить, что при такой форме патологии результат исследований крови будет в целом хорошим, за исключением уровня гемоглобина, который из-за развившейся анемии будет занижен.
- В обязательном порядке больной направляется на рентгенографию, которую проводят с задействованием контрастного вещества. Данная диагностическая методика позволяет оценить состояние стенок желудка и выявить на них характерную нишу (или множественные очаги), которая имеет гладкое дно и края.
- Проведение обследования желудка посредством эндоскопа. Такая диагностическая методика позволяет визуально оценить состояние слизистой, выявить все очаги. Параллельно специалисты выполняют забор биологического материала, который передается на гистологическое исследование. Результаты гистологии позволяют выявить раковые клетки или подтвердят доброкачественное происхождение патологии.
Это интересно: Насколько опасно носительство гепатита С и что ждет человека с таким диагнозом
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
- уделять сну не менее 6 – 8 часов в сутки;
- минимизировать потребление копченого, жирного и жаренного, такая пища раздражает слизистую оболочку;
- следить за здоровьем зубов, чтобы всегда иметь возможность хорошо пережевывать пищу;
- не допускать частых стрессовых ситуаций, так как они приводят к нервному напряжению и вызывают болевые ощущения в желудке;
- не употреблять алкогольные напитки и не курить;
- при болях в желудке пройти необходимые обследования;
- увеличить количество приемов пищи до 6 в день. Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Симптоматика
Эту форму язвенной патологии сопровождает характерная симптоматика, которая, как правило, проявляется в период обострения:
- Сильный болевой синдром, который имеет режущий и колющий характер. В большинстве случаев болевые ощущения возникают в ночное время суток, а также после трапез. Довольно часто боль может иррадиировать в область позвоночника, либо в левую часть грудной клетки, из-за чего некоторые пациенты ошибочно подозревают у себя проблемы с сердцем.
- Потеря аппетита (частичная или полная), из-за чего люди начинают стремительно терять вес. Сильное похудение на фоне длительного голодания может спровоцировать очередной приступ боли.
- Рвотный рефлекс, после которого пациент испытывает непродолжительное чувство облегчения.
- Изжога, которая может сменяться отрыжкой. Эти симптомы проявляются из-за того, что в желудке пациента скапливается пища, в которой начинаются гнилостные процессы. Улучшить состояние больной может после того, как примет адсорбент, например, активированный уголь, либо искусственным способом вызвать рвотный рефлекс.
- Нарушение процессов дефекации, например, появляется расстройство кишечника или же запор. Также у пациентов повышается газообразование, начинается бурление в животе.
- Из ротовой полости исходит очень неприятный запах. Он становится более резким в утреннее время, сразу после пробуждения.
- Повышается слюноотделение из-за сбоев в пищеварительной системе.
- Из-за того, что язва постоянно кровоточит, у больного развивается малокровие.
- Происходит сильная интоксикация организма.
- Появляются головные боли, которые по интенсивности можно классифицировать как мигрень.
- Нарушается сон.
- У больных случаются частые вспышки гнева, которые плавно сменяются депрессивным состоянием.
Если люди заметят у себя тревожную симптоматику, им нельзя заниматься самолечением, так как не правильно выбранные препараты или народные рецепты могут привести к очень плачевным последствиям. Им при первых проявлениях каллезной язвы необходимо обратиться в медицинское учреждение, к гастроэнтерологу.
Важно
- Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
- Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
- Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)
Характер патологии
Каллезная язва желудка считается осложнением язвенной болезни при ее длительном течении, при неадекватной терапевтической тактике. Манифестную форму каллезной язвы можно установить на протяжении длительных наблюдений. Для такого типа язвы характерны высокие, ригидные и немного подрытые края, похожие на мозоли, дно бугристое, неоднородное, покрыто некротическим налетом.
Слизистая в патологическом очаге инфильтрованная, напоминает незаживающую рану. Первичная диагностика язвенной болезни никогда не определяет каллезный процесс, но спустя 3-4 месяца проводят повторно исследование. В случае, если рана не затягивается, тогда производится биопсия для исследования структуры патологической единицы. К основным особенностям патологии относят: пациенты испытывают сильнейшие боли; слизистая желудка не восстанавливается; частые обострения болезни.
Механизм заболевания обусловлен постоянным воздействием различных раздражителей на слизистые желудка в результате сниженной защитной функции желудка. Регулярное повреждение изъязвленной ткани соляной кислотой буквально прожигает слизистую структуру желудка от подслизистого слоя вплоть до клеточных мембран. Каллезная язва формируется длительно, происходит постепенная хронизация недуга. Случаи обострения проявляются достаточно часто, что обусловлено постоянным дискомфортом и болезненностью в области желудка.
Это интересно: Можно ли ребенку делать клизму при поносе
Профилактика
Цель профилактических мероприятий заключается в том, чтобы устранить негативное влияние на слизистую желудка и тем самым не допустить развитие язвы. Для этих целей врачи рекомендуют следующее:
- при имеющейся патологии желудка, даже самой незначительной на первый взгляд обязательно своевременно проходить лечение;
- стараться придерживаться здорового образа жизни;
- употреблять медикаменты только по назначению врача;
- избегать стрессовых ситуаций или научиться снимать негатив при помощи любимого хобби;
- следить за рационом и свести к минимуму употребление вредной пищи и газированных напитков. Нужно помнить, одна чашка кофе бодрит, вторая обезвоживает организм, а третья и последующая причиняет непоправимый вред.
Уберечь себя от каллезной язвы не так сложно, как может показаться. Главное прислушиваться к собственному организму и не игнорировать его сигналы. Только в этом случае удастся избежать необратимых последствий и прожить долгую жизнь.
Определение заболевания
Опасность рассматриваемой патологии состоит в том, что с момента формирования и рубцевания язва не меняет свой тип. При пальпации подобное образование не поддается деформации, не изменяется форма язвы и при соприкосновении зонда.
Зачастую именно по типу краев специалист определяет, как формировалась раневая зона, например:
- если края неравномерные или их очертания кривые, это говорит о том, что формировалась язва с прерыванием;
- в том случае, когда рубцы очерчены ровными краями, это означает, что патология развивалась интенсивно и беспрерывно.
Если язвенное образование не заживает после пройдённой медикаментозной терапии, пациенту следует пройти детальное обследование, цель которого опровергнуть или подтвердить подозрения на развитие каллезного недуга. Для этих целей прибегают к следующим методикам:
- забор биологического материала на определения уровня гемоглобина;
- первичное обследование путем пальпирования изгиба желудка для выявления новообразования;
- рентген. Этот тип обследования необходим для определения пораженной зоны в желудочной стенке;
- эндоскопия. С помощью этой методики удается визуализировать очаги язвенной патологии. Как правило, если у па цента действительно формируется каллёзная язва слизистая будет покрыта небольшими эрозивными образованиями и складками, начало которых берется от зоны дислокации патологии. Причем после прикасания зонда, язва не изменит свою форму.
Кроме того, необходимо провести гистологию и цитологию. Эти исследования помогут определить строение образования и выявить злокачественные клетки на начальной стадии.
Симптомы
Каллезная язва всегда остается в том виде, который приняла за время рубцевания. Она не деформируется при пальпации или при прикосновении к ней зонда. Судя по виду краев язвы, можно понять каким был весь процесс ее образования:
- Кривые неравномерные очертания указывают на ее порывистое образование;
- Ровный рубец говорит о том, что она образовывалась размеренно и стабильно.
Каллезная язва является следствием острой язвы. Пренебрегая лечением, а также поддерживающей терапией и диетой, человек предоставляет все условия для развития хронического заболевания.
При проявлении подобных симптомов лишь на начальной их стадии необходимо сразу же обращаться за медицинской консультацией и помощью.
Симптоматический комплекс
Признаки каллезной язвы проявляются постепенно, с нарастанием по мере прогрессирования недуга. Основными симптомами при язвенной болезни считаются следующие:
- выраженная боль;
- повышенная желудочная секреция;
- метаболические нарушения;
- железодефицитная анемия;
- проблемы с пищеварением.
Сезонность не влияет на частоту и эпизоды обострений, что связано с особенностями рубцовой ткани. Патологически измененная ткань на месте изъязвления утрачивает способность к регенерации, поэтому рана не затягивается. Интенсивность болей может зависеть и от основной локализации поврежденный тканей желудка. Неприятные ощущения возникают при приеме пищи и на голодный желудок после пробуждения. Боль при каллезной язве носит иррадиирущий характер, ощущается пациентами даже в позвоночных отделах.
Другой отличительной особенностью болезни является появление голодных ночных болей. Заболевание может вызывать и другие признаки:
- рвота и регулярная подкатывающая тошнота;
- обильное слюноотделение;
- постоянная изжога;
- кислая отрыжка;
- проблемы со стулом (частые запоры).
После обильной рвоты пациенты часто испытывают облегчение, поэтому вызвать рвоту для многих больных — один из возможностей смягчить болевой синдром. При каллезной язве пациенты теряют в весе из-за психологической связи еда-боль. Больные попросту прекращают есть, сводя рацион к минимуму, чтобы избежать неприятных ощущений.
Второстепенные признаки
Заболевания часто провоцирует диспепсические расстройства, внутреннюю интоксикацию, что провоцирует возникновение дополнительных симптомов:
- боли в голове, вплоть до мигреней;
- частая смена настроения и эмоциональная нестабильность;
- бессонница;
- приливы у женщин.
Боль при каллезной язве локализуется в области желудка, поэтому клинические проявления часто путают с холециститом. Все симптомы можно отнести к интенсивно развивающейся язве желудка. Признаки обычно проявляются при обострениях хронического процесса. Яркое проявление симптоматики выражается именно в стадии обострения. В периоде ремиссии болезненность проявляется слабой болью, появляющейся в ночное время.
Операция для устранения прогрессирующей язвы
Каллезная язва желудка лечится только хирургическим путем. Пораженную ткань обрабатывают специальным лазером, вызывая таким образом регенерацию клеток. Также в ходе операции возможно ушивание язвы, ее иссечение исходя из показаний. Далее больному назначается комплексное медикаментозное лечение, нацеленное на восстановление функций желудка и кишечника. Для лечения используются препараты, способствующие быстрой регенерации поврежденных участков.