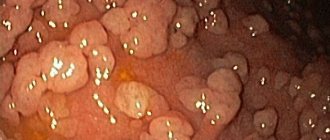
Что такое стрессовая язва желудка и двенадцатиперстной кишки?
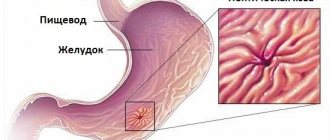
Стрессовые гастродуоденальные язвы, характеризующиеся глубоко проникающим нарушением целостности слизистых оболочек желудка и двенадцатиперстной кишки, являются результатом тяжелых травм и серьезных соматических заболеваний, оказывающих мощное воздействие на все системы человеческого организма.
Будучи, как правило, множественными, стрессовые язвы очень часто возникают у больных, подвергающихся интенсивной терапии или реанимации, поскольку их желудок первым принимает на себя воздействие негативных факторов.
Самым грозным осложнением стрессовых язв являются кровотечения, развивающиеся в верхних отделах желудочно-кишечного тракта. Так, из 60% больных, находившихся в течение длительного времени на искусственной вентиляции легких, кровотечения были зарегистрированы в 25% случаев.
Проблема правильных подходов к профилактике и лечению данной патологии из-за высокого уровня летальных исходов и по сей день продолжает оставаться актуальной для реаниматологов, хирургов и гастроэнтерологов.
Первым, кто доказал существование связи между тяжестью основного заболевания и кровотечения из верхних отделов желудочно-кишечного тракта, был американский кардиолог Харольд Джереми Сван.
В 1936 году канадский эндокринолог и патолог Ганс Селье предложил термином «стрессовая язва» обозначать связь между тяжелым соматическим заболеванием и возникновением изъязвленных очагов в слизистых оболочках желудка и двенадцатиперстной кишки.
До него стрессовые язвы относили к первичным патологиям, не считая их следствием ишемии гастродуоденальной слизистой. Это порождало ошибочный подход к тактике лечения, дающего неудовлетворительные результаты.
Данные о частоте возникновения гастродуоденальных стрессовых язв в медицинской литературе значительно расходятся.
Так, количество язв Курлинга, наблюдающихся у пациентов с распространенными ожогами, колеблется в пределах 12-75% случаев, а язв Кушинга, возникающих у пациентов с черепно-мозговыми травмами и больных, перенесших нейрохирургическую операцию – в 13-15% эпизодов.
Столь разительный контраст, вероятно, объясняется полной бессимптомностью протекания патологии, которая зачастую обнаруживается только после вскрытия.
Осложнения
Серьезные осложнения развиваются редко, но есть некоторые, о которых вы должны знать.
Некоторые язвы во рту являются на самом деле одним из видов рака полости рта. Гнойники и ранки, которые не заживают даже после лечения и возникают на языке, между щекой и десной или под языком, могут быть признаком рака ротовой полости.
Недолеченная или желудочная язвы может в некоторых случаях вызвать следующие серьезные симптомы:
- потеря аппетита и потеря веса;
- затрудненное дыхание;
- головокружение;
- рвота;
- тошнота;
- черный дегтеобразный стул;
- внутреннее кровотечение;
- непроходимость желудка.
Язва желудка и двенадцатиперстной кишки
Стрессовая язва, скорее всего, развивается, когда вы уже находитесь под медицинским наблюдением при серьезном заболевании, для хирургического вмешательства, из-за травмы или ушиба. Наличие стрессовой язвы добавляет еще осложнение других заболеваний. Как и с язвой желудка, наиболее серьезными осложнениями являются внутреннее кровотечение и непроходимость.
Причины развития
Стрессовые язвы являются примером функциональных расстройств, толчком к возникновению которых являются стрессовые ситуации, активизирующие деятельность гипоталамуса (небольшой области промежуточного мозга), приводящую к воспалению гастродуоденальной слизистой.
Под воздействием стресса структуры гипоталамуса начинают вырабатывать избыточное количество кортикостероидных гормонов, отрицательно влияющих на свойства и объем защитной слизи, продуцируемой клетками желудка. Следствием этого процесса является повреждение и плохое восстановление гастродуоденальных эпителиальных тканей.
Язвы, обусловленные воздействием стресса, часто именуют псевдоязвами.
Стрессовые язвы могут возникнуть у пациентов:
- получивших серьезную травму внутренних органов;
- страдающих острой почечной или печеночной недостаточностью;
- находящихся в терминальном состоянии (например, в коллапсе, обусловленном сердечно-сосудистой недостаточностью), сопровождающемся потерей сознания и представляющем угрозу для жизни;
- перенесших сложную хирургическую операцию;
- страдающих заболеваниями органов брюшной полости или желудочно-кишечного тракта, протекающими в острой форме.
Одновременное стечение нескольких стрессовых ситуаций обостряет риск возникновения патологии, поскольку в данном случае все системы и внутренние органы человеческого организма начинают работать на пределе своих возможностей, провоцируя выработку огромного количества катехоламинов и кортикостероидов.
Установлено, что развитие воспалительного процесса в желудке начинается в течение двух-трех часов после воздействия стресса, а возникновение кровоточащих эрозий может наблюдаться трое суток спустя.
Стресс может спровоцировать обострение язвенной болезни за счет значительного ухудшения микроциркуляции крови в мышечных тканях желудка, которое влечет за собой ишемию его слизистых оболочек.
Повышенная выработка гастрина (гормона, производимого клетками, локализованными в пилорическом отделе желудка) приводит к тому, что главный пищеварительный орган начинает выделять слишком много желудочного сока.
Стрессовые язвы, влияющие на перистальтику желудка, значительно осложняют транспортировку пищевого кома в кишечник, при этом также ухудшается всасывание аминокислот в кровь.
Курлинга (Керлинга) язвы.
Острые язвы пищевого канала, развивающиеся как осложнение ожоговой болезни. Язвы могут быть как одиночные, так и множественные. Чаще локализуются в желудке и ДПК, реже кишечнике. Наблюдают кровотечения, перфорации язв, но чаще протекают бессимптомно.
Кушинга язва.
Одна или несколько язв пищеварительного канала (чаще в нижнем отделе пищевода или желудке), образующиеся под влиянием стрессовых воздействий. В их
возникновении помимо ишемии стенки желудка или пищевода определенное значение придают стероидам, спиртам, аспирину, которые повышают проницаемость слизистой оболочки для ионов водорода, нарушают ее барьерную функцию с образованием язв, склонных к быстрому прободению.
Ламблинга синдром.
Крайнее исхудание, анемия, отеки, понос, гипотермия после гастрэктомии.
Ленгофа.
Втяжение под правой реберной дугой во время глубокого вдоха при эхинококкозе печени.
Леотта.
Появление боли при оттягивании и смещении кожной складки живота при наличии спаек.
Лепера.
Оксалемический диатез с поражением кишок и мочевыводящих путей: хроническая диспепсия, метеоризм после приема пищи, спазмы толстой кишки, увеличение печени, дискинезия желчных путей, ЖКБ, недостаточность поджелудочной железы, непереносимость яиц, риса, шпината и т.д. оксалурическая почечная колика. Может быть долихоколон и дивертикулез толстой кишки.
Люти-Сорда-Бютлера синдром.
Проявляется увеличением мезентериальных лимфоузлов, железодефицитной анемией, гипоальбуминемией, повышением уровня щелочной фосфатазы, СОЭ.
Мак Феддена.
Болезненность у наружного края правой прямой мышцы живота при мезадените.
Масхофа болезнь.
Ретикулоцитарный мезаденит — в течение 7-10 дней нарастает боль в животе, чаще в правой боковой области. Живот умеренно болезненный, не напряжен. В области слепой кишки прощупывается инфильтрат. Озноб и рвота отсутствуют. Температура повышена до 39 градусов. Возбудитель предположительно ложнотуберкулезные пастереллы.
Майера триада.
Кишечная колика с кровавым поносом, полиневрит и полимиозит при узелковом периартериите.
Менетрие болезнь.
Опухолевидный гастрит: избыточное разрастание слизистой желудка по большой кривизне в области синуса, часто с пролабированием через привратник в ДПК. Клиника: ощущение давления, спазм и боль в надчревной области, изжога, вздутие живота, отсутствие аппетита, исхудание, рвота, иногда с примесью крови. Может быть черный кал, отечность кистей и стоп. Гипопротеинемия, понижение кислотности желудочного сока. Локальное и диффузное утолщение складок слизистой, которые могут быть неравномерными, деформированными, иногда с зазубренными контурами. Встречаются бородавчатые и сосочковые разрастания.
Монпрофи бомба.
Замкнутое пространство, расположенное между ушитой культёй ДПК и стриктурой кишки, расположенной аборальнее. В этом пространстве возможно образование гнойника с прорывом в брюшную полость.
Мура синдром.
Брюшной эпилепсии: нерегулярно повторяющиеся приступы острой боли в животе, сопровождающиеся рвотой и поносом. Могут вызывать прострацию, конвульсии. На ЭЭГ отмечают поражение коры головного мозга, особенно лобных долей. Приступы бывают в течение нескольких лет.
Мэрлея.
Тенезмы и ощущение наполнения в прямой кишке при одновременной боли в нижней конечности при вовлечении в тромбофлебитический процесс тазовых вен.
Образцова.
Громкое урчание при пальпации слепой кишки при энтерите.
Оппеля диабет.
Сопровождается ацидозом у больных с хирургическими заболеваниями при вынужденном голодании после операции и у истощенных больных.
Ортнера синдром.
Брюшная ангина: приступообразная боль в животе, рвота, вздутие живота, одышка. Развивается в пожилом возрасте в результате нарушения мезентериального кровообращения.
Пателла болезнь.
Стеноз привратника при туберкулезе.
Пейтца-Егерса синдром.
Сочетание кишечного полипоза с пигментацией кожи и слизистых оболочек в области губ, рта, носовых складок, век.
Петровского.
Сдавление средостения, появляющееся после еды, вследствие растяжения пищевода при кардиоспазме.
Потена синдром.
Рефлекторное нарушение гемодинамики в малом круге кровообращения в связи с выраженным болевым синдромом при заболеваниях желудка и желчевыводящей путей.
Рапунцеля синдром.
При ряде психических заболеваний больные могут заглатывать волосы, которые образуют трихобезоар, способный вызвать непроходимость.
Ремхельда синдром.
Гастро-кардиальный синдром.
Сенхауза-Киркса синдром.
Шок-синдром: азотемия, тошнота, рвота, понос, гипотермия, судороги, тахикардия, аритмия, акроцианоз, геморрагия, кома. Наблюдают при кровоизлиянии в надпочечники или при их токсико-аллергическом поражении.
Тревса зоны.
Участок тонкой кишки между 1-й и 3-й сосудистыми аркадами и в терминальном отделе подвздошной кишки, у места впадения в слепую кровоснабжаются слабее по сравнению с другими частями.
Тюрко синдром.
Полоипоз толстой кишки в сочетании с опухолью ЦНС,
Уотерхауса-Фридериксена синдром.
Молниеносный менингококковый сепсис, апоплексия надпочечников. Развивается остро. Внезапно появляется резкая головная боль, боль в животе, рвота, понос, лихорадка, цианоз, сменяющийся бледностью. Одышки нет. Через несколько часов возникают петехии и кровоподтеки. Резко снижается АД. Развивается коллапс, кома, бред, судороги. Чаще болеют дети. Причина — острая (чаще менингококковая) инфекция, поражение коры надпочечников. Смерть наступает в результате острой недостаточности надпочечников.
Фитца-Хью синдром.
Гонококковый перитонит верхней половины брюшной полости.
Шмидена болезнь.
Гипертрофический стеноз привратника вследствие пролабирования слизистой.
Шмидта.
Отеки нижних конечностей при отсутствии органических изменений сердца и почек при саркоме тонкой кишки.
Штирлина.
Терминальный отдел подвздошной кишки в виде четкообразной цепочки. Определяют при болезни Крона.
МЕДИАСТИНИТ ХРОНИЧЕСКИЙ.
Биренбаума.
Повышенная болевая чувствительность при пальпации брюшной аорты.
Игнатовского.
Парастернальная пульсация.
Философова.
Симптом «чащи» — определяемое перкуторно расширение границ средостения.
ОСТРЫЙ.
Герке.
При наличии переднего медиастинита наклон головы назад вызывает усиление боли под грудиной.
Равич-Щербо.
Югулярный: втягивание области яремной впадины при вдохе при переднем
медиастините.
Паравертебральный: втягивание межреберных промежутков паравертебрально при
заднем медиастините.
Штейнберга.
Появление ригидности шейных мышц при заднем медиастините.
Риддингера.
Загрудинная боль при глотании и дыхании при заднем медиастините.
Романова.
Загрудинная или межлопаточная боль, усиливающаяся при глотании и запрокидывании головы при остром медиастините на почве разрыва пищевода.
ГРУДНАЯ ЖЕЛЕЗА.
Бензадона.
Втяжение соска молочной железы при сдавлении его двумя пальцами и одновременном оттягивании кнутри прощупываемой опухоли пальцами другой руки при раке молочной железы.
Давыдова.
Покраснение и отек кожи молочной железы после смазывания спиртовым раствором йода при туберкулезе молочной железы.
Джильберта синдром.
Гинекомастия, массивные метастазы во внутренние органы, чаще легкие, при опухоли яичка.
Краузе.
Утолщение соска и ареолы при раке молочной железы.
Купера синдром.
Мастодиния: боль в одной или обеих грудных железах без местных изменений. Наблюдают у молодых нервных женщин, изредка у мужчин.
Педжета болезнь.
Экземоподобный рак соска молочной железы. Стадии: 1 — утолщение соска; 2 -изъязвление; 3 — регионарные метастазы.
Прибрама.
При потягивании за сосок раковая опухоль смещается вслед за ним.
Реклю болезнь.
Множественные кисты молочной железы. Часто двухсторонние.
Соргиуса.
Узел Соргиуса: при раке молочной железы у наружного края большой грудной мышцы прощупывается лимфатический узел величиной от горошины до лесного ореха.
Разновидности
Стрессовые гастродуоденальные язвы принято подразделять на:
- язвы Курлинга;
- язвы Кушинга;
- язвенные дефекты слизистых, обусловленные инфарктом миокарда;
- посттравматические эрозии слизистой желудка.
Курлинга
Язва Курлинга, поражающая слизистую оболочку исключительно двенадцатиперстной кишки, развивается вследствие обширных травм (чаще всего ожогов), охватывающих большую часть тела.
При этом в организме больного (включая кожные покровы и органы желудочно-кишечного тракта) значительно снижается объем крови.
Именно этот фактор и становится пусковым механизмом, дающим толчок возникновению псевдоязв.
Кушинга
Главным фактором, провоцирующим образование язвы Кушинга, является острое нарушение мозгового кровообращения или значительное повреждение структур головного мозга, наблюдающееся при инсультах или черепно-мозговых травмах.
Язва Кушинга, являющаяся частым осложнением хирургических операций на головном мозге, может поразить слизистые оболочки, выстилающие стенки желудка, двенадцатиперстной кишки и пищеводной трубки.
Этот вид псевдоязв, не сопровождающийся, как правило, клинически выраженной симптоматикой, может спровоцировать:
- возникновение кровотечений;
- прободение стенок кишечника и желудка;
- развитие сепсиса и перитонита.
Распространенные причины и рецидив язв
Вызывают язвы во рту:
- вирусная инфекция;
- покусывание или повреждение губ, языка и внутренней стороны щеки;
- изменения уровня гормонов у женщин;
- стресс;
- некоторые продукты;
- некоторые медицинские заболевания.
Причины язвенной болезни желудка могут включать:
- Хеликобактер инфекции;
- НПВС, включая Аспирин, Ибупрофен, Напроксен и другие лекарства от сильного стресса, депрессии и некоторых других психических болезней, возможно, связанных с головным мозгом.
Некоторые физические факторы, которые могут вызвать язвы:
- некоторые хирургические процедуры;
- тяжелые ожоги;
- травмы головного мозга;
- травматические повреждения организма;
- серьезные травмы, как правило, требующие госпитализации, нахождения в реанимации;
- травмы центральной нервной системы.
Симптомы
Главная опасность псевдоязв состоит в абсолютной бессимптомности их клинического течения.
Симптоматика стрессовых язв очень часто прикрывается клинической картиной основной патологии. Отличительной чертой этого вида язвенного поражения органов ЖКТ от язв иной этиологии является полное отсутствие болевого синдрома.
Первые признаки патологии, обусловленные воздействием раздражающих факторов на поверхность разросшихся язвенных поражений, заявляют о себе:
- появлением сильных болей в области желудка или в нижней части живота (это зависит от локализации псевдоязвы);
- бурой окраской рвотных масс, обусловленной примесью крови;
- возникновением головокружений;
- потерей сознания;
- черным цветом кала.
Примесь крови в рвотных массах и темная окраска испражнений – чрезвычайно тревожные симптомы, указывающие на кровотечение и вероятность прободения, чреватого развитием перитонита.
Их появление является показанием к немедленному обращению за квалифицированной медицинской помощью, поскольку промедление может привести к летальному исходу.
Согласно данным медицинской статистики, гастродуоденальное кровотечение, спровоцированное стрессовыми язвами, наблюдается у 25% больных, проходящих лечение в отделении интенсивной терапии, причем в 5% случаев кровопотеря представляет серьезную угрозу для жизни пациента.
Впрочем, специалисты уверены, что эти данные сильно занижены. Дело в том, что стрессовые язвы, в подавляющем большинстве случаев являющиеся неглубокими, сопровождаются скрытыми кровотечениями, не приводящими к возникновению клинически выраженных проявлений. Выявить их можно лишь в ходе прицельного диагностического обследования.
Интенсивные кровотечения сопровождаются:
- возникновением резкой общей слабости;
- учащенным сердцебиением (тахикардией);
- падением артериального давления;
- бледностью кожных покровов;
- рвотой алой кровью.
Прогноз
При стрессовых язвах прогноз во многом благоприятный. Однако прогноз напрямую зависит от того, насколько сильно был поражен желудок и его слизистая оболочка, количества кровопотери, сроков болезни. Редко стрессовые язвы становятся объектами хирургического вмешательства, обычно все ограничивается лекарственными препаратами. При правильном питании и отсутствии стрессовых ситуаций рецидив крайне редок. Если не было обильного кровотечения, то язвы заживут быстро.
Но стоит помнить, что при обильном кровотечении ЖКТ летальность может составить 80%. По этой причине пациентам, которые находятся в реанимации или отделении интенсивной терапии проводится соответствующая профилактика, т. к. риск развития стрессовой язвы на фоне других заболеваний крайне высок.
Диагностика патологии
Начальным этапом диагностики стрессиндуцированных язв является:
- сбор и оценка анамнеза;
- физикальный осмотр больного;
- пальпация брюшной полости.
На основании полученных данных врач ставит предварительный диагноз, требующий подтверждения (инструментального и лабораторного).
Комплекс лабораторных исследований включает выполнение:
- Общего и биохимического анализа крови. Изменение характеристик крови весьма показательно. На протяжении первых часов после кровотечения они будут указывать на высокий уровень тромбоцитов и ускоренное сворачивание крови. К исходу вторых-третьих суток концентрация гемоглобина и эритроцитов будет существенно снижена.
- Анализа каловых масс на скрытую кровь.
- Анализа желудочного содержимого на скрытую кровь, помогающего не допустить получения ложноотрицательных результатов, обусловленных низким уровнем рН.
Самыми информативными инструментальными методами выявления стрессовых язв являются:
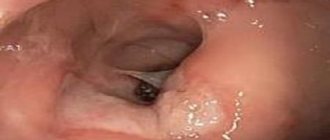
- Процедура эзофагогастродуоденоскопии (ЭГДС), позволяющая обнаружить наличие язвенных поражений слизистых оболочек желудка и бульбарной части двенадцатиперстной кишки. Исследование проводится только при условии отсутствия у пациента сильных болей и кровотечения.
- Контрастная рентгенография – безопасная и безболезненная процедура, с помощью которой можно установить не только количество эрозий, но и степень поражения слизистых оболочек.
Язвы при гиперпаратиреозе
Гиперпаратиреоз – заболевание, обусловленное патологической гиперпродукцией паратгормона паращитовидными железами.
Гастродуоденальные язвы при гиперпаратиреозе встречаются с частотой 8-11.5%. Механизм образования язв заключается в следующем:
- избыток паратгормона оказывает повреждающее влияние на слизистую оболочку гастродуоденальной зоны и стимулирует желудочную секрецию и образование соляной кислоты;
- гиперкальциемия стимулирует секрецию соляной кислоты и гастрина;
- при гиперпаратиреозе резко снижается трофика слизистой оболочки гастродуоденальной зоны.
Клинические особенности течения гастродуоденальных язв при гиперпаратиреозе:
- язвы локализуются чаще всего в 12-перстной кишке;
- язвы длительно протекают атипично;
- клинически манифестные формы характеризуются выраженным болевым синдромом, упорством течения, резистентностью к противоязвенной терапии, склонностью к осложнениям (кровотечение, перфорация);
- характерно частоерецидивирование язв.
При ФЭГДС и рентгеноскопии желудка выявляется язва, характеризующаяся теми же эндоскопическими и рентгенологическими проявлениями, что и обычная язвенная болезнь.
Клиническая картина и диагностика гиперпаратиреоза изложена в соответствующей главе руководства «Диагностика болезней внутренних органов».
Методы лечения
Главной задачей лечения стрессовых язв является купирование (устранение) причин, спровоцировавших их возникновение, а также предупреждение вероятных осложнений.
Медикаментозная терапия стрессовых язв в первую очередь должна быть направлена на активизацию защитных функций организма, восстановление работы иммунной и нервной систем, а также всех видов метаболических процессов.
В схему лечения включаются лекарственные препараты, способствующие снижению секреции желудочного сока и восстановлению кровоснабжения в органах, расположенных в верхних отделах ЖКТ.
Основные медикаменты, применяемые для лечения стрессиндуцированных язв, представлены препаратами:
- «Пантопразол».
- «Добутамин».
- «Мизопростол».
- «Омепразол».
- «Соматостатин».
- «Сукральфат».
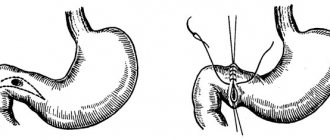
При возникновении желудочных кровотечений больному выполняют хирургическую операцию, в ходе которой осуществляют лазерную коагуляцию (прижигание) кровоточащих сосудов и хирургическое ушивание язвенных образований.
Важным фактором успешной терапии стрессовых язв является соблюдение специальной диеты, придерживаться которой пациенту придется на протяжении всей оставшейся жизни (во избежание образования новых эрозий).
Основные принципы лечебной диеты состоят:
- В исключении из ежедневного рациона продуктов, способствующих повышенному синтезу соляной кислоты: жирных, соленых, жареных блюд, кофе, алкогольных и газированных напитков.
- В обязательном употреблении каш, рыбы и мяса постных сортов, сладких фруктов, термически обработанных овощей, не кислых и обезжиренных молочных продуктов.
- В соблюдении раздельного и дробного питания (небольшими порциями через равные промежутки времени), предписывающего необходимость ужина, осуществляемого как минимум за два часа до отправления на ночной покой.
- В значительном ограничении соли и употреблении двух литров чистой питьевой воды в сутки.
Прогноз и Профилактика
Прогноз при язвах симптоматических определяется течением и исходом основного заболевания, развитием таких осложнений, как кровотечения или перфорация.
Профилактика заключается в осторожном назначении препаратов, обладающих ульцерогенным эффектом (при невозможности их замены другими препаратами) и в одновременном назначении антацидных средств (см.). При появлении у больных с заболеваниями внутренних органов и систем диспептических расстройств или болей в эпигастральной области им назначают диету № 1 (см. Питание лечебное), антацидные и холинолитические средства (см. Холинолитические вещества).