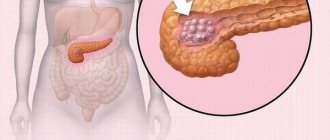
Экзокринная недостаточность поджелудочной
Синдром экзокринной недостаточности развивается при наличии недостатка ферментов железы или изменении нормального функционирования кишечника. Сразу же нарушается пищеварение, поскольку благодаря их действию осуществляется расщепление белков, жиров и углеводов.
Заболевание может быть врожденным (муковисцидоз, врожденный дефект) и приобретенным (острые и хронические панкреатиты, рак, оперативные вмешательства, заболевания 12-перстной кишки, холециститы). Недостаточность экзокринной функции поджелудочной железы может быть вызвана следующими причинами:
Первичная развивается при поражении непосредственно самой железы и наличии недостатка ферментов поджелудочной железы.
Вторичная – орган со своей работой справляется, но есть определенные причины, по которым ферменты не могут правильно работать: ускорение моторики кишечника, неполное смешивание ферментов с пищевым комком, их недостаточная активность или полное разрушение микрофлорой кишечника, дисбактериоз.
Симптомы
Симптомы специфические и сразу наводят на мысль о заболевании поджелудочной железы. Развивается синдром мальабсорбции – недостаточности всасывания питательных веществ в кишечнике. Больные отмечают диарею (учащение стула более двух раз в день) или длительные запоры.
Часто возникает урчание в животе, периодические боли в области желудка, вздутие и метеоризм.
Появляется стеаторея – жирный кал – стул зловонный, плохо смывается, глянцевый, в большом количестве и несколько раз в день. Далее нарушается всасывание белков, у больных появляются отеки, анемии, резко снижается вес. Возникает слабость, апатия, изменения настроения, есть склонность к депрессиям.
Существует три стадии болезни:
- 1 стадия – латентное (скрытое) течение, проблема в железе уже есть, но орган справляется с обычной нагрузкой. Изменения можно найти только после обильной пищи.
- 2 стадия – развернутая клиника со стеатореей, диареей, метеоризмом.
- 3 стадия – дистрофическая – необратимые нарушения обмена, потеря веса, отеки, массивными нарушениями в органах и тканях.
Диагностика
Диагностика сложная и требует проведения специальных исследований:
Копрограмма – анализ кала, в котором обнаруживается большое количество не переваренных волокон, капель жира.
Наиболее показательным будет обнаружение панкреатической эластазы 1 при проведении иммуноферментного анализа, единственный минус – ее нельзя обнаружить в первичной стадии болезни.
Исследование содержимого двенадцатиперстной кишки при проведении дуоденального зондирования (зонд вводится через рот до 12-перстной кишки), после стимуляции поджелудочной железы гормонами секретином и панкреазимином.
Лечение
В лечении важнейшая роль отводится . Исключаются острые, пряные, жирные блюда, крепкий кофе, газировки, алкоголь. Соотношение белков : жиров : углеводов – 20%:20%:60%. Обязательное употребление поливитаминов.
Больные вынуждены пожизненно применять соответствующие ферментные препараты: вобэнзин, панкреатин, креон, кадистал, мезим-форте. Доза и лекарство подбирается строго индивидуально.
При соблюдении назначений врача прогноз благоприятный.
Ферментная недостаточность у взрослых
Что приводит к ферментной недостаточности у взрослых:
- Переедание, при котором ферментов просто не хватает для обработки чрезмерного количества пищи.
- Любая форма панкреатита (воспаления поджелудочной железы) – причем не только в острой стадии, но и при хроническом течении заболевания.
- Различные состояния, нарушающие отток поджелудочного сока в кишечник (опухоли, желчные камни, паразиты).
- Патологии печени и желчевыводящей системы, из-за которых ферменты поджелудочной железы недостаточно активируются желчью.
- Воспаления стенки тонкого кишечника (энтериты). Данная причина нехватки ферментов может иметь инфекционное происхождение.
- Гастрит со сниженной кислотностью желудочного сока, негативно влияющий на процесс активации ферментов в желудке и тонком кишечнике.
- Гибель клеток слизистой оболочки кишечника при болезни Крона, амилоидозе, дисбактериозе, системных аутоиммунных нарушениях и ряде других состояний.
- Врожденные нарушения синтеза пищеварительных ферментов.
- Последствия хирургического лечения болезней желудочно-кишечного тракта (удаление части желудка или кишечника).
- Нерациональные диеты, гиповитаминозы и голодание также могут стать причиной недостатка ферментов.
Ферментная недостаточность симптомы у взрослых
Лечение недостатка ферментов может назначить только врач на основании результатов комплексного обследования. Лечение должно быть направлено на максимально возможное устранение основной причины заболевания, уменьшение имеющихся симптомов и нормализацию процесса пищеварения. Облегчение переваривания пищи является важнейшей задачей терапии. Ведь возникающие при нехватке энзимов кишечные расстройства усугубляют повреждение слизистой оболочки кишечника, что утяжеляет течение заболевания.
При нехватке ферментов происходит два основных взаимосвязанных процесса:
- нарушение переваривания пищи (мальдигестия);
- недостаточное всасывание питательных веществ в кишечнике (мальабсорбция).
Обычно раньше всего появляются признаки снижения выработки липазы, которая отвечает за переваривание жиров. Нерасщепленные жиры проходят по кишечнику, раздражая его стенки и вызывая такие симптомы заболевания поджелудочной железы, как метеоризм, вздутие живота, боли и диарея. Выделение большого количества жиров с калом называется стеатореей. Проявляется это обильным неоформленным стулом с маслянистым блеском, который плохо смывается, наличием непереваренных частиц в кале, вздутием и нелокализованной абдоминальной болью.
Так как нарушается расщепление не только жиров, но и белков с углеводами, в кишечник не поступает достаточного количества питательных веществ. Иногда человек сам старается меньше есть, чтобы не провоцировать болевой приступ. В результате наступает так называемая трофологическая недостаточность: в крови снижается уровень необходимых веществ. Человек худеет, начинается гипотрофия мышц, рыхлые отеки, истощение. Из-за дефицита жирорастворимых витаминов (A, D, Е и К) может развиться остеопороз, возникают проблемы с кожей и волосами. Увеличивается риск инфекций и проблем с сердцем[2].
За счет большого «запаса прочности» далеко не сразу проявляется экзокринная недостаточность поджелудочной железы. Симптомы заболевания возникают только тогда, когда работа железы нарушена на 90% и более. В среднем клинические признаки становятся заметны через десять лет после начала заболевания. В этом заключается опасность хронического панкреатита: человек может не подозревать о болезни, хотя при устранении некоторых причин вероятность развития осложнений значительно снижается. Поговорим о причинах и факторах риска развития панкреатита.
А вторичный дефицит питательных веществ негативно сказывается на общем состоянии. Поэтому в схему лечения обязательно входят ферментные препараты, восполняющие дефицит основных энзимов. Важно также скорректировать питание и избегать переедания.
Диагностические мероприятия
Нарушенная работа поджелудочной железы проявляется всеми типичными симптомами: болью, тошнотой, рвотой, сниженным аппетитом, поносом. В некоторых случаях длительное время клинические проявления могут отсутствовать. Но в дальнейшем это приводит к выраженным изменениям пищеварительного процесса.
Диагностика таких состояний представляет определенные трудности из-за нечеткости проявлений и незначительных изменений при функциональных методах обследования.
Биохимические показатели крови – активность ферментов (чаще всего — амилазы). При обострении хронического панкреатита цифры превышают норму в 3 раза. В других случаях этот процесс бывает настолько кратковременным, что определить ее увеличение в крови не удается.
Лечение внешнесекреторной недостаточности
Главным методом терапии внешнесекреторной недостаточности является коррекция питания. Пациенту требуется полностью отказаться от распития спиртосодержащих напитков. Также врачи настоятельно рекомендую отказаться от курения, так как это влияет на патологию поджелудочной железы. Человеку не следует кушать перед сном или в ночное время, когда пищеварительная система работает не полностью. Стоит исключить из ежедневного рациона питания все жирное мясо и рыбу. Готовить блюда лучше на пару или просто отваривать. Требуется выработать определенный режим питания. Кушать больной должен много раз в день (от 4 до 6), но при этом порции блюд минимальны.
Диетическое питание для больного составляет лечащий врач, самостоятельно это делать не рекомендуется. Доктор составляет схему лечения и питания на диагностических сведения, а также учитывает индивидуальные особенности пациента. В рацион добавляются овощи и фрукты, которые становятся заменителями животной еды. В организм должны поступать в значительной степени углеводы растительного происхождения. Некоторые больные ищут углеводные вещества в сладостях, но такая пища не принесет пользы, поэтому от нее стоит отказаться. При резком переходе на диетический рацион питания некоторые больные ощущают повышенное образование газов в желудке. Такая проблема решается просто – достаточно употреблять отруби.
Кроме диеты, в комплекс терапии по лечению внешнесекреторной недостаточности входит прием медикаментов. Чаще всего доктора пописывают Мезим, Панкреатин, Креон. Наибольшей эффективность из этих лекарственных средств обладает Панкреатин, который мягко воздействует на стенки поджелудочной железы, способствует выделению ферментов, что эффективно влияет на улучшение самочувствия.
Определить, что курс лечения выбран правильно, можно через несколько дней после начала терапии. У больного исчезают проблемы со стулом, а именно – прекращается понос. Также это отражается на клиническом исследовании кала, показатели которого постепенно приходят в норму. Если не наступает улучшения через 5-7 дней, то следует обратиться к лечащему врачу для пересмотра диагноза или комплекса медикаментозной терапии.
Развитие экзокринного типа недостаточности
Экзокринная недостаточность поджелудочной железы представляет собой один из типов нарушения работы органа, который проявляется нехваткой выработки железистой тканью органа соков для осуществления пищеварения.
Основными симптомами развития этого нарушения являются:
- плохая перевариваемость еды;
- повышенный уровень газообразования в желудке;
- нарушение процесса образования каловых масс;
- возникновение чувства тошноты;
- появление чувства тяжести.
Тошнота характерна при экзокринной недостаточности.
Повышенный уровень газообразования в желудке свойственен экзокринной недостаточности.
Причины нарушения могут быть следующие:
- нарушение работы могут быть вызваны необратимыми изменениями;
- проблемы в работе желудка;
- нарушение функционирования двенадцатиперстной кишки;
- проблемы в работе желчного пузыря;
- нарушения в питании;
- злоупотребление спиртными напитками;
- пищевое голодание.
Лечение этого типа патологического нарушения начинается с определения причин его развития. В случае если причиной нарушения является диета или злоупотребление алкоголем, то требуется начать корректировку питания пациента и исключить употребление алкоголя.
?enablejsapi=1″>
?enablejsapi=1″>
Ферменты с IHERB Ферментная недостаточность возможная причина лишнего веса
Заболевания поджелудочной железы
Особую опасность имеют нарушения в поджелудочной железе у детей, так как сбои в работе такого важного органа приводят к серьезным патологическим нарушениям в детском, развивающемся организме. Сбои в поджелудочной приводит к возникновению нарушений в обмене веществ, такие изменения могут привести к сбоям в развитии ребенка
Причины и виды внешнесекреторной недостаточности
Заболевание классифицируется в зависимости от факторов, размеров, а также от наличия иных нарушений в организме. Выделяют два вида внешнесекреторной недостаточности:
- приобретенная – возникает у людей, которые имеют синдром хронического панкреатита;
- врожденная – по генетическому коду передаются своеобразные аномалии, которые блокируют нормальную выработку питательных ферментов.
Внешнесекреторная недостаточность болезни поджелудочной железы имеет свою квалификацию, в зависимости от состояния и ее распространения на соседние органы системы. Выделяют вторичную форму заболевания, при которой происходит выработка ферментных элементов. Но особенность заболевания это не синтезирование веществ в тонком кишечнике и 12 перстной кишке. В поджелудочной железе происходит процесс инактивизации, что усложняет состояние здоровья. Также существует такая классификация, как аерфичная форма болезни, при которой расстройства возникают в самой поджелудочной железе, спровоцированные неправильным синтезом ферментных веществ.
Также советуем просмотреть: Появление спазма в поджелудочной: симптоматика и методы лечения
Причинами болезни являются разные факторы, но они подразделяются по форме течения болезни. Первичная классификационная группа патологии возникает из-за хронического панкреатина. Кроме того, расстройство могут спровоцировать:
- агензия поджелудочной железы;
- гипоплазия;
- заболевания Йохансона-Близзарда или Швахмана;
- генетическая предрасположенность ферментной недостаточности;
- последствия хирургической операции;
- экзокринная нехватка;
- тяжелая форма ожирения, которая провоцирует изменение клеточных компонентов панкреас;
- злокачественные и доброкачественные новообразования в поджелудочной железе;
- муковисцидоз – такая болезнь носит врожденный характер, при которой происходят нарушения в деятельности секреции, и сопровождается неправильным функционированием органа.
Причинами расстройства внешнесекреторной деятельности органа железы могут быть атрофия и фиброз. Такие симптомы – следствия нарушений в организме. Из них самые распространенные:
- в протоках панкириатической системы возникают камни;
- панкреонекроз – проявляется синдром при полном или частичном вымирании клеток поджелудочной;
- сахарный диабет – диагноз является тяжелым осложнением панкреатита и имеет, чаще всего, вторую форму развития;
- цирроз, имеющий панкреатиескийхарактер;
- гемосидероз – в мягких тканях гемосидерина возникает скопление пигмента железа, которое находится в органе в большом количестве;
- неправильное питание, неконтролируемое употребление продуктов, которые разрушают стенки поджелудочной;
- атеросклероз;
- алкогольный, абструктивный, калькулезный панкреатит.
Вторичный тип ферментной недостаточности образуется из-за нарушений, которые происходят в тонком кишечнике пищеварительного тракта. Основные патологии:
- побочные действия после хирургического вмешательства на пищеварительную систему;
- недостаточность белкового вещества;
- неправильная работа гепатобилианой подсистемы;
- ферменты энтерокиназы не в полном объеме или вовсе неправильно выходят из организма;
- экскреторная недостаточность;
- повреждение слизистой оболочки;
- гастринома – активное новообразование.
В поджелудочной железе выделяют еще абсолютную и относительную формы болезни. При уменьшении размера паренхимы в поджелудочной железе образуется абсолютная ферментативная недостаточность, которая проявляется при плохой выработке бикарбонатов и ферментов. В медицинской практике такая форма встречается крайне редко у больных внешнесекреторной недостаточности. Чаще всего, диагностируется такой вид недуга у детей, которые имеют врожденные аномалии строения организма, например, при неполном формировании протоков железы, наследственном панкреатите, гипоплазии поджелудочного органа.
Важно! Довольно редко у взрослых пациентов встречается такое расстройство, как приобретенное заболевание. Это возможно в результате самостоятельного лечения панкреатита разного характера.
Относительная форма проявляется вместе с самим заболеванием. То есть, отдельно она не может существовать. Вызвана она плохой проходимостью в просвет кишечного тракта (панкреатическое вещество не поступает в тонкие его стенки), что может быть спровоцировано ускоренным его поступлением в орган. При таком расстройстве поджелудочная железа функционирует в привычном режиме, но по причине непроходимости не доставляет ферментные вещества к своей цели. Препятствием на пути движению поджелудочного сока могут быть камни, новообразования, рубцы.
Также советуем просмотреть: Какие функции выполняет меридиан в поджелудочной и селезенке
Стоит отметить, что относительная форма недостаточности имеет свои характерные особенности развития. Механизм поражения происходит примерно так:
- Слизистая кишечника может быть повреждена по любым причинам, что сказывается на синтезировании холецистокина или секретина.
- На фоне этого ферменты, которые поступают в орган железы, не могут выполнять свою работу, что обусловлено резким падением рН, которое их активизирует. У больных показатель интрадуоденального элемента варьируется в пределах 5,5.
- Продукты, поступающие в пищеварительный тракт, не расщепляются и становятся одним большим комком, что провоцирует образование и поступление в организм различных инфекций, так как микрофлора кишечника нарушена.Также развитие вредных бактерий происходит в самом органе из-за благоприятных для них условий среды обитания.
Важно! Желчный сок поступает в меньшем количестве, так как возникает преграждение его движения по системе.
Такая форма классификации наблюдается у пациентов, которые постоянно голодают или сидят на строгой диете. Недостаточность белковых элементов влияет на развитие болезни, которая носит название «внешнесекреторная недостаточность», а также панкреатита, который приобретает хронический тип.
Внешнесекреторный вид недостатка ферментов
Внешнесекреторная недостаточность поджелудочной железы раньше была болезнью преимущественно людей в возрасте от 50 лет, но с каждым годом она «молодеет». Это возникает из-за того, что количество клеток для выработки секрета существенно уменьшается. Синдром внешнесекреторной недостаточности поджелудочной железы возникает из-за:
- снижения уровня массы паренхимы эндокринного типа;
- оттока секрета в просвет двенадцатиперстной кишки;
- в секреции наблюдается нехватка ферментов, и они вяло перерабатывают питательные вещества.
Клиническая картина следующая:
- Организм отторгает жирную и соленую пищу – ее тяжело переварить, процесс крайне затруднен и болезнен.
- Ощущение тяжести в области желудка, которое чаще всего возникает из-за того, что человек съел жирное, соленое или копченое блюдо.
- Понос, который является следствием того, что пища не усваивается в организме. Чаще всего его консистенция похожа на кашу.
- Живот вздутый.
- Мучают колики и болезненные ощущения в костях.
- Сердцебиение учащенное.
- Могут возникать судороги, одышка.
- Кровь хуже сворачивается.
- Кожный покров становится сухим, зудит.
- Беспокоит постоянная тошнота.
Все эти признаки свидетельствуют о том, что организму не хватает жиров, которые для него крайне важны. Именно поэтому переносить их нехватку тяжело и болезненно.
Лечение строится на следующих принципах:
- питаться нужно часто и дробно;
- диета строится на исключении из рациона жирных блюд, в том числе жирного мяса и продуктов из него;
- кушать нужно не позднее 7 часов вечера и полностью отказаться от перекусов в ночное время;
- полностью под запретом;
- все разрешенные продукты питания нужно согласовать с лечащим врачом, который будет контролировать этот процесс вплоть до полного выздоровления.
Важно! Животную пищу нужно компенсировать растительной, которая должна составлять не менее 75% от всего рациона. . Ввиду того что организм не вырабатывает нужного количества ферментов и недополучает жиров, из него будут стремительно выводиться углеводы
Их нужно черпать из полезных продуктов. Сладости хоть и богаты на углеводы, но категорически не подходят для этого. Когда в рационе увеличивается количество растительной пищи, организм реагирует на это повышенным газообразованием, которое уменьшается, если кушать отруби. Недостаточность ферментов компенсируют приемом Креона, Панкреатина, Мезима. Первый признак, что терапия идет правильно — нормализация стула и исчезновение другой негативной симптоматики.
Ввиду того что организм не вырабатывает нужного количества ферментов и недополучает жиров, из него будут стремительно выводиться углеводы. Их нужно черпать из полезных продуктов. Сладости хоть и богаты на углеводы, но категорически не подходят для этого. Когда в рационе увеличивается количество растительной пищи, организм реагирует на это повышенным газообразованием, которое уменьшается, если кушать отруби. Недостаточность ферментов компенсируют приемом Креона, Панкреатина, Мезима. Первый признак, что терапия идет правильно — нормализация стула и исчезновение другой негативной симптоматики.
Как проявляется внешнесекреторная недостаточность поджелудочной железы: симптомы
Патологию может сопровождать снижение продуцирования всех ферментов, или же уменьшение выработки лишь одного из них.
Мозаичность клинической картины определяется тем, что симптомы внешнесекреторной недостаточности наслаиваются на признаки ассоциированного заболевания.
Выделим основные факторы тревоги.
- Абдоминальная боль в верхних зонах живота (возникает на ранней стадии воспаления панкреас).
- Симптомы мальдигестии: метеоризм, кашецеобразный стул, непереносимость копченостей, блюд жареных, жирной пищи, что объяснимо дефицитом бикарбонатов, недостаточным продуцированием, неадекватной активизацией и ранним разрушением ферментов. Возможно: тошнота, снижение аппетита, повторная рвота.
- Симптомы мальнутриции: признаки недостатка витаминов, фолиевой кислоты, железа, астенический синдром, как следствие – снижение массы тела.
Другие симптомы, выделенные гастроэнтерологами: вздутие живота, стеаторея, нарушение частоты стула.
Сбой в работе поджелудочной железы
Как и любые другие патологии, недостаточность поджелудочной железы имеет свои причины возникновения.
Этот орган пищеварительной системы является самой крупной железой организма, которая длительное время может функционировать «на износ», и при этом не подавать никаких признаков перегруженности.
Поджелудочная наделена внутреннесекреторной и внешнесекреторной функциями.
С их помощью орган может регулировать обменные процессы в организме и вырабатывать пищеварительные ферменты, способствующие расщеплению сложных компонентов пищи в кишечнике.
Если ПЖ по каким-либо причинам перестает выделять панкреатический сок, содержащий пищеварительные ферменты, то наступает недостаточность поджелудочной железы.
Недостаточность внешнесекреторной функции поджелудочной железы: причины, классификация, механизмы
Патология может быть как врожденной, так и приобретенной (последний вариант диагностируют чаще); первичной – возникает на фоне угнетения синтеза ферментов и поражения тканей органа, вторичной – сопровождается проблемами с всасыванием ферментов в кишечнике.
Лидирует в списке заболеваний-первопричин хронический панкреатит.
Почитайте и посмотрите видео. Что такое хронический панкреатит рассказывает врач гастроэнтеролог.
Кроме того, ферментативные дисфункции возникают при:
- атеросклерозе;
- муковисцидозе;
- сахарном диабете;
- ожирении последних степеней;
- раке головки ПЖ;
- хроническом гепатите и циррозе печени;
- эндокринных заболеваниях;
- других заболеваниях билиарного тракта и гастродуоденальной зоны.
В числе других причин отметим:
- операции на органах ЖКТ;
- длительное голодание;
- плохое пережевывание пищи;
- недостаточное содержание белка в рационе.
Данную проблему чаще диагностируют у пациентов старшего возраста (60-69 лет).
Кишечная форма муковисцидоза.
Генетический дефект при этом наследственном заболевании нарушает обратное всасывание хлорида натрия всеми экзокринными железами, в результате чего их секрет становится вязким, густым, отток его затруднен. Секрет застаивается в выводных протоках желез, они расширяются, и образуются кисты. Происходит гибель железистых клеток. Чаще всего встречаются кишечная и легочная форма муковисцидоза, при которых преимущественно поражаются соответственно железы кишечника или бронхов. Могут встречаться комбинированные формы. Поражение желез кишечника при муковисцидозе приводит к тому, что значительно нарушаются процессы переваривания и всасывания компонентов пищи (синдромы мальдигестии и мальабсорбции). В большей степени страдает переваривание жиров, что связано с угнетением ферментативной активности поджелудочной железы, которая тоже страдает при муковисцидозе.
У новорожденных кишечная форма муковисцидоза может проявиться мекониальным илеусом — кишечной непроходимостью в результате закупорки просвета кишечника густым и вязкиммеконием. В норме у новорожденных меконий должен отходить в первые сутки жизни. Если этого не происходит, должна возникать настороженность в отношении муковисцидоза, тем более, если у родителей или близких родственников ребенка имеются признаки этого заболевания. Осложнениями мекониального илеуса являются перфорация (образование отверстия) стенки кишечника и развитие тяжелого состояния — мекониального перитонита (воспаление брюшины).
Виды недостаточности ПЖ и их признаки
Заболевания ПЖ классифицируются по 4 основным видам:
- Внешнесекреторная недостаточность поджелудочной железы, обусловленная снижением активности особых секреторных веществ, расщепляющих пищу на вещества, свободно усваиваемые организмом, или нарушением секреторного оттока панкреатического сока в кишечник из-за сужения проточных каналов за счет опухолей или фиброза. При нарушении активности ферментов секрет становится густым и вязким и плохо расщепляет пищу. При сужении проточных каналов в кишечник поступает недостаточное количество ферментирующих веществ, которые не справляются со своей задачей в полном объеме. Основные ее симптомы: непереносимость острой и жирной пищи, тяжесть в желудке, диарея, вздутие живота и колики; второстепенные: одышка, тахикардия, болевые ощущения во всем теле, судороги. Жиры, поступающие в кишечник, не перерабатываются и выводятся в нерастворенном виде вместе с калом (панкреатическая стеаторея). Дефицит жирных кислот приводит к ломкости костей, снижению свертываемости крови, судорогам, нарушениям ночного зрения, импотенции. Снижение ферментации белков вызывает одышку, тахикардию, анемию, общую слабость, утомляемость.
- Экзокринная недостаточность поджелудочной железы является следствием уменьшения выработки поджелудочного (панкреатического) сока, который отвечает за нормальную работу ЖКТ. Проявляется несварением пищи, тошнотой и тяжестью в желудке, избытком газов в кишечнике и нарушением его деятельности; является причиной развития сахарного диабета. Экзокринная недостаточность ПЖ может быть относительной и абсолютной. Первая носит обратимый характер, целостность органа в данном случае не нарушена, недомогание вызвано незрелостью ПЖ или нарушением секреции, чаще встречается у детей. Абсолютная недостаточность сопровождается атрофией ацинусов и фиброзом тканей ПЖ, снижением выработки ферментов. Она является следствием таких заболеваний, как хроническая или острая форма панкреатита, муковисцидоз, синдром Швахмана-Даймонда.
- Недостаток ферментов в желудочном соке, участвующих в пищеварительном процессе, — это ферментативная недостаточность поджелудочной железы. Симптомы, указывающие на недостаточность ферментов для переваривания пищи: метеоризм, тошнота и рвота, зловонная диарея, обезвоживание организма, общая слабость и пр. Наиболее значимый и характерный признак недостаточности ферментов — изменение стула: увеличение частоты испражнений, каловые массы с излишками жиров, которые плохо смываются с унитаза, приобретают серый цвет и гнилостное зловоние.
- При эндокринной недостаточности ПЖ снижается выработка гормонов инсулина, глюкагона, липокаина. Эта форма недостаточности опасна тем, что вызывает сбой в работе всех органов человека и имеет необратимые последствия. Симптомы схожи с характерными признаками при недостатке ферментов поджелудочной железы. Инсулин отвечает за поставку глюкозы из крови в клетки организма и понижает содержание сахара, глюкагон — повышает. Норма глюкозы в крови — 3,5-5,5 ммоль/л. Изменения нормы приводит к развитию заболеваний — гипергликемии (повышение содержания глюкозы) и гипогликемии (соответственно снижение). Нарушение выработки инсулина приводит к повышенному содержанию глюкозы в крови и развитию такого заболевания, как сахарный диабет. Основные признаки, указывающие на нехватку гормонов инсулина: повышенное содержание сахара в крови после приема пищи, жажда, частое мочеиспускание; у женщин — зуд в половых органах. При снижении выработки глюкогана характерен следующий набор признаков: слабость, головокружение, тремор конечностей, изменение психики (тревожность, депрессивное состояние, беспричинное беспокойство), судороги, потеря сознания. Если при инсулиновой недостаточности лечение назначает эндокринолог, то при дефиците глюкогана необходима также помощь психотерапевта.
Диагностика патологических изменений ПЖ
В первую очередь лечащий врач проводит опрос пациента, выясняет отличающие ферментную недостаточность поджелудочной железы симптомы. Для диагностирования заболевания проводятся лабораторные анализы крови (на содержание гемоглобина и биохимических веществ, на уровень сахара), исследования наличия ферментов в моче, анализ кала и копрограмма на предмет содержания жиров (в норме не более 7%), эластазы-1 и состояния усвоения и переработки пищи организмом.
Для выявления дегенеративных изменений органов назначают УЗИ брюшной полости, КТ и МРТ. Важным методом диагностики является эндоскопическая ретроградная панкреатохолангиография (исследование протоков ПЖ и желчных протоков на предмет их проходимости и наличия келоидных образований). Для уточнения диагноза применяют метод прямого изучения секрета, полученного из ПЖ путем аспирации ПЖ, позволяющий определить содержание и объем поджелудочного сока.
Важная информация: Что такое эхогенность поджелудочной железы и почему повышена
Эндокринную недостаточность исследуют путем тестирования толерантности к глюкозе — проводят анализ крови, собранной натощак, и крови, собранной через 2 часа после приема пищи или 75 г глюкозы. Этот анализ показывает способность организма к выработке инсулина и переработке глюкозы.
О нарушении обмена глюкозы свидетельствуют следующие показатели: уровень глюкозы в крови не менее 6,7 ммоль/л; через 2 ч после приема 75 г глюкозы — 7,8-11,1 ммоль/л. В норме содержание глюкозы в крови не должно превышать 6,4 ммоль/л. Если уровень глюкозы в крови, взятой на голодный желудок, равен 7,8 ммоль/л или больше этого значения, то имеет место диабет.
Симптомы нехватки ферментов поджелудочной железы
Нарушение данной обычно проявляется характерными признаками, у детей и взрослых, во многом, схожими. О нехватке ферментов поджелудочной железы в раннем детском возрасте сигнализируют следующие симптомы:
- частый, разжиженный стул (до 6 раз) зеленоватого цвета с белесыми хлопьями;
- вздутый живот;
- срыгивание;
- нарушение сна;
- ребенок капризничает и вяло ест;
- вес ниже нормы.
При подозрении на недостаточность ПЖ ребенку требуется клиническое наблюдение и прохождение полного комплекса исследований для определения степени ее поражения.
Недостаток пищеварительных ферментов у старшей группы населения может проявляться в виде диспепсических расстройств со следующими клиническими симптомами:
- характер стула изменяется (недостаточность липазы): становится частым, обильным, сероватым по цвету, маслянистым, плохо смывается; ощущается зловонный гнилостный запах, в кале непереваренные остатки пищи;
- изматывает сильный метеоризм с переливаниями в животе и «взрывным» отхождением газов;
- подташнивание, снижение аппетита;
- неприятный вкус во рту;
- похудение и общее недомогание (нет чувства бодрости, быстрая утомляемость, слабость, бессонница, головные боли).
Функциональное расстройство пищеварительной системы, причина которого связана с нехваткой ферментов поджелудочной железы, требует лечения.
Лечение ферментной недостаточности поджелудочной железы
При наличии таких показаний, как диарея, стеаторея (жирный кал), прогрессирующее снижение веса на фоне других признаков диспепсии проводят ферментозаместительную терапию, корректирующую панкреатическую недостаточность. Длительность приема и дозы лекарств подбираются с учетом возраста, массы тела, формы патологии переваривания и всасывания.
Фармакология имеет в арсенале несколько групп ферментативных препаратов, различающихся своими компонентами. У каждой свои строгие показания к применению, нарушение которых не приведет к выздоровлению и может вызвать нежелательные побочные реакции. Вот несколько примеров:
- I группа – действующее вещество пепсин (Абомин, Пепсидил и др.). Назначается для восстановления деятельности слизистой желудка, например, при гипоацидном гастрите.
- II группа – панкреатические энзимы липаза, амилаза, трипсин (Панкреатин, Мезим форте, Креон, Пангрол, Панцитрат и др.). Эти легкие энзимные препараты часто назначаются и профилактически. Они хорошо перемешиваются с пищевым комком и физиологичны. Большие неделимые таблетки Панкреатина практически непригодны для малышей. В детской практике успешно используется высокоактивный Креон в маленьких капсулах, которые при необходимости можно раскрыть и дозировать содержимое.
- III группа – комплексные препараты, содержащие панкреатин, гемицеллюлозу, компоненты желчи (Дигестал, Фестал, Котазим форте, Энзистал и др.). Дополнительный прием этих ферментов оправдан с целью компенсации нарушений полостного пищеварения. При заболеваниях печени и неспецифическом язвенном колите требуется осторожность.
- IV группа – комбинированные средства (Комбицин, Панзинорм форте, Панкреофлат).
- V группа – действующее вещество лактоза (Лактраза, Тилактаза). Используются для лучшего усвоения молочных продуктов.
Подбор лечебных форм при ферментной недостаточности поджелудочной железы строго индивидуален, лекарства невзаимозаменяемые. Сделать грамотное назначение и определить правильную методику приема сможет только врач соответствующей квалификации.
Препараты при ферментной недостаточности
Ферментные препараты, в зависимости от состава можно разделить на несколько групп:
- Препараты панкреатина, преимущественно полученные из поджелудочной железы свиней (содержат амилазу, липазу и трипсин).
- Комбинированные препараты, содержащие помимо панкреатина компоненты желчи.
Растительные энзимы, содержащие папаин, грибковую амилазу, протеазу, липазу, в том числе в комбинации с симетиконом, адсорбентами и другими веществами.
МЕЗИМ® ФОРТЕ 10 000 рекомендован лицам с заболеваниями пищеварительной системы, сопровождающимися нарушениями пищеварения вследствие дефицита пищеварительных ферменто
Препараты различных групп, несмотря на сходный состав и фармакологическую активность, не являются взаимозаменяемыми и имеют различные показания к применению. Препараты панкреатина являются универсальным средством нормализации пищеварения и используются в составе комплексной терапии любой этиологии.
Они содержат протеазу, амилазу, липазу в различных дозах. Необходимо отметить, что, как правило, панкреатин для производства ферментных препаратов получают из тканей поджелудочной железы животных. Однако, животное происхождение не всегда гарантирует безопасность для человека.
В частности, белковые компоненты тканей крупного рогатого скота могут провоцировать развитие губчатой энцефалопатии и других прионных инфекций. В связи с этим наиболее физиологичным и безопасным является панкреатин, получаемый из тканей поджелудочной железы свиней, поэтому его применение не несет риска развития упомянутых выше заболеваний.
Препараты панкреатина выпускают в виде различных лекарственных форм — таблетки, драже, капсулы с микрогранулами и мини-таблетками. Выбор лекарственной формы также имеет важное значение для эффективного устранения пищеварительной недостаточности и должен быть обоснован в каждом случае.
Наиболее распространены таблетированные ферментные препараты, покрытые кислотоустойчивой оболочкой. Такой вид лекарственной формы защищает ферменты от разрушения под воздействием кислой среды желудка и обеспечивает их действие в кишечнике.
Для лучшего смешивания ферментов с пищевым комком и предотвращения инактивации веществ под действием желудочного сока применются препараты панкреатина в виде гастрорастворимых капсул, содержащих мини-таблетки, покрытые кишечно-растворимой оболочкой.
При попадании в желудок капсульная оболочка разрушается и ее содержимое быстро и равномерно смешивается с частично переваренной пищей, после чего постепенно поступает в двенадцатиперстную кишку. И только там мини-таблетки растворяются, вследствие чего ферменты начинают действовать. Такого рода ферментные препараты проявляют максимальную эффективность в коррекции различного вида ферментной недостаточности.
Одним из таких препаратов является МЕЗИМ® ФОРТЕ 10 000, содержащий большое количество активных компонентов (7500 единиц амилазы, 10 000 — липазы и 375 — протеазы) МЕЗИМ® ФОРТЕ 10 000 рекомендован лицам с заболеваниями пищеварительной системы, сопровождающимися нарушениями пищеварения вследствие дефицита пищеварительных ферментов — желчнокаменной болезнью, холециститом, хроническим гепатитом, синдромом раздраженного кишечника и хроническим панкреатитом.
Еще одним препаратом выбора для коррекции ферментной недостаточности является ПАНГРОЛ®, который представлен в нескольких дозах, что позволяет подобрать оптимальный режим дозирования с учетом особенностей течения заболевания. ПАНГРОЛ® 25 000 характеризуется активностью липазы 25 000 МЕ, амилазы — 22 500 МЕ, протеазы — 1250 МЕ. В ПАНГРОЛ® 20 000 активность липазы составляет 20 000 МЕ, амилазы — 12 000 МЕ, протеазы – 900 МЕ. ПАНГРОЛ® 10 000 отличается сниженным содержанием ферментов (активность липазы — 10 000 МЕ, амилазы — 9000 МЕ, протеазы — 500 МЕ).
Как и в МЕЗИМ® ФОРТЕ 10 000, в составе данного препарата отсутствует желчь, что важно при лечении пациентов с вирусным поражением печени. Показаниями к применению ПАНГРОЛ® является недостаточность экзокринной функции поджелудочной железы у взрослых и детей, которую вызывают различные заболевания, в том числе: хронический панкреатит, муковисцидоз, панкреатектомия, гастроектомия и др. Препарат следует принимать не разжевывая и запивая нещелочной жидкостью (вода, фруктовые соки).
Показаниями к применению ПАНГРОЛ® является недостаточность экзокринной функции поджелудочной железы у взрослых и детей, которую вызывают различные заболевания