Все органы в теле человека имеют определенный порядок расположения. Не исключение и пищеварительная система – любое изменение расположения органов в ней приводит к ухудшению здоровья.
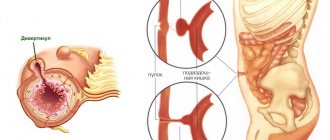
Одно из возможных патологических состояний – опущение кишечника. В данной ситуации петли кишечника располагаются ниже необходимого уровня. Подобная аномалия влечет за собой изменение в расположении других органов брюшной полости, что приводит к нарушению их функции.
Опущение кишечника: симптомы и лечение – тема рассмотрения данной статьи.
Опущение
Основные причины патологии
Опущение кишечника – заболевание, которое появляется во время внутриутробного развития или в течение жизни. В современной медицине диагноз имеет свой код по МКБ 10 – К63.4 – энтероптоз.
В процессе жизни подобное нарушение формируется на фоне неправильной комплекции тела. В других случаях патология возникает как следствие ряда факторов, снижающих тонус брюшных мышц и ослабление связок, поддерживающих кишечник. В роли условий, способствующих возникновению заболевания, выступают:
- полостное хирургическое вмешательство,
- неправильное питание, предпочтение жирных, жареных продуктов питания,
- тяжелая родовая деятельность, негативные последствия или опасные осложнения после родов,
- выраженный лишний вес,
- несколько беременностей подряд, в данном случае повышается вероятность уменьшения силы мышц, матка сильно давит на кишечник,
- гиподинамия, то есть малоподвижный образ жизни, игнорирование физической активности, сидячий образ жизни,
- жесткая диета, подразумевающая быструю потерю веса,
- механическое воздействие на органы пищеварительной системы,
- тяжелые заболевания дыхательной системы: плеврит или эмфизема – подобные патологии изредка приводят к опущению внутренних органов,
- болезни ЖКТ: колит, воспаление в желчном пузыре, геморрой, долихосигма,
- тяжелый физический труд, интенсивные силовые тренировки, поднятие тяжести.
Причины развития
От выявления причины во многом зависит успешность дальнейшей терапии. Симптоматическое лечение не дает длительного результата, может привести к рецидиву.
Методы лечения
При раке ободочной кишки возможны разные варианты лечения. Врач выбирает оптимальную тактику, в зависимости от стадии злокачественной опухоли, ее локализации, общего состояния пациента, наличия у него тех или иных осложнений, сопутствующих заболеваний. Выполняют хирургические вмешательства, применяют разные типы противоопухолевых препаратов, проводят курсы лучевой терапии.
Химиотерапия
Химиотерапия при злокачественных опухолях ободочной кишки может преследовать разные цели:
- Неоадъювантную химиотерапию назначают до хирургического вмешательства, чтобы сократить размеры опухоли и упростить ее удаление.
- Адъювантная химиотерапия проводится после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
- В качестве основного метода лечения химиотерапию применяют при поздних стадиях рака, в паллиативных целях.
При злокачественных новообразованиях толстой кишки применяют разные типы химиопрепаратов: капецитабин, 5-фторурацил, оксалиплатин, иринотекан, трифлуридин/типирацил (комбинированный препарат). Чаще всего одновременно используют два или более препаратов, это помогает повысить эффективность лечения.
Таргетные препараты воздействуют более прицельно по сравнению с классическими химиопрепаратами: они направлены на определенные молекулы-мишени, которые помогают раковым клеткам бесконтрольно размножаться и поддерживать свою жизнедеятельность. Чаще всего при злокачественных опухолях кишки применяют две группы таргетных препаратов:
- Ингибиторы VEGF — вещества, с помощью которого раковые клетки стимулируют ангиогенез (образование новых кровеносных сосудов). К этой группе относятся: Зив-афлиберцепт (Залтрап), Рамуцирумаб (Цирамза), Бевацизумаб (Авастин). Их применяют при прогрессирующем раке ободочной кишки, вводят внутривенно раз в 2 или 3 недели, обычно сочетают с химиотерапией.
- Ингибиторы EGFR — белка-рецептора, который находится на поверхности раковых клеток и заставляет их бесконтрольно размножаться. В эту группу входят такие препараты, как Цетуксимаб (Эрбитукс), Панитумумаб (Вектибикс). Ингибиторы EGFR вводят внутривенно раз в неделю или через неделю.
В некоторых случаях применяют препараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе распознавать и атаковать раковые клетки. К этой группе препаратов относятся: Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Ипилимумаб (Ервой). Обычно их применяют при неоперабельном, метастатическом раке, когда неэффективна химиотерапия, если произошел рецидив.
Для того чтобы разобраться, какие препараты будут эффективны у конкретного пациента, нужно понимать, какими свойствами обладают раковые клетки, какие в них произошли мутации, и за счет каких веществ они приобрели способность к бесконтрольному размножению. В этом помогает молекулярно-генетический анализ — составление «молекулярного портрета» рака. Благодаря нашему сотрудничеству с ведущими зарубежными лабораториями, в Европейской клинике может быть выполнено такое исследование. Мы знаем, как повысить эффективность противоопухолевого лечения и что делать, если оно перестало помогать.
Хирургия
В некоторых случаях (стадия 0 — «рак на месте», иногда стадия I) рак ободочной кишки можно удалить во время колоноскопии. К сожалению, такая возможность имеется редко. Чаще всего приходится выполнять колэктомию — частичное или полное удаление ободочной кишки. Объем хирургического вмешательства зависит от локализации, и размеров опухоли. Обычно одновременно удаляют не менее 12 близлежащих лимфатических узлов. Оставшиеся концы кишки сшивают — накладывают анастомоз.
Колэктомия может быть выполнена открытым способом (через разрез) или лапароскопически (через проколы в брюшной стенке).
Иногда анастомоз не получается наложить сразу. В таких случаях накладывают временную колостому или илеостому — участок ободочной или подвздошной кишки подшивают к коже и формируют отверстие для отхождение стула. В дальнейшем стому закрывают.
Если опухоль блокирует просвет кишечника, и ее нельзя удалить, накладывают постоянную колостому. Проходимость кишечника можно восстановить с помощью стента — металлического каркаса в виде полого цилиндра с сетчатой стенкой. Такие операции называются паллиативными: они направлены не на удаление рака, а на борьбу с симптомами, улучшение состояния пациента.
Хирурги в Европейской клинике выполняют различные типы радикальных и паллиативных вмешательств. Специалисты нашего отделения эндоскопии имеют большой опыт установки стентов в кишке, желчных протоках и других полых органах. В отделении интервенционной хирургии выполняется радиочастотная абляция, химиоэмболизация при метастазах в печени.
Лучевая терапия
Лучевая терапия может быть назначена до (неоадъювантная), после (адъювантная) операции на кишке или в качестве основного метода лечения при метастатическом раке, для борьбы с симптомами.
Если лучевую терапию сочетают с химиотерапией, то такое лечение называется химиолучевой терапией.
Симптоматика опущения кишечника
Как правило, при выявлении заболевания диагностируется опущение прямой кишки или различных отделов толстого кишечника (ободочной кишки). Болезнь встречается и во взрослой возрастной группе, и у детей. У ребенка опущение носит характер врожденной аномалии.
Патология имеет достаточно яркую клиническую картину. В список симптомов включают:
Боль в брюшине
Выделяются и гендерные признаки: у мужчин увеличивается количество позывов к мочеиспусканию, для женщин характерна повышенная болезненность в период критических дней.
При отсутствии или неправильном лечении патология быстро прогрессирует, симптомы становятся более выраженными, возникает риск формирования осложнений.
Симптомы
Проявления колоноптоза можно весьма условно подразделить на местные и общие.
Местные признаки
Это все симптомы, связанные с нарушением продвижения пищевого комка:
- вздутие живота, вызванное приостановкой прохождения пищи;
- метеоризм или избыточное образование газов;
- запоры, которые не поддаются лечению обычными средствами;
- боли в животе, несколько уменьшающиеся в горизонтальном положении;
- нарушения мочеиспускания и даже воспаление мочевыделительных органов из-за сдавления.
Обязательно почитайте: Что такое аноскопия и как она проводится?
Вздутия и запоры ухудшают переваривание пищи, пациенты могут терять в весе из-за отказа от еды. Нередки сопутствующие воспаления пищеварительного канала.
Общие признаки
Это признаки каловой интоксикации из-за несвоевременного удаления продуктов распада, а также нарушения в других органах:
- тошнота;
- рвота;
- головная боль;
- слабость;
- снижение аппетита и настроения;
- варикозное расширение вен;
- геморрой;
- нарушение менструального цикла у женщин и простатит у мужчин.
Что нужно обследовать при подозрении заболевания?
Опущение кишечника может произойти в любой части данного органа, поэтому при обследовании нужно изучить все отделы.
- Толстая кишка. Если заболевание затронуло данную область, то в медицине патологию носит название «колоптоз» или же «колоноптоз». Прямая, слепая, ободочная, сигмовидная кишка – области, которые может поразить болезнь в толстом кишечнике.
- Тонкий кишечник: тощая, подвздошная и двенадцатиперстная кишка. Подобная болезнь встречается в несколько раз реже, чем опущение толстого кишечника.
Помимо этого, выделяют сопутствующую патологию – гастроптоз, опущение желудка.
Важно! При отсутствии квалифицированного лечения может происходить выпадение прямой кишки, нарушаться работоспособность кишечника.
Диагностика заболевания у пациентов
Заподозрить опущение органов пациент может по наличию описанных выше симптомов. Но поставить точный диагноз может только специалист после сбора всех жалоб и назначения лабораторных манипуляций. Во время обращения к терапевту или гастроэнтерологу предварительный диагноз будет выставлен уже после очного осмотра.
Такой контроль заключается в следующем:
- у пациента диагностируется отвислый живот даже при условии нормальной массы;
- положив больного на кушетку, врач замечает у него четкие удары брюшной аорты, что говорит о западении кишечника в верхней части его основания;
- если врач слегка натягивает брюшную полость вверх полностью исчезает или ослабевает боль в области пищеварительного тракта;
- больного сопровождает длительная боль, которая может усиливаться после физических нагрузок и после употребления пищи;
- при пальпации области брюшины врач определяет четкое смещение желудочного привратника и нащупывает выпуклость в этой области.
После очного осмотра назначаются манипуляции, описанные в таблице.
Таблица 1. Методы диагностики
| Диагностика | Ее суть | Как делают? |
| Анализ сока желудка | Определяет количество соляной кислоты в желудке. При появлении проблем наблюдается сниженная кислотность. | Натощак, при помощи мягкой трубы в 4-5 мм. Ее оставляют на 1-2 часа прямо в желудке и делают заборы каждые 15-20 минут. Зонд могут вводить через рот или нос при выраженном рвотном рефлексе. |
| Ирригоскопия | Делается для определения градуса смещения кишечника и для выявления случившихся из-за этого нарушений. | Больному вводят контраст через прямую кишку и делают фото в положении на боку, животе лежа. В конце делают двойной контраст при помощи введенного ранее вещества и воздуха для выявления язв и новообразований. |
| Колоноскопия | Используется для оценки возможных нарушений и текущего состояния слизистой, для определения просвета кишечника и забора материла для биопсии. | Пациент лежит на левом боку с поджатыми ногами. Врач смазывает анальную область больного и вводит эндоскоп, медленно продвигая его вдоль кишечника для оценки его состояния. |
Внимание! Если у больного имеются противопоказания к проведению колоноскопии, для оценки работоспособности кишечника используется ректороманоскопия.
Какие диагностические методы используются?
Один из важных этапов при постановке диагноза – проведение диагностических исследований.
При первом приеме врач собирает анамнез, уточняет выявленную симптоматику. Исходя из полученных данных он назначает последующие диагностические процедуры.
При выявлении опущения кишечника используется:
УЗИ
При проведении диагностики можно определить степень того, насколько опустился орган, есть ли изменения в брюшной полости. Только после проведения данного этапа можно разработать эффективную терапию.
Важно отметить, что самостоятельная постановка подобного диагноза невозможна. От своевременности обращения за помощью зависит лечебный прогноз.
Лечение долихосигмы
После выявления патологии, пациента ставят на учет у гастроэнтеролога, который назначает диету согласно показаниям обследования и медикаментозное лечение.При острых проявлениях симптомов, врач может назначить лечение в стационаре.
Чем лечат?
При медикаментозном лечении, специалист назначает пациенту следующие препараты:
- Прозерин (инъекционно);
- Дибазол (двухнедельными курсами с перерывами в 1-2 месяца);
- Витамины группы В;
- Препараты направленные на улучшения микрофлоры кишечника;
- Спазмолитические препараты для снятия болевых ощущений;
- Курсы массажа брюшной области.
После прохождения курса медикаментозной помощи, пациенту рекомендуется дополнительное восстановительное лечение в санатории, но подобный вариант лечения оказывает положительный эффект только в ранних стадиях развития патологии, в случаях прогрессирующего заболевания назначается операционное вмешательство.
Операционное вмешательство при образовании петель кишечника
Показания к операции основываются на состоянии больного, а также на выводах исследования течения заболевания.
Операцию больному назначают только при стойких запорах, которые имеют продолжительность более месяца, а так же в случаях прогресса увеличения кишечного просвета и при выявлении поражения проводимости на нервно-мышечном уровне.
В случаях отсутствия положительной реакции на лекарственные препараты, когда процесс интоксикации угрожает жизни больного, это тоже является показанием к операционному вмешательству.
Больным долихосигмой необходимо придерживаться всех предписаний лечащего врача: назначенной им медикаментозной терапии и диеты, направленной на устранение возможных причин заболевания и лечения больного.
Лечебный курс в борьбе с патологией
Колоптоз кишечника: симптомы и лечение – актуальная для многих тема, поскольку чаще всего заболевание затрагивает толстую кишку. Однако, независимо от того, где именно произошло нарушение, лечебный комплекс имеет идентичную направленность и принципы.
Лечение заболевания подразумевает использование операции только в том случае, когда консервативная терапия не приносит необходимого результата. Оперативное вмешательство может назначаться, если наблюдается сбой кровотока, развивается кишечная непроходимость.
Прием лекарств
В большинстве случае лечение подразумевает сочетание нескольких обязательных направлений: специальная гимнастика, нормализация рациона, прием лекарственных препаратов, физиотерапевтические процедуры и использование бандажа.
Лечение
Используются консервативные и оперативные методы, их сочетание определяет врач.
Консервативное лечение
Основная задача – восстановить моторику и нормализовать продвижение пищи, устранить вздутия и запоры. Для этого используется диета, медикаменты, бандаж, лечебная физкультура.
Диета
Используются продукты, усиливающие перистальтику:
- содержащие много клетчатки или пищевых волокон – отрубной хлеб, сырые овощи и фрукты, бобовые, орехи, грубые каши (перловая, ячневая);
- содержащие органические кислоты – молочнокислые, квашеные естественным образом овощи, кислые соки и морсы;
- сладкие блюда;
- мясо старых животных, содержащее большое количество соединительной ткани;
- газированные напитки;
- блюда, подаваемые холодными – окрошка, свекольник, заливное, мороженое – которые стимулируют перистальтику за счет температуры.
Обязательно почитайте:
Прямая кишка: отделы, строение, функции и диагностика органа
Еда должна быть большой по объему, но низкой калорийности. Полезно есть блюда контрастных температур. Снижение массы тела и регулярное наполнение кишечника грубой пищей способствует устранению запоров.
Медикаменты
Слабительные средства используются только по назначению врача коротким курсом. Часто применять их нельзя, поскольку к ним быстро развивается привыкание. Иногда могут использоваться противовоспалительные, обволакивающие средства и пищеварительные ферменты.
Для улучшения моторики используют Прозерин – холиномиметик, который улучшает нервно-мышечную передачу. После внутримышечной инъекции кишечник «оживает» и состояние значительно улучшается. Однако инъекции нужно периодически повторять.
Бандаж
Это медицинское изделие, назначение которого – поддержка органов живота. Бандаж представляет собой эластичный пояс, который подбирается индивидуально по размеру. Надевать его надо в постели до подъема, носить в течение всего дня, а снимать перед сном в положении лежа.
Бандаж наиболее эффективен при растяжении мышц и белой линии живота, что бывает после беременности и резкого похудения.
Лечебная физкультура
Физические упражнения направлены на укрепление передней брюшной стенки. Движения примерно такие:
- из положения лежа на спине с подложенным под поясницу валиком – поднимать попеременно, а затем вместе прямые ноги;
- «велосипед»;
- согнутые в коленях ноги подтянуть к животу и поворачивать туловище влево и вправо;
- из положения на четвереньках – опираясь на руки, поднять таз как можно выше и простоять так несколько минут.
Народные средства
Применяют отвары и настои для уменьшения метеоризма и запоров. Используют такие:
- настой тысячелистника и полыни (2 столовые ложки смеси залить стаканом кипятка, держать на водяной бане 5 минут, процедить, отфильтровать, развести стаканом кипяченой воды, пить по 1-2 столовых ложки до еды трижды в день);
- укропная вода – тмин, укроп и фенхель (семена) смешать в равных частях, 1 столовую ложку смеси залить стаканом кипятка, настоять 2 часа, пить по 1 глотку в течение дня, за день выпить весь объем).
Обязательно почитайте:
Основные симптомы аппендицита
Хирургическое лечение
Используется в крайних случаях, операция полостная и очень сложная. Суть ее – в подшивании петель кишечника к ослабевшим связкам нерассасывающейся нитью. Сложность операции в том, что нет гарантии возврата здоровья – могут образоваться спайки на месте нитей, а связки ослабеть еще больше.
В связи с большим количеством осложнений оперативное лечение используется все реже.
Бандаж как метод терапии
Эффективное средство, помогающее добиваться выраженных и быстрых результатов. Бандаж используется в терапии опущения не только кишечника, но и других органов брюшной полости. Благодаря бандажу брюшная мышца находится в тонусе, удерживая органы в анатомически верном положении.
Бандаж никак не мешает жить, выполнять повседневные домашние дела, работать, поскольку подбирается индивидуально каждому пациенту. Однако существует риск, что после снятия органы снова опустятся, поэтому бандаж предполагает длительное ношение. Данное направление позволяет избежать перехода в хроническую стадию.
Бандаж
Чем опасен и как проявляется колоноптоз?
Развитие в теле колоноптоза может привести к возникновению следующих патологических состояний:
- развитию поллакиурии;
- проявлению энурезов;
- чрезмерному метеоризму;
- хроническим видам запоров;
- маточным миомам;
- сбоям в менструальных циклах;
- аденомам простаты;
- проблемной беременности;
- состоянию бесплодия;
- разным формам геморроя;
- варикозным расширениям венозных сосудов.
На ранних стадиях своего развития указанная патология практически лишена симптомов, поэтому выявить ее становится весьма проблематично, особенно если человек практически не посещает больницы и не страдает от заболеваний пищеварительной системы.
При более запущенных формах кишечного опущения люди жалуются на:
- частые вздутия животика;
- излишние проявления метеоризма;
- частные и продолжительные запоры;
- ноющий характер болевых ощущений в малом тазе.
Опираясь на имеющиеся проявления, стоит немедленно посетить доктора. В клинике будут внимательно изучены имеющиеся симптомы, и лечение будет назначено соответствующее.
Кстати, заниматься лечением такой проблемы желательно под контролем опытного врача, минуя самопроизвольный прием отдельных препаратов и процедур. Можно прибегать к народному средству избавления от проблем с кишечником, только сначала стоит проконсультироваться с доктором.
Использование лечебной физкультуры
Лечебная физкультутра помогает укрепить мышцы брюшной полости: поперечный, внешний, косой и прямой отдел, предотвратить развитие заболевания, ускорить выздоровление. Лечебный комплекс подбирается врачом, основываясь на особенностях телосложения и характере заболевания.
Популярное и эффективное упражнение: лежа на ровной поверхности, руки параллельно телу, ногами выполнять движение, имитирующее ножницы.
«Кошка» — это упражнение подразумевает нахождение на 4 точках: колени, локти. Таз медленно выгибается, затем приходит в исходное положение. Все действия выполняются медленно и плавно.
Терапия с применением нетрадиционных методов
Народная медицина тоже используется в лечении болезни.
Важно! Перед включением народных методов рекомендуется получить консультацию врача.
Один из эффективных рецептов. 10 г измельченной коры крушины заливаются 0,3 л кипятка. После чего настой варится в течение 15 минут, остужается и процеживается. В отвар добавляют равное количество воды. Далее принимают по 100 мл после пробуждения и перед сном.
Подобны метод позволяет нормализовать работу желудочно-кишечного тракта, устраняет запоры.
Долихоколон
Выбор терапевтической тактики осуществляется с учетом клинической формы заболевания. Пациентам с бессимптомным вариантом долихоколона рекомендована первичная профилактика запора — регулярная двигательная активность, употребление хорошо сбалансированной пищи и достаточного количества воды, отказ от подавления позывов к дефекации. При нарушении транзита каловых масс показана медикаментозная терапия, изменение стиля жизни и питания, отмена препаратов, провоцирующих запор. Для восстановления эвакуаторной функции толстого кишечника применяются:
- Средства для увеличения объема кала
. За счет активного связывания жидкости растительными и микрокристаллическими препаратами кишечное содержимое размягчается. Слизистые компоненты медикаментов абсорбируют токсины, предотвращая их всасывание. Увеличенный объем мягких каловых масс активирует кишечную перистальтику, что упрощает и ускоряет опорожнение кишечника. - Осмотические слабительные средства
. С помощью солевых препаратов, неусваиваемых углеводов (пребиотиков) и производных полиэтиленгликоля удается повысить осмотическое давление в просвете кишки, стимулировать процессы гидратации. При поступлении жидкости из плазмы происходит размягчение кишечного содержимого, что в сочетании с увеличением объема каловых масс вызывает дефекацию. - Прокинетики
. Для усиления моторики толстого кишечника используют фитопрепараты, серотонинергические средства и миотропные регуляторы сократительной активности гладкомышечных волокон. Послабляющий эффект прокинетических препаратов связан с нейрогуморальными воздействиями. Усиление перистальтики кишечной стенки позволяет ускорить продвижение каловых масс по удлиненной кишке.
При упорных запорах оправдано дополнение терапии приемом пищевых волокон, контактными слабительными в виде свечей и клизм. Пациентам с выраженным болевым синдромом показаны селективные спазмолитики, ненаркотические анальгетики. Для уменьшения вздутия применяют пеногасители. Медикаментозное лечение долихоколона сочетают с физиотерапевтическими методиками — иглорефлексотерапией, лазеротерапией и электростимуляцией кишечника.
При терапевтически резистентных формах заболевания со значительным ухудшением качества жизни больным рекомендованы оперативные методы — субтотальная резекция толстого кишечника, колэктомия с созданием илеоректального анастомоза. Хирургическое лечение осложненных форм долихоколона проводится по принципам оперирования больных со странгуляционной кишечной непроходимостью. При завороте кишки с сохранением жизнеспособности кишечной стенки выполняется эндоскопическая или лапаротомическая деторсия, при стойком нарушении кровоснабжения — резекция.
Профилактические меры
Анатомические характеристики не в силах изменить ни один человек. Однако выделяют несколько общих рекомендаций, которые позволяют снизить риск развития опускания кишечника. Особенное актуальна вторичная профилактика в первый год после пройденной терапии.
Соблюдение подобных рекомендаций позволит максимально снизить риск развития патологии.