Ишемический колит – это воспалительный процесс в толстом кишечнике, возникающий при преходящем нарушении кровоснабжения его стенки. Развивается обычно в возрасте после 60 лет. Диагноз подтверждается при компьютерной томографии, ирригоскопии и колоноскопии. Лечится преимущественно консервативно. Хирургическое вмешательство показано при значительном распространении процесса и омертвении большого участка кишечной стенки.
Симптомы
Варианты течения болезни:
- Острый колит. Возникает внезапно на фоне полного благополучия. Сопровождается яркой клинической симптоматикой, быстрым ухудшением состояния.
- Хронический колит. Симптомы умеренно выраженные или стертые. Состояние больного ухудшается постепенно.
Желудочно-кишечные симптомы
Местная симптоматика выходит на первый план при хроническом колите:
- Боль в околопупочной области, справа или слева в подвздошной области. Болевой синдром возникает спустя 1-1,5 часа после еды или физической нагрузки и спонтанно исчезает спустя 2-3 часа.
- Неустойчивый стул: запоры чередуются с диареей. Преобладает жидкий стул с большим количеством слизи и прожилками крови.
- Ложные позывы на опорожнение кишечника.
- Вздутие живота и метеоризм.
- Повторяющиеся кровотечения из заднего прохода.
Интенсивность симптоматики зависит от распространенности процесса. Если патологический очаг ограничен небольшим сегментом кишки, проявления болезни будут слабыми, стертыми. При существенном нарушении кровообращения признаки колита нарастают.
Проявления болезни зависят и от стадии ее развития:
- При обратимом нарушении кровотока в кишечнике боли возникают периодически и практически всегда стихают самостоятельно. Кровь в кале и кровотечение возникают спустя несколько дней от начала заболевания. Обратимый ишемический колит возможен при кратковременном нарушении кровотока или на фоне развития коллатералей (обходных кровеносных сосудов).
- При необратимом нарушении кровоснабжения симптоматика прогрессивно нарастает. Боли усиливаются, стул становится жидким с примесью крови. Ухудшается общее состояние, возникают признаки интоксикации организма. Такой вариант возможен при значительном нарушении кровотока, некрозе кишки и отсутствии коллатералей.
Внекишечные (общие) симптомы
Изменение общего состояния характерно для острого колита с необратимым нарушением кровотока. Возникают такие симптомы:
- повышение температуры тела;
- озноб;
- тошнота;
- рвота, не приносящая облегчения;
- спутанность сознания.
Признаки общей интоксикации нарастают вместе с увеличением площади некроза (омертвения тканей) кишечника.
При хроническом ишемическом колите возможно появление иных симптомов:
- общая слабость, разбитость;
- снижение работоспособности, ухудшение памяти;
- анемия – снижение гемоглобина и эритроцитов в крови, ведущее к кислородному голоданию тканей;
- признаки нехватки отдельных витаминов при нарушении их всасывания (сухость кожи, ломкость ногтей и волос, мышечная слабость, судороги мышц и др.).
Клиническая картина заболевания
Воспалительный процесс проявляется в виде общих признаков, характерных для данной патологии. Наблюдается различная интенсивность симптомов в зависимости от формы заболевания.
Среди общих признаков:
- частый стул;
- повышенное газообразование;
- редкое мочеиспускание;
- лихорадка;
- рвота;
- обезвоживание;
- сухость ротовой полости, кожных покровов;
- общая слабость;
- симптомы перитонита, одним из которых является диарея, сопровождающаяся темными сгустками крови.
Следует отметить, что наиболее яркий признак — резкие боли в левой части живота, которые отмечаются у всех пациентов с ишемическим колитом. При этом характерно, что ощущается боль одновременно в разных частях организма. Чаще всего это левое подреберье, низ живота, левая подвздошная артерия.
В редких случаях болезненность наблюдается вокруг пупка, под ложечкой. Иногда боли появляются под лопаткой, в затылке, в шее, пояснично-крестцовой области.
Характер болей также достаточно разнообразный. Это приступы, схватки, ноющие, нарастающие, тупые, режущие, боли. Также наблюдаются постоянные боли, усиливающиеся временами.
Причины возникновения болевых ощущений
Существует немало факторов, провоцирующих появление боли. Это:
- Нагрузка, связанная с пищеварительными процессами.
- Большой объем пищи, употребляемой за один раз. Провокатором может быть и вид еды: холодные, острые или очень сладкие блюда, молочные продукты, трудно перевариваемая клетчатка.
- Нерегулярный стул.
- Превышение допустимой физической нагрузки у взрослых людей.
- Нарушения в функционировании ЖКТ.
- Потеря веса, вызванная нежеланием кушать из-за боязни возобновления болевого синдрома, что может провоцировать голодные боли.
Большинство факторов боли и симптомов ишемического колита пациенты могут исключить самостоятельно, соблюдая режим питания и правильный рацион, дозируя физическую нагрузку.
Причины развития болезни
Основная причина возникновения ишемического колита – снижение кровотока на определенном участке толстой кишки. Причиной ишемии могут стать такие состояния:
- атеросклероз аорты и артерий толстого кишечника;
- окклюзия сосудов толстого кишечника в результате травмы, тромбоза;
- шок любого происхождения;
- инсульт;
- массивное кровотечение;
- кишечная инфекция с выраженным обезвоживанием;
- аневризма брюшной аорты;
- застойная сердечная недостаточность;
- системный васкулит;
- тяжелая анемия;
- перекрытие просвета кишечника грыжей, опухолью;
- осложнения после операции на органах брюшной полости.
Варианты течения болезни:
- Окклюзионная ишемия. При полном перекрытии (окклюзии) просвета сосуда развивается острый ишемический колит. Площадь поражения толстой кишки будет зависеть от диаметра сосуда и длительности окклюзии, возможности развития коллатерального кровотока. При неполном перекрытии формируется хронический колит.
- Неокклюзионная ишемия. Возникает при снижении давления крови в сосудах, питающих кишечник. Развивается обычно хроническая форма патологии.
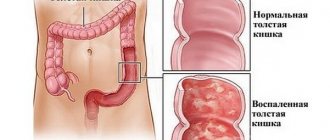
Характеристика колита
Колитом называют воспалительное заболевание, поражающее слизистую оболочку толстого кишечника. Его развитие провоцируют проникающие в организм патогенные микроорганизмы – стафилококки, стрептококки. Также болезнь возникает при различных интоксикациях.
Обычно на развитие такого заболевания влияют сразу несколько факторов.
Колит может протекать в острой или хронической форме.
Обратите внимание! Чаще всего эта патология диагностируется у женщин в возрасте от 20 до 60 лет и мужчин в возрасте от 40 до 60 лет.
Диагностика
- Общий осмотр и пальпация. Отмечается болезненность и напряжение мышц передней брюшной стенки вокруг пупка или в подвздошных областях.
- Пальцевое ректальное исследование. При осмотре видна кровь в прямой кишке.
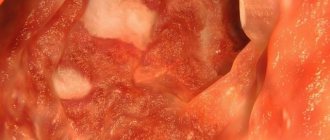
- Колоноскопия. Эндоскопическое исследование толстого кишечника позволяет выявить очаги кровоизлияния в стенку органа. Дополнительную информацию дает биопсия – забор тканей для гистологического исследования.
- Ирригография. Рентгеноконтрастное исследование толстой кишки определяет дефект наполнения в местах ишемии (нарушения кровотока). Это непостоянный симптом, и он быстро исчезает, поэтому ирригоскопию нужно проводить при первых признаках ишемического колита. Если время упущено, дефект наполнения не определяется. Могут быть видны некротические язвы и стриктуры.
- Компьютерная томография. Позволяет исключить иные причины боли в животе и выявить признаки нарушения кровообращения в кишечнике.
- Ангиография. Применяется для оценки уровня обструкции сосудов.
Дифференциальная диагностика проводится с такими состояниями:
- язвенный колит;
- болезнь Крона;
- дивертикулит;
- кишечная непроходимость;
- рак толстого кишечника.
Окончательный диагноз выставляется после колоноскопии с биопсией, ирригографии, компьютерной томографии.
Как диагностируется ишемический колит
Ишемический колит может быть трудно диагностировать. Его легко принять за воспалительное заболевание кишечника, группу заболеваний, которая включает болезнь Крона и язвенный колит. Предположить ишемию можно по наличию абдоминальных болей в левой части живота, часто сопровождающихся диареей, тошнотой, рвотой, и ректального кровотечения. Возможно также присутствие крови в стуле, вместо кровотечения.
Особое внимание следует уделить возрасту (более 60 лет), хотя заболевание встречается и у более молодых.
Дальнейшая диагностика необходима для того, чтобы:
- определить локализацию поражения кишки;
- выяснить распространенность поражения;
- своевременно оказать медицинскую помощь;
- своевременно предупредить развитие возможных осложнений.
Диагностика ишемического колита состоит из нескольких этапов: сбора анамнеза, физикального обследования, лабораторных и инструментальных методов диагностики.
Сбор анамнеза.
Проктолог изучает историю болезни (симптоматика, хронические заболевания – очень важно, перенесенные операции) и назначает несколько диагностических тестов. При сборе анамнеза необходимо обратить внимание на локализацию болевых ощущений, связь с физическими нагрузками и приемом пищи, а также наличие примесей крови в стуле.
Физикальный осмотр.
При внешнем осмотре возможна астения, пониженная масса тела, но это не обязательно и встречается не всегда (при длительно текущем заболевании).
При пальпации живота
отмечается:
- болезненность (преимущественно слева, в нижней части живота, но возможно и по всему животу);
- вздутие живота, как правило, умеренное;
- шум плеска.
При аускультации живота
отмечается систолический шум над брюшной аортой, который служит одним из основных и достоверных признаков ишемического колита. Следует принять во внимание, что систолический шум отсутствует при сужении или окклюзии сосуда, поэтому его отсутствие не позволяет исключить ишемию кишки.
Дальнейшие лабораторные и инструментальные диагностические тесты могут включать в себя следующее:
- УЗИ брюшной полости или КТ
, дающие изображения кровеносных сосудов (с применением контраста и доплера). - Брыжеечная ангиограмма
– визуальный тест, который использует рентген, чтобы увидеть артерии и определить место закупорки. - Клинический анализ крови
, чтобы проверить уровень лейкоцитов. Если обнаружен высокий уровень лейкоцитов, это может указывать на острый ИК. - Биопсия тканей
с последующим гистопатологическим исследованием, необходимые для исключения злокачественного процесса. - Колоноскопия
, позволяющая осмотреть состояние слизистой прямой кишки, наличия сужений просвета и одновременно провести биопсию.
Принципы лечения
Терапия ишемического колита начинается с соблюдения диеты и приема медикаментов. Операция проводится редко и показана только при наличии состояний, угрожающих жизни больного.
Диета
Общие принципы питания при ишемическом колите:
- Частое и дробное питание. Рекомендуется 5-6 приемов пищи с уменьшением объема порций. Ужин должен быть за 2-3 часа до сна.
- Приготовление пищи на пару, в отварном виде. Не рекомендуются жареные блюда до полного выздоровления или стойкой ремиссии.
- Питьевой режим. В день нужно выпивать до 1,5-2 литров чистой воды, если нет противопоказаний (тяжелых заболеваний сердца и почек).
Список продуктов представлен в таблице.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
При распространенном процессе больной переводится на парентеральное питание.
Медикаментозная терапия
В зависимости от конкретной клинической ситуации назначаются такие лекарственные средства:
- Электролитные растворы. Восполняют потерю жидкости при кровотечении, диарее.
- Препараты, нормализующие кровоток. Они ускоряют работу сердечной мышцы и легких, усиливают поступление кислорода в кишечник.
- Антибактериальные препараты. Показаны при некрозе кишечной стенки. Подавляют рост патогенных микроорганизмов, предупреждают развитие перитонита (воспаления брюшины).
- Витамины. Назначаются в реабилитационном периоде для улучшения общего состояния, нормализации работы внутренних органов.
- Пробиотики. Показаны после курса антибактериальной терапии для восстановления микрофлоры кишечника.
Хирургическая терапия
Показания к операции:
- обширный некроз кишечника при нарушении кровоснабжения;
- перфорация кишечной стенки;
- прогрессирующее кровотечение;
- перитонит;
- сепсис;
- кишечная непроходимость;
- опухоль толстой кишки.
Выполняется резекция кишечника – иссечение части органа, пораженного некрозом. Объем операции зависит от распространенности процесса. Концы кишечной трубки сопоставляются и ушиваются. Проводится ревизия брюшной полости – удаляется гной. При обширном поражении, когда не удается сопоставить концы кишечника, формируется стома – отверстие на передней стенке живота для вывода каловых масс.
Осложнения и прогноз для жизни
Без лечения ишемический колит ведет к развитию осложнений:
- перфорация кишечника;
- перитонит;
- сепсис;
- сужение кишечника;
- кишечная непроходимость.
При развитии осложнений показано оперативное лечение.
Прогноз благоприятный при своевременной диагностике патологии. После назначенной терапии можно добиться стойкой ремиссии заболевания. Рецидив возникает в 5% случаев. В запущенных ситуациях, развитии перитонита и сепсиса возможен летальный исход.
Профилактика
Поскольку точную причину ишемического колита удается выяснить не всегда, сложно говорить о его профилактике. Снизить риск развития болезни можно, если следовать рекомендациям:
- отказаться от вредных привычек: курения, приема алкоголя;
- своевременно лечить заболевания толстого кишечника, сердечно-сосудистой системы;
- следить за весом, артериальным давлением, уровнем холестерина в крови.
При появлении первых признаков заболевания нужно обратиться к врачу – терапевту, гастроэнтерологу, хирургу. Важно помнить, что боль и кровотечение встречаются при различной патологии, и только после обследования можно выставить точный диагноз. Промедление опасно для здоровья и жизни.
В продолжение темы обязательно читайте:
- Трещина прямой кишки: причины, симптомы и лечение патологии
- Причины вздутия живота и повышенного газообразования, методы лечения
- Рак прямой кишки: симптомы, стадии, лечение и прогноз для жизни
- Подробно о геморрое: причины, симптомы и методы лечения
- Подробно о раке кишечника: стадии, симптомы, лечение и прогноз
- Синдром раздраженного кишечника: симптомы и методы лечения
- Подробно о копрограмме: подготовка, проведение и расшифровка анализа
- Сигмоидит (воспаление сигмовидной кишки): симптомы и методы лечения
- Заболевания толстого кишечника: симптомы и признаки болезни, лечение
- Неспецифический язвенный колит: причины, симптомы и методы лечения