Подробнее о том, что такое острый гастрит
Гастриты являются наиболее распространенной патологией желудка. Различными видами этого заболевания страдает каждый второй взрослый. При острой форме гастрита воспаление затрагивает обычно железистый слой желудка и поверхностный эпителий. Намного реже воспаление проникает во весь слой слизистой и даже в мышечный слой.
Опасность и коварство данного заболевания в том, что есть риск возникновения желудочно-кишечного кровотечения, эрозии слизистой, рубцовых трансформаций в желудке, осложнений гнойно-септического характера, перехода острого гастрита в хроническую форму. Различные формы гастрита острого течения присутствуют и у детей младшего школьного возраста.
Острый гастрит рекомендации на каждый день
Гастрит считается достаточно распространенным заболеванием и поэтому методы его лечения хорошо известны. Если больные будут придерживаться определенных рекомендаций от врачей, то течение воспалительного процесса в слизистой желудка будет «облегченным». Что нужно запомнить пациентам с диагностированным гастритом:
- Старайтесь не нарушать режим питания – приемов пищи в сутки должно быть не менее 5.
- Если приходится вынужденно употребить «запретные» продукты (был праздник, съели шашлыка и тому подобное), то на следующий день снижайте агрессивное воздействие на слизистую – в меню должны быть протертые супы, бульоны.
- Регулярно пейте чаи из мяты и мелиссы – они не только скорректируют психоэмоциональное состояние (нервозность и раздражение могут стать причиной обострения хронического гастрита), но и уменьшат интенсивность болевого синдрома.
- Если обострения хронической формы рассматриваемого воспалительного процесса приходятся на весну и осень, то при появлении первых признаков патологического процесса можно пройти курс приема Ранитидина (10 дней по 2 таблетки в сутки).
- Не менее 2 раз в год проходите профилактические осмотры у лечащего врача – это снизит риск развития язвенной болезни желудки в разы.
- В периоды обострения воспаления лучше не заниматься спортом.
Очень важно осознать, что эта болезнь, протекающая в хронической форме, неизлечима и поэтому некоторые ограничения и запреты придется соблюдать всю жизнь. Но это не означает, что будет кардинально изменен образ жизни – людям с диагностированным гастритом не запрещено заниматься спортом, рожать детей, заниматься экстремальным трудом.
Источники
https://healthperfect.ru/ostryy-gastrit-simptomy-i-lechenie.html
https://hudey.net/pravila-pitaniya-pri-erozivnom-gastrite.html
https://gastryt.ru/gastrit/gastrit-rekomendacii.html
https://gigastroi.ru/ostryj-gastrit-klinicheskie-rekomendacii/#i-9
Патогенез и этиология возникновения заболевания
По этиологическому механизму образования острый гастрит подразделяют на эндогенный и экзогенный.
Возникновение острого эндогенного гастрита зависит от присутствия в организме инфекций. Основная причина – присутствие бактерии Хеликобактер пилори, которая определяется у 80% больных с диагнозом «острый гастрит». Хеликобактерии выделяют разные токсины, под влиянием которых в слизистой желудка начинают развиваться воспалительные реакции. Эта бактерия также способствует появлению язвенной патологии желудка.
Реже возбудителями гастритов эндогенного механизма (инфекционного, например) являются стафилококки, стрептококки, кишечная палочка, протей, возбудители грибковых инфекций цитомегаловирус и прочие. Функциональные и морфологические предпосылки для появления данного вида гастрита возникают при скарлатине, гриппе, вирусном гепатите, кори, пневмонии, дифтерии. В некоторых случаях острый гастрит вторичной этиологии может возникнуть при вторичном сифилисе или диссеминированном туберкулезе.
Этиологическими причинами появления острого экзогенного гастрита выступают пищевые агенты – механические, термические, химические. Раздражение слизистой горячей, грубой, острой пищей способно вызвать развитие острого гастрита. Также неблагоприятно воздействуют на желудок и могут выступать раздражающими факторами:
- еда всухомятку;
- плохо пережеванная пища;
- переедание или излишне строгая диета;
- употребление большого количества острых, жареных, соленых, копченых блюд и пищи, приправленной уксусом, перцем, горчицей.
Повреждающее воздействие на слизистую пищеварительного органа оказывает частое употребление алкоголя, крепкого кофе, курение.
В числе причин экзогенного характера часто выступают пищевые отравления, которые спровоцированы употреблением блюд, зараженных шигеллами, сальмонеллами, иерсиниями, клебсиеллами. Также повреждение слизистой и ее раздражение может быть спровоцировано продолжительным приемом некоторых лекарственных препаратов – сульфаниламидов, глюкокортикоидов, салицилатов, препаратов железа, бромидов, антибиотиков.
Острый гастрит способен проявиться на фоне радиационной терапии при лечении онкологии желудка (лучевой гастрит), случайного (или преднамеренного) проникновения в желудок химических веществ (соединений йода, ацетона, мышьяка, азотной, фосфорной, серной, уксусной, соляной кислот, нашатырного спирта, каустической соды и прочих). При больших концентрациях или объеме ядовитых веществ, попавших в организм, может появиться ожог или развиться перфорация стенки пищевода и желудка.
Острый аллергический гастрит может развиться при личной непереносимости некоторых видов продуктов и ему могут сопутствовать прочие аллергические реакции — ангионевротический отек, крапивница, приступ бронхиальной астмы.
Повреждение или воспаление слизистых вызывается также частыми эндоскопическими обследованиями, изучением секреции желудка с поддержкой зондов, рН-метров. Также нежелательны повреждения стенок желудка механического характера — травмы при ударах, ушибах, интенсивные физические нагрузки или попадание в желудок инородных предметов (костей птицы, рыбы, щепок, иголок).
Факторами риска считаются также стрессы, неврозы, депрессивные расстройства.
Этиология и патогенез заболевания
Причины развития хронического гастродуоденита можно разделить на эндогенные (внутренние) и экзогенные (внешние).
К эндогенным относят:
- патологии ЖКТ (повышенная кислотность пищеварительного органа, снижение количества вырабатываемой слизи, нарушение гормональной регуляции пищеварения и репаративных процессов);
- поражение поджелудочной железы, печени;
- нарушения эндокринного характера.
К внешним причинам относят:
- употребление излишне острых, горячих или холодных блюд, большого количества пищи, в составе которой имеются красители, пестициды и консерванты, употребление алкоголя, крепкого кофе и чая.
- наличие в организме бактерии Хеликобактер пилори.
Когда причиной патологии становятся болезни внутренних органов, это говорит о вторичной форме патологии. Когда на формирование заболевания оказывает влияние внешние факторы или нездоровое питание, ставится диагноз «первичный гастродуоденит».
При развитии вторичного хронического гастродуоденита можно выделить наличие язвенной болезни желудка, хронического гастрита, панкреатита, гепатита, аллергических и паразитарных заболеваний, почечной недостаточности хронического течения, патологии сердечно-сосудистой системы.
Вторичную форму могут спровоцировать следующие факторы:
- постоянные стрессы;
- сбой в функционировании нервной системы;
- плохой иммунитет;
- употребление антибиотиков;
- наличие кишечных инфекций.
Заболевания инфекционного характера также могут способствовать воспалению слизистой. Иногда хроническая форма возникает при рефлюкс-синдроме, когда в желудок забрасывается желчь.
Первичная форма может быть вызвана:
- воздействием ядов и химических веществ;
- вредным питанием и нарушением режима;
- вредными привычками – излишним употреблением алкоголя и курением;
- употреблением слишком горячей либо холодной еды.
Также немалую роль в развитии заболевания играет наследственность.
Для установления причин, способствующих появлению хронического гастродуоденита, применяется классификация хронических гастритов:
- Тип А. Он появляется в итоге нарушений аутоиммунного характера в организме, протекает со склонностью к атрофии, обычно слизистых оболочек желудка, далее двенадцатиперстной кишки. Характерным признаком считается понижение гемоглобина.
- Тип В. Воспалительный процесс в желудке появляется в итоге инфекционного его поражения. В большинстве случаев возбудителем считается бактерия Хеликобактер пилори, и гораздо реже (чаще у детей) — вирус Эпштейн-Барр и энтеровирус. В итоге желудочной метаплазии эпителия идет воспаление двенадцатиперстной кишки.
- Тип С. Он носит название химического или реактивного. Причинами появления гастрита и дуоденита при этой форме являются: употребление алкоголя, некоторых лекарственных препаратов (антибиотики, НПВС, кортикостероиды), курение, нарушение диеты, стрессы. Эти факторы способствуют изъязвление кишечной и желудочной стенки.
Классификация острого гастрита
При гастрите острого течения в слизистой желудка могут происходить различные трансформации, в зависимости от которых болезнь может протекать в различных формах:
- катаральной (простой, аллергический, поверхностный, банальный, алиментарный гастрит);
- фибринозной;
- коррозивной (некротической);
- флегмонозной (гнойной).
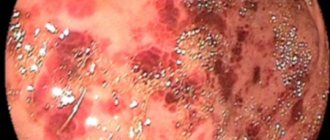
Катаральная форма патологии характеризуется возникающим утолщением, полнокровием, отечностью слизистой желудка, наличием большого объема слизи, в некоторых случаях могут присутствовать поверхностные мелкоточечные кровоизлияния. При наличии многочисленных сливающихся вместе эрозий можно говорить об остром эрозивном гастрите (на более поздней стадии он переходит в язвенный). Микроскопической картине патологии присуща дистрофия и слущивание эпителия поверхностного слоя, наличие диффузной инфильтрации, серозная экссудация.
Причинами катарального гастрита считаются:
- употребление алкогольных напитков;
- острые инфекции;
- грубые нарушения правильного питания;
- психоэмоциональное или физическое напряжение;
- раздражающее влияние лекарственных средств;
- пищевая аллергия – наличие в рационе пищи с высоким количеством аллергена, — грибов, земляники, апельсинов, рыбы и прочие продуктов.
Аллергическая форма может сопровождаться различными проявлениями дерматоза — сыпь, покраснения, отек Квинке и прочее. Первые симптомы этого вида гастрита могут возникать сразу после попадания в желудок аллергена.
При остром фибринозном гастрите возникают некротические изменения слизистой, формирование фибринозно-гнойного экссудата и появление на поверхности желудка фиброзной пленки. Учитывая глубину воспалительного процесса, можно различить крупозный (поверхностный) и дифтеритический (глубокий) гастрит.
Причиной фибринозного дифтеритического острого гастрита считается инфекционное заболевание тяжелого течения:
- корь;
- скарлатина;
- брюшной тиф;
- сепсис.
Острый некротический гастрит появляется по причине попадания в пищеварительный орган агрессивных веществ. При интоксикации кислотами появляется коагуляционный некроз, отравление солями провоцирует — колликвационный некроз. Повреждается не только слизистый слой пищеварительного органа, но и вся толща желудочной стенки с возникновением эрозий и перфоративных язв.
При остром флегмонозном гастрите в воспалительный процесс вовлекаются все слои стенки пищеварительного органа – слизистый, подслизистый, серозный, мышечный. Гнойный тип гастрита часто появляется при травмах желудка, язвах, распадающихся опухолях. На фоне этого типа гастрита могут возникнуть перигастрит и перитонит.
Учитывая площадь, которая вовлечена в воспалительный процесс, можно различить:
- локальный (очаговый);
- распространенный (диффузный) тип.
Очаговая форма гастрита острого течения с учетом пораженного отдела желудка подразделяется на:
- антральную;
- фундальную;
- пилороантральную;
- пилородуоденальную формы.
Острый гастрит рекомендации по питанию
Соблюдение принципов диетического питания при развитии гастрита является основой для дальнейшего выздоровления пациента. Все блюда важно готовить паровым методом, варить, тушить, запекать в духовке, например, в рукаве. Диетологи не рекомендуют есть натощак, обязательно выпить стакан воды или теплого чая. При наличии физических нагрузок вводить в первой половине дня больше белка, стараться избегать пустых углеводов, а вместо животных жиров использовать растительные.
Диетологи не рекомендуют есть натощак, обязательно выпить стакан воды или теплого чая. При наличии физических нагрузок вводить в первой половине дня больше белка, стараться избегать пустых углеводов, а вместо животных жиров использовать растительные.
При повышенной кислотности
При гастрите с повышенной кислотностью важно снизить активность выработки желудочного сока, а для этого убрать из рациона клетчатку, мясо с прожилками, рыбу с хрящами, редис, черный хлеб с отрубями, сухофрукты. Также необходимо отказаться от продуктов, которые стимулируют выработку сока.
Это алкогольные напитки, кофеин, грибы, капуста. Пищу показано употреблять в теплом виде, исключая слишком холодные или горячие блюда. Разрешенные продукты при повышенной кислотности:
- диетические мясо – кролик, индейка, нутрия, курица без шкурки;
- речная рыба – судак, щука, карп, окунь, сом
- жирное молоко – козье, овечье, коровье;
- белок яиц; морепродукты;
- крупы — овсянка, гречка;
- овощи и фрукты в протёртом вареном виде без шкурки; травяные чаи, настойки лекарственных растений.
Для снижения кислотности желудочного сока нужно категорически избегать любых кисломолочных изделий, важно снизить до минимума употребление выпечки, сладостей, отказаться от лука и чеснока. Категорически запрещено жевать жевательную резинку, проводить прием пищи возле телевизора, за прочтением газеты, книги, во избежание переедания. Нельзя соблюдать строгие диетические программы, которые способствуют развитию нарушений со стороны пищеварительного тракта.
При пониженной кислотности
Основные постулаты при соблюдении диеты с пониженной кислотностью:
- исключить полуфабрикаты, острую, соленую, сладкую, перченную, жаренную, жирную, кислую пищу;
- вводить в каждодневное меню вареное диетическое мясо, рыбу;
- фрукты и овощи обязательно термически обработать (тушение, паровой метод); допускается применение кисломолочных изделий; в качестве десерта использовать пудинги, кисели, желе;
- из напитков – слабозаваренный чай, минеральная вода, разбавленные соки, травяные отвары.
После употребления пищи необходимо отдохнуть не менее 15 мин, по возможности принять позу лёжа или полулёжа.
Симптомы патологии
Признаки острого гастрита обычно проявляются через 6-12 часов после начала воздействия этиологического фактора. Больше всего выражены диспепсические расстройства:
- тяжесть и дискомфорт в области эпигастрии;
- потеря аппетита;
- запоры;
- болевые ощущения умеренного характера;
- наличие неприятного привкуса во рту;
- тошнота;
- отрыжка;
- рвота пищей, в рвотной массе присутствуют примеси слизи и желчи.
При пищевых инфекциях наблюдается метеоризм, жидкий стул, рост температуры. Приступы повторной рвоты и понос способны спровоцировать обезвоживание организма, что проявится головной болью, слабостью, головокружением.
Для эрозивного гастрита характерна рвота с кровью или наличие в каловых массах прожилок крови, которые говорят о желудочном кровотечении.
При флегмонозном типе гастрита наблюдается лихорадка, рвота с примесью гноя, озноб, сильные боли схваткообразного характера в верхней зоне живота.
При остром коррозивном гастрите, который вызван попаданием в организм химических веществ в большой концентрации, может возникать повторная рвота, которая не приносит облегчения, в рвотных массах могут присутствовать слизь, кровь. Во рту, на губах у больного могут присутствовать следы химического ожога, при проникновении ядов в гортань возникают ларингоспазм и асфиксия. Общее состояние усугубляется симптоматикой шока: поверхностным дыханием, тахикардией, гипотонией, побледнением кожи.
Острый гастрит при беременности и его профилактика
Изменения гормонального фона, симптоматика токсикоза – тошнота, рвота сильно ухудшают состояние слизистой пищеварительного органа будущей мамы. Данная патология непосредственного воздействия на здоровье будущего ребенка не оказывает, но для предупреждения осложнений следует провести лечение патологии.
У беременных факторами, которые могут выступать предпосылками появления острого гастрита, считаются:
- Токсикоз.
- Нарушение правил здорового питания.
- Стрессы.
- Излишек употребления витаминных комплексов.
Общая профилактика предупреждения появления острого гастрита и его осложнений состоит из профилактики токсикоза:
- полный отказ от вредных привычек;
- регулярные физические нагрузки;
- следование режиму питания;
- прогулки на свежем воздухе;
- контролирование психоэмоционального состояния;
- полноценный сон;
- при первых тревожных симптомах — обращение к врачу.
Препараты для избавления от тошноты подбираются только наблюдающим врачом.
Острый гастрит у детей и его профилактика
Приступы гастрита могут наблюдаться у детей 5-6 и 9-12 лет. У ребенка простой катаральный острый гастрит может возникнуть не только в виде сбоя в работе желудка, но и в виде отравления всего организма, нарушений работы сердечно-сосудистой системы. При часто возникающих рвотах, диарее организм ребенка начинает страдать от обезвоживания, создавая угрозу появления острой почечной недостаточности.
В четверти случаев причиной патологии у детей-школьников является нарушение режима питания. Спровоцировать приступ данной формы гастрита способны такие факторы:
- начало периода полового созревания;
- инфекция, попавшая в организм через рот — несоблюдение гигиенических правил, привычка грызть ручки, карандаши, ногти;
- тяжелые эмоциональные, физические нагрузки.
Причины возникновения заболевания у малышей – питание ребенка «взрослыми» продуктами — не по возрасту.
Методика лечения подбирается индивидуально. Лечение включает в себя промывание желудка, кишечника. Также лечение острого гастрита в домашних условиях у детей состоит из:
- диеты;
- соблюдения постельного режима;
- частого теплого питья небольшими порциями.
Профилактика острого гастрита у детей состоит из нескольких особенностей:
- прикормы, которые вводят малышам, обязательно должны быть свежеприготовленными;
- переход на «взрослую» пищу должен быть постепенным;
- рекомендуется приучать ребенка перед едой, после посещения туалета, после прогулки мыть руки;
- употреблять в пищу только вымытые овощи и фрукты;
- рекомендуется внимательно следить за психоэмоциональными нагрузками в школе и дома;
- своевременно проводить санацию рта ребенка.
Острый гастрит клинические рекомендации
Диета при гастрите – основа терапии во время обострения и поддержания ремиссии. Состав продуктов и ограничения меняются в зависимости от состояния пациента. Во время обострения назначают строгую диету при гастрите – переход исключительно на легкоусваиваемую пищу в жидком виде, молочные продукты, нежирные бульоны. При тяжелых обострениях рекомендуется 1-2 дня для голодания. По мере того, как симптомы заболевания сходят на нет, ребенку разрешают более разнообразную пищу – супы, каши, чай.
Переход от жестких ограничений во время обострения к более мягким во время ремиссии происходит постепенно.
Меры профилактики:
Диета при гастрите – основа терапии во время обострения и поддержания ремиссии
Неправильное питание при остром гастрите – это первопричина его появления. Следите за соблюдением сроков хранения пищи, ограничьте потребление приправ, жирной, жареной, копченой еды, фастфуда.- Своевременное лечение инфекционных заболеваний.
- Следите за личной гигиеной (чаще мойте руки, своевременно чистите и лечите зубы).
- Употребляйте в пищу только мытые фрукты и овощи, мясо и рыба должны пройти длительную термическую обработку.
- При приеме медикаментозных препаратов не отказывайтесь от пребиотиков.
- Откажитесь от курения и алкоголя.
- Если у вас уже был диагностирован гастрит, регулярно посещайте гастроэнтеролога, соблюдайте его рекомендации.
- Контролируйте свое психоэмоциональное состояние.
- Чаще гуляйте и ведите здоровый образ жизни.
- При первых симптомах обратитесь к специалисту, не занимайтесь самолечением.
Диагностика острого гастрита
Для постановки диагноза врач проводит осмотр пациента, выясняет анамнез болезни, уточняет сопутствующие патологии, проводит пальпацию эпигастральной области, где ощущаются болезненные проявления при ее проведении. При осмотре ротовой полости на языке заметен сероватый налет, ощущается неприятный запах изо рта.
Методы диагностики, которые применяются при постановке диагноза, таковы:
- анализ мочи, крови, кала;
- копрограмма;
- дыхательный тест на присутствие бактерии хеликобактер пилори;
- гастроскопия;
- эндоскопическая биопсия;
- рентгенография желудка;
- обзорная рентгенография и МСКТ органов брюшной полости (при флегмонозном гастрите);
- УЗИ.
Дифференциальная диагностика нужна для исключения заболеваний, которые имеют похожие признаки: гастралгическая форма инфаркта миокарда, панкреатит, аппендицит, холецистит.
Лечение патологии
При остром гастрите в первые сутки-двое рекомендуется голодание, после назначается диета. При химических или пищевых отравлениях в качестве первой помощи делают промывание желудка. Также прекращают прием лекарственных препаратов, которые раздражают желудок, отказываются от курения и употребления алкоголя.
Медикаментозное лечение подразумевает употребление блокаторов Н2-гистаминных рецепторов, которые обладают антисекреторным действием («Циметидин», «Ранитидин», «Фамотидин»), антацидных средствах (алюминия гидроксид, магния оксид, алюминия фосфат, магния карбонат), ингибиторов протонной помпы («Омепразол» и его аналоги), гастропротекторов (препараты висмута).
При гастритах специфичной этиологии клинические рекомендации включают назначение соответствующего лечения — противогрибковая, антихеликобактерная, противотуберкулезная терапия.
Для снятия болевых ощущений применяются следующие обезболивающие препараты: «Папаверин», «Атропин», «Платифиллин», при рвоте применяют прокинетики – «Метоклопрамид», «Домперидон». При выраженном обезвоживании выполняют инфузионную терапию солевыми растворами.
Лечение флегмонозного острого гастрита проводят хирургическим путем: выполняют гастротомию, дренирование гнойного очага, в отдельных случаях выполняется резекция желудка или гастрэктомия.
Питание
Соблюдение диеты при патологии — обязательный этап не только в процессе лечения, но и в последующей жизни. В период лечения питание ограничено, после постепенно вводят обычный режим, но блюда должны быть пюреобразными.
После проведенного лечения пациент должен тщательно следовать правилам здорового питания, не употреблять вредную, острую и жирную пищу.
В течение первых 2-4 дней терапии пациенту следует воздержаться от употребления пищи. После этого необходимо следить за тем, чтобы пища не нагружала ослабленный ЖКТ. Питание преимущественно должно состоять из отварных или приготовленных на пару блюд. Специи категорически исключаются, употребление соли ограничено.
Разрешенные при остром гастрите блюда:
- Мясо нежирное (телятина, индейка, крольчатина, курятина).
- Каши на воде.
- Отварной картофель (в неделю не больше 1-2 порции).
- Суп с крупой на овощном бульоне.
- Чай с ромашкой, шиповником, кисель.
При высокой кислотности разрешается употреблять в пищу: молоко, вареные яйца, йогурты натуральные, кефир.
При пониженной кислотности разрешены маложирный творог, кефир.
Хронический гастродуоденит
Диетотерапия
Лечение хронического гастродуоденита обычно длительное, включает в себя несколько этапов, последовательно следующих друг за другом. Начинается лечение с назначения специальной диеты. В питание включают протертые каши на мясном, овощном либо грибном бульоне; нежирные сорта мяса и рыбы; овощи и фрукты, кисломолочные продукты; хлебобулочные изделия (исключая сдобу).
Приготовление продуктов может быть разнообразным (на пару, отваривание, тушение, запекание); допускается употребление свежеотжатых соков. Разрешается даже молоко, если оно не оказывает слабительного эффекта. В питание должны быть обязательно включены продукты, богатые витаминами В1, В2, РР, С. Приемов пищи должно быть не менее пяти в сутки. Еду следует употреблять теплой, тщательно пережевывать, малыми порциями.
В остром периоде требуется соблюдение постельного режима в течение не менее семи-восьми дней. Если придерживаться диеты, это позволяет уменьшить интенсивность воспалительного процесса, болевого синдрома.
Фармакотерапия
Учитывая высокую частоту выявления хеликобактерной инфекции при хроническом гастродуодените, проводится эрадикация возбудителя по определенной схеме, которая выбирается исходя из тяжести заболевания:
- препарат висмута, метронидазол и антибиотик тетрациклинового ряда в течение одной-двух недель
- Метронидазол, кларитромицин, омепразол в течение недели
- Ранитидин, амоксициллин, метронидазол в течение 10-14 дней
Для назначения или коррекции наиболее эффективной схемы лечения может потребоваться повторная консультация гастроэнтеролога. При повышенной кислотности применяются блокаторы Н2-гистаминовых рецепторов (циметидин, ранитидин, фамотидин), ингибиторы протонной помпы (омепразол, лансопразол, пантопразол, рабепразол, эзомепразол), антациды (гидроксид алюминия, гидроксид магния, алюминия фосфат, магния карбонат), гастропротекторы (висмут, сукральфат). В комплексное лечение обязательно включают прокинетики и ферменты.
Немедикаментозная терапия
Большое значение в терапии хронического гастродуоденита имеет санаторно-курортное и бальнеологическое лечение, физиотерапевтические мероприятия, умеренные физические нагрузки и лечебная физкультура. Широко используется и фитотерапия (отвары ромашки, череды, подорожника, мяты, тысячелистника, зверобоя, валерианы).
Прогноз патологии
При правильной и своевременной терапии острый катаральный гастрит оканчивается через несколько дней выздоровлением. Прогноз для острого коррозивного гастрита неблагоприятен: возможна смерть пациента от перитонита, шока, прободения желудка.
Неблагоприятный прогноз возможен при остром флегмонозном гастрите, когда не исключают появление медиастинита, эмпиемы плевры, гнойного перитонита, сепсиса, перфорации желудка, абсцесса печени.
Видео по теме:
Профилактика
Профилактические меры всех форм острого гастрита связаны со следованием гигиене питания, санитарной гигиене:
- соблюдение сроков и условий хранения пищи;
- гигиена полости рта — лечение стоматологических заболеваний, чистка зубов;
- ограничение употребления приправ, жареных, жирных блюд, тяжелой пищи;
- своевременное лечение различных инфекционных болезней;
- употребление в еду мытых овощей и фруктов.
Также необходимо следить за реакцией желудка на терапию лекарственными препаратами, внимательно относиться к психоэмоциональному состоянию – избегать стрессов, поддерживать иммунитет организма.
Список литературы: https://ru.wikipedia.org/wiki/Гастрит https://www.nrmed.ru/rus/dlya-vzroslykh/gastroenterologiya/gastrit/ https://www.gmsclinic.ru/diseases/gastritis https://www.smed.ru/guides/43945/doctor/ https://medportal.ru/enc/gastroenterology/gastritis/3/ https://www.kp.ru/guide/kak-lechit-gastrit.html https://www.kp.ru/guide/simptomy-i-priznaki-gastrita.html https://www.obozrevatel.com/health/bolezni/ostryij-gastrit.htm https://aif.ru/health/leksprav/gastrit_prichiny_simptomy_i_lechenie https://policlinica.ru/ostryy-gastrit.html https://atvmedia.ru/materials/ostryj-gastrit-prichiny-simptomy-i-lechenie med.vesti.ru/articles/zabolevaniya/gastrit-ostraya-i-hronicheskaya-formy/ med.vesti.ru/articles/zabolevaniya/gastrit-simptomy-i-lechenie-u-vzroslyh/ crb-bel.ru/гастрит/ Заметки автора статьи, основанные на личном опыте. Данный материал носит исключительно субъективный характер и не является руководством к действию. Определить точный диагноз и назначить лечение может только квалифицированный специалист.
Последнее изменение: 31.03.2020
Острый гастрит у детей клинические рекомендации
Ребенку назначают диету с ограничением острых блюд и продуктов, повышающих кислотность
Диета при гастрите – основа терапии во время обострения и поддержания ремиссии. Состав продуктов и ограничения меняются в зависимости от состояния пациента. Во время обострения назначают строгую диету при гастрите – переход исключительно на легкоусваиваемую пищу в жидком виде, молочные продукты, нежирные бульоны. При тяжелых обострениях рекомендуется 1-2 дня для голодания. По мере того, как симптомы заболевания сходят на нет, ребенку разрешают более разнообразную пищу – супы, каши, чай.
Переход от жестких ограничений во время обострения к более мягким во время ремиссии происходит постепенно.
Во время ремиссии основная задача диеты – профилактика очередного обострения. Ребенку назначают диету с ограничением острых блюд и продуктов, повышающих кислотность. Разрешены крупы, молочные продукты, картофель, хлеб и выпечка в умеренных количествах, сладкие фрукты. Ограничить или исключить нужно все кислые овощи и фрукты – кислые яблоки, лимоны. Желательно не злоупотреблять специями.
Важен режим питания – весь суточный рацион делится на небольшие по объему приемы пищи, как и при других болезнях ЖКТ – энтеритах, ДЖВП, болезнях желчного пузыря. Между трапезами должны соблюдаться более-менее равные интервалы. Полноценная профилактика обострений предполагает исключение стрессов. Родителям нужно пересмотреть расписание ребенка и уменьшить нагрузку.
Лекарственная терапия ставит перед собой несколько целей – защиту слизистой желудка, снижение кислотности желудочного сока, подавление активности хеликобактера и облегчение состояния пациента. Поэтому терапия назначается комплексная.
Медикаментозное лечение происходит по нескольким схемам, которые включают в себя антибиотики против хеликобактера, средства, снижающие выработку кислоты в желудке и лекарства, которые защищают слизистую желудка. Схемы лечения, которые назначают детям, отличаются от взрослых.
Список действующих веществ, разрешенных детям и подросткам:
- антихеликобактерные препараты: Метронидазол, Кларитромицин;
- средства для снижения кислотности: Ранитидин;
- гастропротекторы: Де-нол, Альмагель;
- средства, улучшающие моторику ЖКТ: Но-шпа, Церукал.
Подобрать схему лечения может только специалист, родителям не следует делать этого самостоятельно.
Из схем терапии исключаются НВПС, в том числе препараты, которые используются для снятия температуры при ОРВИ. Эти лекарства обладают двумя вредными эффектами для желудка – они повышают выработку кислоты, и большинство из них по химическому составу являются кислотами. НПВС не назначают на стадии обострения. Во время ремиссии дозировка таких препаратов строго ограничивается. То же касается стероидных противовоспалительных препаратов и других лекарств с ульцерогенным эффектом.
Ребенка нужно приучить к гигиене питания, а также соблюдению ряда правил, которые помогут ему сохранить здоровье в будущем:
- питание небольшими порциями;
- умеренность в приправах и соли;
- умеренное содержание жиров и сладкого;
- достаточное употребление жидкости.
Эти рекомендации помогут предотвратить гастрит, болезни желчевыводящих путей, гепатит А, болезни кишечника.