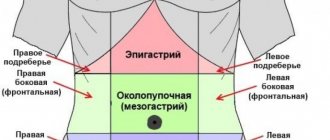
Причины
Существует немало факторов, способных нарушить налаженную работу кишечника. Среди них:
- генетические патологии;
- нездоровое питание;
- активная работа иммунной системы, при которой не только уничтожаются вредоносная микрофлора, но и травмируется кишечная стенка;
- длительный прием антибиотиков и некоторых других лекарственных препаратов;
- отсутствие физической активности;
- злоупотребление спиртными напитками;
- курение;
- попадание в кишечник болезнетворных бактерий вследствие употребления в пищу некачественных продуктов;
- несоблюдение правил личной гигиены;
- нервное перенапряжение, частые стрессы;
- заражение вирусами, поражающими кишечник, воздушно-капельным путем;
- химические вещества и яды, содержащиеся в продуктах питания или попавшие на них при обработке.
Разновидности болезней и их симптомы
Кишечник имеет два отдела: толстый и тонкий. Некоторые заболевания способны развиваться сразу в обоих отделах, а другие поражают лишь один из них. По этиологии все заболевания можно разделить на группы:
- болезни, вызванные инфекцией (дизентерия);
- врожденные;
- появившиеся в результате механических травм;
- медикаментозные;
- радиологическими;
- паразитарные (энтеробиоз, аскаридоз);
- токсическими.
Заболевания, поражающие тонкий кишечник:
Эозинофильный энтерит. Причина скопления эозинофилов в стенках органа до сих пор не выяснена. Симптомы:
- боль в районе пупка;
- тошнота, рвотные позывы;
- понос;
- аллергия на продукты;
- резкий сброс веса.
Болезнь Уиппла. Отличается инфекционной этиологией, поражает обычно мужчин старше 40 лет, имеющих нарушения в иммунной системе. Первичные признаки:
- повышение температуры тела;
- болезненные ощущения в суставах;
- боль в животе.
Заболевания, характерные для толстой кишки:
Синдром раздраженного кишечника. Проявляется:
- вздутием;
- болью в животе;
- периодическим урчанием.
Хронический колит. Симптомы:
- боль;
- вздутие;
- смена запора поносом и наоборот;
- тошнота;
- снижение аппетита;
- нарушение режима сна;
- раздражительность.
Неспецифический язвенный колит – образование язвы на слизистой. Проявление:
- кровотечения;
- боли;
- понос;
- общая слабость.
Заболевания, способные развиться в любом из отделов: Рак. Симптоматика рака обусловлена ростом новообразования и перекрытием просвета кишки. Пациента чаще всего беспокоит:
- тошнота и рвота;
- околопупочные сдавливающие боли;
- запор или поносы;
- вздутие;
- появление примесей крови в каловых массах.
Спаечная болезнь – образование спаек между органами, расположенными в брюшной полости. Симптомы:
- боль;
- запор;
- тошнота и рвотные позывы;
- отсутствие выхода газов;
- вздутие.
Инфекционный гастроэнтероколит. Обычно возникает на фоне нарушения пищеварения из-за употребления просроченных или низкокачественных продуктов. Признаки:
- повышение температуры тела;
- боли в животе;
- расстройство стула;
- тошнота и рвота.
Расстройство пищеварения
Гастрит
Диарея
19460 10 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Расстройство пищеварения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Заболевания органов желудочно-кишечного тракта, которые вызывают расстройство пищеварения, относятся к числу наиболее распространенных в популяции. Признаки нарушения пищеварения в той или иной степени наблюдаются почти у четверти населения земного шара, однако большинство не обращаются за помощью к врачам и лечатся самостоятельно, что в некоторых случаях грозит развитием осложнений.
Заболевания органов пищеварения могут возникать еще в детском или юношеском возрасте и приобретать хроническое течение.
Разновидности нарушений пищеварения
Нарушения пищеварения можно разделить на две большие группы.
К первой относятся заболевания, вызванные недостатком ферментов поджелудочной железы и веществ, необходимых для переваривания пищи, – желудочного сока, желчи. В этих случаях характерными симптомами являются изжога, отрыжка, вздутие живота, колики, боль в подвздошной области.
Вторая группа объединяет расстройства, вызванные нарушением процессов всасывания в кишечнике. Эти нарушения характеризуются спастическими болями, усилением перистальтики (урчания) в животе, чувством распирания, неустойчивой дефекацией (запорами или поносами), истощением, мышечной слабостью.
Возможные причины расстройства пищеварения
Одной из наиболее распространенных причин расстройства пищеварения врачи называют нарушение моторики пищевода
. Патологии двигательной активности пищевода приводят к затруднению продвижения пищи в желудок и, наоборот, легкому попаданию (забросу) концентрированного желудочного сока на стенки пищевода.
Другая значимая причина — функциональная диспепсия
, которая объединяет состояния, вызванные временным (не более 3 месяцев) нарушением деятельности желудка, двенадцатиперстной кишки и поджелудочной железы. Пациенты предъявляют жалобы на боль или ощущение дискомфорта в подвздошной области, тяжесть, чувство переполнения желудка после принятия обычного объема пищи, вздутие живота, тошноту, рвоту, отрыжку, изжогу. Боли характеризуются периодичностью (натощак или ночью) и быстрым прекращением после приема пищи или препаратов, понижающих кислотность в желудке.
Если боли локализуются в левом подреберье или носят опоясывающий характер, то можно заподозрить проблемы с поджелудочной железой, если в правом – дисфункцию печени и желчного пузыря.
При обследовании таких пациентов часто не удается выявить «органических» заболеваний (язвы, опухоли, панкреатит).
Проблемы с пищеварением могут возникать в результате функциональных расстройств билиарного тракта
(системы желчевыведения). В их основе лежит нарушение синхронности в работе желчного пузыря и сфинктера Одди, через который желчь поступает в 12-перстную кишку. При спазме сфинктера происходит не только застой желчи в желчном пузыре, но и нарушение работы поджелудочной железы, что в совокупности приводит к появлению острой боли, которая чаще локализуется в правом подреберье и может отдавать в спину. Приступы провоцируются приемом жирной и острой пищи, холодных напитков, стрессовыми ситуациями. Боли в правом подреберье могут сочетаться с чувством распирания. Характерными симптомами служат также тошнота, горечь во рту, вздутие живота, запоры.
К еще одной причине расстройства пищеварения можно отнести синдром раздраженного кишечника
— болезненные состояния, при которых боль или дискомфорт в животе проходят после опорожнения кишечника. Стул при этом отличается нерегулярностью с преобладанием диареи (поноса) или запоров.
В качестве причин синдрома раздраженного кишечника называют инфекционные заболевания, нервные стрессы, некачественное питание, употребление большого количества газообразующих продуктов, переедание.
Основными симптомами этого заболевания служит вздутие живота, схваткообразная боль в животе, которая обычно усиливается после приема пищи и ослабевает после опорожнения кишечника. Примечательно, что в ночное время боли прекращаются.
При диарее количество опорожнений кишечника может достигать 5 раз в день, а позывы к дефекации могут возникать после каждого приема пищи. Часто остается чувство неполного опорожнения кишечника. При запоре характер кала напоминает «овечий», состоящий из мелких плотных катышков. Могут возникать так называемые запорные поносы – жидкий стул после нескольких дней его задержки.
К каким врачам обращаться при расстройстве пищеварения
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода возникают чаще всего в детстве (срыгивания, внезапная рвота неизмененной пищей сразу после еды, боли при глотании) и требуют консультации врача-педиатра.
Если такие симптомы в течение длительного времени (более месяца) проявляются у взрослого, следует посетить врача-терапевта для получения направления на обследование желудочно-кишечного тракта и записаться к гастроэнтерологу.
Лечением функциональных расстройств пищеварения, включая синдром раздраженного кишечника, занимаются терапевты, гастроэнтерологи и психотерапевты.
Диагностика и обследования при расстройстве пищеварения
При подозрении на заболевание пищевода назначают рентгеноскопию, которая позволяет выявить нарушение прохождения бариевой взвеси в желудок и расширение пищевода. Для исключения органических поражений пищевода выполняют пищеводную манометрию и эзофагоскопию.
Диагностика функциональной диспепсии обычно включает клинический анализ крови; биохимический анализ крови; анализ кала на скрытую кровь; С-уреазный тест для диагностики инфекции Helicobacter pylori; гастродуоденоскопию с целью визуальной оценки состояния стенки желудка и исключения ее язвенных поражений и опухолей; УЗИ печени, желчного пузыря и поджелудочной железы для уточнения их состояния.
Кто лечит
При появлении признаков кишечных заболеваний можно обратиться за помощью к следующим врачам:
- Гастроэнтеролог. Поможет, если наблюдаются сбои в работе желудочно-кишечного тракта.
- Проктолог. Занимается лечением болезней, поражающих прямую кишку и толстую, также патологии, связанные с задним проходом.
- Онколог. Это специалист по новообразованиям в кишечнике.
- Хирург. Его специализация – воспалительные процессы в слепой кишке и проведение оперативного вмешательства, если есть на это показания.
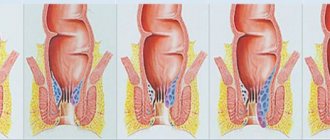
Как нужно лечить геморрой?
Мы выяснили, какой врач лечит геморрой, теперь предстоит узнать — а как сегодня можно вылечить этот недуг? Только квалифицированный врач может назначить адекватное, своевременное, современное лечение. На практике не бывает абсолютно одинаковых случаев, у каждого пациента существует определенная симптоматика, отягощение прочими проктологическими проблемами и хроническими заболеваниями, поэтому лечение назначается строго индивидуальное в зависимости от характера процесса и стадии геморроя. На сегодняшний день кроме традиционных хирургического и медикаментозного лечения существуют такие современные методы лечения геморроя амбулаторно как:
- склеротерапия,
- фотокоагуляция геморроидальных узлов,
- наложение латексных колец — лигирование
- за рубежем только четверть пациентов подвергается хирургическому лечению, а остальным 75 % больным проводят малоинвазивное безболезненное лечение геморроя.
Автор:
Селезнева Валентина Анатольевна врач-терапевт
Диагностика
Исследования, необходимые для правильной постановки диагноза:
- Анализ крови на гемоглобин. По нему можно определить наличие кровотечений или онкологических образований.
- Анализ кала на примеси крови.
- Соскоб. Поможет определить наличие глистных инвазий.
- Колоноскопия. Позволяет выявить все проблемы кишечника и места их расположения.
- Гибкая ректороманоскопия. Исследование толстой кишки.
- Верхняя эндоскопия. Применяется для осмотра пищевода и желудка.
- Ирригоскопия. Исследование с помощью контрастного вещества.
- Фиброгастроскопия. Позволяет выявить хронический гастрит, язву и другие заболевания желудка.
- Рентгенография.
- МРТ.
- КТ.
- УЗИ.