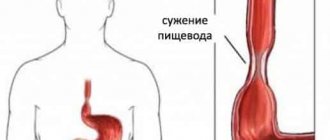
Кровотечение из расширенных вен пищевода – это опасное состояние. Чаще всего причиной этих кровотечений является осложнение цирроза печени (результат прогрессирующего разрастания соединительной ткани, возникающей вследствие этого портальной гипертензии и варикоза эзофагальных вен с последующим их разрывом).
В гастроэнтерологии поиск средств и методов для эффективного лечения портальной гипертензии, всегда был приоритетным. Сейчас разрабатываются новые методы неотложной помощи больным с кровотечением, делаются попытки приостановить разрастание соединительной ткани. Хотя кровотечение из ВРВП по-прежнему остается тяжелым состоянием, прогноз для жизни не столь мрачен и однозначен, как 15-20 лет назад.
МКБ 10 I85.0
Кровотечение из пищевода: причины и последствия
ВРВП – не единственная причина кровотечений пищевода. Практически любая патология, способная вызвать повреждение сосудов органа, может стать причиной геморрагий.
Кровотечение из пищевода может быть осложнением:
- рака пищевода;
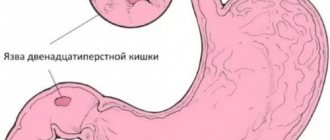
- пептической язвы;
- глубокой эрозии при эзофагитах.
Геморрагии пищевода возникают при дивертикулах пищевода, травмах, радиационном поражении.
Проявляться кровотечения из пищевода могут различными симптомами, важнейшими из которых являются:
- рвота с примесью крови;
- изменение характера стула.
В зависимости от причины и интенсивности кровотечения, рвота может быть:
- темными, почти черными массами;
- единичными кровавыми прожилками в рвотных массах;
- алой кровью полным ртом.
Стул при кровотечениях становится темным, полужидким, зловонным.
В зависимости от величины кровопотери различают степень тяжести состояния пациента:
- легкая степень – кровопотеря до одного литра;
- средняя степень – кровопотеря до 1,5 литров;
- тяжелая степень – кровопотеря до 2 литров.
Последствия пищеводного кровотечения зависят:
- от причины, его вызвавшей;
- от интенсивности кровопотери;
- от того насколько правильно и оперативно оказана помощь.
Кровотечение из сосудов пищевода. Желудочное и кишечное кровотечение — симптомы и первая помощь
Причины для развития кровотечения из пищевода следующие:
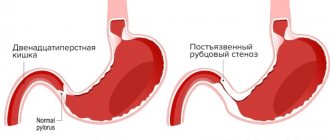
- Варикозно-расширенные вены пищевода. Именно эта патология вызывает большинство тяжелых кровотечений. Она формируется как проявление поздней стадии разных заболеваний, приводящих к увеличению давления в системе воротной вены. Это приводит к застою крови в венах пищевода, их увеличению, растягиванию, формированию извитости, образованию варикозных узлов. Стенка над варикозно-измененными венами растягивается, истончается, становится легкоранимой. Она может повреждаться даже при бережном проведении осмотра эндоскопом, употреблении даже относительно жёсткой пищи, при рвоте, натуживании, скачках артериального давления. Кроме того, быстро может присоединиться ее воспаление, что делает ее ещё более уязвимой.
В 80% случаев варикоз пищевода формируется как осложнение цирроза печени и печёночной недостаточности. Коварность этой патологии в том, что расширенные вены долго не дают о себе знать и первым проявлением является внезапное массивное кровотечение.
Варикоз вен в пищеводе может быть результатом врождённой их аномалии строения. Но это встречается редко и, как правило, не приводит к такому значительному их увеличению, как при приобретённом варикозе.
При циррозе печени страдают вены в нижней части пищевода, где расположены портокавальные анастомозы. При сердечной недостаточности также формируется варикозное изменение вен. Как правило, вены меняются на всём протяжении пищевода.
При злокачественном зобе изменение вен формируется в верхних отделах пищевода.
- Синдром Мелори-Вейса. Суть его в продольных разрывах пищевода при рвоте. Около 10% всех кровотечений ЖКТ приходится именно на эту патологию.
- Ранение пищевода при травмах грудной клетки.
- Ангиома пищевода.
- Болезнь Рандю-Ослера.
- Ранение пищевода грубой пищей, инородным телом.
- Опухоль пищевода с прорастанием ее в стенку сосуда с его повреждением.
- Ятрогенное повреждение, возможно при обследовании жёстким эндоскопом.
- Эрозии и язвы пищевода с вовлечением в процесс сосудистой стенки.
Симптомы
Проявления зависят от объема кровопотери и его причины:
- Ощущение щекотания и першения в горле. Эти симптомы иногда предшествуют кровотечению.
- Солоноватый привкус во рту. Также может предшествовать рвоте кровью.
- Рвота кровью. Часто она может быть внезапной, «фонтаном». Кровь при этом алая. Реже темная, цвета «кофейной гущи». Коричневый тёмный цвет говорит о том, что эта кровь уже проникла в желудок и контактировала с желудочным соком.
Рвота кровью – основной симптом пищеводного кровотечения
- Общие симптомы кровопотери. Их выраженность зависит от того, сколько крови и как быстро было потеряно. Особенно опасна для жизни резкая кровопотеря большого объёма крови. Это общая слабость, разные степени нарушения сознания (от потемнения в глазах и кратковременного обморока до комы), головокружение, учащение сердцебиения, снижение артериального давления вплоть до шока.
- Самым тяжёлым следствием кровопотери является геморрагический шок. Он характерен резким снижением артериального давления, нарушением жизненно важных функций – сердечной деятельности и дыхания, нарушением сознания. Пульс учащается, становится слабо определяемым. Ощутить его пальцами можно только на крупных сосудах (на шее, в паховых складках).
- Мелена. Так называют чёрного цвета стул при кровотечении. Появляется она не сразу, а по прошествии некоторого время, когда кровь из пищевода, пройдя через желудок и кишечник, выходит с калом уже потемневшая и почерневшая
- Анемия. Снижение количества эритроцитов и гемоглобина в крови.
Если кровотечение имеет хроническую форму, и человек теряет значительное количество крови, но постепенно, в течение длительного времени, небольшими порциями, то организм успевает относительно приспособиться к кровопотере благодаря естественным компенсаторным механизмам.
Тогда анемия может стать единственным, длительно сохраняющимся симптомом. Кровь в небольших количествах будет поступать из пищевода в желудок, кишечник и выходить с калом. Цвет его при этом становится темным, почти черным.
Далеко не все пациенты внимательны к цвету своего кала, поэтому при хронической кровопотере анемия остается долго единственным проявлением пищеводного кровотечения.
В крови при хронической кровопотере отмечается снижение количества эритроцитов
Диагностика
Заподозрить кровотечение пищевода специалист может уже при осмотре больного и беседе с ним. Важно наличие у больного патологий печени, сердца, геморрагических осложнений в прошлом.
Для определения источника кровотечения применяется фиброэзофагоскопия и рентгенография с контрастированием.
Лабораторные методы (общий и биохимический анализы крови, коагулограмма) позволяют судить о степени кровопотери, состоянии печени, свертывающей системы крови.
Гепаторенальный синдром
Организм человека – единая взаимосвязанная система, поэтому сбои в одном органе приводят к дисфункции других. Гепаторенальный синдром развивается из-за сбоя во всем организме по причине потери функций печени. В дополнение к анамнезу присоединяется почечная недостаточность.
Называют два вида патологии:
1 тип. Развивается в течение двух недель, для него характерна недостаточность почек, высокая смертность.
2 тип. Развивается от пары месяцев до полугода. Спасти человека при своевременном обращении к врачу возможно.
Большой шанс отказа печени в любой момент имеют люди, злоупотребляющие спиртным, которые даже после постановки диагноза не бросили пить. Признаки, при которых необходимо обратиться к врачу:
- желтушная кожа;
- недомогание;
- слабость во всём теле.
В стационаре пациенту проводят ряд анализов, которые демонстрируют характерные изменения в организме. Среди них – определение уровня мочевины, аммиака, других шлаков с содержанием азота в крови, натрия в моче, уровень артериального давления. Пациенты при гепаторенальном синдроме из-за проблем с почками могут ходить «по-маленькому» очень редко, либо вообще не ходить несколько дней подряд.
Состояние при гепаторенальном синдроме нельзя определить по внешним признакам. Пациент с циррозом должен регулярно обследоваться, чтобы выявлять такие осложнения.
Последствия и осложнения
Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии. Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны.
Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу. Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений.
Исходные болезни
Высокое давление в полости воротной вены, по которой кровь от желудка, поджелудочной железы, селезенки (органов пищеварения) переходит в печень, и будет фактором, вызывающим варикозную болезнь пищевода. Синдром давления, превышающего допустимый уровень, в системе воротной вены в медицине называют портальной гипертензией, которая, как правило, сопровождает следующие заболевания:
- Структурных изменений сосудов печени и органа в целом (хронический гепатит, цирроз, туберкулез, опухоли, амилоидоз);
- Склероз;
- Тромбоз;
- Сдавливание (сужение просвета) воротной вены: опухоли различного размера, в том числе и киста, желчные камни;
- Болезнь Бадди-Киари.
Данные заболевания определяются как основные причины варикозного расширения вен пищевода. В некоторых случаях подобные первоисточники варикозного заболевания дополняются еще одним – хронической сердечно-сосудистой недостаточностью, которая вызывает повышение давления в системном кровотоке.
В зависимости от патологии печени или сердечно-сосудистой системы существуют различия в параметрах пораженных вен:
- Если причиной флебэктазии служит болезнь печени, то поврежденные вены сосредотачиваются в нижней части пищевода или в центральном отделе желудка; если основанием болезни выступает сердечное поражение, то деформированные вены локализуются на всем протяжении органа;
- При заболеваниях печени сосудистые узлы в 2-3 раза больше, чем при сердечно-сосудистой недостаточности.
Существует также и врожденная форма варикоза пищевода, причины возникновения которой не установлены.
Первопричина − цирроз печени
Как показывает медицинская практика, у 70% болеющих циррозом печени обнаруживается варикозное расширение вен пищевода.
Принцип взаимодействия прост: при циррозе вместо здоровых клеток на печени образуются рубцовые ткани. Это затрудняет движение крови, в системе воротной вены печени возникают застойные явления, которые и вызывают варикозную болезнь в нижней (дистальной) зоне пищевода. Этот хронический процесс сопровождается нарушением здоровой структуры печени.
У взрослых причинами цирроза чаще всего оказываются:
- Частое употребление алкогольных напитков;
- Вирусные гепатиты;
- Прием лекарственных препаратов, негативно воздействующих на перенхиму печени;
- Некоторые наследственные заболевания.
Цирроз печени у новорожденных, как правило, является результатом перенесенных матерью во время беременности вирусных инфекций (краснуха, герпес, гепатит), которые, проникнув через плаценту, поразили плод внутриутробно.
Роль цирроза печени в возникновении патологии
Для увеличения картинки щелкните по ней мышкой
Варикоз вен пищевода фиксируется примерно у 70% болеющих циррозом печени. Чем же объясняется такая взаимосвязь? При наличии цирроза печени наблюдается образование рубцовой ткани вместо здоровых клеток. Эта патология является причиной затрудненного движения крови.
При этом наблюдаются застойные явления внутри системы воротной вены. Именно такие застойные явления провоцируют развитие варикозной болезни в районе нижней дистальной зоны пищевода. При таком хроническом процессе наблюдается нарушение привычной структуры печени.
Источник: https://stopzaraza.com/krov/krovotechenie-iz-pishhevoda-simptomy-pomoshh-skolko-zhivut.html
Кровотечение из пищевода при циррозе печени
Одним из самых тяжелых заболеваний печени является цирроз, характеризующийся необратимым разрастанием соединительной ткани, в результате чего гибнут гепатоциты, нарушается структура и функция органа. Замедляется кровоток в системе v portae, повышается давление в вене, когда оно достигает критических величин, то избыток крови через желудочные и пищеводные вены сбрасывается в системный кровоток.
Вены пищевода, не приспособленные к таким нагрузкам объемом и давлением, претерпевают варикозные изменения. Постоянные, скачкообразные подъемы давления в портальной системе, изменения вен пищевода, нарушения коагулограммы – все это провоцирует возникновение кровотечений.
Традиционная медицина
При остром течении болезни пациента тут же госпитализируют. Первостепенная задача врача – остановить кровотечение. Для этого применяется так называемый хонд Блекмора. Как выглядит этот инструмент проиллюстрировано на картинке ниже. Зонд может вводиться, как через носовое, так и через ротовое отверстие. Инструмент состоит из трубок и двух баллонов, один из которых фиксирует положение инструмента. Во второй накачивается воздух, из-за чего баллон раздувается и прижимает слизистую, останавливая кровотечение. Так, зонд может находиться в пищеводе до 2-х суток. Через одну из трубок инструмента могут вводиться пища и лекарства.
Также могут использовать и другие операции:
- эндоскопическое склерозирование пищеводных вен;
- эзофагсокопия;
- прошивание;
- эндоваскулярная эмболизация.
Кратко рассмотрим эти методы лечения.
Первая процедура предполагает введение в пищеводные вены через эндоскоп специального склерозирующего препарата, который склеивает стенки, тем самым останавливая кровотечение. Эзофагоскопия заключается в прижигание кровоточащего участка, а затем его тугое тампонирование. Прошивание вен означает наложение швов на кровоточащие участки. Последний из перечисленных методов предполагает введение катетера через небольшое отверстие в коже и его установку в кровоточащей вене. Далее через него вводятся специальные спирали, которые перекрывают сосуды. Метод достаточно сложный, однако по сравнению с другими имеет очень низкую вероятность рецидива.
Одновременно с мероприятиями, направленными на остановку кровотечения, назначают кровозамещающую терапию. Для этого производится введение эритроцитной массы, плазмозаменяющих растворов, свежезаготовленной крови или непосредственное переливание крови от донора к пациенту. Внутривенно водят специальные жидкости, замещающие кровь (хлорид кальция, этамзилат).
Также назначается и медикаментозное лечение. Пациенту вводятся большие количества витамина С, а также препарат викасол, являющийся своеобразным заменителем витамина К. Вместе с капельницей вводят питуитрин, который необходим для снижения давления в венах, находящихся вблизи пищевода. Чтобы предотвратить интоксикацию организма от разложения сгустков крови в кишечнике применяются антибиотики широкого спектра действия.
В крайних случаях, когда все вышеописанные мероприятия не дают результата, производится остановка кровотечения хирургическим путем.
Существует три способа лечения заболевания хирургически:
- Резекция пищевода.
- Наложение портокавального анастомоза.
- Перевязка вен.
В течение нескольких дней после осуществления всех манипуляций пациенту требуется строгий постельный режим. Также первые дни нельзя принимать пищу, минимальный срок голода три дня, а после хирургического вмешательства может составлять и более пяти дней. В этот период питательные вещества пациент получает внутривенно.
Симптомы и признаки
Непосредственно кровотечению часто предшествуют:
- подъем тяжестей;
- натуживание;
- переедание;
- стрессовая ситуация.
Нередко кровотечение из варикозно расширенных вен пищевода бывает вызвано приемом алкоголя.
Клиника кровотечения зависит от величины кровопотери.
Если кровотечение внутреннее, незначительное, но постоянное, больной отмечает такие симптомы:
- постоянную и нарастающую слабость;
- потерю аппетита;
- холодный липкий пот;
- боли в эпигастрии и ретростернальной области;
- периодически возникающий черный зловонный стул;
- нарастающую анемию и истощение.
Если же кровотечение массивное, то состояние сразу же становится угрожающим:
- пациент внезапно ощущает резкую слабость, сознание затуманивается;
- выступает холодный пот,
- появляется тошнота, сменяющаяся обильной рвотой массами жидкой и свернувшейся крови;
- резко снижается артериальное давление, появляется сердцебиение.
Любой вид кровотечений из ВРВ пищевода при циррозе печени должен быть пролечен в стационаре, никакие народные средства и заговоры здесь не помогут. Если даже кровотечение из варикозных вен пищевода самопроизвольно остановилось, это не гарантирует того, что не наступит рецидив, возможно еще более тяжелый.
Доврачебная помощь больному:
- положить больного горизонтально, голову повернуть так, чтобы кровь не попала в дыхательные пути;
- по возможности успокоить;
- освободить от стесняющей одежды, накрыв теплым одеялом;
- измерить артериальное давление.
От чего возникает пищеводное кровотечение и как его вылечить?
Повреждение кровеносных сосудов в пищеварительной системе приводит к дисфункции всего организма, а иногда к смерти человека. Пищеводное кровотечение опасно последствиями. При бездействии пациента его жизнь под угрозой. Самостоятельно диагностировать указанную патологию практически невозможно.
Причины
Причины, которые вызывают кровотечение из пищевода, известны врачам. Распространенными факторами являются:
- язвенная болезнь желудка;
- цирроз печени;
- патологические образования в пищеводе;
- варикозное расширение вен пищеварительной системы;
- новообразования;
- ожоги;
- заболевания, связанные с дисфункцией сердечно-сосудистой системы;
- постоянное бесконтрольное употребление медицинских препаратов;
- гемофилия;
- хронические стрессовые переживания;
- отравления спиртосодержащей продукцией.
В некоторых случаях лимфогранулематоз принимается за злокачественную опухоль. Только при хирургическом вмешательстве диагностируется нераковое новообразование. Чаще всего из органов пищеварительной системы лимфогранулематозу подвержен желудок и тонкий кишечник.
Некоторые принимаемые человеком лекарства при отсутствии должного контроля со стороны медицинского персонала способны вызвать патологические состояния слизистой оболочки желудка и кишечника. Повреждение приводит к вялотекущему кровотечению. Состояние влияет на жизнедеятельность человека.
В случае злоупотребления алкогольными напитками, рвота, возникающая при таком состоянии, способна привести к надрыву продольной оболочки пищевода. К интоксикации присоединяется кровопотеря.
Лечение
В стационаре больному сразу же проводят эндоскопическое обследование, с целью дифференциальной диагностики и выявления места повреждения в венозном сосуде.
После этого начинают ургентное лечение кровотечения из варикозно расширенных вен пищевода, направленное:
- на скорейшую остановку кровотечения;
- восстановление ОЦК;
- коррекцию коагулопатии;
- профилактику рецидивов кровотечения.
Неотложная помощь при кровотечении
Способы остановки кровотечения при ВРВП, вызванным циррозом печени, предусматривают:
- медикаментозное лечение;
- тампонада кровоточащего сосуда с помощью двухбаллонного зонда Блэкмора;
- эндоскопические манипуляции (лигирование, тромбирование, склерозирование кровоточащего сосуда)
- TIPS (малоинвазивное внутрипеченочное шунтирование);
- хирургическое лечение.
Консервативная терапия
Ургентная медикаментозная терапия направлена:
- Восстановление ОЦК – перфузия СЗП, эритроцитарной массы, кровезаменителей.
- Снижение портальной гипертензии. Все препараты этой группы делят на венодилататоры и вазоконстрикторы.
- Венодилататоры, расширяют порто-коллатеральные сосуды (нитроглицерин).
- Вазоконстрикторы вызывают сокращение артериол внутренних органов, таким образом, снижается венозный приток крови, уменьшается портальная гипертензия (к прямым вазоконстрикторам относят вазопрессин, к непрямым – октреотид).
Тампонада кровоточащих ВРВП
Восстановление гемостаза при ВРВП с помощью двухбаллонного зонда Блэкмора – это временная мера, метод основан на механическом сдавливании кровоточащего сосуда. Несмотря на простоту, этот метод используется только для остановки массивных кровотечений. Связано это с тем, что процедура плохо переносится больными.
Эндоскопические гемостатические методы
- Эндоскопическое лигирование. Метод основан на странгуляции (сдавливании) кровоточащих варикозных узлов лигатурами. В пережатом узле возникает ишемия тканей, а затем некроз. Исходом является звездчатый рубец. В настоящее время эндоскопическое лигирование, является основным методом, если отсутствуют противопоказания. Силиконовыми кольцами лигируют не только ВРВП, но и варикозные вены кардии желудка.
- Эндоскопическое склерозирование. Существует методика введения склерозанта внутрь сосуда, но сейчас чаще пользуются паравазальным введения склерозанта. Основной целью этой методики является создание отека подслизистой, который сдавливая кровоточащую вену, остановил бы кровотечение. В дальнейшем, за счет склеротических процессов в подслизистой образуется рубцовый каркас.
- Эндоскопическое применение клеевых композиций. Применение цианакрилатных клеевых композиций основано на том, что попадая в кровь, они быстро полимеризуются, облитерируя (закупоривая) сосуд, кровотечение из ВРВП останавливается.
TIPS (малотравматичное внутрипеченочное шунтирование)
Через яремную вену вводится зонд, формируется внутрипеченочный шунт между ветвями печеночной вены и портальной вены. В результате достигается высокая декомпрессия портальной системы. Однако метод требует дорогого оборудования и высокой квалификации хирурга. Из ранних осложнений операции чаще всего возникает тромбоз стента, требующий повторной операции. Из поздних осложнений авторы отмечают тяжелую энцефалопатию.
По мнению большинства авторов TIPS должна выполняться только в случаях профузных кровотечений, когда все другие способы восстановления гемостаза не дали результатов и больному планируется операция пересадки печени.
Расширенные хирургические операции
С внедрением в практику эндоскопического лечения и TIPS, расширенные хирургические вмешательства сейчас выполняются редко. Показанием к ним является неэффективность эндоскопических методик и невозможность выполнить TIPS. Это связано с травматичностью этих операций, высокой смертностью и тяжелой энцефалопатией в постоперационный период.
Медикаментозная терапия
Одним из первых препаратов, используемым для остановки варикозного кровотечения, был вазопрессин. Он вызывает выраженное сокращение артериол внутренних органов и снижение портального кровотока. Применение вазопрессина приводит к остановке кровотечения в 55 % случаев, но побочные эффекты (ишемия миокарда, снижение сердечного выброса, нарушение ритма сердца, гипертония, гипонатремия и т.д.) наблюдаются у 20-30 % пациентов [1]. В связи с вышеперечисленными побочными эффектами препарат в настоящее время практически не используется. Вводиться он внутривенно в дозировке 0,2-0,4 U/min до остановки кровотечения и 12 часов после, затем препарат отменяется путем постепенного снижения дозы в течение 24-48 часов.
В попытке уменьшить побочные эффекты вазопрессина одновременно с ним назначался нитроглицерин. Так Tsai U.T. et al., сравнивая результаты применения внутривенной инфузии вазопрессина (19 пациентов) и вазопрессина в сочетании с сублингвальным приемом нитроглицерина (20 человек) наблюдал осложнения у 17 больных из первой группы (6 тяжелых) и у 7 пациентов из второй группы (2 тяжелых) [21]. Достоверных различий между числом больных, у которых был достигнут гемостаз, не было.
Терлипрессин (Terlipressin) – синтетический аналог вазопрессина. Дозировка 2 mg каждые 4-6 часов (внутривенно), в течение 24-48 часов. В одном из исследований использование этого препарата у 80 человек с варикозным кровотечением позволило достигнуть гемостаза в 80 % случаев, осложнения встречались у 38,8 % больных (6,2 % тяжелые) [4].
Соматостатин повышает сопротивление в артериях внутренних органов и снижает портальный кровоток и портальное давление. Он вводиться болюсно в дозе 250 mcg с последующей внутривенной инфузией со скоростью 250-500 mcg в час. В упомянутой нами ранее работе его введение позволило достигнуть гемостаза в 84 % случаев, причем осложнения наблюдались только у 4 человек из 81 [4].
Синтетический аналог соматостатина — октреотид, известный у нас как сандостатин, вводиться внутривенно со скоростью 25-50 mcg в час (иногда сначала назначается болюсно в дозе 50 mcg) до 5 суток. Jenkins et al., сообщает, что октреотид и склеротерапия были одинаково эффективны при варикозном кровотечении, гемостаз был достигнут в 85 % и 82 % случаев, соответственно [11]. Нужно подчеркнуть, что в обеих группах дополнительное использование баллонной тампонады в течение 12 часов для достижения гемостаза не рассматривалось в качестве признака не эффективности вмешательства. Без такого дополнительного лечения кровотечение было остановлено только у 26 % и 18 % больных рандомизированных на склеротерапию или октреотид соответственно. В другом исследовании назначение октреотида, сочетания октреотида с эндоскопической терапией и чисто эндоскопической терапии привело к остановке кровотечения в 69 %, 97 % и 93 % случаев соответственно [16]. Результаты терапии октреотидом широко варьируют, так Silvain, et al., сообщает о достижении гемостаза у 55 % больных получавших его [17], а по данным Sung et al., применение этого препарата эффективно контролировало кровотечение в 84 % случаев [19]. Это вероятно обусловлено использованием разных доз препарата, а также, различной тяжестью лежащей в основе варикозного расширения вен пищевода патологии. На основе метта-анализа исследований посвященных использованию октреотида при остром эпизоде варикозного кровотечения был сделан вывод, что по эффективности он превосходит вазопрессин или терлипрессин и сравним со склеротерапией, однако подчеркнуто, что необходимы дальнейшие исследования для определения дозы, путей введения и длительности применения препарата [2].
Восстановительный период
После остановки кровотечения все усилия врачей направлены на профилактику:
- повторного кровотечения;
- перитонита;
- печеночной энцефалопатии.
Больным назначается строгий постельный режим и парентеральное питание.
Для профилактики повторного кровотечения:
- назначаются неселективные бета блокаторы (надолол, пропранолол), либо карведилол;
- плановую склеротерапию ВРВ проводят с недельным интервалом, пока не затромбируются все вены (склеротерапию часто заменяют лигированием).
В последнее время появились публикации, утверждающие, что наименьшее количество повторных кровотечений наблюдается при применении комплекса – неселективные бета блокаторы + нитраты+ лигирование.
Для профилактики перитонита в течение недели назначают хинолоны (норфлоксацин, ципрофлоксацин, цефтриаксон)
Профилактика печеночной энцефалопатии подразумевает проведение мероприятий, обеспечивающих уменьшение аммиака в кишечнике (диета с пониженным содержанием белка, слабительные, антибиотики), а так же стимуляция процессов обезвреживания аммиака (гепа-мерц).
После прекращения кровотечения, больному разрешают принимать пищу только через несколько суток. Блюда должны быть полужидкой консистенции, желательно охлажденными (холодные сливки, сливочное масло, желе, кисель, йогурты). По мере того как состояние больного нормализуется, рацион расширяется. Прием пищи должен быть очень маленькими порциями, но часто. Животные жиры повышают свертываемость, поэтому должны присутствовать в рационе больного.
Составление восстановительной диеты при циррозе печени после кровотечения из ВРВП очень сложная задача, она под силу только опытному диетологу, так как должны быть учтены многие факторы: возможность повторного кровотечения, состояние печени, нарастающая после кровотечения печеночная энцефалопатия, возможные осложнения со стороны сердца. Именно поэтому здесь недопустима никакая самодеятельность. Коррекцией, разработанной диетологом диеты, может заниматься только лечащий гастроэнтеролог.
После перенесенного кровотечения, больному необходимо строго соблюдать распорядок дня, никоим образом не употреблять алкоголь в любом виде, избегать стрессовых ситуаций.
После выписки больной переводится под амбулаторное наблюдение гепатолога, кардиолога, невропатолога. Курирует таких больных гастроэнтеролог. Ежегодно больной должен проходить общее обследование, включая ФГЭС.
Цирроз печени – это тяжелая, в настоящее время неизлечимая, болезнь. По среднестатистическим данным, сроки жизни больных в стадии декомпенсации не более 5-7 лет. Поэтому усилия врачей направлены на профилактику этого заболевания.
Чтобы предотвратить развитие болезни необходимо:
- строго ограничить прием алкоголя в любом виде (у алкоголиков цирроз печени развивается у каждого третьего),
- предупреждение заражения вирусными гепатитами, внимательно относиться и к другим заболеваниями печени, способствующими возникновению цирроза (жировая дистрофия печени), а в случае их возникновения, необходимо своевременное лечение;
- не допускать самовольного и неконтролируемого приема гепатотоксических препаратов (амиодарон, метилдопа);
Для профилактики кровотечения из варикозно расширенных вен пищевода важно и соблюдение правил питания.
Симптомы
На ранней стадии рака симптомов практически нет, первые признаки болезни появляются при существенном сужении пищеводной трубки. Часто на симптом сужения — дисфагию не обращают внимания, проталкивая застревающие кусочки еды большим количеством жидкости. Трудности с прохождением пищи тянутся несколько месяцев, пациент ограничивает себя в еде и худеет. Дисфагии сопутствует обильная выработка слюны, позже присоединяется гнилостный запах изо рта из-за застоя пищи над сужением и рвота только что съеденным. Проходимость может улучшиться при распаде опухоли, сузившей просвет.
Прорастание в трахею проявится кашлем с мокротой, содержащей частички пищи. На этом этапе присоединяется высокая температура и симптомы воспаления бронхолегочной системы.
Причины
Возникает варикоз пищевода из-за замедленного отведения венозной крови в систему полой воротной вены. Первичной причиной варикоза пищевода считают портальную гипертензию – рост давления крови в портальных, печёночных сосудах, нижней полой вене. Собрав отработанную кровь с органов брюшной полости, воротная вена несёт её в печень.
Поднимается давление в воротной вене по ряду совершенно разных обстоятельств:
- Гепатит и жировой гепатоз печени – хроническое вирусное поражение печени (гепатит) приводит к сдавлению устья воротной вены в месте её впадения в печень. Нарушение обмена веществ (диабет, ожирение), постоянная интоксикация этанолом, лекарствами, вредными веществами приводит к жировому перерождению гепатоцитов – гепатозу. Замедляется кровообращение органа, уменьшается просвет сосудов.
- Цирроз печени, цирроз Пика – замещение функциональной ткани печени соединительной плотной тканью, прогрессирует на фоне инфекций и алкоголизма. Либо фиброзное перерождение вызывается крайне тяжёлой сердечно-сосудистой недостаточностью. Кровотечение из вен при циррозе печени обильное, бурное, начинается в ночное время и угрожает жизни без срочного вмешательства.
- Портальный фиброз печени, миелофиброз – заболевания печени с образованием соединительнотканных рубцов, разрушающих орган.
- Опухоли – доброкачественные и злокачественные, сдавливают и сужают сосуды печени.
- Паразиты – эхинококки, шистосомы внедряются в печень, питаются её тканями, разрушают структуру органа, вызывают повреждения сосудов.
- Болезнь Киари, синдром Бадда-Киари – воспаление, тромбоз печёночных вен с последующей закупоркой, поражением сосудов и кровоизлияниями.
- Склероз, тромбоз, стеноз, атрезия воротной вены – приобретённые или врождённые. Сужают просвет сосудов, вызывают застой крови.
В редких случаях причиной варикозного расширения вен (ВРВ) пищевода является тяжёлая общая гипертония, врождённые аномалии развития сосудов. Для портальной гипертензии характерны расширенные вены в грудном и абдоминальном сегментах пищевода. Варикоз шейного отдела указывает на болезни лёгких, щитовидной железы.