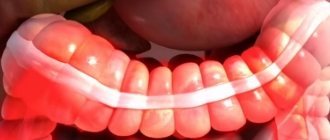
Общая характеристика недуга
Кишечная непроходимость (инвагизация) у детей является серьезным состоянием, в котором часть кишечника проникает (проскальзывает, заворачивается) в смежную часть кишечника, вследствие которого полностью или частично прекращается продвижение каловых масс по кишечнику. По этой причине данное заболевание иногда называют «завороток кишок». Завороток кишок у детей часто блокирует движение каловых масс, а также отсекает приток крови к части кишечника, что может привести к разрыву в кишечнике (перфорации), инфекции и отмиранию ткани кишечника. В тяжелых случаях для устранения заболевания обязательно требуется операция.
Сложность развития и протекания болезни находится в зависимости от того, в какой части кишечника возникла непроходимость. Наиболее остро заболевание протекает в том случае, если закупорка возникла в верхней части кишечника.
Болезнь развивается стремительно: первые признаки возникают в течение короткого срока и очень быстро развиваются.
Классификация
Современной детской гастроэнтерологии известно несколько разновидностей непроходимости кишечника у детей. По характеру происхождения болезнь делится на:
- врождённую непроходимость – возникает в результате внутриутробных патологий развития ЖКТ у ребёнка, отчего у малыша с первых дней жизни наблюдаются симптомы недуга. Чтобы предупредить повторное появление расстройства, пациентам рекомендуется вести активный образ жизни и соблюдать диетическое питание;
- приобретённую непроходимость – основной источник появления – инвагинация. Такая форма, в свою очередь, разделяется на несколько типов. Диагностируется в основном у грудничков начиная с четвёртого месяца до одного года жизни. Отличается тем, что носит резкий и неожиданный характер появления признаков. У детей старше 2 лет болезнь может наблюдаться, но встречается редко.
Приобретённая кишечная непроходимость у детей разделяется на нескольких видов:
- механическую – возникает по причине опухолей и каловых камней. При этом происходит проявление сильной, схваткообразной боли и нарушение процесса кровообращения. Это может повлечь за собой отмирание тканей и перитонит;
- динамическую – такой тип болезни развивается на фоне ранее полученных травм или перенесённых операций;
- спаечную – исходя из названия, патологию провоцирует наличие спаечного процесса и воспалений в области брюшной полости. Это наиболее распространённая форма подобной болезни у детей;
- обтурационную;
- странгуляционную – основными причинами появления считаются – неправильный режим питания, возрастание внутрибрюшного давления, продолжительное голодание, с последующей перегруженностью желудка.
По характеру распространения болезнетворного процесса, недуг разделяется на несколько форм:
- полную непроходимость – зачастую такая разновидность формируется вследствие врождённой кишечной непроходимости и операций, предназначенных для её устранения;
- частичную непроходимость – отличается тем, что просвет кишечника закрыт не полностью. Такой тип бывает достаточно сложно обнаружить, из-за чего терапия начинается на поздних сроках протекания.
По характеру протекания, кишечная непроходимость у новорождённых и детей до 2-летнего возраста, разделяется на:
- острую – является последствием различных расстройств ЖКТ, грыж и опухолей на кишечнике. Развивается до терминальной стадии на протяжении суток, отчего медицинская помощь должна быть оказана как можно скорее после появления симптомов;
- хроническую – отличается более лёгким течением. Детей мучают боли внизу живота и постоянные запоры. Постепенно наступает истощение организма.
В зависимости от инвагинации, приобретённая или врождённая кишечная непроходимость бывает:
- тонкокишечной;
- толстокишечной;
- тонко-толстокишечной – при которой происходит внедрение части тонкого кишечника в толстый.
Разновидности заболевания
Закупорка отдельных участков кишечника может возникнуть у детей любого возраста, в том числе у грудничков и новорожденных.
Основные виды кишечной непроходимости:
- Врожденная. Этот вид заболевания возникает вследствие патологий при развитии желудочно-кишечной системы ребенка. В некоторых случаях на ранней стадии внутриутробного развития врожденная непроходимость кишечника развивается у плода еще до рождения. В результате малыш появляется на свет уже с этим заболеванием. Протекание болезни зависит от степени и уровня непроходимости. При высоком уровне закупорки у новорожденного возникает рвота с желчью. Низкая степень непроходимости характеризуется наличием у ребенка задержки стула и рвотных рефлексов, которые возникают через несколько дней после рождения.
- Приобретенная. Существуют разнообразные формы приобретенного недуга. Наиболее распространенным видом заболевания является механическая непроходимость (инвагинация). Реже непроходимость кишечника возникает вследствие наличия спаек. Болезнь наблюдается у маленьких деток с рождения до 1 года. Этот вид закупорки кишечника возникает внезапно и характеризуется острыми болями, рвотой. Стул ребенка может содержать кровяные выделения и слизь.
Общая характеристика
Кишечная непроходимость является результатом нарушения движения по кишечному тракту его содержимого.
Патологическое состояние провоцируется отклонением двигательной способности органов пищеварения или механическим препятствием.
Риск развития непроходимости кишечника может развиваться постепенно (на фоне врожденных или приобретенных заболеваний желудочно-кишечного тракта) или возникать внезапно (например, при попадании в пищевод ребенка инородного тела).
Особенности кишечной непроходимости:
- патологический процесс может быть острым или хроническим;
- перекрытие просвета кишечника может быть полным или частичным;
- непроходимость может возникнуть в области тонкой кишки или баугиниевой заслонки.
Причины возникновения болезни
В подавляющем большинстве случаев причина инвагинации у детей неизвестна. Поскольку инвагинации чаще происходит осенне-зимний период и у многих детей инвагинация проявляется при заболеваниях ОРВИ, ряд ученых связывают кишечную непроходимость с воздействием вирусов, вызывающих эти ОРВИ.
Кишечная непроходимость также может возникнуть при наличии следующих факторов:
- Врожденная патология кишечника;
- Воспаление внутренних органов;
- Заворот какого-либо отдела кишечника;
- Нарушения структуры органов малого таза;
- Проникновение в кишку инородного тела;
- Спайки, грыжи;
- Доброкачественные опухоли;
- Аскариды и другие паразиты;
- Окаменевший кал;
- Камни в желчном пузыре.
Факторы риска
Факторы риска инвагинации включают в себя:
- Возраст. Дети — особенно дети младшего возраста — гораздо более склонны к развитию инвагинации , чем взрослые. Непроходимость кишечника чаще всего диагностируют у детей в возрасте от 6 месяцев до 3 -х лет.
- Пол. Инвагизация чаще поражает мальчиков.
- Ненормальное формирование кишечного тракта. Кишечные мальротация это состояние , при котором кишечник не развивается или не заворачивается правильно, и это увеличивает риск инвагинации.
- Инвагинации в анамнезе. Если однажды ребенок уже перенес инвагинацию, он подвержен повышенному риску развития этого заболевания снова. Инвагизация рецидивирует более чем у 10% пациентов.
- Семейная история. Если в семье есть случаи инвагинации, у ребенка повышен риск этого заболевания.
Классификация заболевания
Кишечная непроходимость может быть врожденной или приобретенной. В первом случае заболевание провоцируется аномалиями системы пищеварительного тракта, которые у ребенка начинают развиваться еще на этапе внутриутробного формирования организма.
Во втором случае к кишечной непроходимости приводят определенные факторы, оказывающие негативное воздействие на органы пищеварения малыша после его рождения.
Классификация кишечной непроходимости в зависимости от механизма развития:
- механический тип (наличие препятствий, частично или полностью перекрывающих просвет кишечника);
- странгуляционный тип (врожденная патология брыжейки);
- динамический тип (нарушение двигательной активности кишечника).
В медицинской практике развитие кишечной непроходимости подразделяют на три стадии. Начальный этап длится несколько часов и сопровождается метеоризмом в сочетании с болевыми ощущениями в животе.
Вторая стадия болезни характеризуется снижением симптоматики, но облегчения является временным. На данном этапе происходит мощная интоксикация организма малыша, которая может прогрессировать в течение нескольких суток. Третья (термальная) стадия развивается в виде приступа.
Признаки и диагностика заболевания у детей
Как определить, что у ребенка заворот кишок? Есть несколько признаков. Самый ключевой из них:
Схваткообразные боли. Первым признаком кишечной непроходимости у ребенка может быть внезапный, громкий плач, вызванный болью в животе. Младенцы до года, с болями в животе могут тянуть свои колени к груди, когда они плачут. Боль приходит и уходит, как правило, через каждые 15 до 20 минут. С течением времени эти болезненные эпизоды длятся дольше и случаются чаще;
Другие частые признаки и симптомы кишечной непроходимости включают в себя:
- Отсутствие аппетита, отказ от еды;
- Вздутие животика (метеоризм);
- Тошнота и рвота;
- Задержка стула;
- Уплотнение в брюшной полости;
- Трудное выведение каловых масс или их отсутствие;
- В некоторых случаях возможна диарея;
- Повышение температуры;
- Наличие в стуле кровянистых выделений и слизи, визуально похожий на «смородиновое желе»;
- Вялость.
Не у всех детей присутствуют все эти симптомы. У некоторых детей нет крови в стуле или уплотнения в животе. Некоторые дети старшего возраста не имеют никаких других симптомов, кроме боли.
Инвагизация требует неотложной медицинской помощи. Если у Вашего ребенка развиваются признаки или симптомы, перечисленные выше, сразу обратитесь за медицинской помощью сразу.
Помните, что у детей раннего возраста (до года), что признаки боли в животе могут включать в себя периодические подтягивание коленей к груди и плач.
Важно! Если у ребенка появились резкие боли в животе, необходимо срочно обратиться за медицинской помощью. Непроходимость кишечника в подавляющем большинстве случаев сопровождается болью в животе, той или иной интенсивности.
При возникновении у ребенка вышеуказанных симптомов родители незамедлительно должны обратиться к хирургу или педиатру. Врач проведет диагностику, поставит диагноз и назначит лечение, которое будет соответствовать возрасту ребенка и тяжести заболевания.
Данные симптомы схожи с другими заболеваниями, такими как аппендицит.
Рекомендуем также прочитать статью: «Признаки аппендицита у детей: основные симптомы разных возрастов«.
Возможные осложнения
Непроходимость кишечника может отрезать приток крови к пораженной части кишечника. Если не лечить это состояние, отсутствие крови вызывает отмирание ткани кишечной стенки, это также может привести к разрыву (перфорации) в стенке кишечника, что может вызвать инфекцию брюшной полости (перитонит).
Диагностика заболевания
Будьте готовы предоставить полную информацию врачу по следующим вопросам:
- Когда Ваш ребенок начал испытывать боли в животе или другие симптомы?
- Является ли боль непрерывной или периодической?
- Боль начинается и заканчивается внезапно?
- Ваш ребенок испытывал тошноту, рвоту или понос?
- Заметили ли вы кровь в стуле Вашего ребенка?
- Вы заметили какие-либо отек или опухоль в брюшной полости ребенка?
Для подтверждения диагноза, врач может назначить:
- Ультразвук или другая диагностическая процедура визуализации органов брюшной полости. Ультразвук, рентген или компьютерная томография (КТ) может выявить непроходимость кишечника. На результатах полученных изображений, как правило, видно «яблочко», представляющее из себя свернутый в инвагинации кишечник. Визуализации органов брюшной полости также может показать, если кишечник был разорван (перфорирован).
- Воздух или бариевая клизма. Воздуха или бариевая клизма усиливает визуализацию толстой кишки. Во время процедуры врач будет вставлять воздух или жидкий барий в толстую кишку через прямую кишку. Кроме того, воздух или бария клизма может во многих случаях выправить саму инвагинацию, в этом случае дополнительное лечение не требуется. Клизма с барием не может быть использована при разрыве кишечника (перфорации).
Диагностика
В диагностике кишечной непроходимости участвуют два специалиста — педиатр и хирург. При необходимости или затруднении выявления заболевания могут быть привлечены другие профильные врачи.
Подозрение на кишечную непроходимость у ребенка может возникнуть на основании общего его осмотра и анамнеза. Для подтверждения диагноза обязательно назначаются лабораторные методы исследования и дополнительные процедуры.
Диагностика проводится следующими методами:
- рентген органов брюшной полости;
- общий и биохимический анализ крови и мочи;
- лапароскопия;
- КТ или МРТ органов брюшной полости;
- воздушная или бариевая клизма;
- УЗИ органов брюшной полости.
Лечение болезни у малыша
Если Вы заметили признаки кишечной непроходимости у ребенка, не давайте ему еды и лекарств, до того момента как его не осмотрит врач.
Важно! В случае возникновения у ребенка симптомов кишечной непроходимости необходима срочная госпитализация. Самолечение может привести к осложнениям и тяжелым последствиям.
Неотложная медицинская помощь требуется, чтобы избежать обезвоживания и тяжелого шока, а также чтобы предотвратить инфекцию, которая может возникнуть, когда часть кишечника отмирает из-за недостатка крови.
Обследование малыша на наличие заболевания кишечника проводится хирургом. При возникновении осложнений необходимо хирургическое вмешательство.
Для лечения кишечной непроходимости, врач может назначить:
- Воздушная клизма или клизма с барием. Это одновременно и диагностическая процедура и лечение. Если клизма работает, дальнейшее лечение, как правило, не требуется. Эта процедура очень эффективна у детей.
- Хирургия. Если кишечник разрывается, или с помощью клизм не удается расправить кишечник, необходима операция. Хирург освободит часть кишечника, которая завернулась, устранит непроходимость (обструкцию) и, при необходимости, удалит отмершую часть кишечной ткани.
Если болезнь кишечника не находится в острой, запущенной стадии, назначается консервативная терапия. Она состоит из комплекса процедур по удалению из кишечника застоявшихся каловых масс и очищению организма от вредных веществ и токсинов.
Малышу также могут назначаться такие процедуры:
- Для прекращения рвотного процесса проводится промывание желудка через специальный зонд;
- Внутривенно вводят медикаменты, которые способствуют восстановлению водно-солевого баланса;
- Противорвотные, обезболивающие и спазмолитические медикаментозные препараты;
- При успешном лечении малышу могут назначить лекарство прозерин, который стимулирует правильную деятельность кишечника.
Симптомы непроходимости кишечника
Симптомы кишечной непроходимости у детей появляются внезапно и развиваются достаточно быстро. Заболевание имеет как общую клиническую картину, так и некоторые особенности в зависимости от возрастной группы.
Общие
Основными клиническими проявлениями патологии служат следующие признаки:
- Болевой синдром. Неприятные ощущения носят схватко- и коликообразный характер, усиливаются при возникновении перистальтики; ребенок капризен, плачет, не может найти удобного положения.
- Тошнота, позывы на рвоту. Рвота носит необильный характер, облегчения не приносит; частота ее зависит от тяжести течения заболевания и пораженного отдела (большее количество позывов наблюдается при локализации патологического очага в тонком кишечнике).
- Запоры. Отсутствие отхождения стула наблюдается более нескольких суток. Показанием к клизмированию является высокая кишечная непроходимость; при локализации патологического очага в толстом отделе таким методом выхода каловых масс добиться невозможно. Помимо запора ребенка беспокоит метеоризм.
При возникновении этих клинических проявлений у ребенка нужно как можно быстрее обратиться к врачу, так как данная хирургическая патология грозит большим количеством осложнений — не исключен и летальный исход.
У новорожденных
Помимо общих проявлений врожденная кишечная непроходимость имеет следующие признаки:
- вздутие кишечника;
- отсутствие отхождения газов;
- задержка отхождения первородного кала у младенцев;
- частая рвота, имеющая примесь желчи.
Врожденная кишечная непроходимость с поражением тонких отделов, протекающая в обтурационной форме, имеет такой признак, как «ректальный плевок» — выделение при дефекации вместо стула комка слизи. В нем нет клеток, заглатываемых ребенком внутриутробно с околоплодными водами. В норме такие примеси присутствуют в первородном кале у младенца.
Причиной возникновения кишечной непроходимости у детей в первые 12 месяцев их жизни является инвагинация, которая развивается вследствие незрелости и недостаточной работы пищеварительной системы. Этому способствуют такие факторы, как резкое введение прикорма, смена естественного вскармливания на искусственное, инфекционные болезни органов пищеварения.
Основные проявления инвагинации:
- интенсивные схваткообразные боли в животе;
- внезапность появления болевого синдрома, поэтому дети могут резко вскрикнуть, обеспокоиться, заплакать;
- частые позывы на рвоту;
- выделение комка слизи с примесью крови вместо стула;
- повышенное газообразование;
- уплотнение в том месте живота, где произошла инвагинация.
При развитии инвагинации в толстом отделе пищеварительного тракта возможно полное отсутствие отхождения стула.
У детей старше года
Симптомы кишечной непроходимости у детей после 12 месяцев отличаются следующими особенностями:
- внезапность развития заболевания;
- по резкому ухудшению самочувствия ребенка родители могут сказать точное время возникновения патологии;
- видимое вздутие живота из-за отсутствия отхождения кала и газов;
- дети не находят удобного положения, мечутся, плачут;
- болезненные позывы на акт дефекации;
- при повреждении внутреннего слоя кишки отмечаются небольшие выделения крови.
Характерным признаком кишечной непроходимости в данном возрасте служит симптом Валя – асимметричность живота, связанная со скоплением каловых масс и газов выше области, где произошла обтурация, которые не проходят по кишечнику далее.
Проявления на разных стадиях развития
Кишечная непроходимость протекает в трех стадиях: «Илеусного крика», интоксикации, терминальной. Симптоматика, характерная для каждого этапа, будет рассмотрена в таблице.
| Стадия | Временной период развития | Клиническая картина |
| 1 этап (стадия «Илеусного крика» | Первые 12 часов |
|
| 2 этап (стадия интоксикации) | По истечении первых суток |
|
| 3 этап (терминальная стадия) | Вторые-третьи сутки |
|
Профилактика повторного возникновения заболевания
После устранения причин и симптомов кишечной непроходимости ребенок должен некоторое время соблюдать диету. Рацион ребенка должен содержать только те продукты, которые позитивно влияют на кишечную микрофлору.
Диета направлена на ликвидацию гнилостных процессов и брожения в желудочно-кишечном тракте.
Основные правила питания малыша после перенесенного заболевания.
- Должны быть исключены пищевые продукты, способствующие возникновению газов;
- Ежедневное меню должно состоять из нежирных бульонов, мяса, приготовленного на пару, протертых блюд;
- Ребенку нельзя давать сладкое, мучное, а также соленую и жареную пищу;
- Не меньше чем два раза в день малышу необходимо давать отвар шиповника и зеленый чай;
- Летом в рацион ребенка рекомендуется включать кисели из фруктов, компоты и морсы;
- Ребенок должен ежедневно употреблять кисломолочные продукты.
При несоблюдении диеты каждый второй малыш снова попадает в больницу с рецидивом заболевания.
Непроходимость кишечника у маленьких детей может протекать в разных формах. Очень важно вовремя обратиться к специалисту и начать лечение во избежание осложнений.
Будьте здоровы!
Высокая кишечная непроходимость
К высокой кишечной непроходимости (ВКН) относят, в основном, непроходимость двенадцатиперстной кишки, причиной которой могут быть как пороки развития самой duodenum (атрезия, мембрана
), так и окружающих двенадцатиперстную кишку органов и сосудов (
кольцевидная поджелудочная железа, предуоденальная воротная вена, аберрантные сосуды, сдавливающиеduodenum).
Диагноз дуоденальной непроходимости практически всегда можно поставить при антенатальном обследовании уже на 14-20 й неделе беременности. При УЗИ определяется «двойной пузырь» (double bubble) – патогномоничный симптом дуоденальной непроходимости.
Рис.7. Антенатальная диагностика дуоденальной непроходимости («двойной пузырь» – «double bubble»).
ВКН является абсолютно корригируемой патологией, хирургическое лечение которой само по себе не представляет особых сложностей. Однако, у 25-40%% больных с ВКН имеется синдром Дауна, а если дуоденальная непроходимость сочетается с пороком сердца, то этот показатель превышает 80%. Таким образом, если при наличии у плода дуоденальной непроходимости будущие родители заинтересованы в ребенке, то прежде, чем дать совет сохранить беременность, необходимо произвести кордоцентез и кариотипирование, особенно в тех случаях, когда дуоденальная непроходимость сочетается с пороком сердца.
При антенатальной диагностике ВКН сразу после рождения ребенка необходимо прозондировать и опорожнить желудок, и перевести новорожденного в специализированный стационар.
Если диагноз ВКН не был поставлен антенатально, то после рождения ведущим симптомом данной патологии является рвота и срыгивания. В зависимости от уровня непроходимости duodenum рвота может быть с примесью желчи или без нее. Если препятствие расположено выше фатерова соска, то рвотные массы не будут содержать желчь, при этом будет отходить меконий, поскольку он образуется из продуктов переработки желчи, которая выделяется в данном случае в «отводящую» кишку. Если же непроходимость локализуется ниже фатерова соска, то рвотные массы содержат желчь, а из прямой кишки может отходить лишь прозрачная слизь. Диагноз в первом случае бывает затруднен из-за отсутствия привычных «атрибутов» любой кишечной непроходимости (отходит стул, нет «застойного» содержимого в желудке). Поэтому для своевременной диагностики необходимо обращать внимание не только на срыгивания и рвоты, но и на другие симптомы. В частности, дети с ВКН, как правило, рождаются либо недоношенными (средний срок гестации 33-34 недели), либо гипотрофичными — масса тела (МТ) у доношенных детей редко превышает 2500 г. При осмотре у всех детей с ВКН обращает на себя внимание запавший живот. У некоторых пациентов периодически может быть «выполнена» эпигастральная область, однако, после срыгивания или рвоты передняя брюшная стенка вновь западает. У всех пациентов рано появляется и быстро прогрессирует желтуха, причина которой заключается в нарушении конъюгации билирубина в печени и нарастании гемоконцентрации, отмечается также быстрая потеря массы тела — среднесуточная потеря может достигать 5-7% МТ. Таким образом, следующие симптомы у новорожденных детей должны заставить врача заподозрить врожденную дуоденальную кишечную непроходимость: синдром рвот и срыгиваний, запавший живот, прогрессирующая потеря массы тела, пренатальная гипотрофия, недоношенность, рано появляющаяся и быстро нарастающая желтуха.
Основным методом диагностики при подозрении на высокую кишечную непроходимость является рентгенологическое исследование, которое начинают с обзорных рентгенограмм в вертикальном положении в двух проекциях. Типичным рентгенологическим симптомом «полной» высокой КН (атрезия двенадцатиперстной кишки), является наличие двух газовых пузырей с уровнями жидкости (симптом двойного пузыря) и отсутствие газа в нижележащих отделах кишечника. Такая рентгенологическая картина абсолютно достоверно подтверждает диагноз ВКН, а потому никакие дополнительные методы исследования (в том числе с использованием контрастных веществ), не требуются (рис.8).
Рис.8. Картина полной дуоденальной непроходимости (два уровня жидкости и газа в желудке и двенадцатиперстной кишке).
При дуоденальном стенозе или мембране с отверстием (частичная дуоденальная непроходимость) на рентгенограммах иногда отмечается небольшое количество газа дистальнее duodenum, при этом характерный рентгенологический признак непроходимости двенадцатиперстной кишки (симптом двойного пузыря) может отсутствовать. В таком случае необходимо произвести контрастное исследование и, прежде всего, исключить синдром мальротации, который рентгенологически и клинически может напоминать частичную дуоденальную непроходимость. Однако, при мальротации (в отличии от пороков развития самой duodenum) при несвоевременной диагностике могут развиваться жизнеопасные осложнения, обусловленные заворотом средней кишки. Поэтому после обзорных рентгенограмм для определения положения толстой кишки в брюшной полости выполняют ирригографию в прямой проекции. Для ирригографии у новорожденных мы применяем 25-30% раствор верографина, который готовим непосредственно перед обследованием путем разведения в 2,5-3 раза 76% раствора контрастного вещества. Для заполнения всей толстой кишки у доношенных новорожденных (первых дней жизни) достаточно 45-60 мл контрастного вещества, у недоношенных детей — 25-30 мл (из расчета приблизительно 15 – 20 мл на кг массы тела).
Кишечная непроходимость у детей – как определить и реагировать на опасное состояние?
С болями в животе малышей родители сталкиваются часто. Как правило, неприятные ощущения быстро проходят после легкого массажа, но слишком беспечно относиться к ним нельзя. Если симптомы появляются часто, это может быть кишечная непроходимость у детей – серьезная проблема, которая требует лечения.
Классификация кишечной непроходимости у детей
Виды заболевания бывают разными. Классифицируется кишечная непроходимость у детей следующим образом:
- Динамическая.
Развивается из-за замедления регионарного брыжеечного кровообращения и изменений в центральном нервном аппарате, отвечающем за функциональность органов ЖКТ. - Спаечная.
Такая кишечная непроходимость у детей становится последствием нарушений, вызванных спаечным процессом в брюшной полости. Эта форма болезни считается самой распространенной. - Врожденная.
Это последствие патологий развития ЖКТ. Врожденная непроходимость иногда может развиваться еще в утробе матери. - Приобретенная.
Наблюдается, как правило, у детей от 4 – 5 месяцев до года. - Острая.
Очень опасная разновидность недуга. Если острая кишечная непроходимость у детей никак не лечится, это может привести к трагичным последствиям. - Полная.
Такая непроходимость тоже представляет опасность для жизни малыша. При болезни каловые массы по разным причинам совсем не могут выходить из организма. - Частичная.
Кишечная непроходимость частичная у детей протекает так: просвет кишечника закрывается не до конца, и каловые массы могут выходить, но делают это очень медленно. - Хроническая.
Развивается, когда подозрительными симптомами пренебрегают на протяжении длительного срока. - Странгуляционная.
Эта кишечная непроходимость у детей характеризуется закручиванием кишки вокруг продольной оси. - Обтурационная.
При таком типе болезни содержимое кишечника передвигается с трудом, но сдавливания брыжейки не наблюдается.
Причины непроходимости кишечника у детей
Приобретенная, хроническая, врожденная непроходимость кишечника у детей могут развиваться по разным причинам. Как правило, заболевание появляется из-за:
- заворота кишок;
- спаек;
- инвагинации;
- грыжи;
- дивертикулов;
- нарушений в структуре внутренних органов;
- паразитов;
- подвижной слепой кишки;
- нарушений в структуре внутренних органов;
- проникновения в органы ЖКТ инородных предметов;
- воспалительных процессов.
Врожденная кишечная непроходимость у детей
Вызывать врожденный синдром кишечной непроходимости у детей может целый ряд факторов. Среди них:
- стеноз или атрезия кишечника;
- энтерокистома;
- кольцевидная поджелудочная железа;
- болезнь Гиршпрунга и другие пороки развития кишечных стенок;
- синдром Ледда;
- заворот средней кишки.
Приобретенная кишечная непроходимость у детей
Эта форма заболевания часто развивается на фоне атонии или резкого снижения перистальтики кишечника, из-за чего в дальнейшем наблюдается застой каловых масс. В большинстве случаев такая непроходимость кишечника у детей в возрасте от 4-х месяцев наблюдается. Кроме того, недуг бывает вызван некоторыми пороками развития или закупоркой кишок паразитами.
Кишечная непроходимость – симптомы у детей
Для каждого вида заболевания характерны собственные симптомы, но есть болезни кишечная непроходимость у детей признаки такие, которые одинаковы для всех типов недуга. К ним относятся:
- Боль.
Она имеет схваткообразный характер. Схватки должны совпадать с перистальтическим ритмом. Во время приступа непроходимость кишечника симптомы у ребенка демонстрирует очень ярко. Из-за этого боль иногда становится настолько сильной, что у малыша может даже развиться болевой шок. - Рвота.
Если проблема затронула тонкий кишечник, то рвота бывает многократной и обильной. Облегчения при этом не наступает. При поражениях толстого кишечника позывы, как правило, редки или совсем отсутствуют. - Задержка стула и проблемы с отхождением газов.
При непроходимости толстой кишки газов может не быть на протяжении нескольких дней. При поражении же тонкого кишечника такое явление классифицируется как поздний признак.
Частичная кишечная непроходимость у детей
При данной форме заболевания процесс продвижения каловых масс замедляется на отдельном участке кишечного тракта. Происходит это из-за частичного перекрытия просвета. То есть, часть кала таки выходит наружу жидким стулом. Такая кишечная непроходимость симптомы у детей до года и старше имеет следующие:
- тошнота;
- боли;
- вздутие живота.
Основные признаки непроходимости кишечника у детей:
- асимметрия живота;
- метеоризм (сопровождающийся увеличением живота в размере);
- полное отсутствие стула;
- симптомы интоксикации (бледность, слабость, вялость, повышенная температура).
Чем опасна непроходимость кишечника?
Эту проблему нужно начинать решать как можно скорее. В противном случае динамическая кишечная непроходимость у детей может вызвать опасные осложнения, представляющие реальную угрозу жизни:
- Перитонит.
Начинается на фоне прободения стенок кишечника и развития инфекции. Воспаление в брюшной полости может привести к сепсису. - Некроз пораженного участка органа.
Если прекратится приток крови к определенной зоне кишечника, начнется отмирание тканей, что может стать причиной прободения стенок и выхода содержимого в брюшную полость.
Непроходимость кишечника – что делать?
При первых подозрительных симптомах желательно обращаться за квалифицированной помощью. При диагнозе непроходимость кишечника лечение назначается специалистом. Самолечение является крайне нежелательным и может быть опасным. Терапия зависит от формы, степени запущенности недуга, возраста пациента, особенностей его организма, состояния иммунной системы.
Непроходимость кишечника – первая помощь
Чтобы улучшить самочувствие ребенка как можно скорее, нужно знать основные правила оказания первой помощи при такой проблеме, как спаечная кишечная непроходимость у детей. Ни в коем случае нельзя давать ребенку слабительные или ставить очистительные клизмы. Они не только не принесут облегчения, но и усугубят состояние.
Если диагноз подтверждается, в большинстве случаев маленького пациента госпитализируют, а до приезда врачей следует:
- Измерять давление и температуру.
- Проверять пульс и контролировать сердцебиение.
- Обеспечить малышу полный покой.
- Регулярно давать ему небольшие порции воды.
Частые и сильные боли в животе у ребенка – повод обратиться к врачу. Причем делать это желательно как можно скорее, чтобы начать лечение вовремя и не допустить осложнений.
При таких болезнях, как спаечная непроходимость у детей, клинические рекомендации бывают разными. Допускается и консервативное, и оперативное лечение.
На выбор метода влияют такие факторы, как сроки обращения, форма непроходимости и прочие.
Хирургическое вмешательство требуется, как правило, при врожденном и спаечном типах заболевания. В самых тяжелых случаях кишку приходится выводить к передней части брюшины.
Если опоздать с обращением в больницу, и начнут развиваться некротические процессы, нужно удалять часть кишечника.
Пациентам с перитонитом дополнительно назначаются обезболивающие лекарства, антибиотики, витамины, общеукрепляющие препараты.
Консервативная терапия назначается при раннем обращении к врачам. Заключается лечение в нагнетании воздуха в кишечник и расправления инвагината. Чтобы убедиться, что кишечник функционирует корректно, ребенка на несколько дней оставляют под присмотром специалистов на стационаре. Лишний воздух при этом выводится через газоотводную трубку в прямой кишке.
При непроходимости, вызванной глистной инвазией, тоже сначала показана консервативная терапия, но если спазм не снимается, клубок паразитов приходится передвигать по ходу кишечника механически через вскрытую брюшную полость. В самых тяжелых случаях гельминтов приходится удалять прямо из рассеченной кишки. Стенки кишечника после этого ушиваются.
Для борьбы с динамической непроходимостью проводится ряд таких мероприятий:
- компенсация недостатка калия;
- стимуляция перистальтики;
- электростимуляция кишечника;
- уменьшение нагрузки на ЖКТ.
Источник: https://womanadvice.ru/kishechnaya-neprohodimost-u-detey-kak-opredelit-i-reagirovat-na-opasnoe-sostoyanie
Лечение
При врожденной кишечной непроходимости показано оперативное вмешательство. Важным моментом является предоперационная подготовка, специфика которой зависит от вида непроходимости, длительности заболевания и тяжести нарушений гомеостаза, возраста ребенка. Характер оперативного вмешательства определяется анатомическим вариантом порока развития (расправление заворота, разделение спаек, резекция кишки, дуоденоеюностомия и другие операции). Прогноз зависит от тяжести порока и сочетанных аномалий, своевременной диагностики, эффективности предоперационной подготовки и интенсивной послеоперационной терапии. Все дети, оперированные по поводу врожденной кишечной непроходимости, требуют диспансерного наблюдения с коррекцией вскармливания и лечением дисбактериоза, анемии, гипотрофии, ферментной недостаточности.
Бычков В.А., Манжос П.И., Бачу М.Рафик Х., Городова А.В.
Опубликовал Константин Моканов
Кишечная непроходимость у детей: симптомы, причины и эффективные способы лечения
Когда необходимо обратиться к врачу?, Симптомы и лечение
Кишечная непроходимость — патология, при которой происходит нарушение продвижения ранее съеденной пищи в ЖКТ с полной или частичной закупоркой пути выхода кала.
Заболевание чаще бывает врожденным, но иногда имеет приобретенный характер. Непроходимость кишечника у детей в 25% случаев может возникать внутриутробно.
Составляет 1,5-9% от всех болезней, локализованных в брюшной полости и 3-5 % случаев обращений в хирургические отделения.
Авторы: д.мед.н., проф. Клименко Виктория Анатольевна,
к.мед.н., доцент Яновская Екатерина Александровна
Классификация
Если рассматривается кишечная непроходимость у детей, классификация учитывает много моментов.
В зависимости от механизма развития:
- Динамическая кишечная непроходимость у детей появляется, если нарушена регуляция моторики, она бывает: спастической (возникает спазм кишки) паралитической (полностью исчезает перистальтика).
- Механическая — создается препятствие в кишечнике, которое мешает прохождению его содержимого. Такой вид подразделяется на следующие подвиды: странгуляционный — сдавливается кишка, ее брыжейка, нервы и сосуды; обтурационный — развивается в результате перекрытия просвета кишечника из-за разных причин (глисты, каловые камни); смешанный — есть признаки странгуляции и обтурации (примерами такого вида является инвагинация и спаечная кишечная непроходимость у детей).
В зависимости от уровня, на котором возникла непроходимости:
- высокая (тонкокишечная);
- низкая (толстокишечная).
По характеру непроходимости — частичная и полная.
По происхождению:
- врожденная кишечная непроходимость у детей;
- приобретенная.
По течению:
- острая — развивается в случае полной непроходимости кишечника;
- хроническая — возникает, если кишечник не проходим частично, при данной форме присутствуют периоды обострения и ремиссии;
- рецидивирующая — симптомы не постоянные, заболевание имеет перемежающийся характер.
Причины возникновения
Так как существует врожденная и приобретенная кишечная непроходимость у детей, нужно отдельно рассмотреть причины каждой из форм болезни.
К основным причинам, из-за которых может возникать врожденная болезнь, относятся:
- аномалии развития, при которых происходит сдавление части кишки (например, деформированные органы — кольцевидная форма поджелудочной железы, аберрантный сосуд);
- врожденные атрезии и стенозы кишечника;
- мекониальный илеус (закупорка тонкой кишки у маленьких детей), при котором вязкий меконий закупоривает просвет кишки;
- врожденные пороки, нарушающие поворот и фиксацию брыжейки;
- аномальное развитие стенки кишки (болезнь Гиршпрунга).
Приобретенная непроходимость кишечника у детей возникает по таким причинам:
- образование спаек после перенесенных ранее травм, операций;
- выраженная глистная инвазия;
- инвагинация — развитие болезни происходит, если один участок кишечника внедряется в другой;
- некротический энтероколит в период новорожденности;
- новообразования кишечника;
- отравления токсинами;
- метаболические нарушения.
Симптоматика
Симптомы непроходимости кишечника у детей могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
- Ранний и постоянный симптом заболевания — болевой синдром. Он может появиться внезапно, без каких-либо предвестников, в любое время дня. Иногда живот начинает болеть после сильной физической нагрузки или переедания. Если заболевание возникает из-за закупорки кишечника опухолью, могут проявляться предшествующие признаки: периодическое вздутие живота, слизь и/или кровь в кале, чередование запоров с поносами. Боль в этом случае возникает без четкой локализации. Странгуляционная (возникающая в следствие сдавливания) острая кишечная непроходимость у детей характеризуется выраженным, постоянным болевым синдромом, периодически он усиливается до непереносимого. Период мнимого благополучия наступает в случае некроза ущемленного участка кишечника — боль уменьшается и даже может исчезнуть. При паралитической непроходимости болевые ощущения постоянные, не интенсивные, распирающие, при спастической чаще приступообразные, но не интенсивные.
- Задержка стула и газов — обязательный признак непроходимости. При условии инвагинации можно наблюдать выделение слизи с кровью («малиновое желе»).
- В 50-60% случаев возникает рвота, обычно совместно с тошнотой. Вначале рвота рефлекторная, ранее съеденной пищей, возникает на высоте болевого синдрома. По мере прогрессирования интоксикации она становится более обильной, включает кишечное содержимое.
- Вздутие живота равномерное или асимметричное. При высоких формах непроходимости живот может не вздувать.
Врожденная кишечная непроходимость у детей:
- в зависимости от локализации препятствия, бывает низкой или высокой;
- по времени возникновения — постнатальной и внутриутробной;
- по выраженности сужения — частичной и полной.
Высокая непроходимость возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику.
Рвота не настолько частая, застойного характера, с неприятным запахом.
При подозрении на врожденную непроходимость кишечника, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Чем опасна кишечная непроходимость для детей
При данной проблеме у детей часто развиваются выраженные нарушения водно-электролитного баланса, приводящее к обезвоживанию. Так как клетки и ткани организма очень чувствительны к любым изменениям внутренней среды, может возникнуть нарушение функции почти всех систем и органов.
Непроходимость кишечника у детей может осложняться различными угрожающими жизни патологическими процессами, среди них:
- некроз стенки кишечника и ее дальнейшая перфорация;
- перитонит;
- сепсис.
Чтобы предотвратить риск осложнений, при малейшем подозрении на возникновение непроходимости важно срочно обратиться к доктору.
Диагностические мероприятия
Врожденная кишечная непроходимость у детей предусматривает диагностику еще в роддоме. Она включает в себя:
- оценку анамнеза: многоводие, патологическое течение беременности;
- оценку общего состояния новорожденного: большая физиологическая потеря веса, признаки интоксикации, высокие показатели гематокрита и гемоглобина;
- пальпацию живота;
- ректальное исследование — нет мекония;
- зондирование желудка для оценки его содержимого.
Если диагноз подтвердился, малыша в экстренном порядке переводят в хирургический стационар, в котором проводится рентгенологическое исследование, позволяющее рассмотреть уровень препятствия.
Приобретенная кишечная непроходимость у детей требует таких методик:
- опрос ребенка или родителей: выясняют жалобы, время начала заболевания и его развитие, особенности организма в конкретном случае;
- осмотр — позволяет оценить общее состояние, обнаружить вздутие живота, локализацию боли, характер стула и рвотных масс, состояние других систем;
- лабораторная диагностика: общеклинические анализы мочи, крови;
- инструментальные методики: рентгенографию, УЗИ органов брюшной полости.
В сложных случаях для диагностики может понадобиться лапароскопия.
Лечение и диета
Лечение кишечной непроходимости у детей включает такие моменты:
- при подозрении на данную патологию показана госпитализация в хирургический стационар;
- пока не установлен диагноз окончательно, нельзя принимать слабительные, исключены клизмы и промывание желудка;
- лечение может быть консервативным и оперативным.
Метод лечения выбирается в зависимости от формы болезни и сроков обращения к врачу. При врожденной непроходимости кишечника, мекониальном илеусе, пилоростенозе, показано хирургическое лечение.
Если возникла спаечная кишечная непроходимость у детей, обязательно проводится оперативное вмешательство. Это самая опасная форма заболевания. Иногда возникает необходимость выведения кишки на брюшную стенку.
При развитии некроза кишечника, в случае позднего обращения, при операции удаляется область поражения. Если возник перитонит, показано комплексное лечение с использованием дезинтоксикационных препаратов, антибиотиков, общеукрепляющих препаратов, обезболивающих, симптоматических средств.
Острая кишечная непроходимость у детей, возникшая при инвагинации, при условии раннего обращения за квалифицированной медицинской помощью, лечится консервативно.
Специальным аппаратом в кишечник нагнетают воздух, и под рентгенологическим контролем стараются расправить инвагинат. После такой процедуры малыш наблюдается некоторое время в стационаре.
В дальнейшем проводится рентгеновский снимок с использованием взвеси бария.
При непроходимости кишечника, спровоцированной глистами, сначала ее пробуют лечить консервативно. При неэффективности такой терапии проводится операция.
Динамическая кишечная непроходимость у детей лечится консервативно: устраняется вызвавшая ее причина.
Диета
Чтобы восстановить здоровье после болезни, показано диетическое питание. Кушать нужно небольшими порциями и часто. Из рациона исключаются сдоба, хлеб, молочные продукты, бобовые, капуста, сладкие, жирные и соленые блюда.
Рекомендована пища, приготовленная на пару, нежирная, с высоким содержанием грубых волокон. Овощи и фрукты в свежем виде есть не желательно. Из напитков можно пить отвары трав, зеленый некрепкий чай, воду, кисели. Следует исключить газировки, сладкие и холодные напитки.
Понятие о патологическом процессе
Кишечная непроходимость у детей является одной из серьезных патологий. Под этим процессом принято понимать нарушение в проталкивании химуса по просвету пищеварительного тракта. У новорожденных и грудничков до года болезнь характеризуется сильным болевым синдромом, спазмами и позывами к рвоте. Непроходимость кишечника может устранить только при помощи хирургического вмешательства. Детям более старшего возраста назначают консервативную терапию и диету.
Атрезия кишечника — это закупоривание или сращивание просвета пищеварительного тракта. Сложность и степень развития недуга зависит от места поражения органа. Чем выше произошло засаривание, тем тяжелее будет проходить патология. Главной особенностью болезни является быстрое проявление первых симптомов. Но своевременное обращение к доктору и правильно назначенное лечение позволяют избежать серьезных проблем.