Диета при непроходимости кишечника
Диета, когда кишечная непроходимость определяется с течением самого заболевания, видом непроходимости, будет она острая,
частичная, либо хроническая, полная и состоянием больного.
До и после такой операции предписаны разные диеты.
Диета, которая предписана после операции — самые первые 10-12 часов больному не разрешается даже пить и, тем более, принимать пищу.
Назально больному аккуратно вводят специальный зонд, который удаляет из желудка всё содержимое с определёнными интервалами. После операции желательно парентеральное, то есть питание минующее желудочно-кишечный тракт. Достигается оное путем введения больному всего самого необходимого капельно, внутривенно, или же через прямую кишку. Через три или пять дней можно начинать введение некоторых питательных веществ через зонд и в желудок. Ежели состояние больного нормальное, то зонд убирают и больной принимает жидкую пищу самостоятельно.
Здесь хороший выбор — кисломолочные продукты или же питательные смеси, которые применять нужно дробно, по-немножку, но часто. А спустя несколько суток после операции, в строгом соответствии с врачебным планом, переходят на диету номер ноль, специально разработанную как бы максимально щадящую для желудка и кишечника. В рацион данного больного входят только лишь жидкие и легкие для усвоение продукты, соль ограничивается совсем. Питание производится слишком маленькими порциями, часто, до шести или семи раз в день.
Постепенно,так, наблюдая за состоянием нашего больного, его плавно переводят на диету номер 4, специально для тех больных, перенесших нелегкую операцию на кишечник. Диета 4 максимально щадящая для кишечника и механически, и химически, предотвращает возникновение в кишечнике бродящих процессов. Диета характеризуется ограничением в дневном рационе больного углеводов и жиров, клетчаки, острых и пряных, соленых и, конечно же, копченых блюд. Вся еда готовится исключительно только на пару, либо отваривается и протирается.
Расширяя эту диету, больного переводят на новую – 4 В. Эта же диета предусматривает уже полноценное питание, оставаясь щадящей для кишечника. Намного разнообразнее и шире становится пищевой рацион, так, происходит отказ только от протёртой пищи, даётся она цельной. Все блюда варятся на пару. Только через несколько недель, а то и месяцев, смотря каково состояние здоровья больного, разрешают плавно перейти на расширенную, но все равно, диету, и из неё исключено всё жареное и жирное, острое, копчёное.
Особенности гиполипидемической диеты
Задача этой системы питания заключается в стабилизации веса, уменьшении количества холестерина в крови и улучшении деятельности пищеварительной системы.
Гиполипидемическая диета помогает нормализовать деятельность органов ЖКТ и уменьшить массу тела
Особенности гиполипидемической диеты:
- дробное питание, от 5 до 6 раз в день небольшими порциями;
- употребление не менее 2 л негазированной воды каждый день;
- акцент на представителях семейства злаковых и плодово-ягодных с большим содержанием клетчатки, не менее 400 гр в сутки;
- уменьшение объема потребляемых животных жиров;
- главный источник протеина — мясо птицы, творог и нежирные сорта рыбы;
- умеренное использование молочной продукции;
- количество желтков составляет 3 штуки на 7 дней;
- мясную продукцию желательно готовить на пару;
- включение в рацион морской капусты и даров моря;
- допустимое ежедневное количество хлеба — 200 гр, что равняется 2 средним кусочкам.
Ламинария (морская капуста)
Ужинать необходимо за несколько часов до отхода ко сну, отдавая предпочтение белковым блюдам.
Таблица 6. Перечень рекомендованных и запрещенных продуктов
| Можно | Нельзя |
| укроп, базилик и петрушка; морская рыба, включая семейство лососевых; морская капуста; растительное масло; чеснок; овсянка; сухофрукты; компоты и соки, приготовленные без использования сахара; овощи, фрукты и ягоды с кожурой. | молочная продукция, жирностью более 5%; любые субпродукты; шоколад; икра; жирное мясо и копчености; красное мясо птицы; сахар; какао; маргарин и прочие жиры, включая сало; жирные мясные бульоны; осетрина; газированные напитки; хлеб из первосортной муки; кондитерские изделия и сдоба; кофе; мед; алкоголь и пиво. |
Гиполипидемическую диету следует соблюдать не менее 2 месяцев
Приблизительный рацион на 3 дня
Разрешено менять местами указанные блюда и пропускать промежуточные приемы пищи. Также возможна замена продуктов на аналоговые с одинаковой калорийностью.
День 1:
- Завтрак — сырники и 1 стакан свежевыжатого сока.
- Второй завтрак — фруктовый салат из хурмы, яблок и груш.
- Обед — куриное филе, приготовленное пару, и отварной рис с овощным гарниром.
- Полдник — 2 куска хлеба и 1 печеное яблоко.
- Ужин — салат из овощей и красная рыба, запеченная с лимоном и базиликом.
День 2:
- Завтрак — нежирный омлет и салат из помидоров с добавлением зелени.
- Второй завтрак — овощной салат с яблочным уксусом.
- Обед — суп из картофеля и моркови на легком бульоне, греческий салат и 1 кусочек хлеба.
- Полдник — обезжиренный йогурт с джемом.
- Ужин — отварное рыбное филе с картофельным пюре.
День 3:
- Завтрак — пшеничная каша, приготовленная с тыквой.
- Второй завтрак — 1 вареное яйцо всмятку и ломтик хлеба.
- Обед — телятина на пару и винегрет.
- Полдник — 2 банана.
- Ужин — макароны с тушеной курятиной.
Ежедневные 2 л воды необходимо разбить на 8 стаканов и пить или за 30 минут до приема пищи, или через 1 час после трапезы. Если перед отходом ко сну появляется чувство голода, можно утолить его 1 стаканом кефира с низким процентом жирности, 1 морковкой или небольшим яблоком. Если организм требует сладкого, несколько раз в неделю допускается употребление желе без сахара, низкокалорийных крекеров, овсяного печенья или сухофруктов.
Сухофрукты вместо сладостей
Любое оперативное вмешательство является большим стрессом для организма. Операция чревата нарушениями обменных и пищеварительных процессов, потому в послеоперационный период пациент должен строго соблюдать лечебную диету. Она поможет насытиться питательными элементами и восстановит работу органов желудочно-кишечного тракта.
Видео — Правильное питание после удаления опухоли кишечника
Хирургические манипуляции относится к радикальным медицинским методам. После операции на кишечнике организму и пищеварительным органам необходимо восстановление. Самый лучший способ привести в порядок желудочно-кишечный тракт – соблюдение специализированной диеты.
Послеоперационный период, посде спаечно-кишечной непроходимости.
Добрый день. Хотелось бы пообщаться с теми, кто перенес операцию по удалению спаек. На тему как избежать поыторной операции. У меня была врожденная кишечная непроходимость, через 25 лет мне сделали повторную операцию, острая спаечно-кишечная непроходимость. Я знаю что после операции появляются новые спайки и есть большая вероятность что операцию нужно будет повторть. Как этого избежать? Кто знает? Возможно у вас есть уже опыть или у кото-то есть статистика, какой процент повторных операций среди населения?
Подписаться на новые комментарии
20 января 2010, 17:47
Здраствуйте,Yuliya_08! У меня тоже была острая спаечная непроходимость 5 мес. назад.Она возникла после операции на толстом кишечнике.Меня тоже очень волнует данный вопрос, так как мне тоже самое сказали.Еще мне хирург сказал что при спаечной болезни надо научиться жить.Так стараюсь и делать:сырые овощи и фрукты не ем(придерживаюсь диеты) и по меньше нервничать.А вам что-то известно чтобы не было рецедива?
21 января 2010, 21:33
Мне известно что нужно обязательно соблюдать диету, не поднимать тяжести более 6 кг. После моей операции прошло уже 2,5 года, но я читала что выводы об успешности операции можно делать только после 3-х лет :(. Я сидела на строгой диете 7 месяцев причем из сырых фруктов кушала только бананы, проблем небыло. Яблоки выарила в кастрюльке вместе с кусочками апельсинов получалось очень вкусно. Также кушала рыбу на пару, морковку немного картошки, хлеб только на хмелю или высевковый. А вот буряк вареный неочень хорошо переваривался поэтому я его даже сейцчас практически не ем, тяжеловато.
22 января 2010, 18:08
Да я тоже яблоки варю в пароварке или запекаю(без кожицы), также еще ем тыкву вареную, а хлеб не ем совсем(только галетное печенье).Также врачи сказали что нельзя молоко, только кисломолочные продукты.Но у меня все же время от времени случаются приступы(сразу пью препараты снимающие спазм), очень боюсь всего этого.А соки свежевыжатые вы случайно не заете можно пить или нет?Как сейчас ваше самочувствие?
25 января 2010, 20:52
Свежевыжатые соки я начала пить через годик. Хотя в послеоперационный период пила понемножечку морковный и апельсиновый (сильно разбавленный водой). А какие препараты снимающие спазм вы пьете? Самочувствие нормально, если не переедаю и слежу за диетой то все нормально, единственное если начинаю нарушать диету, так начинает беспокоить овечий кал , если вы знаете что это, мне сразу становится страшно и я стараюсь питаться осторожно. Я читала в интернете упражнения есть специальные, вам врачи рекомендовали какие-то упражнения делать?
2 сентября , 13:46
Обязательно принимайте каждый день вазелиновое масло по .Это рекомендация врачей-хирургов моему мужу после очердной такой операции.
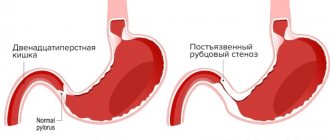
Хирургическое вмешательство при заболеваниях кишечника производится по различным поводам. Наиболее часто удаляют воспаленный червеобразный отросток, ущемленную петлю при грыжах. На тонкой кишке производят резекцию дивертикула Меккеля, исправляют причины кишечной непроходимости (спайки, инвагинация), последствия тромбоза мезентериальной артерии.
Гораздо чаще выполняются операции на толстом кишечнике, поскольку дивертикулиты, полипы, опухоли, болезнь Крона, геморрой не лечатся консервативными методами. В результате болезни, последующего вмешательства нарушается локальное кровообращение, иннервация.
Кишечник теряет часть поверхности для всасывания пищевых веществ, полезную микрофлору, страдает перистальтика. Диета после операции на кишечнике позволяет поддержать оставшуюся часть в ходе восстановления функций, назначается поэтапно.
Особенности заболевания
Основными причинами возникновения кишечной непроходимости являются:
- несбалансированный рацион питания;
- попадание ядовитых химических веществ;
- проглатывание инородного предмета;
- инвагинация;
- перенесенные инфекционные, вирусные заболевания;
- патологии брюшной полости: полипы, спайки, грыжи, опухоли;
- наличие камней в желчном пузыре;
- размножение патогенных паразитов: глистов, аскарид;
- заворот кишок;
- опухоли злокачественного характера.
Заболевание кишечника имеет выраженные симптоматические признаки: схваткообразные, распирающие спазмы живота, вздутие, обтурация с запором, увеличение части брюшной полости, тошнота, выделение рвоты, снижение тяги к еде, появление кровяных сгустков из анального отверстия после дефекации. Диагностирование непроходимости осуществляется в ходе лабораторных анализов, рентгенографии, ирригоскопии, ультразвукового исследования, компьютерной томографии.
Питание в первые 4 дня
С момента выведения больного из наркоза ему в течение суток показан полный голод. Запрещается даже пить воду. Можно смачивать губы, полоскать рот. Внутривенно вводятся препараты для парентерального питания, глюкоза, обеспечивающая энергетическую поддержку метаболизма.
Со второго дня назначается лечебная диета в объеме стола №0а. Для механического щажения кишечника вся диетическая пища должна быть жидкой консистенции. Готовят нежирный бульон, отвар из риса, овсяной крупы, кисели и желе из некислых ягод, разрешается пить компот из шиповника. Объем порции небольшой, но кратность еды соблюдается до 7–8 раз в день.
Продукты питания, разрешённые после хирургического вмешательства
Разрешается принимать еду, которая не нагружает и не раздражает кишечник. К таким продуктам относятся:
- крупы;
- некислые овощи и фрукты;
- кисломолочная продукция;
- пища, богатая белком животного происхождения;
- яйца;
- соки, компоты, отвары;
- сухари.
Рекомендованное и запрещенное питание
Диета на 5–15 день после операции
С пятого дня диета постепенно расширяется. Пациента переводят на стол №1а. Он также применяется в лечении язвенной болезни. Все блюда остаются жидкими и протертыми, но более калорийными (2000–2200 ккал). Кратность кормлений снижается до шести раз в день. За сутки в организм поступает объем пищи в 2,5 кг. Диета содержит количество белка 80 г, углеводов 200 г.
- жидкие каши (пока исключаются гречневая и пшенная);
- молочный суп;
- крупяной суп на овощном отваре;
- паровое суфле из мяса;
- одно яйцо всмятку или в виде омлета, приготовленного на пару;
- свежий протертый творог с ложкой сметаны;
- кисель из ягод, отвар шиповника.
Аспекты питания после вмешательства на тонкокишечном отделе
Операция на тонком кишечнике по поводу рака или непроходимости пищевого комка производится из-за нарастающих осложнений, а также в результате опухолей внутри просвета кишечника. В рацион обязательно входят растительные жиры, чернослив, изюм черный или белый, кефир или ряженка. Любые продукты должны быть теплыми — ни горячими, ни холодными.
Обратите внимание! Рекомендуется уделить внимание бесшлаковой диете в первые 5 суток после проведенного вмешательства. Низкоуглеводная жидкая диета обеспечивает полноценное заживление тканей, исключает травматическое осложнение после хирургического вмешательства.
Особенности питания в конце месячного срока
К завершению периода восстановления пациенту назначается диета №1. Она допускает значительные расширения по сравнению с предыдущими вариантами. Общая пищевая масса доходит до 3–3,5 кг, калорийность 3000–3200 ккал.
Продолжаются требования щадящей диеты (протертые блюда), но вводятся каши на разведенном молоке (исключается пшено), кефир, разрешается мясо в порубленном виде, запеканки, мелкая вермишель или лапша, омлет. Ограниченно можно есть протертые овощи. Разрешены ягодные и фруктовые кисели.
Состав меню соответствует физиологической суточной норме: белок увеличивается до 100 г, жиры могут составлять 100–110 г, углеводы 400–450 г. Пациенту разрешены:
- пшеничный подсушенный хлеб, сухарики, галеты;
- крупяные супы на мясном ненаваристом бульоне;
- отварные блюда из нежирного мяса и рыбы, суфле, котлеты, тефтели;
- овощное пюре из моркови, картофеля, цветной капусты, тыквы, кабачка;
- некислые ягоды и фрукты в компоте, варенные в каше, запеченные;
- немного меда, варенья.
Как долго пациент будет находиться на диете №1 зависит от индивидуальных особенностей заболевания, иммунитета. Чаще всего требуется 2–3 недели.
Раковые опухоли
Правильное составление меню при операции на кишечнике по поводу онкологических опухолей снижает риски рецидива, постоперационных осложнений. Именно питание во многом восстанавливает функциональность всех отделов кишечника, стабилизирует функцию всей пищеварительной системы в целом. Специального рациона не существует.
Основным требованием после резекции кишечника является тщательное пережевывание пищи, исключение нервных факторов. Порции обязательно уменьшают до 200 мл, количество приемов пищи увеличивают до 5 раз. Пищевые ингредиенты должны содержать большое количество антиоксидантов, микроэлементов.
Рацион заключительного этапа восстановления
Питание после операции на кишечнике должно пройти еще один ограничительный период, чтобы организм полностью был функционально подготовленным к приему и перевариванию твердых продуктов. С этой целью назначается стол №4в.
Основа этого варианта — диета №1, остаются требования по варке, запеканию или тушению всех блюд, но разрешается введение неразмельченной пищи. Под запретом: соль, острые приправы, продукты, способные усилить брожение в кишечнике. Мясо подается куском или рубленным. Разрешаются некислые фрукты и ягоды (клубника, яблоки, груши, бананы) в обычном виде.
- свежую выпечку;
- жирное мясо и рыбу;
- кондитерские изделия с кремом, из слоеного теста;
- наваристые супы;
- консервированную пищу;
- бобовые в любом виде;
- копченые мясные изделия;
- соленые овощи, рыбу.
Как долго придерживаться диетического стола 4в решает врач в зависимости от течения заболевания, восстановления пищеварения. Часть пациентов будет вынуждена выполнять правила питания всю жизнь. Наиболее быстро и относительно хорошо переносят чередующиеся этапы расширения диеты пациенты после эндоскопических операций.
Выполнение удаления полипов, дивертикулов, небольших отграниченных опухолей, спаек при колоноскопии, лапароскопии считается малотравматичным способом вмешательства, поэтому заживление идет быстрее.
Что нельзя есть на протяжении года после операции
Даже при хорошем самочувствии и положительной динамике данных обследования больные должны минимум на год исключать из рациона:
- слоеное и сдобное тесто, свежую выпечку, теплый хлеб, хлебные изделия с ржаной мукой и отрубями;
- бульоны из жирной рыбы или мяса, молочный суп, рассольник, окрошку, первые блюда с грибами или фасолью, горохом;
- кулинарный жир, маргарин, сало;
- баранину, свинину с жиром, утку, копченые колбасы, сардельки, сосиски, полуфабрикаты, пельмени;
- все виды консервов, алкоголь, газированные напитки;
- кислые, жирные молочные продукты, острый сыр и сырные продукты с жирностью выше 40%;
- щавель, лук, шпинат, чеснок (можно добавить не более 2 г сушеного в блюда);
- редис, огурцы, грибы, дайкон, репу;
- пирожные, мороженое, торт с масляным кремом;
- финики, чернослив, инжир, урюк и курагу, изюм;
- все покупные соусы, специи – перец, горчица, хрен;
- в свежем виде и для соков – виноград, абрикосы, персики, сливы.
Особенности диеты после оперативного лечения разных заболеваний
Выбор правильного меню требует индивидуального подхода и учета конкретного заболевания человека. Исправив патологию кишечника, лечение должно предупредить повторный рецидив, по возможности исключить причину болезни. Для этого врачи добавляют особые условия питания.
После удаления аппендицита
Диета 0а поддерживается первые 2 дня. На 3–4 день прооперированный пациент переводится на вариант 1б, а с пятого — на полноценный стол 1. За несколько дней рацион расширяется до физиологической нормы. Объем порции увеличивается со 100 г до 300. Одновременно рекомендуется питье жидкости до 2 л в день.
При тяжелом течении заболевания, осложнении перитонитом смена этапов хирургической диеты задерживается на 1–2 дня. Лечащий врач определяет показания индивидуально. После выписки из стационара диетического питания необходимо придерживаться от 3 до 6 месяцев.
После операции по удалению спаек
При неповрежденных стенках кишечника в рацион рекомендуется ввести больше жидкости: минеральная вода без газа щелочного вида, отвары трав, шиповника, слабозаваренный зеленый чай, нежирные бульоны, супы. Затем разрешают жидкие киши и пюре. Молочные продукты и белковая пища (мясо, рыба) вводятся постепенно, под контролем переносимости.
Кишечник не должен раздуваться, восстановленная перистальтика становится достаточной для выведения шлаков. Поддерживаются все противопоказания к жирной и жареной пище, соленостям, бобовым. После операции пациенту необходимо следить за регулярностью опорожнения кишечника, чтобы не допустить рецидива.
После удаления опухоли
В процессе реабилитации организм нуждается в поддержке иммунитета. В диете больше внимания уделяют овощным блюдам и кашам. Мясо и рыбу вводят позже обычного, поскольку белковое питание тяжело отражается на слабой иммунной системе. Полезны растительные масла, некислые фрукты.
При операции по поводу кишечной непроходимости
Состояние пациента обычно тяжелое, остается выраженная интоксикация. Поэтому более длительно поддерживается парентеральное питание и лечебное голодание. Затем назначаются поочередно все диетические столы. В зависимости от причины непроходимости в период выздоровления пациенту подбирается наиболее подходящая лечебная диета.
После операций на прямой кишке
С целью щажения места вмешательства пациенту стараются меньше давать овощных блюд с растительной клетчаткой. Это помогает немного задержать стул и обеспечить всасывание жидкой части пищи в желудке и тонком кишечнике. Растительные масла оказывают смягчающее действие. Приходится строго следить за переносимостью молочных продуктов, крупяных каш супов.
Если удалялись геморроидальные узлы
После удаления расширенных геморроидальных венозных узлов во время суточного голода предупреждается раздражение ран калом, исключается натуживание для дефекации и давление на оставшиеся сосуды. Однако более длительный голод проктологи не рекомендуют. Потому что каловые массы становятся твердыми и могут в дальнейшем разрушить заживающую раневую поверхность прямой кишки, вызвать кровотечение.
Диета уже со второго дня соответствует столу №1. Запрещаются продукты, способствующие повышению газообразования, запорам, повышенному венозному кровотоку в зоне прямой кишки. Они вполне соответствуют общим ограничениям диеты.
Более длительный запрет касается цельного молока и молочных супов. Рекомендуется сразу вводить подсушенный хлеб с отрубями, компоты и отвары из абрикосов (кураги), чернослива, тертую вареную свеклу с растительным маслом, больше пить. Таким способом удается поддерживать каловые массы в разжиженном состоянии.
В таблице приводим сравнение разных этапов однодневного послеоперационного меню
| Время приема пищи | Стол №1а | Стол №1 | Стол №4 |
| 8.00 | рисовый отвар, яйцо всмятку | протертая овсянка, паровой омлет | свежий нежирный творог, чай с галетами |
| 11.00 | овсяный кисель | запеченное яблоко, отвар шиповника | овсяная каша с медом |
| 14.00 | суп овощной, мясное суфле | куриный суп с вермишелью, паровая котлета, пюре из моркови с чайной ложкой меда | рыбный суп, отварной рис, тефтели говяжьи, компот из сухофруктов |
| 17.00 | кисель из некислых ягод | кисель с белыми сухариками | банан |
| 20.00 | жидкая гречневая каша | пюре из картофеля с растительным маслом, отварная рыба | запеченный мясной рулет, тушеные овощи, яблоко |
| 22.00 | подслащенный напиток из шиповника | нежирный йогурт | обезжиренный кефир |
| Калораж рациона в ккал | 2000–2200 | 3000–3200 | 3000–3500 |
Общие правила
Наиболее частыми причинами резекции кишечника являются:
- Тромбоз мезентериальных сосудов.
- Кишечная непроходимость. Операция проводится наименее травматичным способом — резецируется только измененная кишка, устраняется заворот и инвагинация.
- Злокачественные или доброкачественные опухоли.
- Травмы живота.
- Болезнь Крона. Резекцию значительного участка тонкой кишки выполняют при наличии массивного кровотечения, тонкокишечных свищей. Однако резекция не является излечением от этой болезни и частота рецидивов без медикаментозного лечения достаточно высока.
- Неспецифический язвенный колит. Прибегают к субтотальной резекции ободочной кишки с образованием илеосигмостомы (через 10-12 месяцев выполняются восстановительные операции). Также выполняется тотальная или субтотальная колэктомия.
Протяженность резекции определяет тяжесть состояния больных и нарушения нутритивного статуса. Может проводиться:
- Частичная резекция — длина удаленного участка до 100 см.
- Обширная — удаляется более 100 см.
- Короткая кишка — сохраненная часть тонкой кишки составляет меньше 100 см. Развивается «синдром короткой тонкой кишки».
После резекции в разной степени нарушаются возможности пищеварительного канала в выполнении функций. При обширных резекциях тонкой кишки нарушается всасывание. Тонкая кишка принимает активное участие в пищеварении: пищевая кашица подвергается действию желчи, кишечного сока, панкреатических ферментов, под действием которых пища расщепляется на отдельные компоненты. Здесь питательные вещества всасываются.
После объемных операций нарушаются разные виды обмена, в том числе и обмен желчных кислот, которые принимают участие в переваривании жиров. При операциях на толстой кишке из пищеварения выключается микробиота и возникают иммунные сдвиги.
Обширная резекция тощей кишки (часть тонкого кишечника) сопровождается нарушением всасывания с развитием синдрома мальабсорбции. Типично появление диареи, иногда появляется вздутие живота.
При резекции тощей кишки развивается гиперсекреция соляной кислоты, и повышенная нагрузка ею усугубляет диарею. У больных отмечается дефицит веса, уменьшается жировая ткань и происходит потеря белков. На ранних этапах соответствующее питание и прием препаратов позволяет устранить диарею.
Полная резекция подвздошной кишки (часть тонкого кишечника) приводит к серьезным расстройствам. В ней в норме всасывается 80% желчных кислот, вырабатываемых печенью, а остальная часть в толстой кишке подвергается деконъюгации кишечной флорой. Деконъюгированные продукты частично всасываются в толстой кишке, а часть превращается во вторичные желчные кислоты, которые, всасываясь, попадают в печень для повторных циклов (5-10 циклов в сутки). Это обеспечивает экономию желчных кислот, суточный синтез которых печень не в состоянии обеспечить.
Причиной диареи у больных при удалении этой части кишечника служат потери желчных кислот, а также невсосавшиеся жирные кислоты. Выраженность диареи зависит от длины оставшейся кишки (культи). При ее длине от 50 до 200 см она адаптируется к новым анатомическим условиям, но сроки адаптации разные и зависят от объема удаленной части и резервов оставшейся. Вследствие ухудшения всасывания железа могут появиться признаки железодефицитной анемии. Также развивается дефицит белков, калия и магния. Потребности в белковом компоненте и энергии должны быть повышены в 1,5 раза.
При субтотальной резекции тонкой кишки (удаляется тощая, подвздошная кишка) состояние больных более тяжелое. Функциональные резервы кишечника отсутствуют. В связи с нарушением всасывания питательных веществ больные значительно теряют вес, и резко уменьшается масса жира, их беспокоит выраженная слабость, имеется дефицит калия, кальция, магния, цинка, хлоридов, микроэлементов и витаминов.
Отмечается выраженная анемия в связи с нарушением всасывания железа, фолиевой кислоты и витамина В12 и нарушение всасывания белков. У больных развивается белково-энергетическая недостаточность, дефицит омега-3 жирных кислот и выявляются признаки кахексии. Больные нуждаются в коррекции метаболических нарушений в условиях стационара, поскольку потеря веса может составлять 5% в год. При отсутствии инфузионно-нутритивной коррекции прогноз неблагоприятный.
При тонко-толстокишечных резекциях отмечается осмотическая диарея. Бактерии толстого кишечника ферментируют лактозу и вырабатывают молочную кислоту, которая усиливает диарею. Происходит транслокация кишечной микрофлоры и меняется ее активность, что приводит к дефициту микроэлементов, витаминов, магния, снижению иммунного ответа. Потребность организма в белках в обычных пределах нормы, но энергообеспечение должно быть увеличено в 1,5 раза.
Учитывая данные нарушения, диета после операции на кишечнике должна максимально щадить слизистую пищеварительного тракта с постепенным расширением нагрузки. После операции в течение недели больной получает парентеральное питание в виде внутривенно вводимых растворов. С пятого дня возможен прием внутрь адаптированных смесей. К концу второй недели пациент может быть переведен на Диету №0А, которая включает жидкие и желеобразные блюда:
- обезжиренный мясной бульон;
- ягодный кисель;
- рисовый отвар с добавлением сливок;
- компот;
- отвар шиповника;
- фруктовые (разведенные) соки.
Через три дня можно вводить яйцо всмятку. Прием пищи организуется 7-8 раз в сутки. По прошествии трех дней возможен переход на Стол № 1А (хирургический), включающий:
- жидкие протертые каши (рисовая, овсяные хлопья, гречневая) на мясном бульоне, на воде с молоком;
- слизистые супы;
- обезжиренный мясной бульон с добавлением манной крупы;
- яйца всмятку;
- белковый паровой омлет;
- суфле/пюре из мяса или рыбы нежирных сортов;
- желе, муссы;
- сливки (не более 100 г).
Следующий этап питания — Стол № 1Б (хирургический). Он служит для перехода к физиологически полноценному питанию и содержит:
- супы-пюре;
- паровые блюда из протертого вареного мяса/курицы/рыбы;
- протертый свежий творог с добавлением сливок или молока;
- кисломолочные напитки;
- протертые молочные каши;
- печеные яблоки;
- овощные и фруктовые пюре;
- белые сухари;
- чай с молоком.
Дальнейшее питание и возможности расширения рациона согласовывается с врачом и зависит от объема операции. Больному может быть рекомендован стол лечебной Диеты №1 физиологически полноценная с ограничением возбудителей секреции желудка и раздражителей или с учетом функциональных расстройств (диарея, нарушения всасывания) — Диеты № 4Б (протертую), которую больной должен выполнять до двух месяцев. Данное питание обеспечивает умеренное щажение кишечника и предусматривает:
- дробный прием пищи;
- отварной и паровой способы ее приготовления;
- протертые и пюре образные овощи, крупы и мясо;
- не разрешаются стимуляторы желудочной секреции (редька, редис, сельдерей, репа, щавель, грибы), твердая и грубая пища;
- исключаются продукты, вызывающие брожение (виноград, сладкие фрукты, бобовые, черный хлеб, сладости, бананы, выпечка, цельное молоко, капуста, огурцы, напитки с газом).
Более подробно об особенностях Стола №4Б, показанного больным с диареей, будет сказано ниже.
Для пациентов с резецированной толстой кишкой более характерны нарушения микробиоценоза. Больного беспокоит вздутие и дискомфорт в кишечнике, однако переваривание и всасывание пищи не нарушается. Функциональный резерв оставшегося кишечника достаточен для обеспечения жизнедеятельности или же бывает снижен в течение первых 6 месяцев после операции.
Это распространенный вид вмешательства, выполняемый при раке толстой кишки, полипозе, неспецифическом язвенном колите, осложненном кровотечением, дивертикулезе, болезни Крона и кишечной непроходимости. При левосторонней гемиколэктомии (удаление левой части толстого кишечника) отмечается более выраженный дисбиоз, чем при правосторонней. Среди последствий резекций толстого кишечника можно отметить дефицит магния, витамина К и витаминов группы В.
Общие рекомендации
Каждый пациент, столкнувшийся с кишечной непроходимостью, пытается узнать у лечащего врача о том, что можно есть после проведенной терапии. Независимо от причин, спровоцировавших патологическое состояние, такой категории больных необходимо придерживаться общих правил при формировании ежедневного рациона:
- Между трапезами должны быть равные временные промежутки, чтобы обеспечить постоянное поступление еды и нормальную работу пищеварительного тракта.
- Чтобы предотвратить обострение, или новую закупорку, запрещено передать. Порции нужно делать минимальными, приблизительно по 150г.
- Из ежедневного меню необходимо исключить продукты, способные спровоцировать повышенное газообразование и проблемы с запорами.
При частичной КН, не сопровождающейся обтурацией, больным назначается диета «Стол №0 или №4». Специалисты рекомендуют употреблять перетертую либо пюрированную пищу, имеющую комнатную температуру. Желательно включать в меню слизистые супы, способные создавать защитную оболочку на стенках органа.
Диета при кишечной непроходимости «Стол№0» предусматривает соблюдение жестких правил не только в процессе приготовления блюд, но и в подборе продуктов:
- Объем разовой порции не должен превышать 100г.
- Перерывы между трапезами могут варьироваться в диапазоне от 2-х до 3-х часов.
- Меню пациентов следует обогатить белками.
- Пищу необходимо готовить на пару, либо отваривать.
- В рационе может присутствовать подсушенный либо вчерашний хлеб, кисломолочные продукты нулевой жирности, сладкие сорта ягод и фруктов.
- Овощи следует перетирать либо подвергать термической обработке.
- Больные должны полностью исключить из меню орехи, бобовые, спаржу и капусту.
Пациентам, которым хирургическим методом устранялась непроходимость кишечника, нельзя употреблять блюда, стимулирующие интенсивные бродильные процессы.
Это обусловлено тем, что они способны спровоцировать расхождение послеоперационных швов. Чтобы предотвратить неприятные последствия и повторное оперативное вмешательство, диетическое меню необходимо соблюдать в течение трех месяцев. По истечении этого срока пациентам назначается «Стол№4», предусматривающий более обширный рацион.
Особенности диеты при хроническом течении
Питание при непроходимости кишечника, которая не сопровождается осложнениями и инвагинацией, должно направляться на нормализацию процессов дефекации. Диета при спаечной непроходимости, протекающей в хронической форме, имеет некоторые особенности:
- Меню должно быть сбалансировано таким образом, чтобы организм получал необходимые микроэлементы.
- Основу рациона составляют жидкие блюда.
- Больным надо следить за тем, чтобы еда не была слишком горячей или холодной.
- Блюда не должны стимулировать активную выработку желудочного сока.
- При заболеваниях ЖКТ количество трапез увеличивается до шести раз в сутки, между которыми делаются 2-3 часовые интервалы.
- Суточное количество жидкости составляет 1,5-2 литра. Больным разрешается пить очищенную воду, домашние компоты, кисели и некрепкие чаи.
При остром течении
В период обострения болезни пациентам необходимо исключить из рациона все блюда, способные спровоцировать раздражение, бродильные и гнилостные процессы в органе.
Суточная калорийность потребляемой пищи не должна превышать 1850 ккал. Врачи настоятельно рекомендуют ограничить количество соли до 6г в день.
Меню больным разрешается разнообразить:
- пресным творогом;
- белыми сухарями;
- белковым омлетом;
- овощными отварами;
смородиновым и шиповниковым чаем;- сваренными на воде кашами;
- некислыми и измельченными фруктами и ягодами;
- постными супами.
Под строгий запрет попадают все жирные блюда, свежая выпечка и молоко, твердые крупы. Нельзя пить газировку, кофе, компоты, сваренные из сухофруктов. Больные не должны кушать овощи, которые не были подвержены термической обработке.
Основные принципы и особенности послеоперационного питания
Независимо от причины операции на кишечнике, после ее проведения пациентов преследуют боли, вздутие и нарушение стула. Диета призвана свести к минимуму проявление этих симптомов и ускорить процесс восстановления
Поэтому так важно следовать установленному режиму питания
Среди всех нюансов такой диеты основными можно считать:
- Употребление продуктов, прошедших правильную термическую обработку (варка на пару, запекание без масла).
- Частый прием пищи небольшими порциями (5-6 раз в день).
- Прием жидкости до 2-3 литров в день.
- Полное исключение запрещенных продуктов.
О запрещенных продуктах следует сказать отдельно, ведь их употребление может усугубить неприятные симптомы и ухудшить состояние и без того ослабленного кишечника. Вот эти продукты:
- все цитрусовые;
- кислые сорта ягод и фруктов;
- белокочанная капуста;
- соленья, маринады;
- острые блюда;
- консервы;
- колбасы и копчености;
- мороженое и шоколад;
- мясной, рыбный, грибной бульоны и супы на их основе;
- газированные напитки;
- алкоголь;
- изделия из сдобного теста;
- орехи;
- помидоры;
- грибы;
- бобовые.
Следует контролировать и температуру пищи. Горячая или слишком холодная еда недопустима в период реабилитации.
Запрещенные и разрешенные продукты
Каждому больному лечащий врач должен выдать список, в котором распределена по группам пища, способствующая выздоровлению и нормализации работы ЖКТ. Запрет налагается на продукты, способные затормаживать продвижение каловых масс по кишкам и провоцировать запоры. Не должно присутствовать в рационе:
- супов, сваренных на жирных бульонах;
- напитков, в которых присутствует какао либо кофе;
- жареной, острой, копченой, пряной, соленой еды;
- капусты;
- гороха и прочих бобовых;
- жирного мяса;
- цельного молока и т. д.
Такой категории больных разрешено кушать:
- морепродукты;
- галетное печенье;
- приготовленные на пару из нежирного мяса тефтели или фрикадельки;
- обезжиренные кисломолочные продукты;
- в ограниченном количестве сливочное масло;
- отварную морскую рыбу;
- очищенные от кожуры яблоки (не следует злоупотреблять, так как может случиться вздутие);
- сладких сортов фрукты;
- сливы;
- курагу;
- инжир;
- домашние компоты и кисели;
- каши, очень разваренные, на воде, без добавления соли.
Меню на день и рецепты диеты 4
Питание строится по такому ориентировочному плану:
- овсяная каша с сушеной клюквой, чай с черной смородиной;
- пудинг яблочный с кабачками;
- суп-пюре овощной, плов с отварной индейкой;
- рыба под польским соусом, картофельное пюре, половина помидора без кожуры;
- йогурт с галетным печеньем.
Пудинг яблочный с кабачками
Для приготовления нужно взять:
- кабачок без семян – 200 г,
- яблоко из сладких сортов – 1 штука,
- манная крупа – 10 г,
- яйцо – 1 штука,
- сахар – 10 г.
Яблоко и кабачок почистить и натереть. Добавить 25 мл воды и припустить на самом медленном огне 7 минут. Всыпать манку, отставить на 10 минут. Тем временем отделить белок и взбить его с сахаром. К яблоку и кабачку добавить желток, растереть и осторожно вмешать белок. Готовить на паровой бане 10 минут.
Плов с отварной индейкой
Понадобятся такие продукты:
- рис – треть стакана,
- филе индейки – 100 г,
- морковка – четвертая часть средней,
- сливочное масло – столовая ложка.
Индейку крупными кусками варить до полуготовлности, а затем порезать на полоски (не более 1 см). Морковь потереть и припустить со столовой ложкой воды и сливочного масла. Рис промыть. В кастрюлю с толстым дном выложить индейку, морковь, 100 мл воды, довести до кипения. Засыпать рис и залить водой так, чтобы покрыть верхний слой на 2 см. Готовить на слабом огне до загустения.
Питание после операции на кишечнике
Пациентам, перенесшим хирургическое вмешательство, придется в течение нескольких месяцев ограничивать себя в еде. Соблюдение особого режима в питании позволит нормализовать пищеварение, а также стабилизировать процесс функционирования кишок. В течение 2-3 суток после операции, во время которой удалялись спайки или прочие образования, больным необходимо голодать. Разрешается пить очищенную негазированную воду и некрепкий чай. Следующие пять дней еда, в виде смесей, пациентам будет подаваться через специальный зонд. Как только состояние удастся стабилизировать, им можно питаться самостоятельно.
К диете после операции по непроходимости кишечника больные приступают спустя неделю (точное время определяется врачом в индивидуальном порядке, также как при раке). Ее принципы заключаются в снижении нагрузки на ЖКТ. Пациентам показано употребление блюд каждые два часа в жидком виде, приготовленных без жиров, соли и специй.
Какие продукты нельзя кушать после операции
Раздражающую (острую, горькую, кислую, сладкую) и горячую пищу после операции кушать нельзя. Из рациона исключаются продукты, вызывающие повышенное газообразование и брожение, а также трудно перевариваемая пища.
После операции к употреблению запрещены:
- Кислые фрукты и ягоды.
- Заготовки на зиму – соленья, копченья, маринады.
- Консервированные продукты питания.
- Сладости – конфеты, печенье, шоколад и т.п.
- Грибы.
- Белый и свежий хлеб, сдобные изделия.
- Орехи.
- Холодные напитки.
- Бобовые.
- Алкоголь.
Рацион питания на неделю
Онкология кишечника поддается лечению очень трудно. После проведение операции на кишечнике больной не должен пренебрегать диетой и советами врача относительно питания и образа жизни.
Ниже приведено примерное меню для человека, перенесшего операцию на кишечнике на семь дней.
- День первый: утром необходимо выпить стакан чистой воды, через пол часа нужно перекусить овсяной кашей на воде с добавлением небольшого количества грецких орехов и запить это киселем. Через три часа нужно обязательно сделать перекус – яблочное пюре. В обед больной должен покушать овощной суп с клецками, протёртую гречневую кашу и чай. Полдник должен состоять из сухофруктов и мятного чая. На ужин предпочтительно съесть салат из измельченных овощей (помидор, огурец) и выпить стакан киселя.
- День второй: утром выпивается стакан фруктового сока. На завтрак подойдет манная каша, галетное печенье и чай. Перекус будет состоять из йогурта и банана. На обед можно скушать овсяный суп с добавлением овощей. Полдник больного включает стакан киселя и горсть сухариков. На ужин разрешено скушать рисовую кашу, куриные паровые котлетки и травяной чай.
- День третий: сутра натощак выпить стакан воды, через 30 минут скушать тарелочку геркулесовой каши с орехами, выпить кисель с печеньем. Через пару часов можно скушать малиновое желе и апельсин. На обед подойдет гречневый суп с рыбными кнелями, травяной чай. Перекус через пару часов включает в себя перетёртый картофель, печенье и кисель. Поужинать больному можно овсяной кашей с фруктами.
- День четвертый: перед завтраком выпивается стакан разбавленного сока и после кушается мясная тефтелька, рисовая каша, чай. Через три часа положено скушать горсть орехов, яблочное пюре. На обед прекрасно подойдет паровой омлет, рубленое мясо, кисель с сухариками. Полдник будет состоять из кефира и галетного печенья. На ужин больному полагается скушать овощной салат из разрешенных продуктов, выпить черничный кисель.
- День пятый: ячневая каша, компот на завтрак у больного. После можно скушать печеное яблочко на перекус. В обед будет рыбное рагу и гречневая каша, травяной чай. Полдник для больного – банан и пол стакана ягод. Ужин – тушеная печень, кисель и запечённая груша.
- День шестой: сутра больным выпивается стакан компота. Через час больной кушает овсяную кашу на воде, пол стакана малины. Перекус состоит из киселя с сухариками. На обед предлагают суп-пюре из овощей с добавлением вчерашнего хлеба или гренок, чай. На полдник яйцо всмятку, а на ужин запечённый кабачок, ячневая каша и компот.
- День седьмой: на завтрак кушают гречневую кашу, а перекус состоит из черничного варенья с печеньем. В обед можно скушать суп с протертым картофелем и овощами, рубленое нежирное мясо. Полдник больного включает в себя картофельное пюре, рыбные кнели. На ужин – овощной салат, суфле куриное и компот.
Если после какого-то продукта человеку плохо, то лучше не давать его больному, пока кишечник полностью не восстановиться.
Проблемы с кишечником устраняться полностью лишь со временем, а пока не стоит нагружать организм не полезной и тяжелой пищей, иначе самочувствие больного онкологией может резко ухудшиться.
Примерное меню нулевой диеты с рецептами
На весь день предусмотрено 3 столовых ложек сахара и 1 столовая ложка масла сливочного, сухари из белого хлеба не более 100 г. План питания:
- каша манная на бульоне из курицы, сливочное масло, чай;
- паровой омлет, компот;
- суп овсяный с суфле из курицы, отвар шиповника;
- рисовая каша с желе из яблок и груш;
- яйцо всмятку, мусс из смородины;
- рыбный паштет, сухарики, чай.
Суфле из курицы
Для его приготовления понадобится отварное мясо курицы (200 г), на котором варился бульон для утренней манной каши. Его нужно дважды перекрутить через мясорубку, добавить одно яйцо и 5 г сливочного масла, 1 г соли. В формочки поместить фарш и готовить на пару 15 минут.
Желе из груш и яблок
Легкий десерт готовят из таких компонентов:
- яблоко – 1 штука,
- груша – 1 штука,
- вода – 100 мл,
- сахар и желатин по чайной ложке.
Желатин заливают водой (1:5) и оставляют на 60 минут. Фрукты очищают от кожицы и семян, нарезают небольшими дольками, пропускают через соковыжималку или блендер с решеткой для выделения сока. Полученный напиток процеживают, смешивают с водой и сахаром, ставят на огонь и доводят до кипения. Затем вливают разбухший желатин, размешивают до его растворения и разливают по формочкам. Охлаждают при комнатной температуре и помещают на холод.
Рыбный паштет
Понадобится: 300 г филе минтая, соль 2 г и 5 г сливочного масла. Масло растопить, филе отварить и все компоненты взбить блендером до полной однородности. Подавать с подсушенным хлебом.
Как лечить?
У курса лечения непроходимости кишечника, приведшего к запорам и вздутиям живота, комплексный характер. То есть проблему редко удается решить, только изменив рацион питания или выпив определенные таблетки.
Как правило, непроходимость кишечника лечат, используя три методики параллельно:
- Медикаментозное лечение, с использованием определенных спазмолитиков, включая следующие:
- Папаверин. Этот препарат способствует расслаблению и снятию спазма в кишечника, за счет блокирования фосфодиэстеразы, вырабатывающей чрезмерный объем кальция в гладкомышечные клетки ткани кишечника (что и приводит к непроходимости кала). Ввиду мягкости действия, допускается для применения детьми и беременными женщинами;
- Дротаверин (аналоги — Но-Шпа, Спазмол). По принципу действия аналогичен Папаверину, но более эффективен. Обратная сторона «медали» — для маленьких детей и женщин в период беременности он противопоказан;
- Дицетел (Бромид Пинаверия). Этот препарат является селективным блокатором кальциевых каналов. Понижая уровень кальция в клетках мышечной ткани кишечника, он способствует ее расслаблению и, как следствие, помогает избавиться от запора. Используется чаще при непроходимости толстого кишечника, и не вызывает гипотонии в случае длительного курса лечения.
- Дюспаталин (Гидрохлорид Мебеверина). Препарат, почти аналогичный по механизму действия на Дицетел, но с чуть большей интенсивностью. Как следствие — его применяют в более тяжелых случаях и с большей осторожностью;
Если ситуация вызывает серьезные опасения, пациенту может быть назначена операция, и отказываться от нее не стоит.
Полезные продукты для кишечника
После операции на кишечнике допускаются следующие продукты:
- жидкая каша;
- творог с 0% жирности;
- нежирный сыр;
- черника, овощи и фрукты;
- зерновая мука;
- отруби;
- крекеры;
- льняное семя;
- отварной картофель;
- негазированная минеральная вода;
- компоты, кисели;
- овощные соки;
- слабый чай и кофе;
- сливочное масло (в небольших количествах для пациентов со спаечной болезнью);
- кефир (кисломолочные продукты нельзя с язвой желудка).
Вызывает брожение, спайки и даже перитонит и не подходит для питания следующие продукты:
- пирожные и пшеничные отруби;
- острая, соленая, копченая, жареная и маринованная пища;
- мясные, грибные и рыбные супы;
- капуста в любом составе;
- фасоль, грибы, помидоры, спаржа;
- кислые (витамин С) фрукты и ягоды;
- консервы;
- холодные и газированные напитки;
- орехи;
- алкоголь.
Запрещенные продукты
Правильная диета после операции на желудочно-кишечном тракте предусматривает отказ от вредных продуктов, к которым относятся:
- Бобовые, грибы и орехи. Эта продукция запускает развитие перитонита.
- Капуста и цветная капуста, кольраби.
- Виноград, кислые яблоки, груши и цитрусовые.
- Продукты сделаны из дрожжей.
- Сладкие и мучные изделия.
- Сода.
- Алкоголь.
Диетический рацион для пациентов запрещает употребление жареные, солёные, острые, копченые продукты. Также вы не можете использовать различные соусы и специи для приготовления и заправки.
Как продукты влияют на моторику кишечника.
Важная информация! Во время реабилитации благоприятный эффект от кофе. Однако, прежде чем начать пить его, вы должны получить разрешение у врача.
Суть диеты заключается в урегулировании стула пациента, перистальтике и снятии болей в кишечнике. Правильно составленная диета не нагружает желудочно-кишечный тракт, благодаря чему восстановление тканей происходит быстрее. Реабилитационный период длится меньше.