Гангренозный аппендицит – это предпоследняя стадия острого гнойного аппендицита, при которой развивается некроз стенки кишечного отростка. Последствия такого заболевания очень опасны, особенно для детей: может произойти прободение стенки и прорыв гноя в брюшную полость.
Симптомы при гангрене аппендицита заметно отличаются от других разновидностей этой болезни. Поэтому особо важно своевременно оценить опасность и обратиться к докторам, чтобы незамедлительно начать комплексное лечение.
Гангренозный аппендицит причины
Острый аппендицит в своем развитии проходит несколько стадий и разделяется на катаральный и гнойный (флегмонозный, гангренозный и перфоративный). В большинстве случаев говорят о вторичном аппендиците гангренозном – он возникает на 2-3-й день болезни при отсутствии медицинской помощи, в редких случаях – уже через 6-12 часов. У детей гангрена аппендикса развивается особенно быстро.
В редких случаях история болезни фиксирует первичную разновидность гнойного воспаления аппендикса. Спровоцировать такую форму заболевания могут следующие причины:
- Поражение стенок сосудов в старческом возрасте.
- Атеросклероз артерий кишечника (холестериновые бляшки на стенках).
- Врожденная недоразвитость (гипоплазия) аппендикулярных артерий у детей.
- Тромбоз вен и артерий отростка слепой кишки.
Сосудистые проблемы вызывают нарушения кровообращения, как результат – отмирание тканей аппендикса. Ускорить острый гнойный аппендицит могут и такие причины, как различные инфекции и аутоиммунные процессы в кишечнике.
Симптомы
Острый аппендицит в гангренозной стадии будет характеризоваться особой клинической картиной. Прободной вид недуга усиливает интоксикацию организма, в кровь всё больше выделяется продуктов распада (ткань отмирает и выделяет токсины). Проявляются следующие симптомы:
- Потеря аппетита и невосприятие внешнего вида еды.
- Пациента постоянно знобит.
- Температура тела увеличивается, градусник показывает 39 градусов. Стоит отметить, что такое происходит не всегда.
- Состояние тошноты и возникновение рвотных позывов.
- У больного нарушается стул. Периоды запора могут сменяться периодами диареи.
- В ротовой полости на языке появляется налёт, имеющий белый, жёлтый или коричневый цвет. Изменение цвета заметно возле корня.
- В кишечнике вырабатывается больше газов, живот становится твёрдым.
- Пациент ощущает слабость во всём теле и упадок сил.
- Во рту сухость.
- Пульс учащается и достигает 120 ударов за одну минуту.
- У маленьких пациентов наблюдается вялое состояние и капризность, плаксивость.
Наступает период, когда больной ощущает, что ему лучше, но это только временное облегчение, являющееся ложным показателем выздоровления. Это значит, что вместе с тканями отростка отмирают и нервные окончания, ответственные за боль.
Гангренозный аппендицит симптомы
Основное отличие гангрены аппендицита от других форм заболевания в том, что многие пациенты не чувствуют сильной боли в животе. Причины – в некрозе тканей и последующем отмирании нервных клеток аппендикса. В подобных случаях история болезни отражает такие симптомы, как нерезкая боль по всему животу, мягкость живота при пальпации, отсутствие раздражения брюшины, нормальная температура.
Основные симптомы при гангренозном аппендиците – это:
- Сильные боли в правой повздошной области, постепенно стихают.
- Рвота (от однократной до продолжительной, которая лишь мучает больного и не приносит облегчения).
- Нормальная или чуть сниженная температура при общем тяжелом состоянии пациента.
- На фоне обычной температуры 36,6º — сильная тахикардия 100-120 ударов в минуту (такое явление называют синдромом «токсических ножниц»).
- Сухость во рту, на языке – налет белого или желтоватого оттенка.
Признаки опасной стадии
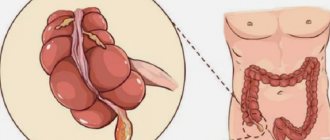
Данная стадия аппендицита наступает не сразу, а спустя 2-3 суток после появления первых признаков недуга. В этот период проявляются признаки флегмонозно-гангренозного изменения в тканях органа. Отсутствие терапии приводит к ухудшению состояния пациента и развитию осложнений. Воспалённый орган изменяется, внешние стенки разрушаются, отмирают. При проведении операции из раны идёт запах гнили.
Внешний вид отростка имеет характерные признаки последней стадии:
- Значительное увеличение в размерах;
- Цвет аппендикса изменился и приобрел грязно-зеленый оттенок;
- Наблюдаются участки с кровью;
- Виден некроз тканей;
- Источники просачивания гноя.
Риск для внутренних органов
Опасность острого поражения отростка в том, что он затрагивает внутренние органы, расположенные близко от аппендикса. В частности, при воспалении затрагиваются органы, расположенные в брюшной полости. Если медицинская помощь так и не поступила, гангренозный аппендицит переходит в гангренозно-перфоративный недуг, стенка органа становится перфорированной, происходит просачивание гноя.
Особенности гангренозно-перфоративного аппендицита
Гангренозно перфоративный аппендицит – это конечная стадия острого воспаления аппендикса. При этой форме происходит разрыв одной из стенок (или нескольких) кишечного отростка и гнойный выброс содержимого в брюшину.
История болезни при перфорации аппендикса обычно фиксирует резкую боль в момент разрыва отростка и распространение болевых ощущений по всей поверхности живота. Температура резко увеличивается, живот вздут и сильно напряжен, стул отсутствует полностью. Рвота почти не прекращается, налет на языке приобретает коричневый цвет.
Единственное лечение при таком диагнозе – операция, в случае малейшего промедления перфоративный аппендицит может закончиться разлитым перитонитом, при более благоприятном исходе – аппендикулярным абсцессом. Кроме того, гнойный выброс в брюшную полость резко увеличивает риск осложнения после операции – от инфицирования раны до гнойного перитонита.
Последствия состояния
Вследствие гангренозного воспаления червеобразный отросток наполняется гноем. Когда признаки аппендицита не доставляют дискомфорт, то заболевание переходит в излитие экссудата в брюшину с перфорацией стенки аппендикса.
В некоторых случаях перитонит бывает локализованным. Такое происходит, когда на тканях аппендикса образуются спайки. Это позволяет не распространяться гнилостному содержимому.
Когда гангренозная форма осложняется перитонитом, то симптоматика изменяется. Болевой синдром не располагается в одном месте, а распространяется по всему животу. При этом отмечаются дополнительные признаки последствия несвоевременной помощи.
Протекание гангренозно-перфоративного аппендицита характеризуется снижением или отсутствием перистальтики кишечника. Дополнительно наблюдаются напряжение живота и признаки раздражённости брюшины.
Гангренозный аппендицит диагностика
Основные трудности при диагностике гангрены аппендицита у взрослых и детей связаны с атипичными симптомами болезни. Отсутствие болевого синдрома, мягкий живот, обычная температура нередко вводят врача в заблуждение, и он считает, что оснований для госпитализации нет. При повторном обращении у пациента уже диагностируют гангренозное поражение аппендикса, и требуется немедленное хирургическое вмешательство, чтобы предотвратить опасные осложнения.
Все формы аппендицита – и острый катаральный, и гнойный флегмонозный, и гангренозный с подозрением на перфоративный – требуют специальных методов диагностики:
- Беседа с больным и сбор анамнеза (симптомы фиксирует история болезни).
- Тщательная последовательная пальпация живота (особенно аккуратно нужно действовать при аппендиците у детей).
- Анализы мочи и крови.
- Рентген и УЗИ брюшной полости.
- Компьютерная томография.
- Лапароскопия (исследование с помощью миниатюрной камеры).
Один из самых ответственных моментов диагностики при гангрене аппендицита – это пальпация. Гангренозное поражение обычно трудно выявить из-за почти полного отсутствия болей и раздражения брюшины. В этом случае нужно особо тщательно исследовать мышцы правой и левой повздошной области, чтобы при малейшей разнице в их состоянии направить пациента на рентген и другие исследования.
Причины развития состояния
Гангренозный аппендицит напрямую ассоциируется с алгоритмом формирования воспалительного процесса в области червеобразного отростка. Преимущественно речь идет о продолжительной длительности состояния. Основными факторами риска в плане развития первично-гангренозного алгоритма следует считать:
- немолодой возраст и связанные с этим изменения в структуре и строении сосудов;
- детский возраст и генетически обусловленные гипоплазии (смещение) артерий в области аппендикса;
- атеросклеротическое поражение артериальных стенок в области кишечника;
- формирование тромбов в области артерий и вен аппендикса.
Представленные данные в полной мере свидетельствуют о том, что прямыми причинами остро сформировавшегося состояния являются именно такие нарушения, которые связаны с микроциркуляторными функциями. Их итогом следует считать дестабилизацию процесса кровообращения в самом отростке и, как следствие, его некроз (появление некротической ткани). Все оставшиеся «цепочки» развития, а именно инфекционное поражение, дестабилизация оттока содержимого из аппендикса и многое другое, будут присоединяться впоследствии, лишь усугубляя общее течение процесса, провоцируя осложнения и отрицательные симптомы.
Случается и так, что основным фактором развития такого состояния, как гангренозный аппендицит, оказывается трансформация несложных форм аппендицита в деструктивную. Произойти такое может в основном при некорректном или позднем начале оперативного лечения. В подобной ситуации аппендикс будет подвержен гнойному расплавлению, когда пациенту приходится лежать в больнице после операции, что занимает длительный промежуток времени.
Развитие аппендикулярного инфильтрата и его лечение
Гангренозный аппендицит лечение
Гангренозный аппендицит, как и острый флегмонозный, требует единственного метода лечения – хирургическое удаление воспаленного кишечного отростка (аппендэктомия).
Лечение гангрены аппендицита включает в себя подготовку к операции (не более 2 часов), саму операцию и послеоперационное восстановление. Во время операции хирург удаляет гнойный аппендикс и производит очистку брюшной полости от гнойной жидкости.
Основные виды операции при гангренозном аппендиците – это традиционная аппендэктомия и лапароскопия.
При классической операции хирург делает разрез 9-12 см, выводит поврежденный отросток в рану (вместе со слепой кишкой), удаляет и накладывает шов на слепую кишку. Затем производит санацию брюшной полости от гноя и оставляет дренажную трубку.
Лапароскопия – это удаление кишечного отростка через 2-3 маленьких отверстия с помощью специального современного оборудования. Что особенно важно, во время такой процедуры хирург имеет возможность наблюдать за ходом операции на специальном мониторе. При гангрене аппендицита лапароскопия более предпочтительна: история болезни фиксирует осложнения после такой операции в 2-4 раза реже, чем при традиционной аппендэктомии.
Лечение острого аппендицита
Острый гангренозный аппендицит лечится хирургическим способом. Для обезболивания применяется местная анестезия или общий наркоз. При запущенной форме с развитием перитонита врачи используют эндотрихиальный наркоз с вентиляцией легких.
Аппендэктомия подразумевает два способа оперативного вмешательства: традиционный и лапароскопический.
Традиционная аппендэктомия
Подготовительный этап к операции длится не более двух часов. В него входит сбор анализов крови и мочи, а также ряд диагностических процедур:
- УЗИ.
- Компьютерная томография.
- Ректоскопия.
- Посещение рентгенолога.
- Для женщин – консультация гинеколога.
- ЭКГ при проблемах с сердцем.
После сбора анализов пациента готовят к операции. Проводится:
- Катетеризация мочевого пузыря.
- Бритье брюшной стенки.
- Обеззараживание кожи антисептиком.
Операция по удалению аппендицита
Операция проводится через разрез подвздошной зоны справа. Слепая кишка вытаскивается наружу и отросток иссекается. После этого врачи зашивают или дренируют рану. Воспалительная жидкость из полости брюшины убирается электроотсосом и салфетками.
В некоторых случаях хирурги оставляют в брюшной полости дренажи – марлевые тампоны. Это происходит если:
- Аппендицит был иссечен не полностью.
- Несмотря на все меры из места иссечения продолжается кровотечение.
- Вскрылся абсцесс и необходимо дренировать гной.
- Обнаружен инфильтрат и удаление отростка невозможно.
Видео аппендэктомии
Лапароскопия
Прогрессивный метод оперативного вмешательства, который проводится лапароскопом и специальными хирургическими инструментами. Лапароскоп – гибкая трубка с видеокамерой и освещением. С ее помощью, хирург заглядывает в самые удаленные места брюшины и рассматривает органы со всех сторон. При необходимости лапароскопом проводится осмотр органов перед операцией.
Удаление аппендицита лапароскопом
Преимущества лапароскопии по сравнению с традиционной резекцией аппендицита:
- Ткани травмируется меньше.
- Раны после операции заживают быстрее.
- Период восстановления сокращен вдвое.
- Минимальный риск осложнений.
- Шрамы после лапароскопии практически незаметны.
Недостатки лапароскопии – высокая стоимость и индивидуальные противопоказания к операции. В редких случаях из-за неисправности оборудования происходят непредвиденные последствия: ожог кишки и поражение смежных органов.
Видео лапароскопической аппендэктомии
Восстановление после операции гангренозного аппендицита
После гангренозного воспаления аппендикса необходимо особо тщательное восстановление после операции, особенно для пожилых людей и детей. Комплексное лечение и неуклонное соблюдение врачебных рекомендаций позволит предотвратить осложнения и ускорить выздоровление.
Основные терапевтические методы после удаления гнойного аппендицита – это:
- Прием антибиотиков различных групп (орнидазол, цефалоспорины, амикацин).
- Обезболивающие препараты.
- Мощное детоксикационное лечение (плазма, солевые растворы, глюкоза и т.д.).
- Ежедневный анализ крови, чтобы вовремя выявить все возможные осложнения.
- Регулярные перевязки (смена повязки, промыв дренажной трубки и рубца). Помогает предупредить нагноение и инфицирование шва.
- Профилактика язвы и тромбов (препараты антикоагулянты, блокаторы желудочной секреции, эластичные бинты).
- Дыхательная гимнастика и лечебная физкультура. Позволяют избежать такого осложнения, как непроходимость кишечника, а также сердечно-сосудистых и дыхательных проблем после аппендэктомии.
Диагностика
Установить правильный диагноз бывает довольно сложно, по той причине, что гангренозный аппендицит, в большинстве случаев, является вторичным заболеванием. Именно из-за этого, необходимо выполнение целого комплекса диагностических мероприятий.
Первичная диагностика включает в себя:
- выполнение детального опроса пациента – на предмет времени появления и степени интенсивности выражения симптоматики;
- изучение врачом истории болезни и анамнеза жизни пациента – для выявления источников появления недуга;
- проведение физикального осмотра с обязательной пальпацией живота.
Второй шаг установления правильного диагноза – проведение лабораторного обследования:
- общий и биохимический анализ крови – для обнаружения повышенного уровня содержания лейкоцитов, увеличение СОЭ и острофазовых показателей;
- общий анализ мочи – для выявления наличия лейкоцитов и эритроцитов, которых в норме быть не должно;
- копрограмма.
Последний этап диагностики – инструментальные обследования пациента, которые предполагают выполнение:
- УЗИ органов брюшной полости – даст информацию о форме и состоянии аппендикса. Информативность такой процедуры снижается при гангренозно-перфоративной форме болезни. Это обуславливается тем, что в брюшину проникло гнойное содержимое отростка, отчего его контуры будут размытыми;
- рентгенографии и КТ – для получения более точной информации о придатке слепой кишки;
- диагностической лапароскопии – это процедура, которая выполняется при помощи эндоскопических инструментов для изучения внутренней поверхности органов ЖКТ. Она указывает на утолщение аппендикса, его зеленоватый оттенок и омертвление тканей.
Диета после гангренозного аппендицита
Лечение любой формы воспаления кишечного отростка включает в себя щадящую диету первые полтора месяца. Если острый гнойный аппендицит сопровождают какие-либо осложнения, подбирать лечебный рацион нужно особо тщательно – еда должна способствовать выздоровлению и при этом не раздражать больной кишечник.
Основные правила диеты при гангрене аппендицита – питаться нужно 5-6 раз в день маленькими порциям; блюда не должны быть горячими или холодными; под запретом все раздражители кишечника: алкоголь, фабричные сладости, консерванты, ароматизаторы, специи, все жареное и копченое.
Лечение
Лечение гангренозного аппендицита проводится только после полной диагностики пациента. Она включает в себя следующие этапы:
- Внешний осмотр больного.
- Пальпация брюшной полости. Врачу нужно быть предельно аккуратным, одно неправильное движение и сильное давление на мышцы может вызвать разрыв аппендикса.
- Анализ крови. Если будет увеличено количество лейкоцитов (в несколько раз), диагноз подтверждается.
- Анализ мочи. Может появиться белок.
- УЗИ. Если происходит некроз тканей, червеобразный отросток виден нечетко.
Это важно! Обследования одного терапевта будет недостаточно. Обязательно нужно обратиться за консультацией к хирургу. В случае если симптомы нарастают, больному становится хуже, нужно вызывать скорую помощь и сразу ехать в стационар.
Лечение гангренозного аппендицита не проводится медикаментозно, единственный способ – удаление червеобразного отростка.
Гангренозный аппендицит: осложнения после операции
Если удается выявить и прооперировать гангрену аппендицита до перфорации кишечного отростка, то возможность появления опасных последствий минимальна. Самые частые осложнения в этом случае – инфицирование и нагноение шва после аппендэктомии. Они легко лечатся и не требуют повторной операции.
Если пациент обратился к врачу слишком поздно или история развития болезни привела к разрыву аппендикса, последствия могут оказаться гораздо тяжелее:
- Прорыв стенки кишечного отростка с выбросом гноя и каловых масс в полость брюшины.
- Самоампутация аппендикса (полный отрыв от слепой кишки).
- Множественные локальные абсцессы в области малого таза, под диафрагмой или в кишечнике.
- Аппендикулярный инфильтрат (скопление воспаленных отростка вокруг аппендикса). Единственное противопоказание к операции – удаление отростка возможно лишь через 3-4 месяца, после полного рассасывания инфильтрата.
- Гнойный перитонит. Представляет угрозу жизни больного и требует безотлагательной операции.
- Септический тромбофлебит.
Гангренозный аппендицит – наиболее коварная разновидность острого аппендицита, которая может привести к серьезным проблемам при неправильном диагнозе. Самое частое последствие такой болезни – разрыв аппендикса с последующим абсцессом или перитонитом. Знание всех симптомов этого заболевания, умение вовремя заподозрить опасный диагноз и незамедлительная операция позволят избежать всех осложнений гангрены аппендикса и максимально приблизить выздоровление.
Последствия
Отсутствие медицинской помощи при наступлении гангрены аппендикса приводит к значительному ухудшению состояния больного и развитию осложнений:
- Внутри развивается пилефлебит. Это значит, что гнойный воспалительный процесс провоцирует образование тромбов в воротной вене.
- Появление гнойных источников в полости брюшины. Как правило, расположен абсцесс между кишками, в районе диафрагмы и малого таза.
- Вокруг аппендикса начинает образовываться инфильтрат, состоящий из тканей. Его образование препятствует распространению воспаления на другие внутренние органы.
Самым опасным осложнением считается гангренозная форма перитонита. Это значит, что произошел разрыв стенок червеобразного отростка. Такое развитие заболевания чревато заражением крови. Хирурги стараются предотвратить наступление данной стадии, поскольку процент выживаемости пациентов низкий.
Профилактика
Специфическими профилактическими мероприятиями от появления подобной болезни являются — своевременное устранение острого аппендицита и других этиологических факторов, а также регулярное прохождение медицинского осмотра.
При неосложненном течении гангренозного аппендицита прогноз будет благоприятный, при условии адекватного лечения и соблюдения пациентом всех рекомендаций лечащего врача в послеоперационном периоде.
Прогноз значительно ухудшается при развитии осложнений, которые могут привести к летальному исходу.
Реабилитация
Продолжительность и течение послеоперационного периода зависит от примененной методики удаления аппендикса и степени сложности состояния пациента. В первые сутки после процедуры иссечения за больным постоянно наблюдает медицинская сестра. В ее обязанности входит:
- следить за появлением симптомов кровотечения;
- контролировать температуру;
- осматривать шов;
- опрашивать человека на предмет появления болей и возникновения аппетита, следить за потребностью в испражнениях.
Хорошие прогнозы по этим показателям имеют те пациенты, у которых был неосложненный гангренозный аппендицит. Послеоперационный период в последующие дни включает:
- прием антибиотиков;
- обезболивание;
- инфузионную детоксикационную терапию;
- профилактику возникновения негативных реакций организма у лиц, входящих в группу риска (стрессовых язв кишечника и желудка, тромбоэмболических осложнений);
- ежедневный забор крови на анализы;
- перевязки;
- дыхательные упражнения, лечебную физкультуру, массаж.
Реабилитация может продолжаться от полутора недель до месяца. Маленькие дети и люди с избыточным весом восстанавливаются дольше.
Методы лечения
Терапия предполагает хирургическое удаление аппендикса. Аппендэктомия осуществляется традиционным способом или посредством лапароскопии.
В первом случае врач удаляет червеобразный отросток через разрез в брюшной стенке. Как правило, такая процедура выполняется с использованием общей анестезии.
Операция на аппендицит посредством лапароскопии отличается малой травматичностью. Хирург делает несколько микроскопических проколов в брюшной стенке, через которые вводятся инструменты для манипуляций. Самым главным из них является лапароскоп — трубка с камерой на конце. В ходе операции врач получает изображение с нее на экран компьютера, что позволяет максимально точно осуществить хирургические манипуляции.
Вероятные осложнения
Данная патология считается очень опасной, так как может привести к развитию довольно опасных для здоровья осложнений. Особенно критичен такой процесс для маленьких пациентов.
Какими негативными последствиями может сопровождаться гангренозный аппендицит?
- Гнойный перитонит. Это достаточно опасное состояние, которое требует незамедлительного оперативного вмешательства. Если помощь не оказать своевременно, может произойти заражение крови.
- Аппендикулярный инфильтрат. В области воспаленного отростка постепенно формируется локальный конгломерат, состоящий преимущественно из органов и тканей. Данная проблема всегда требует длительной консервативной терапии.
- Септический тромбофлебит. Воспалительный процесс развивается в венозных стенках. В результате он приводит к формированию тромбов в просвете вены.
- Локальный гнойный абсцесс. Такие образования преимущественно развиваются в зоне диафрагмы.
Не следует оставлять без внимания аппендицит. Гнойный гангренозный вариант этой патологии требует незамедлительного лечения. В противном случае увеличивается вероятность развития осложнений и даже летального исхода. Особенно опасно такое воспаление для детей, у них все патологические процессы протекают в несколько раз быстрее.
Причины сохранения температуры дольше 10 дней после удаления аппендицита
Важно помнить, что послеоперационная гипертермия свидетельствует о воспалении в организме. Непродолжительная лихорадка не представляет опасности для пациента, потому что является защитной реакцией травмированного операцией организма. Такая лихорадка не нуждается в лечении и диагностике.
Опасения вызывает лихорадка, которая длится дольше 10 дней и сопровождается симптомами:
- резь в животе;
- запор;
- рвота;
- холодный пот;
- потеря сознания.
Причины, по которым температура после операции по удалению аппендицита не спадает:
- Обширная кровопотеря. Организм потерял много крови во время операции.
- Врач травмировал брюшину. Воспалились смежные с аппендицитом органы, задетые хирургическим инструментом.
- В операционной отсутствовала стерильность. В рану попала инфекция, которая спровоцировала местное воспаление.
- Ослабленный иммунитет. Организм поразила респираторная инфекция.
- Ошибка медперсонала. Возникло нагноение из-за некачественной обработки и неправильной перевязки операционной раны.
- В ране остался дренаж. Окружающие ткани отторгли инородное тело, и началась иммунная реакция, которая вызвала гипертермию.
- Пациент нарушил диету. Твердая, жирная и острая пища привела к запору и отравила организм, что вызвало лихорадку.
- Возникло осложнение – перитонит. После операции на гнойной стадии аппендикса гипертермия у пациента длится на протяжении двух–трех недель.
- Произошла интоксикация из-за распада тканей, образовавшихся после операции.
- Швы сняли до полного заживления раны, и рана воспалилась из-за инфекции.
Диета
Первые полдня после операции пациенту можно понемногу пить негазированную воду или некрепкий сладкий чай, прием пищи запрещен. На вторые сутки больному дают нежирный бульон, постепенно вводят в рацион жидкие каши и пюре, мелко нарезанное отварное мясо.
В последующие дни в рацион осторожно вводят запеченные овощи и фрукты, кисломолочные продукты, тушеные или отварные блюда из рыбы. Обязательно употребление чистой воды в количестве не менее 1,5 литров в сутки.
Важно следить не только за качеством рациона, но и придерживаться следующих рекомендаций для лучшего усвоения пищи:
- питание должно быть дробным, больного нужно кормить не менее 5 раз в сутки через равные промежутки времени;
- еда должна быть только теплой, запрещено употребление горячих или холодных блюд.
Первые полгода после хирургического вмешательства важно придерживаться принципов диетического питания и отдавать предпочтение нежирным сортам мяса и рыбы, а основу рациона должны составлять отварные, запеченные без масла либо тушеные блюда.
Вышеописанные рекомендации помогут постепенно наладить перистальтику кишечника, избавят больного от нарушений стула и метеоризма.
Рекомендуем видео:
Какие продукты нужно исключить из рациона
В послеоперационный период и вплоть до полного выздоровления пациенту запрещено употребление следующих продуктов:
- бобовые;
- капуста;
- газированные напитки;
- алкоголь;
- специи;
- кетчуп и майонез;
- фастфуд;
- соленые, копченые, жареные, острые блюда;
- сладости;
- консервы;
- магазинные колбасные изделия;
- хлеб.
Вышеописанные продукты негативно влияют на состояние всего ЖКТ и кишечника, усиливают перистальтику и могут привести к возникновению осложнений в послеоперационный период.