Острый флегмонозный аппендицит относится к группе патологий, нуждающихся в экстренном хирургическом вмешательстве. Общее представление об аппендиците имеет практически каждый человек – это заболевание выражается болями в правой половине живота, ухудшением самочувствия и симптомами интоксикации.
Но не все знают, что воспаление аппендикса подразделяется по стадиям, самая легкая из них катаральная и она может затихать сама по себе. Этот факт совершенно не относится к флегмонозному аппендициту, который всегда требует проведения своевременной операции. Отсутствие лечения приводит к развитию у пациента тяжелых и подчас смертельных осложнений.
Что происходит при флегмонозном аппендиците
Острый аппендицит протекает в четыре стадии – катаральную, гнойную, флегмонозную и стадию разрыва аппендикса. Катаральная стадия это начальные явления, у больного в этом случае стенки органа воспаляются, утолщаются, появляются небольшие боли и диспепсические расстройства. После этой стадии развитие аппендицита может пойти двумя путями.
Первый это самоликвидация воспалительного процесса, то есть организм мобилизует свои силы и устраняет катаральные явления. Второй путь это переход в гнойную стадию. На этом этапе происходит дальнейшее развитие микробов, что проявляется образованием отдельных очагов с гноем на стенках аппендикса. О развитии гнойного процесса говорят усиливающиеся боли, повышения температуры тела, признаки интоксикации.
Гнойная стадия переходит в острый флегмонозный аппендицит. Воспаление охватывает весь орган, очаги гноя соединяются между собой и пропитывают все стенки. Орган значительно увеличивается в размерах, состояние пациента тяжелое.
Отсутствие лечение приводит к прорыву гноя, аппендикс лопается и возникает разлитой аппендицит. Именно на этой стадии пациент иногда испытывает облегчение, так как боли проходят. Но это ложный признак и радоваться ему не стоит.
История болезни, как развивается недуг
Приступ аппендицита обычно развивается внезапно. Медики выделяют четыре основных стадии, которые присущи формированию острого заболевания.
- Катаральный аппендицит является начальным этапом формирования заболевания. Для него характерны боли в верхней или центральной части брюшной полости, однако со временем боль локализуется в правом боку. Постепенно болевые ощущения усиливаются, появляется тошнота и рвота. Как правило, температура тела выше 37,5°.
- Флегмонозный аппендицит является следующей стадией. Болевые ощущения в правом боку усиливаются, температура тела повышается, становятся ярко выражены признаки интоксикации организма: слабость, головная боль, сонливость. Постепенно гнойный воспалительный процесс может распространиться на соседние органы в брюшной полости. На этой стадии доктор без проблем может определить заболевание, и предпринять экстренные меры для оказания неотложной помощи больному.
- Гангренозный аппендицит характеризуется омертвением стенок органа. Данная форма заболевания отличается значительным снижением болевых ощущений на некоторое время, в силу этого является очень опасным. В эти минуты пациент ощущает ухудшение общего состояния, развивается рвота, сухость во рту, сильная боль в животе, а также поднимается температура. На данной стадии важно как можно скорее провести операцию, иначе человек может умереть. На этом этапе особенно велика вероятность перфорации аппендикса путем разрыва омертвевших и изъязвленных участков стенки. При этом происходит истечение содержимого отростка в брюшную полость с развитием перитонита.
- Перфоративный аппендицит – это самая опасная стадия заболевания. В это время происходит разрушение стенок червеобразного отростка, и все содержимое распространяется по брюшной полости. Пациент чувствует сильные боли в животе, открывается рвота, пересыхает во рту, а температура тела поднимается до 39-40 °С. Перитонит относится к жизнеугрожающим состояниям. Если срочно не приступить к лечению, то человек может умереть.
Острый флегмонозный аппендицит: причины
Остро развивающийся флегмонозный аппендицит образуется в большинстве случаев за несколько часов и успешность проведения операции, и отсутствие осложнений зависят от времени обращения человека в хирургическое отделение. Точный диагноз флегмонозного аппендицита можно выставить только во время операции по следующим признакам:
- Резкой отечности, утолщению и рыхлости стенок кишечника.
- Напряжению органа.
- Гнойному содержимому червеобразного отростка.
Как уже сказано, острый флегмонозный аппендицит является одной из стадий заболевания. До конца причины хирургической патологии не выяснены. Воспаление червеобразного отростка возникает под влиянием многих провоцирующих факторов, к самым вероятным из них относят:
- Воздействие на стенки аппендикса гноеродных организмов из кишечника.
- Закупорка просвета органа, возникающая из-за его спазма или из-за попавшего из кишечника инородного тела. Облитерация приводит к ухудшению оттока из органа, а это создает благоприятную среду для развития гнойных очагов.
- Тромбоз сосудов отростка, возникающий в момент длительного сдавливания вен.
Общие признаки аппендицита
Так как острый аппендицит в флегмонозной стадии требует немедленного лечения, то и общие признаки его развития желательно знать всем. Это поможет вовремя обратить внимание на появление подобной симптоматики у себя или у близкого человека, что позволит сразу обратиться за помощью к хирургу.
Симптомам флегмонозного аппендицита предшествует симптоматика катаральной стадии. Выражается она следующей клинической картиной:
- Резко, на фоне полного здоровья появляются боли в правой половине живота. Вначале их локализация отмечается в эпигастральной области, затем болезненность постепенно перемещается вниз.
- Характер болей – тупой, ноющий или схваткообразный.
- Присоединяется тошнота, нередко однократная рвота.
- Температура при катаральном аппендиците может держаться на уровне 37, 5 градусов.
- При аппендиците могут быть как запоры, так и жидкий стул. Характер стула зависит от места расположения аппендикса.
Не всегда боль определяется именно в правых отделах живота. В начале воспаления она может перемещаться и нередко локализуется и слева. Определить достоверно аппендицит именно по болям может только квалифицированный врач хирург.
При глубокой пальпации в подвздошной области отмечается резкая болезненность. Если правую нижнюю конечность согнуть в тазобедренном суставе, то болезненность в боку уменьшается.
Симптомы аппендицита у детей
Острый аппендицит у детей может быть в любом возрасте, однако, чаще всего он регистрируется в 5-14 лет, мальчики болеют в 2 раза реже, чем девочки. У детей, в отличие от взрослых, симптоматика аппендицита имеет некоторые особенности, которые обусловлены строением аппендикса и слабым развитием его лимфоидной ткани. У детей червеобразный отросток часто располагается ретроцекально (позади слепой кишки) и подпеченочно, что и обуславливает особую картину заболевания.
Основные признаки аппендицита у детей:
- боли в животе разной локализации (в зависимости от расположения аппендикса)
- признаки беспокойства (нарушение сна, отказ от пищи, плач)
- повышение температуры до высоких показателей
- тахикардия (учащение пульса)
- нарушения стула (запор, понос)
- вздутие живота
- рвота
- нарушение мочеиспускания
У детей аппендицит имеет внезапное начало и стремительно нарастающую симптоматику. Появляются резкие ноющие боли, которые, как и у взрослых чаще всего начинаются в эпигастральной области, а потом спускаются в типичное для них место – правую подвздошную область (характерно для типичного расположения червеобразного отростка).
Исследовательская группа ученых в Мадриде провела исследование 3000 клинических случаев острого аппендицита и установило, что в 40% случаев в стационар поступали пациенты, употреблявшие накануне чипсы или жаренные семечки подсолнуха, особенно часто это регистрировалось у подростков до 14 лет.
Если аппендикс расположен атипично, например:
- ретроцекально (позади слепой кишки) — отмечаются боли в области поясницы, отдающие в пах;
- при тазовой локализации аппендикса — боль отмечается в нижней части живота и над лобком;
- при подпеченочной локализации отростка – боли в области печени.
Иногда боли у детей могут иметь редкую локализацию — отдавать в спину, промежность и половые органы, мочеточник, желудок, что затрудняет диагностику заболевания (см. симптомы аппендицита у взрослых).
Больные аппендицитом дети, часто принимают вынужденное лежачее положение, чаще на левом боку с приведенными к животу ногами (такая позиция делает боли умеренными, так как уменьшается натяжение брюшины и брыжейки). Дети не разрешают прикасаться к своему животу, препятствую обследованию, поэтому лучше всего их осматривать во время физиологического или медикаментозного сна.
Маленькие дети не могут указать на наличие боли, они проявляют явное беспокойство – плачут, кричат, отказываются от пищи и сна. В моменты, когда дети успокаиваются, они лежат, не двигаясь в одном положении. Лицо у них покрасневшее, язык обложен белым налетом, отмечается тахикардия, повышение температуры, достигающей порой до 38 градусов и выше (особенно у маленьких детей). У старших детей отмечается несоответствие пульса и температуры — симптом «ножниц».
Одним из признаков аппендицита у ребенка является рвота, она может быть разной – однократной или многократной, однако в любом случае не приносит ребенку облегчения. У маленьких детей (до 3 лет) аппендицит может проявляться болезненностью при мочеиспускании.
При обследовании ребенка, у которого имеется подозрение на типичный аппендицит, большинство симптомов, характерных для диагностики аппендицита у взрослых, также положительны: симптом Щеткина—Блюмберга, Раздольского, Ситковского, Ровсинга. У детей с ретроцекальной локализацией аппендицита напряжение мышц живота и болезненность при пальпации выражены меньше, симптом Щеткина—Блюмберга может быть отрицательным. При тазовом аппендиците клиническая картина также может быть стертой, однако большую информативность имеет ректальное исследование, при котором прощупывается инфильтрат.
При возникновении боли в животе у ребенка нельзя самостоятельно начинать какое-либо лечение, не установив причину ее возникновения, обязательно следует вызвать врача. Существует несколько способов заподозрить аппендицит у детей старше 7 лет, которые можно осторожно произвести родителям до приезда врача:
- Если ребенок громко покашляет, то боль в правой подвздошной области усилится — это может быть симптомом аппендицита.
- Характерным для аппендицита также является такой симптом — при поворачивании ребенка на левый бок со спины, то происходит усиление болей в правой подвздошной области
- Если ребенок лежа на правом боку подтянет ноги к туловищу и боль уменьшится — это может быть признаком аппендицита. А после этого выпрямит ноги и повернется на левый бок, то боль усилится.
- Нельзя самостоятельно ощупывать живот пальцами, для ребенка это может быть очень опасным. Для сравнения боли в правой и левой подвздошной области возможно лишь легкое постукивание подушечкой пальца, если в левой стороне ребенок чувствует боль, а в правой нет — это также может быть симптомом аппендицита у ребенка.
Подобную самодиагностику возможно сделать лишь для того, чтобы при серьезном подозрении незамедлительно вызвать Скорую помощь. При установлении диагноза — острый аппендицит, показана экстренная операция, это не сложное хирургическое вмешательство, обычно через неделю ребенка выписывают.
Американские ученые считают УЗИ самым малоэффективным методом диагностики аппендицита, особенно у детей, поскольку приводит к частым диагностическим ошибкам, предлагая заменить его на КТ. Однако компьютерная томография для детей не безопасна, поскольку частое радиационное облучение повышает риск возникновения рака у детей в большей степени, чем у взрослых, особенно опухолей головного мозга и лейкемии. Но при сомнительных симптомах и неопределенном диагнозе при подозрении аппендицита у ребенка или кровоизлияния в мозг — КТ может спасти ему жизнь, поэтому всегда следует правильно оценивать риски.
Что провоцирует развинтите аппендицита у ребенка? Провоцирующих факторов, вызывающих воспаление может быть множество: инфекция в червеобразном отростке, нарушение функций ЖКТ, анатомические особенности расположения отростка, реже причиной служит проникновение в отросток инородных тел. Связи воспаления аппендицита и образа жизни ребенка, физических нагрузок или наследственной расположенности не установлено.
Что нельзя делать при подозрении на аппендицит? При жалобах ребенка на боль, естественное поведение родителей — дать ребенку обезболивающее. Этого делать не следует, поскольку уменьшение боли затруднит диагностику. Также нельзя прогревать живот, предлагать ребенку грелку, это приведет к усилению воспаления и только ухудшить состояние ребенка.
Острый флегмонозный аппендицит: отличительные признаки
Вслед за катаральной стадией аппендицита при отсутствии лечении и под продолжающим влиянием факторов воспаления наступает стадия флегмонозного аппендицита. Ее средняя продолжительность обычно не превышает одних суток. Все симптомы катарального воспаления нарастают, ухудшается и общее самочувствие больного. К характерной для флегмонозного аппендицита клинической картине относят:
- Выраженность локализации боли. На этой стадии болезненность обычно затрагивает определенную область живота, и пациент может четко указать ее место.
- Усиливается тошнота.
- Продолжается интоксикация организма, что выражается повышением температуры выше 38 градусов, тахикардией свыше 90 ударов в минуту, потливостью, слабостью.
- При осмотре регистрируются перитонеальные признаки. Это напряжение мышечной стенки живота, отставание при дыхании правой подвздошной области. Боли усиливаются при надавливании на живот ладонью с последующим ее опусканием.
У худощавых больных хирург при нормальном расположении аппендикса может его прощупать в виде утолщенного валика. У детей флегмонозный аппендицит протекает тяжело – гипертермия выражена резко, появляется сильная тошнота и рвота, ребенок беспокоится и капризничает.
Серозный перитонит как осложнение аппендицита
Местный серозный перитонит при остром флегмонозном аппендиците считается его осложнением, если он вовремя не был обнаружен. Для его формирования после деструктивной стадии всего 12-20 часов.
Характеризуется это патологическое состояние сходными признаками с острым аппендицитом, интенсивность проявлений симптомов более яркая.
Серозный перитонит сопровождается:
- Вздутием живота;
- Сильными болевыми ощущениями в животе;
- Повышением показателей температуры тела;
- Расстройствами функционирования кишечника (проявляются запорами и поносами, которые появляются поочередно);
- Тошнотой и рвотой.
Нюансом, который требует внимания, считается то, что начало серозного перитонита требует немедленного хирургического вмешательства. Если его не провести в ближайшие сутки, пациент может погибнуть, ведь формируется абдоминальная форма сепсиса и септический шок.
Осложнения флегмонозного аппендицита
Флегмонозный аппендицит свидетельствует о наличие гнойного процесса внутри организма. Если операция по удалению воспаленного червеобразного отростка вовремя не будет проведена, то возникнут осложнения, некоторые из которых представляют реальную угрозу для жизни пациента. К этим осложнениям относят:
- Переход флегмонозного поражения органа в деструктивные виды аппендицита, к этим видам относится и гангренозный.
- Перфорацию стенок органа.
- Развитие перитонита.
- Гнойное воспаление может перейти на воротную вену и тогда развивается пилефлебит вен печени.
- Непроходимость кишечника.
- Инфильтрат аппендикулярный.
- При системном распространении гноеродных микробов по крови и тканям развивается сепсис.
Часто осложнения возникают во время беременности. Связывают это с тем, что выставить точно диагноз у женщин в положении бывает затруднительно.
Атипичные формы аппендицита также приводят к осложнениям. Не нужно забывать о том, воспаление аппендикса может протекать и со смазанной симптоматикой. Так у детей младшего возраста на первый план может выступать слабость, диспепсические расстройства, повышения температуры тела, боли в животе при этом незначительны. Естественно, что без соответствующего осмотра и анализов можно предположить, что у малыша банальная кишечная инфекция.
Острый флегмонозный аппендицит: первая помощь
При появлении признаков, указывающих на острый аппендицит, первое, что необходимо сделать, это вызвать скорую помощь. У некоторых людей от катарального до гангренозного аппендицита проходит всего несколько часов и важно не упустить это время, в которое исход операции наиболее благоприятен. До приезда скорой помощи необходимо следовать следующим рекомендациям:
- К животу можно приложить грелку со льдом. Согревание недопустимо, оно способствует разрыву отростка.
- До осмотра врача нельзя давать обезболивающие средства, желательно и воздержаться от приема продуктов питания и жидкостей. Если возник запор, то не нужно прибегать к помощи слабительного или делать клизму.
- Желательно чтобы больной находился в кровати.
В некоторых случаях боли стихают, но это не всегда говорит о ликвидации воспалительного процесса. Утихание болей может быть при некоторых осложнениях аппендицита. Поэтому осмотр врача необходим, также нужно и сдать анализы на определение очага воспаления.
Первая помощь во время приступа
Как только человек чувствует первые симптомы аппендицита, необходимо срочно вызвать скорую помощь. Пока едет бригада медиков, больному необходимо оказать неотложную помощь. Она заключается в таких действиях:
- больного уложить на кровать;
- к животу приложить грелку, наполненную льдом;
- до приезда доктора запрещено принимать любые лекарственные средства, в том числе жаропонижающие и болеутоляющие, и употреблять пищу.
Важно! Во время приступа аппендицита запрещено прикладывать согревающую грелку. Тепло способствует быстрому прогрессированию заболевания.
Острый флегмонозный аппендицит: диагностика
Предварительный диагноз выставляют на основании осмотра пациента, предъявляемых жалоб. В анализах крови определяется повышенное число лейкоцитов. Дополнительно могут провести диагностическую лапароскопию, УЗИ органов брюшной стенки. Нередко используют обследование через прямую кишку, а у женщин гинекологический осмотр.
При этих исследованиях выявляется болезненность в области червеобразного отростка. Острый аппендицит по своим проявлениям сходен и с другими острыми заболеваниями. Поэтому его необходимо дифференцировать с внематочной беременностью, почечной коликой, аднекситом, панкреатитом.
Лечение острого флегмонозного аппендицита
Купировать острый флегмонозный аппендицит можно только радикальным вмешательством, то есть удалением аппендикса. Чем раньше проведена операция, тем меньше осложнений и тем легче протекает реабилитационный период. Аппендэктомия в современной хирургии проводится несколькими способами:
- Открытое хирургическое вмешательство, то есть удаление органа через разрез в брюшной стенке.
- Лапароскопическая аппендэктомия эффективна на начальных этапах воспаления и разрешается в случаях сомнений при диагнозе.
- Транслюминарная операция относится к новейшим достижениям хирургии. Удаление червеобразного отростка при помощи гибких и тонких инструментов проводится путем введения их через влагалище или желудок.
Аппендэктомия проводится у молодых людей без ожирения под местной анестезией. Дети и тучные люди подвергаются воздействию общего наркоза. Если осложнений флегмонозного аппендицита нет, а его расположение не вызывает затруднений при удалении, то операция продолжается не более 40 минут.
Общеклинические аспекты
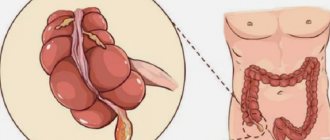
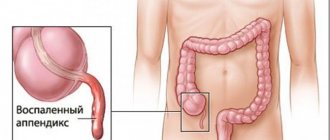
Острый флегмонозный аппендицит — острое воспаление червеобразного отростка (аппендикса) с выраженным отеком, скоплением гнойных масс, образованием фибринозной пленки. Флегмонозный аппендицит относят к одному из этапов развития острого воспалительного процесса, который наступает спустя 3-12 часов с момента первых признаков воспаления.
Патологический процесс у ребенка или взрослого сопровождается сильной болью в правой нижней части живота, интоксикацией с гипертермией, рвотой, тошнотой. Аппендицит — одна из распространенных клинических ситуаций в хирургии, составляет 85% от прочих причин острого живота.
Код по МКБ-10 — К35 — острый аппендицит.
Воспаленный аппендикс, рисунок
Опасность и осложнения
Флегмонозный аппендицит следует рассматривать как запущенное воспаление червеобразного отростка, в результате которого повышается риск развития следующих осложнений:
- деструктивный аппендицит по гангренозному или перфоративному типу;
- перитонит (местный или генерализованный);
- пилефлебит — воспаление венозных структур печени;
- образование аппендикулярного инфильтрата — соединение большого сальника с тонким кишечником и брюшной стенкой вокруг пораженного аппендикса;
- сепсис органов брюшной полости и малого таза, а также септический шок — генерализованное и быстрое распространение гноеродной микрофлоры внутри организма.
Основная причина летальности при флегмонозном аппендиците — отсутствие своевременной терапии, заражение крови, гангренозные изменения тканей внутренних органов с нарушением или необратимым прекращением их функций.
Послеоперационный период
В период после проведенной операции необходимо соблюдать все предписания врача, иначе возможно образование свищей, инфицирование раны. Больному рекомендуют:
- Соблюдать постельный режим после открытого хирургического вмешательства. Обычно это время продолжается не более суток, некоторым больным разрешают самостоятельно передвигаться и через несколько часов.
- Следить за частотой опорожнения кишечника.
- Есть только разрешенную к употреблению пищу.
- Разминать конечности при помощи рекомендованного врачом комплекса физических упражнений.
Малоинвазивные вмешательства требуют соблюдения определенного распорядка дня в зависимости от их вида.
Флегмонозный аппендицит: послеоперационный период и диета
Аппендицит – это тяжелая патология брюшной полости, заключающаяся в воспалении червеобразного отростка слепой кишки (аппендикса). Заболевание протекает в несколько этапов, одним из которых является флегмонозный аппендицит. Лечение патологии проводится в срочном порядке, так как болезнь представляет серьезный риск для здоровья и жизни пациента с возможным летальным исходом.
Что это за болезнь
Флегмонозный аппендицит – это патологическое состояние, развивающееся как 3, последняя, стадия острого воспаления червеобразного отростка слепой кишки. При этом стенки органа уплотняются, происходит его сильное нагноение. Данный процесс имеет стремительное течение, нередко заканчивается смертью больного.
Воспаление червеобразного отростка слепой кишки классифицируется как опасное заболевание, требующее оперативного вмешательства. Аппендицит диагностируется независимо от образа жизни больного и половой принадлежности. По данным медицинской статистики патология чаще возникает у пациентов в возрасте от 17 до 32 лет.
Причины заболевания
Флегмонозный аппендицит – последний этап заболевания, поэтому главным провоцирующим фактором болезни является отсутствие лечение предыдущих стадий. При несвоевременной помощи осложнением выступает острый аппендицит с накоплением гноя.
Болезнь обусловливают:
- частое употребление пищи с животными белками;
- глистные инвазии;
- попадание в кишечник инородных тел;
- наличие каловых камней;
- разрастание лимфоидной ткани;
- онкологические образования органов ЖКТ;
- язвенная болезнь.
Четко определить механизм развития острого аппендицита до сих пор не удается. Существует несколько теорий, объясняющих происхождение патологии.
Наиболее популярна механическая, которая предполагает возникновение заболевания вследствие перегиба отростка или его закупорка в результате интенсивных физических нагрузок.
Многие ученые утверждают, что острый флегмонозный аппендицит может возникать из-за перенесения инфекции, например, после туберкулеза, брюшного тифа.
Клиника флегмонозного типа аппендицита и его диагностика
Признаки флегмонозного аппендицита появляются в течение суток после развития острого воспалительного процесса. К симптомам относят:
- нарастание болевого синдрома;
- тошноту, не сопровождающуюся рвотой;
- сухость слизистой оболочки ротовой полости;
- рефлекторное напряжение брюшины при нажатии на эту область живота больного;
- поднятие температуры тела до 39-40;
- повышение потоотделения;
- учащение пульса, нарушение сердечного ритма, отдышку;
- общую слабость, потерю аппетита.
Наличие флегмонозной формы аппендицита подтверждается в ходе хирургического вмешательства по удалению отростка. При этом отмечаются:
- отек, рыхлость, уплотнение стенок аппендикса;
- твердость отростка;
- фиброзные наслоения;
- гной в полости органа.
В крови больного резко повышается количество лейкоцитов, что свидетельствует об остром воспалительном процессе. Симптомы болезни выражены ярко, диагностировать острый аппендицит часто удается при тактильном осмотре пациента.
При атипичном расположении червеобразного отростка признаки могут несколько отличаться. Нередко аппендикс имеет длинную форму, опускается в область малого таза. Симптомы болезни при этом – боли в паху и районе лобка. Если отросток расположен высоко, болевой синдром распространяется на правое подреберье. При загибе органа назад боль концентрируется в спине.
При отсутствии лечения возникают серьезные осложнения, заключающиеся в распространении инфекции на другие органы брюшной полости, поражении печени, развитии гангрены и перфораций.
Тяжелое последствие – аппендикулярный инфильтрат (сплетение между собой сальника, петель тонкого кишечника и аппендикса).
Для предотвращения острых осложнений лечение патологии проводится в течение нескольких часов после развития признаков флегмонозного аппендицита.
Лечение заболевания и правила диеты после операции
Острый аппендицит требует незамедлительного лечения с помощью хирургического вмешательства. С этой целью применяются:
1. Лапароскопия – иссечение отростка через небольшой разрез брюшной полости. Такой способ подходит при несильном нагноении на первых этапах флегмонозного аппендицита. Негативные последствия в ходе вмешательства возникают редко, метод характеризуется относительной безопасностью и минимальным травмированием тканей живота.
2. Полостное хирургическое вмешательство – флегмонозный отросток удаляется через косое рассечение брюшной стенки. Операция проводится под местным или общим наркозом в зависимости от признаков заболевания и индивидуальных особенностей пациента. К недостаткам относят риск развития осложнений, значительное повреждение тканей брюшной полости.
3. Транслюминарная операция используется при остром течении, заключается в удалении отростка с помощью тонкого гибкого инструмента, который вводится через желудок. Такой метод применяется недавно, характеризуется эффективностью и относительной безопасностью.
Послеоперационный период – важный этап, заключающийся в соблюдении диеты и других правил для предотвращения острых последствий. Для этого используется терапия с назначением антибиотиков, обезболивающих, кровоостанавливающих средств.
После операции рекомендуется:
- соблюдать постельный режим. Вставать разрешается не ранее, чем через 6–8 часов, далее – в зависимости от самочувствия больного;
- обязательно отслеживать частоту дефекации;
- проводить дыхательную гимнастику;
- регулярно сменять повязку;
- контролировать температуру тела пациента и его самочувствие.
Обязательно соблюдается диета после операции флегмонозной формы аппендицита. Питание корректируется врачом, заключается в запрете жирных, копченых, соленых, кислых продуктов, горячих и газированных напитков.
Не допускается употребление сдобы, сладкой выпечки, макаронных изделий, специй, маринадов, колбас, фаст-фудов. Диета исключает газообразующие и крепящие блюда (капусту, бобы, редьку, сливы, груши, виноград, манную, рисовую кашу, яйца, сваренные вкрутую, орехи).
В период соблюдения диеты после удаления аппендицита допускается употребление:
- хорошо разваренных каш (гречневой, пшеничной, овсяной);
- вегетарианских супов с небольшим добавлением растительного масла;
- несвежего белого хлеба или изделий из муки грубого помола;
- нежирной запеченной или отварной рыбы;
- кисломолочных продуктов;
- паровых омлетов, запеканок;
- тушеных или отварных овощей;
- травяных чаев, некислых соков, компотов.
Питание после заболевания полностью исключает алкоголь, крепкий чай, кофе. Пища готовится на пару, методом варки, тушения или запекания. Значимое внимание уделяется питьевому режиму. Для быстрого заживления ран и выведения из организма токсинов важно ежедневно употреблять качественную очищенную воду. Количество выпитой жидкости определяется врачом или диетологом.
Диета
После удаления аппендицита больному необходимо будет на протяжении нескольких недель соблюдать определенный режим питания. Исключить необходимо жирные, слишком острые, копченые и маринованные продукты питания. Кушать необходимо дробно, маленькими порциями, не нужно есть пищу, которая будет способствовать метеоризму. Полностью исключают газированные напитки, необходимо есть протертые овощи и фрукты, это поможет нормализовать стул.
Если не соблюдать диету, то это приведет к раздражению кишечника, что закончится плохим перевариванием, и больной будет испытывать тошноту, усиление болей в области операционного вмешательства.
Острый флегмонозный аппендицит не то заболевание, с которым человек может справиться самостоятельно. Опасна эта болезнь для людей любого возраста и потому при появлении подозрений на патологию необходимо как можно раньше обратиться к врачу.