Строение (анатомия) органа
Анатомически двенадцатиперстная кишка разделена на 4 отдела: верхний, нисходящий, нижний и восходящий.
Первая верхняя часть или pars superior длиной от 5 до 6 см. Она направлена косо, спереди назад, слева направо, затем образует дугообразный изгиб (верхняя кривизна), и переходит в нисходящую часть.
Следующая часть — нисходящая или pars descendens, находится справа от позвоночника на уровне поясничного отдела, в месте перехода в нижнюю часть образует нижнюю кривизну. Длина этой части от 7 до 12 см. На медиальной стенке этой части кишки расположена продольная складка слизистой оболочки. Эта складка имеет на поверхности сосочек с открывающимися на нем протоками.
Горизонтальная часть двенадцатиперстной кишки, pars inferior, длиной от 6 до 8 см., направляется справа налево, поперечно позвоночнику, затем изгибается кверху, где переходит в восходящую часть.
Восходящая часть или pars ascendens, относительно короткая (4- 5 см.), эта часть образует кривизну, называемую двенадцатиперстно-тощекишечной. Это анатомическое образование находится слева от позвоночного столба на уровне поясничного отдела. Иногда эта часть кишки не выражена. Начальный отдел верхней части получил название луковица двенадцатиперстной кишки.
Двенадцатиперстная кишка имеет непостоянную форму: наиболее часто встречается подковообразная форма, реже кольцевидная и углообразная.
Расположение двенадцатиперстной кишки также непостоянное, оно зависит от веса, возраста и многих других факторов. У полных людей и у молодых кишка лежит немного выше, чем у худых и пожилых.
По отношению к позвоночнику отделы кишки тоже расположены не всегда одинаково. Чаще встречаются такие варианты расположения частей кишечника: верхняя часть находится на уровне первого поясничного позвонка, нисходящая часть расположена справа от позвоночника на уровне второго и третьего позвонков. Нижняя часть двенадцатиперстной кишки соответствует промежутку от третьего до пятого поясничных позвонков. Реже она опускается до малого таза.
Двенадцатиперстная кишка покрыта брюшиной неравномерно, на малом протяжении. Верхняя часть кишки соприкасается с поджелудочной железой, общим желчным протоком, воротной веной, желудочно-двенадцатиперстной артерией. В этом месте кишка лишена покрова. Следовательно, этот отдел расположен мезоперитонеально. Примерно так же покрыт брюшиной восходящий отдел кишки.
Забрюшинно расположены нисходящий и нижний отдел кишки, они имеют брюшинный покров только спереди.
От стенок двенадцатиперстной кишки к органам забрюшинного пространства идут соединительнотканные волокна, осуществляющие ее фиксацию. Основную функцию фиксации кишки осуществляет брюшина, покрывающая ее спереди. Вторую роль играет корень брыжейки поперечной ободочной кишки. Определенную роль в фиксации имеет поджелудочная железа.
Наименее зафиксированной частью кишки является верхняя, следовательно, она самая подвижная. Она может легко перемещаться в разные стороны.
Какие системы окружают двенадцатиперстную кишку
Впереди и сверху к верхней части кишки прилежат такие органы: квадратная доля печени, шейка и тело желчного пузыря. Печеночно-двенадцатиперстная связка расположена между верхней частью кишки и левой долей печени (нижней поверхностью). В основании этой связки лежит общий желчный проток. Непокрытая брюшиной верхняя часть двенадцатиперстной кишки соприкасается с воротной веной, общим желчным протоком, артериями (желудочно-двенадцатиперстной и поджелудочно-двенадцатиперстной).
Задняя поверхность нисходящей части кишки соприкасается с лоханкой правой почки, мочеточником, сосудами почки. Ворота почки немного прикрыты двенадцатиперстной кишкой. С нисходящей частью двенадцатиперстной кишки соприкасаются: правая кривизна ободочной кишки, восходящая ободочная кишка, головка поджелудочной железы.
Общий желчный проток чаще расположен в паренхиме головки поджелудочной железы, далее он соединяется с панкреатическим протоком и впадает в двенадцатиперстную кишку. На поверхности слизистой оболочки кишки есть небольшая продольная складка (длиной до 1 см.), на поверхности которой находится большой сосочек двенадцатиперстной кишки, на нем открывается проток поджелудочной железы. Иногда есть добавочный панкреатический проток, который открывается выше, чем главный.
Между нисходящей частью двенадцатиперстной кишки и головкой поджелудочной железы образуется желоб, в котором лежит общий желчный проток. К нижней части двенадцатиперстной кишки прилежат верхняя брыжеечная вена и артерия. Эти сосуды расположены в корне брыжейки. На дальнейшем протяжении к этому отделу прилежит поперечная ободочная кишка и петли тонкого кишечника.
Иногда двенадцатиперстная кишка может сдавливаться верхними брыжеечными артериями, что ведет к ее непроходимости. В клинике такие случаи именуются артерио-мезентериальной непроходимостью, что часто встречается при опущении тонкой кишки и некоторых других заболеваниях органов брюшной полости. Забрюшинная клетчатка и петли тонкой кишки окружают восходящую часть двенадцатиперстной кишки. Нижняя же часть кишки пересекает аорту на разных уровнях: выше или ниже бифуркации.
Стенки кишки построенные следующим образом:
- серозная оболочка;
- мышечный слой;
- слизистая оболочка.
Между слизистой и мышечным слоем расположена подслизистая основа. Слизистая оболочка покрыта множеством ворсинок. Ворсинки выстланы призматическим каемчатым эпителием, что значительно повышает всасывающую способность этого отдела желудочно-кишечного тракта. Между этими эпителиальными клетками расположены бокаловидные энтероциты, продуцирующие гликопротеиды и гликозаминогликаны. Гормоны энтероглюкагон, гастрин и секретин вырабатывают другие клетки — панетовские или кишечные энтероциты. Луковица двенадцатиперстной кишки имеет продольные складки, остальная часть тонкого кишечника имеет циркулярные складки. За счет общего желчного и панкреатического протоков образована продольная складка слизистой.
В слизистой встречаются лимфатические фолликулы, лимфоциты и плазматические клетки. Подслизистая содержит дуоденальные или бруннеровы железы, протоки которых открываются на поверхности крипт кишки.
Мышечная оболочка кишки состоит из неисчерченных мышечных волокон, располагающихся в два слоя. Наружный слой — продольный, внутренний — циркулярный. Сероза покрывает двенадцатиперстную кишку частично, на небольшом протяжении. Остальные части кишки покрыты адвентицией, представленной рыхлой соединительной тканью. В ней проходят многочисленные сосуды и нервы.
Какая среда преобладает в просвете двенадцатиперстной кишки, зависит от этапа пищеварения. До начала пищеварения среда является слабощелочной (рН от 7,2 до 8,0). Когда кислое содержимое желудка поступает в кишку, реакция меняется в сторону кислой, но затем быстро нейтрализуется и восстанавливается до прежних показателей. Кислая среда нейтрализуется за счет сока поджелудочной железы и других пищеварительных соков.
Двенадцатиперстная кишка
Двенадцатиперстная кишка, duodenum (см. рис. 504, 534, 535, 536), начинается под печенью на уровне тела XII грудного или I поясничного позвонка, справа от позвоночного столба. Начавшись от привратника желудка, кишка идет слева направо и кзади, затем поворачивает вниз и спускается впереди правой почки до уровня II или верхнего края III поясничного позвонка; затем она поворачивает влево, располагается сначала почти горизонтально, пересекая спереди нижнюю полую вену, а затем идет косо вверх впереди брюшной аорты и, наконец, на уровне тела I или II поясничного позвонка, слева от него, переходит в тощую кишку. Таким образом, двенадцатиперстная кишка образует как бы подкову или неполное кольцо, охватывающее сверху, справа и снизу головку и отчасти тело поджелудочной железы.
Начальный отдел кишки – верхняя часть, pars superior, которая вначале несколько расширена и образует ампулу, ampulla; второй отдел – нисходящая часть, pars descendens, затем – горизонтальная (нижняя) часть, pars horizontalis (inferior), которая переходит в последний отдел – восходящую часть, pars ascendens. При переходе верхней части в нисходящую заметен верхний изгиб двенадцатиперстной кишки, flexura duodeni superior, а при переходе нисходящей части в горизонтальную – нижний изгиб двенадцатиперстной кишки, flexura duodeni inferior. Наконец, при переходе двенадцатиперстной кишки в тощую образуется наиболее крутой двенадцатиперстно-тощий изгиб, flexura duodenojejunalis. К задней поверхности изгиба подходит мышца, подвешивающая двенадцатиперстную кишку, m. suspensorius duodeni, представляющая собой мышечно-соединительнотканный тяж, прикрепляющаяся к левой ножке диафрагмы. Длина двенадцатиперстной кишки 27-30 см, диаметр наиболее широкой нисходящей части составляет 4,7 см. Незначительное сужение просвета двенадцатиперстной кишки отмечается на уровне середины длины нисходящей части, в том месте, где ее пересекает правая ободочная артерия, и на границе между горизонтальной и восходящей частями, где кишку пересекают сверху вниз верхние брыжеечные сосуды.
Стенка двенадцатиперстной кишки состоит из трех оболочек: слизистой, мышечной и серозной. Только начало верхней части (на протяжении 2,5-5 см) одето брюшиной с трех сторон; нисходящая и нижняя части расположены забрюшинно и покрыты адвентицией.
Мышечная оболочка, tunica muscularis, двенадцатиперстной кишки имеет толщину 0,3-0,5 мм, больше, чем толщина остальных отделов тонкой кишки. Она состоит из двух слоев гладких мышц: наружного – продольного слоя, stratum longitudinale, и внутреннего – кругового слоя, stratum circulare.
Слизистая оболочка, tunica mucosa, состоит из эпителиального слоя с подстилающей его соединительнотканной пластинкой, мышечной пластинки слизистой оболочки, lamina muscularis mucosae, и слоя подслизистой рыхлой клетчатки, отделяющей слизистую оболочку от мышечной. В верхней части двенадцатиперстной кишки слизистая оболочка образует продольные складки, в нисходящей и горизонтальной (нижней) частях – круговые складки, plicae circulares. Круговые складки являются постоянными, занимают 1/2 или 2/3 окружности кишки. В нижней половине нисходящей части двенадцатиперстной кишки (реже в верхней половине) на медиальном участке задней стенки имеется продольная складка двенадцатиперстной кишки, plica longitudinalis duodeni, длиной до 11мм, дистально она заканчивается бугорком – большим сосочком двенадцатиперстной кишки, papilla duodeni major, на вершине которого расположено устье общего желчного протока и протока поджелудочной железы (см. рис. 535). Несколько выше его, на вершине малого сосочка двенадцатиперстной кишки, papilla duodeni minor, имеется устье встречающегося в отдельных случаях добавочного протока поджелудочной железы.
Особенности пищеварения и функции органа
Из желудка пища в жидком или полужидком состоянии поступает в двенадцатиперстную кишку. Пилорический отдел желудка совершает перистальтические сокращения и проталкивает комок пищи к сфинктеру. Рецепторы последнего дают сигнал по блуждающему нерву, и сфинктер открывается. Наоборот происходит, когда пищевой комок раздражает рецепторы органа. Мышечный жом остается закрытым до тех пор, пока химус не продвинется дальше по кишечнику. Основные функции двенадцатиперстной кишки: участие в процессе пищеварения, всасывания питательных веществ. В этом отделе кишечника начинается следующий этап пищеварения. На поверхности фатерова соска открываются общий желчный и панкреатические протоки. Процесс переваривания пищи осуществляется за счет панкреатического сока, кишечного сока и желчи. Все эти компоненты имеют выраженную щелочную реакцию, поэтому кислая среда пищи, поступившей из желудка, быстро нейтрализуется. Поджелудочный сок содержит органические и неорганические вещества. К первым относят протеолитические, липолитические, аминолитические энзимы. Белки расщепляются с помощью трипсина, химотрипсина, эластазы и карбоксипетидазы. От самопереваривания поджелудочную железу защищают ингибиторы протеолитических ферментов. Лактаза, мальтаза и амилаза расщепляют углеводы до моносахаридов. Фосфолипаза и липаза расщепляют жиры до более простых компонентов (глицерин и жирные кислоты). Печеночными клетками в просвет кишки выделяется желчь. Внешне это жидкость с щелочной реакцией, золотисто- желтая. Сухого остатка содержится до 2,5%. Основные составляющие: пигменты, желчные кислоты, холестерин. За сутки вырабатывается от 0,5 до 1,2 литра. Этот процесс непрерывный, однако, желчь поступает в кишечник только во время еды. В остальное время желчь находится в желчном пузыре. Желчь необходима для активации ферментов поджелудочной железы. В частности, липазы. Эмульгацию нейтральных жиров осуществляют жирные кислоты. Кроме этого, желчь усиливает перистальтику стенок кишечника, увеличивает продукцию панкреатического сока, действует как бактериостатическое вещество, предотвращая развитие гнилостных бактерий.
Как болит: симптомы
Заболевания этого отдела пищеварительного тракта бывают воспалительной и невоспалительной природы.
Наиболее частым воспалительным заболеванием считается дуоденит. Реже встречаются такие бактериальные и грибковые инфекции: туберкулез, актиномикоз. Обычно эти инфекции заносятся из других органов. Дуоденит может симулировать симптомы язвенной болезни.
Второе место по распространенности занимают эрозивные и язвенные заболевания. Часто эти заболевания сочетаются с патологией печени, новообразованиями кишечника, болезнями дыхательной и сердечно-сосудистой систем, почек. Поэтому все больные, у которых были обнаружены эрозии желудка или двенадцатиперстной, подлежат тщательному обследованию.
Примерно 10% населения земного шара страдают от язвенной болезни. Язвенная болезнь кишки в основном провоцируется стрессовыми ситуациями, бактериальной инфекцией, курением, применением некоторых препаратов и неправильным питанием. Примерно у половины больных это заболевание имеет наследственный характер. Обострение болезни приходится на весенний период. Часто луковица двенадцатиперстной кишки имеет рубцовые изменения после заживления язвенного дефекта.
Заболевания опухолевой природы встречаются относительно редко. Это могут быть как злокачественные, так и доброкачественные новообразования. Риск развития болезни увеличивается с возрастом. Среди злокачественных опухолей первое место принадлежит саркоме. Преимущественная локализация — нисходящая часть органа. Основными факторами развития болезни являются диффузный полипоз, аденомы, наследственные заболевания кишечника и болезнь Крона. Доброкачественные опухоли могут быть множественными и одиночными. Часто при больших размерах они могут способствовать развитию осложнений болезни: кишечной непроходимости и кровотечений. Подтвердить или опровергнуть наличие болезни помогут специфические методы обследования.
Основные симптомы при заболеваниях.
- Все болезни данного органа сопровождаются болевым синдромом. При язве и эрозиях больного беспокоят «голодные боли», частые ночные приступы. Пик боли приходится на время после еды (спустя 2 часа). Больной отметит стихание боли после приема пищи. При язве луковицы кишки боль стихает после рвоты. Локализация боли: правое подреберье, эпигастрий, отдает в спину и правую руку. При язвенной болезни болевой синдром является главным в клинике.
- Кровотечения. Этот симптом присущ примерно 20% пациентов. Проявляется меленой (черным стулом), кровавой рвотой, рвотой цвета кофейной гущи. В анализе крови снижен гемоглобин, больной слабый и склонен к развитию коллаптоидных состояний.
- Диспептические расстройства. Больного беспокоят такие симптомы: изжога, жидкий стул или, наоборот, запоры.
- Повышение аппетита. Чаще этот симптом обусловлен желанием пациента заглушить «голодные боли».
- Заболевания кишечника сопровождаются раздражительностью, нарушением самочувствия, общими симптомами.
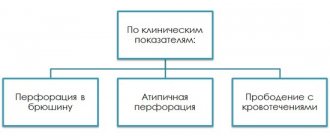
Болезни могут иметь следующие осложнения: кровотечения, перфорации органа, рубцовые деформации, сужение просвета, предраковые состояния, озлокачествление доброкачественных опухолей, реактивный панкреатит, заболевания печени и желчного пузыря.
Как проявляется частое заболевание: дуоденит (видео)
В основном, заболевания имеют благоприятный прогноз, за исключением некоторых осложненных ситуаций. Больные трудоспособны, но следует изменить род деятельности, если она связана со стрессовыми ситуациями, нарушением режима питания, большими физическими нагрузками.
Профилактика заболеваний этого отдела кишечника не представляет сложностей. Главным для больного является соблюдение режима питания, исключение некоторых продуктов из меню, отказ от вредных привычек. Болезни двенадцатиперстной кишки воспалительного и инфекционного происхождения имеют рецидивирующее течение.
Пациенты с болезнями двенадцатиперстной кишки находятся на постоянном диспансерном наблюдении, проходят противорецидивный курс лечения весной и осенью. При отсутствии должного режима и полноценного лечения все симптомы болезни возобновляются. Профилактический курс лечения следует проходить даже, если отсутствуют явные симптомы заболевания, раз в 3-5 лет.
Случай ультразвуковой диагностики мальтомы двенадцатиперстной кишки
УЗИ аппарат HS40
Лидер продаж в высоком классе.
Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Мальтома (В-клеточная MALT /mucous-associated lymphoid tissue/ лимфома низкой степени злокачественности) — опухоль, происходящая из лимфоидной ткани, ассоциированной со слизистой оболочкой, имеющая особую патоморфологию и течение, причиной чему являются хромосомные мутации, нарушающие структуру генов, регулирующих пролиферацию и апоптоз. Мальтомы относятся к неходжкинским лимфомам, встречающимся сравнительно редко. Между тем, в последние годы, возможно в связи с улучшением качества инструментальной диагностики, отмечено заметное увеличение заболеваемости неходжкинскими лимфомами. Так, в США заболеваемость всеми видами неходжкинских лимфом возросла с 1973 по 1989 год на 60%, и если в 1950 году она составляла 5,9 на 100 000 населения, то в 1989 году уже 13,7 [1]. Такого роста заболеваемости не отмечено ни по какому-либо другому онкологическому заболеванию.
Неходжкинские лимфомы поражают преимущественно лиц старше пятидесяти лет, хотя возрастные пределы колеблются в диапазоне от 20 до 80 лет, среди пациентов преобладают женщины. Зарегистрированы отдельные случаи заболевания и у детей.
Однако при большом разнообразии клинических вариантов неходжкинских лимфом особое место занимают экстранодальные проявления болезни, на долю которых приходится от 24 до 40,7% [1, 2, 3].
Органы желудочно-кишечного тракта являются наиболее распространенной экстранодальной локализацией неходжкинских лимфом: частота поражения достигает 20% от всех клинических форм болезни и 30-45% от ее экстранодальных проявлений. В патологический процесс чаще всего вовлекается желудок (от 40 до 75%), например, в сравнении с эпителиальными опухолями лимфомы желудка составляют от 1 до 5% всех злокачественных новообразований [1, 2, 4]. Гораздо реже неходжкинские лимфомы локализуются в пищеводе (1%), 12-перстной (5%), тонкой и толстой кишках.
Макроскопически половина лимфом желудочно-кишечного тракта представляет собой полиповидные образования, несколько реже — язвенные, и очень небольшая часть приходится на инфильтративные изъязвления. Нередко лимфомы обнаруживаются в качестве случайных находок при изучении биоптатов пациентов, страдающих эрозивным гастритом и другими доброкачественными заболеваниями желудка [5].
В последние годы возросший интерес к изучению первичных мальтом желудка обусловлен клиническим своеобразием и особенностями в терапевтических подходах.
В начале 90-х годов прошлого столетия установлена причинноследственная связь между микробом геликобактер пилори и развитаем первичной мальтомы желудка: инфицирование диагностируется более чем в 90% случаев [1]. В 1993 году установили, что геликобактер пилори является антигенным стимулом, запускающим каскад сложных В- и Т- клеточных иммунологических реакций, исходом которых является геликобактериндуцированная В-клеточная лимфопролиферация в слизистой оболочке желудка, трансформирующаяся в В-клеточную лимфому маргинальной зоны MALT-типа [7, 8]. Принято считать, что мальтома является крайним проявлением инфекции геликобактер пилори, выходящим за рамки естественного инфекционного процесса.
Клинические проявления первичной мальтомы желудка скудны. Основным симптомом является боль (94%) в эпигастральной области разной интенсивности, реже потеря массы (33%) тела и тошнота (12%) [4]. У большинства пациентов (99%) имеется длительный «гастроэнтерологический анамнез» (хронический гастрит, язвенная болезнь). Гастродуоденоскопия с множественной биопсией из разных отделов желудка и последующее цито- и гистологическое исследование, иммунофенотипирование — основные методы диагностики [4].
Описания случаев успешной ультразвуковой диагностики неходжкинских лимфом желудочно-кишечного тракта и в частности, мальтомы двенадцатиперстной кишки, в литературе нам не встретилось. Именно поэтому в настоящем сообщении хотим поделиться своим опытом.
Описание наблюдения
Пациент, 1941 г. р., страдающий ишемической болезнью сердца, стенокардией напряжения, ФК 2, пароксизмальной формой мерцательной аритмии, направлен участковым терапевтом на ежегодное диспансерное ультразвуковое исследование органов брюшной полости. Жалоб, характерных для заболеваний органов пищеварения, не предъявлял.
При осмотре:
состояние удовлетворительное. Нормального телосложения. Кожные покровы и видимые слизистые чистые, нормальной окраски. Дыхание везикулярное, хрипов нет. Тоны сердца приглушены. Пульс 80 ударов в 1 мин, ритмичный, удовлетворительного наполнения. Артериальное давление — 150/90 мм рт. ст. Язык влажный, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание не нарушено.
При ультразвуковом исследовании:
печень увеличена (переднезадний размер левой доли — 8,0 см, правой — 16,2 см), ткань повышенной эхогенности, диффузно-неоднородная. Портальная вена, внутри- и внепеченочные желчные протоки не расширены. Желчный пузырь средних размеров, стенка неравномерно утолщена до 0,4 см, уплотнена, содержимое однородное. Поджелудочная железа не увеличена, структура однородная, эхогенность повышена. В правом подреберье рядом с желчным пузырем, в проекции луковицы двенадцатиперстной кишки, определяется округлое образование размерами 7,8 х 5,2 х 5,8 см с центральной гиперэхогенной зоной, занимающей около 1/3 диаметра, и гипоэхогенной периферической частью (рис. 1). Селезенка нормальных размеров и структуры, селезеночная вена не расширена. Со стороны почек патологии не выявлено. Заключение: диффузные изменения печени и поджелудочной железы. Ультразвуковая картина объемного образования двенадцатиперстной кишки. Для уточнения диагноза рекомендовано проведение эзофагогастродеоденоскопии (ЭГДС) и рентгеноскопии желудка.
Рис. 1.
Эхографическая картина мальтомы.
Рентгеноскопия
, выполненная в тот же день, показала: акт глотания не нарушен. Пищевод и кардия свободно проходимы. Желудок обычно расположен, натощак пуст, нормотоничен. Складки слизистой прослеживаются во всех отделах, среднего калибра, несколько извиты. Подвижность желудка сохранена. Перистальтика равномерная. Эвакуация замедлена, возникла после продолжительного спазма. Луковица 12-перстной кишки повернута кзади, содержит слизь, по задней и латеральной ее стенкам определяются подушкообразные утолщенные складки слизистой, переходящие в нисходящий отдел 12-перстной кишки (рис. 2 а, б). Заключение: рентгенологическая картина гастрита, дуоденита с гиперплазией слизистой? Объемное образование двенадцатиперстной кишки?
Рис. 2.
Рентгенограмма луковицы и нисходящего отдела двенадцатиперстной кишки.
а)
Образование по задней стенке луковицы с четкими ровными контурами.
б)
При компрессии отмечаются дефекты по верхней и нижней стенкам кишки.
При эндоскопическом исследовании
, проведенном сутками позже, установлено: пищевод не изменен, кардия смыкается полностью. Слизистая желудка розовая, слегка отечная, складки продольные, эластичные, расправляются. Перистальтика вялая. Привратник и луковица двенадцатиперстной кишки деформированы, по малой кривизне последней определяется отдавление, бугристость слизистой с легким налетом фибрина, при биопсии кровоточивость повышена, ткань ригидная, плотная, не смещаемая. В постбульбарных отделах слизистая отечна. Заключение: выраженная деформация луковицы двенадцатиперстной кишки; опухоль двенадцатиперстной кишки; нельзя исключить прорастание извне.
Для уточнения распространенности опухолевого процесса была проведена магнитно-резонансная томография
органов брюшной полости и забрюшинного пространства: на серии МР-томограмм печень незначительно увеличена (нижний край правой доли достигает нижнего полюса правой почки), однородной структуры. Сосуды печени и желчные протоки не расширены. Двенадцатиперстная кишка представлена в виде объемного образования (расположена между головкой поджелудочной железы и печенью) по длиннику до 70 мм с четкими бугристыми контурами, без видимого прорастания головки поджелудочной железы, с неравномерно утолщенными стенками (толщина стенок варьирует от 23 мм до 40-45 мм) и суженным деформированным просветом. Поджелудочная железа не увеличена, с четкими контурами, без видимых патологических изменений, гомогенной структуры. Селезенка не увеличена. Признаков увеличения лимфатических узлов не отмечено. Заключение: МРТ — картина объемного образования двенадцатиперстной кишки (лейомиома?).
В полученном при биопсии
материале наблюдалась следующая картина: в первом препарате — микрофрагмент слизистой двенадцатиперстной кишки с густо диффузной инфильтрацией стромы, лимфоидными элементами мелких размеров типа зрелых лимфоцитов и пролимфоцитов, среди которых встречаются единичные клетки средних размеров. Строма с очагами склероза и гиалиноза. Слизистая в окружающих отделах с умеренно выраженным активным воспалением. Во втором микрофрагменте слизистой двенадцатиперстной кишки имела место полиповидная гиперплазия и признаки выраженного активного хронического воспаления. Заключение: гистологическая картина диффузной лимфомы.
Иммуноморфологическое исследование
позволило сделать заключение о наличии В-клеточной лимфомы с поражением слизистой двенадцатиперстной кишки. В изученных мазках клеточный состав соответствовал лимфоме из мелких клеток, вероятнее всего MALT-лимфоме.
Заключение
Настоящее наблюдение доказывает, что эхография позволяет при скрининговом обследовании верхних отделов пищеварительного тракта достоверно выявлять его объемные образования, определяя дальнейший план обследования.
В отличие от эндоскопического, являющегося «золотым стандартом» диагностики заболеваний желудочно-кишечного тракта, методы лучевой диагностики, помимо выявления первичного очага, позволяют визуализировать окружающие ткани, определить органную принадлежность опухоли, уточнить распространенность процесса. Вместе с тем приоритет при проведении скрининговых обследований должен быть отдан безвредному, не обременительному, не имеющему противопоказаний ультразвуковому методу.
Литература
- Аруин Л.И., Капуллер Л.Л., Исаков В. А. Морфологическая диагностика болезней желудка и кишечника. М., 1998. С. 232-245.
- Москаленко О. А., Османов Д. Ш., Пробатова Н.А. и соавт. Первичные MALT-лимфомы желудка у больных пожилого возраста // Современная онкология, 2000. N 4. С. 146-151.
- Sutcliffe S.B.Gospodarowicz M.K. // Haematological Oncology Cambrige, Cambrige University Press, 1992. Pp. 189-222.
- Поддубная И.В. Клиническая гематология // Под. ред. М.А. Волковой. М.: «Медицина», 2001. С. 336-375.
- Taal B.G., Boot H., van-Heerde P. et al. Primary non-Hodgkin lymphoma of the stomach: endoscopic pattern and prognosis in low versus high grade malignancy in relation to the MALT concept // GUT, 1996. N 39. Pp. 556-561.
- Harris N.L., Jaffe E.F., Diebold ]. et al. // Annals of Oncology. 1999. N 10. Pp. 1419-1432.
- Isaacson P.G. //Annals Oncology. 1995. N 6. Pp. 319-320.
- Morgner A., Alpen B., Thiede C. et al. // GUT. 2002. N 3. Pp. 204-205.
УЗИ аппарат HS40
Лидер продаж в высоком классе.
Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.