Прободная язва двенадцатиперстной кишки занимает последнее место среди хирургических заболеваний. Осложнения после этого недуга могут быть губительными. У 10–12% больных на язву развивается перфорация. Наиболее часто патология диагностируется у мужчин, нежели у женщин. По статистическим данным, перфорация в 12-перстной кишке встречается больше у молодых людей, а в желудке она формируется в пожилом возрасте.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
Этиология
Шанс развития недуга возможен в том случае, если у человека диагностирована хроническая стадия язвы или были приступы острой формы. Прободная язва 12-перстной кишки также может формироваться по таким причинам:
- воспаления возле очага повреждения;
- переедания;
- повышенный уровень соляной кислоты;
- употребление запрещённой еды и алкоголя;
- усердные физические нагрузки.
В результате современных исследований доктора определили, что причиной развития болезни выступает бактерия Хеликобактер пилори. На формирование прободной язвы непосредственно влияют и те факторы, которые становятся причиной развития обычной язвенной болезни:
- ухудшение иммунитета;
- стрессы;
- нарушение сна;
- приём запрещённых или тяжёлых препаратов;
- курение и алкоголь;
- несбалансированное питание;
- наследственность;
- наличие прочих недугов ЖКТ.
Причины возникновения патологии
Факторов, провоцирующих развитие этого недуга, такое множество, что иногда после того, как прободение началось, и его благополучно купировали, выяснить, какая именно предпосылка вызвала патологию, не удается. Такие случаи чаще всего отмечаются у пациентов молодого возраста.
Основная предпосылка, из-за которой возникает прободная язва 12-перстной кишки это хеликобактерная бактерия. Также принято считать, что она может быть вызвана следующими факторами:
- Попадание инородного предмета на слизистую ДПК или желудка и наносящее механическое повреждение.
- Нарушения в диете – питание в острой фазе развития язвенной болезни двенадцатиперстной кишки и желудка копчеными, острыми, жирными или жареными блюдами.
- Развитие сопутствующих патологий органов ЖКТ, оказывающих косвенное влияние на состояние язвенной болезни.
- Отравление химическими веществами или ожог ими слизистой пищеварительных органов.
- Травма живота.
- Инфекционное заражение органов ЖКТ.
- Злоупотребление алкоголем при наличии в анамнезе язвенной патологии хронической формы.
- Неумеренное употребление некоторых лекарственных средств, обычно это нестероидные противовоспалительные препараты.
- Неадекватное лечение или его отсутствие при острой или хронической форме язвенной болезни.
- Наличие таких заболеваний, как диабет, рак, СПИД или аутоиммунных болезней.
В самых редких случаях спровоцировать развитие язвы двенадцатиперстной кишки может физическое перенапряжение брюшной полости. Оно обычно возникает при поднятии чрезмерных тяжестей.
Классификация
Клиницисты определили, что прободение язвы двенадцатиперстной кишки может проявляться в разных формах в зависимости от критериев оценки недуга. По этиологическому признаку существует перфорация:
- хронической патологии;
- острого недуга;
- при опухолевом поражении стенок полого органа;
- при паразитарном недуге;
- из-за сбоя в кровообращении.
Формироваться язвы могут в:
- желудке;
- 12-перстной кишке;
По клиническим показателям разделяют такие формы недуга:
- перфорация в брюшину;
- атипичная перфорация;
- прободение с кровотечениями.
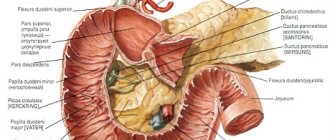
Классификация прободной язвы двенадцатиперстной кишки
Клиницисты также определили, что у патологии есть несколько фаз прогрессирования:
- первичный шок;
- обсеменение микроорганизмами и развитие бактериального перитонита;
- системная воспалительная реакция;
- тяжёлый абдоминальный сепсис с гнойным перитонитом.
Лечение прободной язвы
Пациенту с прободной язвой требуется неотложная медицинская помощь. Если больной обратится к врачам на первой стадии, то им, скорее всего, удастся сохранить 12-перстную кишку. Возможно ушивание язвы или удаление участка кишки с язвенным дефектом.
Чтобы не допустить перфорации, человеку с язвой 12-перстной кишки нужно придерживаться определённых рекомендаций по образу жизни: соблюдать диету, исключить вредные привычки, стараться избегать стресса и т.д. Больному также необходимо периодически проверять свой желудочно-кишечный тракт с помощью гастро- и колоноскопии, чтобы контролировать заболевание.
Для лечения язвы можно использовать гастропротектор на основе ребамипида (ребагит). Этот препарат хорошо показал себя в деле восстановления слизистой оболочки желудочно-кишечного тракта. Для уменьшения давления в желудке и кишечнике рекомендую прокинетик (итомед), который восстанавливает нормальную моторику органов пищеварения.
Берегите себя и будьте здоровы!
Автор: Сергей Вялов – врач-гастроэнтеролог в GMS Clinic, к.м.н. Член Американской гастроэнтерологической ассоциации (AGA) и Российской гастроэнтерологической ассоциации (РГА), член Европейского общества изучения печени (EASL), член Российского общества по изучению печени (РОПИП). Проходил обучение и работал в клинике Charite (Германия).
, за сегодня 1
Симптоматика
Во время типичной формы хода недуга у больного можно обнаружить попадание содержимого двенадцатиперстной кишки в брюшину. Симптоматика патологии бывает разной в зависимости от периода развития болезни. В момент химического перитонита, который длится до 6 часов, патология в двенадцатиперстной кишке имеет такие симптомы:
- острые болевые ощущения в районе пупка и под правым ребром, могут быть боли с левой стороны живота и предплечья из-за перфорации передней стенки органа;
- редкая рвота;
- сниженное давление в артериях;
- учащённое дыхание;
- бледная кожа;
- повышенное выделение пота;
- в брюшине скапливаются газы.
Следующая стадия развития — бактериальный перитонит. Он начинается через 6 часов после формирования прободений. На этом этапе недуг характеризуется такими признаками:
- мышцы живота расслабляются;
- дыхание более глубокое;
- утихает боль;
- повышается температура;
- учащается пульс;
- образование большого количества газов;
- сухая ротовая полость с серым налётом.
Больной в этом состоянии может испытывать эйфорию и облегчение, становится немного раздражительным, желает остаться наедине. Если на этом этапе не начато лечение, тогда в организме развивается третья стадия, которая отличается особой сложностью.
Стадия острой интоксикации во время прободения язвы 12-перстной кишки характеризуется тяжёлыми симптомами. В этот момент больной жалуется на сильную рвоту и обезвоживание организма. Также добавляются такие симптомы:
- сухая кожа;
- перепады температуры;
- учащённый пульс;
- высокое давление в артериях;
- вялость;
- замедленная реакция;
- увеличивается живот из-за скопления газов и жидкости;
- сбой в нарушении мочевыделения.
Этапы развития прободной язвы
Прободная язва проходит три этапа развития в течение 24 часов. Конечно, лучше всего, если пациент обратится за медицинской помощью во время первой фазы – этот период считается наиболее благоприятным для хирургической операции. Да, перфорацию можно устранить только при помощи оперативного вмешательства.
Этапы перфорации:
- Острый живот. У больного появляется сильная боль в животе. Они сохраняется на протяжении 6-8 часов. Сначала пульс редкий, но постепенно он учащается. Артериальное давление в первые часы снижено, но потом нормализуется. Пациент дышит часто и не глубоко, чтобы не провоцировать усиление боли.
- Мнимое благополучие. Это самый длительный и самый опасный период. Врачи ещё называют этот этап предательским. Симптомы пропадают (за исключением вздутия живота) на 12 часов. Из-за того, что боль пропадает, больные успокаиваются и откладывают с вызовом скорой. Примерно через 6 часов после начала ремиссии начинает подниматься температура тела.
- Перитонит. Пища, попадающая в брюшную полость, вызывает сильное воспаление. Подскакивает температура, снова появляется сильная боль. Если больному быстро не помочь, он может скончаться.
Диагностика
Чтобы установить правильный диагноз доктор должен хорошо осмотреть кишечник, желудок и проанализировать работу всего ЖКТ. Для установления заболевания нужно провести лабораторное и инструментальное исследование.
В первую очередь врач должен осмотреть пациента. Патология характеризуется резким началом болей. При диагностировании недуга важно знать, были ли у больного ранние заболевания ЖКТ, например, язвенный анамнез или гастрит. Во время пальпации доктор может предположительно оценить состояние больного. Для точной постановки диагноза используют такие диагностические методы:
- рентген;
- УЗИ;
- эндоскопическое обследование;
- ЭКГ;
- лапароскопия.
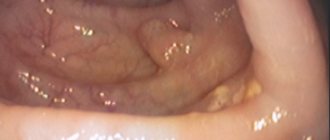
Эндоскопия двенадцатиперстной кишки
Также больному нужно обязательно сдать ряд анализов для лабораторного исследования. В рамках этого обследования пациент должен сдать кровь на общий и биохимический анализ.
Доктору нужно тщательно проанализировать все результаты, так как по симптоматике заболевание может быть похоже на: прободение гастродуоденальной язвы, плеврит, пневмонию, почечные колики или другие недуги.
Лечение
Для лечения перфоративной части 12-перстной кишки медики чаще всего прибегают к радикальным мерам — операции. Хирургическое вмешательство при таком типе патологии может быть разных видов, все зависит от степени недуга. Доктор может назначить больному одну из таких операций:
- зашивание прободного отверстия;
- пластика;
- ваготомия;
- резекция желудка.
Наиболее часто на практике доктора назначают больному зашивание прободной язвы. Основная цель такого вмешательства — спасти жизнь пациенту.
Терапию при помощи стволовой ваготомии и пилоропластики хирурги могут делать в том случае, если в пилорическом отделе желудка развилась язва, начались кровотечения и стеноз. Если не предоставить оперативную помощь, то пациент может умереть.
Прободная язва двенадцатиперстной кишки нуждается в качественном лечении и в диете после операции. Чтобы увеличить шансы выздоровления и снизить возможность повторного воспаления недуга пациенту нужно придерживаться всех рекомендаций доктора. В первый период после операции больному назначается строгая диета, которая может продолжаться до полугода. Усложнение рациона происходит постепенно.
В послеоперационный период пациенту следует придерживаться таких принципов диеты:
- есть не меньше 6 раз в сутки;
- все блюда должны быть жидкими и лёгкими;
- ингредиенты должны быть приготовлены на пару или хорошо проварены;
- ограничить употребление соли;
- уменьшить в рационе сладость и жидкость.
На второй день после хирургического вмешательства больному разрешено пить минеральную воду, кисели из фруктов, некрепкий и немного сладкий чай. После ещё нескольких суток можно разнообразить рацион протёртыми супами, кашами из круп, вегетарианскими первыми блюдами из моркови, тыквы, кабачка, картошки или свеклы. Можно также употреблять яйца и суфле из творога, приготовленное на паровой бане.
Диета в ранний послеоперационный период
После 10-дневной жёсткой диеты после операции больному разрешается постепенно вводить в меню:
- котлеты, фрикадельки и зразы из мяса и рыбы нежирного типа, которые приготовлены на пару;
- сырники, пудинг, запеканку из творога;
- свежий измельчённый творог;
- молоко и не кислые молочные изделия.
Спустя месяц можно разнообразить меню сушёными хлебобулочными изделиями. А через два — добавлять в блюда сметану и пить кефир.
При этом диета после прободной язвы двенадцатиперстной кишки подразумевает под собой некоторые ограничения в еде:
- жирные продукты, бульоны;
- дрожжевая выпечка;
- блюда с острыми, копчёными или солёными ингредиентами;
- копчёные изделия;
- консервы;
- грибы;
- бобовые;
- маринады;
- соусы;
- варенье и мёд;
- шоколад, какао и мороженое;
- алкоголь.
В процессе улучшения состояния больного, ему разрешается разнообразить рацион новыми блюдами из мяса, овощей, круп и молочной продукции. Полностью исключить нужно все консервированные, острые и копчёные продукты.
В медицинской практике есть традиционный способ, которым пользуются в экстренных случаях, когда операцию невозможно проводить по объективным причинам. При этом раскладе медики пользуются таким методом терапии:
- вводят трансназальный желудочный зонд для освобождения желудка от содержимого;
- проводят инфузионную терапию;
- назначается лечение антибиотиками.
Прогноз
В течение последних лет количество смертей во время оперативного вмешательства снизилось и составляет максимум 7% от всех пациентов. Эта цифра зависит не только от состояния больного, но и его возраста, и правильности выбранного метода операции.
В послеоперационный период количество смертельных исходов также возможно. В течение первых 6 часов может умереть максимум 4% больных. Основная масса летальных случаев выпадает на следующие 24 часа после операции. За это время может умереть до 40% пациентов.