Почему удаляется именно половина кишечника?
Почему даже при небольшой по размерам злокачественной опухоли, расположенной далеко от средней линии ободочной кишки, принято удалять всю половину кишечника? Почему недостаточно резецировать только участок с опухолью?
Это объясняется несколькими причинами:
Особенностями кровоснабжения. Правая и левая половины толстого кишечника кровоснабжаются разными ветвями: правая половина – из верхней брыжеечной артерии, левая половина – из нижней брыжеечной. При перевязке одной из ветвей из кровоснабжения выключается вся половина кишечника.- Кишечный анастомоз будет максимально надежным при формировании его на участке с подвижным отделом толстой кишки, покрытым со всех сторон брюшиной. Таким участком является поперечно-ободочная кишка. А восходящий и нисходящий отделы толстого кишечника брюшиной покрыты не полностью.
- При раке необходимо максимальное удаление регионарных лимфоузлов единым блоком с опухолью. Лимфоузлы находятся в брыжейке по ходу кровеносных сосудов, а также в забрюшинной клетчатке.
Диета после гемиколэктомии справа
Последствия радикальных операций на толстой кишке
резко снижают качество жизни пациентов. И если синдрому короткой тонкой кишки уделялось и уделяется достаточно много внимания, то последствия гемиколэктомий, проктоколэктомий с реконструкцией стали вновь привлекать внимание специалистов в последние годы. Тем не менее, радикализм колэктомии ставит перед хирургом, а в отдаленном периоде и перед терапевтом, гастроэнтерологом, нутрициологом сложную задачу обеспечения функциональной адаптации кишечника. Решение этой задачи базируется на физиологических и патофизиологических особенностях различных отделов толстого кишечника.
Известно, что ободочная кишка
выполняет главным образом накопительную и резервуарную функции, пищеварение в ней практически отсутствует. Это калообразующий орган, участвующий не только в формировании, но и в эвакуации каловых масс, а также в процессах всасывания воды, электролитов, некоторых витаминов и даже в определенной степени глюкозы и аминокислот. Известно также, что из общего количества выпитой и секретированной жидкости (1,5 л слюны, 2,5 л желудочного сока, 0,5 л желчи, 1,5 л панкреатического секрета, 1,0 л кишечного «сока») в ободочную кишку попадает в среднем 1,5—2,0 л, но лишь 100,0—150,0 мл выделяется с калом, остальной объем всасывается в ней.
При этом слепая и восходящая кишки
всасывают еще и жидкость, и электролиты, витамины, а также утилизируют случайно попавшие из тонкой кишки фрагменты белка, клетчатку.
Поперечно-ободочная кишка
выполняет главным образом транспорт кишечного содержимого и лишь частично участвует в регуляции водно-электролитного обмена.
Однако большинство хирургов
на основе анализа качества жизни пациентов при сохранении и удалении илеоцекального угла все же придерживаются позиции, что этот отдел функционально значим как регулятор моторной активности и как заслонка от транслокации кишечной микрофлоры в проксимальном направлении, что он принимает участие во всасывании и обмене прежде всего витамина В12.
Левая половина ободочной кишки
, особенно сигмовидная кишка, выполняет резервуарную (накопительную) функцию.
Долгое время считалось, что это и есть все основные функции толстой кишки
. Однако при анализе последствий обширных резекций толстой кишки и колэктомий, уровня резекций выявляются весьма специфические изменения как в культе толстой кишки, так и в других органах и системах, функционально взаимосвязанных с толстой кишкой (П.К. Климов). Качество жизни большинства пациентов, перенесших обширные резекции различных участков толстой кишки, существенно страдает не только от нарушений, связанных с калообразованием и дизэлектролитемиями, но и от патологических изменений в межуточном обмене, постепенно развивающихся в соответствующих органах.
Поэтому при уточнении программы метаболической
(в т.ч. нутритивной) коррекции особое внимание следует уделять лимитирующим органам (печени с ее уникальной дезинтоксикационной функцией, почкам, возможностям верхних отделов пищеварительного канала по обеспечению достаточной перевариваемости и усвояемости вводимых трансинтестинально рационов и др.). Определяющими же
моментами
в патогенезе возникающих метаболических нарушений, несомненно, служат выпадения функций отрезков толстой кишки или всей ее поверхности в целом.
Следует отметить, что одним из патогенетически значимых компонентов развития последствий после гемиколэктомий
является транслокация микроорганизмов, которые в наиболее значительных количествах и разнообразии представлены в толстой кишке.
Кроме того, в толстой кишке микробная флора
обеспечивает переваривание пищевых волокон, клетчатки, которая не усваивается в вышележащих отделах. Этот процесс напрямую участвует в дополнительном энергообеспечении за счет продуктов, синтезируемых толстокишечной микрофлорой (короткоцепочечных жирных кислот — КЦЖК) в процессе ее жизнедеятельности (усвоения ею клетчатки).
Он также принимает участие во всасывании воды, натрия, хлора, кальция, магния.
Адекватная дезинтоксикационная функция толстой кишки
также в определенной степени связана с возможностями микробиоты. Другой механизм дезинтоксикации, связанный с микрофлорой толстой кишки, связан с преобразованием билирубина в уробилиноген, который частично всасывается и экскретируется с мочой, а частично тоже выводится с калом.
Локально КЦЖК
принимают также участие в регуляции кишечной моторики, что видно на выполненных в ЦНИИГ электромиограммах желудочно-кишечного тракта, позволяющих не только оценить состояние двигательной функции различных отделов кишечника, но и сопоставить, в частности, моторику толстой кишки с сократительной активностью желчного пузыря у больных с право- и левосторонними гемиколэктомиями.
У больных с последствиями левосторонней гемиколэктомии
, как правило, наблюдаются выраженное снижение массы тела, боли по ходу толстой кишки и запоры. Это сопоставимо с характеристиками электромиографических кривых холедоха и культи толстой кишки.
У больных с левосторонней гемиколэктомией
, как правило, отмечается гипомоторная дискинезия толстой кишки (амплитуда 0,11±0,02 мВ, частота 4,0±0,6 в мин.). После лечения с применением корригирующей питательной смеси для энтерального введения электрическая и двигательная активность толстой кишки имеет тенденцию к восстановлению (амплитуда электрической волны возрастает примерно до 0,2 + 0,02 мВ, частота — до 6,3 + 0,6 отражений в мин.). У больных с
правосторонней гемиколэктомией
чаще наблюдаются боли в параумбиликальной области, весьма значительное снижение массы тела, диарея.
У больных с правосторонней гемиколэктомией
(выполненной по поводу осложненной болезни Крона) моторная активность гладких мышц билиарного тракта повышена, как, впрочем, и двигательная активность мускулатуры толстой кишки .
Электромиографически
: гипермоторная дискинезия толстой кишки с частотой ритма 14,5 ± 1,5 в мин (58,6%) и амплитудой электромиографической кривой 0,17 ± 0,02 мВ.
Лечение пре- и пробиотиками
в сочетании с мукофальком приводило к снижению частоты медленных волн электромиографической активности (ЭМА) до 6,0 ± 0,7 в минуту; амплитуда составляла 0,22 ± 0,04 мВ.
Таким образом, электромиографические изменения
могут использоваться для уточнения особенностей моторики кишечника после обширных операций на толстой кишке и показаний к выбору тактики энтеральной коррекции ее двигательной активности и общей белково-энергетической недостаточности.
Поэтому роль толстокишечной микробиоты
также отражается на липидном обмене, что при колэктомиях и обширных толстокишечных резекциях проявляется липидным дистресс-синдромом.
Иными словами, при нарушениях активности толстокишечной микробиоты
можно ожидать: — нарушения абсорбции холестерина из кишечника; — нарушения транзита холестерина по желудочно-кишечному тракту; — нарушения трансформации холестерина в нейтральные стерины и конечные продукты; — нарушения трансформации холестерина в желчные кислоты и стероидные гормоны; — повышения синтеза холестерина микроорганизмами; — повышения синтеза холестерина клетками органов человека.
При выборе тактики сипинговой и парентерально-энтеральной коррекции
у больных с обширными толстокишечными резекциями важно обратить внимание на возможный витаминный дефицит, т.к. другая важная метаболическая функция кишечной микрофлоры — синтез витаминов (особенно групп В и К).
Витамин К
, как известно, необходим организму для кальцийсвязывающих белков, обеспечивающих функционирование свертывающей системы крови, нейромышечной передачи, структуры костей и др. Он представлен комплексом химических соединений, таких как витамин К1 — филохинон (растительного происхождения), витамин К2 — группа менахинонов, — синтезирующихся более тонкокишечной микрофлорой и др. Однако и при отсутствии значительных участков толстой кишки рядом авторов отмечены проявления недостаточности этих витаминов. Дело в том, что для нормальной жизнедеятельности самих
бактерий
толстой кишки также нужны витамины, которые некоторые бактерии синтезируют сами.
Выбирая состав для алиментации рассматриваемого контингента
, целесообразно обращать внимание на состояние микробиоты в толстокишечной культе, корригируя ее активность, например, пребиотиками (в т.ч. готовыми промышленными составами для нутритивной поддержки).
Таким образом, определяя тактику нутритивной поддержки
при последствиях постколэктомического синдрома или последствиях обширных резекций толстой кишки, в первую очередь необходимо уточнить уровень и объем резекции, особенности клинических проявлений ее последствий, степень функциональной сохранности и выраженность приспособительных реакций.
Удаление всей ободочной кишки
, как правило, клинически проявляется признаками некомпенсированных нарушений водно-электролитного, белково-энергетического балансов, выпадением функций регуляторных гормонов, источником которых служит в том числе ободочная кишка: энтероглюкагон, пептид YY, нейротензин, частично мотилин (Мо-клетки).
Предварительная подготовка к операции
Гемиколэктомия при раке кишечника относится к радикальным операциям, проводимым по жизненным показаниям. Она не проводится пациентам с множественными отдаленными метастазами. Абсолютными противопоказаниями также является:
- Общее тяжелое состояние.
- Декомпенсация сердечной недостаточности.
- Тяжелая форма сахарного диабета с множественными осложнениями.
- Почечная и печеночная недостаточность.
- Острое инфекционное заболевание.
При подготовке к операции назначается определенный объем обследования:
- Анализы крови общий и биохимический.
- Анализ мочи.
- Исследование свертывающей системы.
- Исследование электролитного баланса.
- Маркеры инфекционных заболеваний (ВИЧ, гепатиты, сифилис).
- Рентгенография органов грудной клетки.
- УЗИ или КТ органов брюшной полости.
- Осмотр терапевта и специалистов по профилю при наличии хронического заболевания.
Анемия, истощение, нарушение водно-солевого обмена часто сопровождают онкопатологию. Однако эти состояния не являются противопоказанием к гемиколэктомии. Они могут быть откорректированы в ходе предоперационной подготовки. Это несколько отсрочит операцию, но позволит подойти к ней с минимальным риском послеоперационных осложнений.
Таким пациентам может быть проведено переливание крови или эритроцитарной массы при анемии, переливание солевых растворов при электролитном дисбалансе, плазмы и растворов аминокислот при истощении и гипоальбуминемии. Назначаются также метаболические препараты, улучшающие обменные процессы в тканях.
При наличии признаков нарушения сердечной деятельности проводится лечение для улучшения гемодинамики (назначаются сердечные гликозиды при сердечной недостаточности, антиаритмические препараты для коррекции аритмии, гипотензивные препараты для нормализации АД).
Пациенты с сахарным диабетом осматриваются эндокринологом, подбираются схемы инсулинотерапии, максимально удобные для коррекции уровня сахара в послеоперационном периоде.
Необходима также максимально возможная компенсация дыхательной недостаточности у больных с ХОБЛ. Настоятельно рекомендуется отказ от курения.
Мужчины с аденомой предстательной железы осматриваются урологом.
При наличии варикозно расширенных вен или тромбофлебита в анамнезе необходимо эластичное бинтование конечностей перед операцией.
Питание больных перед гемиколэктомией должно быть полноценным и состоять из продуктов, содержащих легкоусвояемые белки и витамины (отварное мясо, протертые супы, творог, яйца, фруктовые и овощные пюре, соки). Не допускаются продукты с высоким содержанием клетчатки (сырые овощи и фрукты, бобовые, черный хлеб, орехи).
Необходима также психологическая подготовка, пациенту разъясняется суть операции, возможные осложнения, правила поведения в послеоперационном периоде. Больной также должен потренироваться отправлять свои физиологические надобности в лежачем положении.
Накануне операции
Очень важный момент при подготовке любых операций на кишечнике – это очищение его накануне операции от содержимого, а также подавление патогенных микробов.
В разных клиниках применяются разные схемы предоперационной подготовки кишечника. Обычно за два дня до назначенной операции назначается солевое слабительное (раствор сульфата магния) несколько раз в день, только жидкая пища, вечером – очистительная клизма.
В день накануне операции разрешается только легкий завтрак, солевое слабительное 2 раза или лаваж кишечника. Лаваж – это более современный метод очищения кишечника, достаточно эффективный и удобный. Суть его заключается в приеме накануне операции 3-4 литров специального сбалансированного осмотического раствора. Основой для раствора являются такие препараты, как Макрогол, Фортранс, Колайт, Голитель. Они выпускаются в пакетах, предназначенных для разведения водой.
Кроме этого, накануне операции пациенту дается однократно или несколько раз в день невсасывающийся антибиотик для подавления кишечной микрофлоры – неомицин, канамицин, эритромицин.
Некоторые клиники практикуют внутривенное введение антибиотика за 1 час до начала операции (цефокситин или метронидазол).
В день операции нельзя есть и пить.
Как подготовиться к предстоящему хирургическому вмешательству
Фортранс
Во избежание развития воспалительных процессов, которые могут появляться в ходе гемиколэктомии, а также в ранний послеоперационный период рекомендуется полностью очистить полость кишечника от содержимого. Какой препарат для очистки кишечника перед операцией эффективен? Можно посоветовать применение препарата «Фортранс», который используют за сутки перед началом хирургического вмешательства.
Данное средство полностью помогает эвакуировать кишечное содержимое и значительно снизить риск инфицирования больных в ходе вмешательства. Также рекомендуется прием «Фортранса» перед колоноскопией (обследование толстого кишечника с использованием специального зонда).
Ход операции
Операция гемиколэктомия проводится под общей анестезией. Обычно это интубационный наркоз с применением миорелаксантов.
1. Разрез. Проводится срединный разрез или боковой право- или левосторонний параректальный. Разрез должен обеспечивать максимальный доступ к операцинному полю и по возможности, не нарушать функцию брюшного пресса.
2. Ревизия брюшной полости. Определяется операбельность, наличие другой патологии в брюшной полости, наличие метастазов, объем резекции.
3. Мобилизация кишечника.
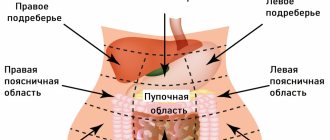
При правосторонней гемиколэктомии мобилизуется часть подвздошной кишки (длиной 10-15 см), слепая, восходящая ободочная и поперечно-ободочная кишка (правая ее половина). Мобилизовать кишку – это значит выключить ее из кровоснабжения путем перевязки сосудов и придать ей подвижность путем пересечения брыжейки и тупого отделения от забрюшинной клетчатки на местах, не покрытых брюшиной.
на рисунке слева: правосторонняя гемиколэктомия, на рисунке справа: левосторонняя гемиколэктомия
При левосторонней гемиколэктомии аналогичная операция проводится с поперечно-ободочной кишкой, нисходящей ободочной и сигмовидной кишкой. Пересекается также правая кишечно-диафрагмальная связка для беспрепятственного низведения правой половины толстой кишки и создания анастомоза.
4. Непосредственно резекция. На поперечно-ободочную кишку накладывается два зажима, между которыми кишка пересекается. Резецируемая часть толстой кишки выводится в рану и удаляется единым блоком с брыжейкой, частью большого сальника, забрюшинной клетчаткой и региональными лимфоузлами. Пересеченные концы кишки обрабатываются антисептиком.
5. Создание анастомоза. При правосторонней гемиколэктомии накладывается анастомоз между подвздошной кишкой и поперечно-ободочной кишкой по типу «бок в бок» или «конец в бок». При удалении левой половины кишки накладывается анастомоз между поперечно-ободочной и сигмовидной кишкой «конец в конец». Стенки кишечника при этом сшиваются двухрядным или трехрядным швом или же специальным сшивающим аппаратом.
6. На месте анастомоза устанавливается дренаж. Рана ушивается.
Не всегда удается операцию провести одномоментно. У тяжелых и ослабленных больных, особенно при проведении левосторонней гемиколэктомии, часто накладывается разгрузочная цекостома (искусственный свищ сигмовидной кишки) или колостома. Это необходимо для отведения кишечного содержимого наружу, чтобы уменьшить нагрузку на анастомоз. После заживления анастомоза колостома ушивается.
При раке, осложненном кишечной непроходимостью, выполняется трехмоментная операция: 1-й этап – наложение разгрузочной колостомы, 2-й этап – гемиколэктомия после подготовки, 3-й этап – ушивание колостомы.
Гемиколэктомия — операция по удалению части толстой кишки
Гемиколэктомия – это операция, при которой иссекается половина толстой кишки. Наиболее часто метод применяют для удаления неоперабельных раковых опухолей, но гемиколэктомия имеет и другие показания. Иссечению может подлежать как правая, так и левая часть органа.
Показания
Операция является радикальной и назначается в случае, если патологические процессы представляют угрозу для жизни пациента. К прямым показаниям относятся:
- злокачественные опухоли кишечника;
- заворот толстой кишки;
- непроходимость органа;
- колит ишемический или язвенный;
- перфорация стенок толстого кишечника;
- необратимые нарушения кровообращения;
- полипоз;
- осложненная болезнь Крона.
Противопоказания
Проведение операции нецелесообразно при:
- общем неудовлетворительном состоянии пациента;
- сердечной, почечной и печеночной недостаточности;
- сахарном диабете;
- острых инфекционных заболеваниях и процессах;
- прорастании метастаз в соседние органы и ткани.
ВНИМАНИЕ! Ургентная гемиколэктомия, назначенная по жизненным показаниям, не имеет абсолютных противопоказаний.
Подготовка
Во время подготовительного этапа больной должен сдать:
- общий анализ мочи и крови;
- биохимический анализ крови;
- коагулограмму;
- пробы на ВИЧ, сифилис и гепатиты;
- рентгенографию органов грудного отдела;
- УЗИ или КТ органов брюшной полости.
В обязательном порядке необходимо пройти осмотр у терапевта и профильных специалистов, если есть другие хронические заболевания.
Пациенты со злокачественными опухолями проходят терапию, в ходе которой корректируется состояние анемии, нарушение водно-солевого баланса и общее истощение организма.
Положительной динамики врачи добиваются за счет переливания крови, введения солевых растворов, плазмы и аминокислотных составов и назначения метаболических средств.
Это занимает дополнительное время, но позволяет минимизировать риск развития осложнений.
Пациентам с нарушением проходимости вен и варикозом перед операцией туго бинтуют ноги.
Некоторое время до проведения гемиколэктомии больной соблюдает специальную диету. В рацион вводятся легкоусвояемые белковые продукты. Прием продуктов с большим содержанием клетчатки запрещен.
Подготовка накануне процедуры
Очень важно правильно очистить кишечник перед операцией. За двое суток до хирургического вмешательства больной переходит на жидкую пищу и принимает слабительное на солевой основе. В вечернее время пациенту ставят очищающую клизму.
Последний прием пищи накануне процедуры – завтрак. После этого показан двухкратный прием слабительного и клизма.
Для угнетения активности патогенных бактерий, присутствующих в микрофлоре кишечника, накануне операции больной принимает невсасывающиеся антибиотики.
ВНИМАНИЕ! В день операции запрещена не только еда, но и питье.
Техника выполнения при открытом доступе
Гемиколэктомия проводится открытым и лапароскопическим способом, т. е. инструменты вводятся в рабочую область через небольшие проколы на коже.
При открытом доступе на передней части брюшной стенки формируют надрез — срединный или право/лево-сторонний. Разрез не должен нарушать функции мышц пресса, но при этом он должен обеспечить свободный доступ к органу.
После осмотра кишечника на предмет объема и локализации патологии, врач приступает к мобилизации толстого кишечника. Сосуды, сообщенные с иссекаемой частью органа, перевязывают или прижигают. Брыжейку и прилегающую к стенкам органа клетчатку отделяют тупым методом.
На поперечно-ободочный сегмент кишки накладывают зажимы. Часть кишечника, подлежащая удалению, выводится через брюшинный разрез и иссекается вместе с брыжейкой, фрагментом сальника, лимфоузлами и клетчаткой. Ампутационные концы обеззараживают при помощи антисептического состава.
Следующий этап – формирование анастомоза. При правосторонней операции он накладывается меже подвздошным и поперечно-ободочным отделами кишки и по принципу «бок в бок» или «конец в бок». При левосторонней операции анастомоз соединяет поперечно-ободочную и сигмовидную кишку по принципу «конец в конец». Стенки органа сшиваются швом в два или три ряда.
Финальный этап – установка дренажной системы и послойное ушивание брюшной полости.
ВНИМАНИЕ! В некоторых случаях операцию просто невозможно провести одномоментно, поэтому хирург формирует временную колостому, которая при повторном вмешательстве ушивается.
Техника выполнения при лапароскопическом доступе
Все необходимое оборудование вводится в брюшную полость через проколы, общее число которых может достигать 5-и. Этапы операции схожи с классической методикой. Ампутированная часть органа выводится через разрез размером не более трех сантиметров.
Послеоперационный период
После операции пациент несколько суток находится в отделении интенсивной терапии под постоянным наблюдением. Питание в этот период только парентеральное. Через нос в кишечник выше анастомоза помещается зонд, через который проводится отсасывание кишечного содержимого.
На 2-е сутки пациенту разрешено вставать и ходить для профилактики спаек. В это же время разрешается питье.
С 3-х суток разрешается жидкая пища без шлаков – овощные отвары, бульоны, протертые супы, жидкая манная каша. На таком питании пациент остается в течение 6-7 суток. Для разжижения каловых масс применяются дюфалак, касторовое масло в капсулах, вазелиновое масло.
Диета постепенно расширяется. Пациент при благоприятном течении выписывается на 14-16 день. Однако ограничения по питанию остаются на длительное время. Период ранней адаптации и выраженных функциональных нарушений кишечника после операции длится до 2-х месяцев, период полной адаптации – до 4-6 месяцев, иногда – до года.
Лапароскопическая гемиколэктомия
Лапароскопическая гемиколэктомия – это аналог открытой операции, но проводимая с помощью современного эндоскопического оборудования, без больших разрезов брюшной стенки.
Преимущество лапароскопической операции в том, что она протекает с меньшей травматизацией тканей, после нее проходит быстрее период восстановления. Этот метод более предпочтителен у ослабленных пациентов.
Через 4-5 проколов в брюшную полость вводятся лапароскоп и троакары с инструментами. Основные этапы операции не отличаются от аналогичных при открытом методе. При лапароскопическом методе более распространено наложение швов с помощью специальных сшивающих аппаратов, которые также вводятся через проколы в брюшной стенке.
При левосторонней гемиколэктомии для создания анастомоза «конец в конец» одна часть аппарата вводится в просвет культи ободочной кишки, вторая часть – через задний проход в культю сигмовидной кишки. Создается циркулярный шов, после чего аппарат извлекается перанально.
Удаляемый отрезок кишки извлекается из брюшной полости через разрез длиной 3-4 см.
Иногда чисто лапароскопическую операцию выполнить не удается. При больших опухолях или невозможности по каким-либо причинам выполнения анастомоза внутри брюшной полости, хирурги производит расширение лапароскопического разреза, кишка выводится в рану и производится анастомоз открытым способом. Такой метод вмешательства считается комбинированным.
Осложнения
Основным осложнением после операции Г. является разлитой или ограниченный перитонит (см.). Различают две основные группы послеоперационных перитонитов: перитонит, развивающийся при полном герметизме швов межкишечного анастомоза, связанный с инфицированием брюшной полости в момент операции, и перитонит, вызванный несостоятельностью швов межкишечного анастомоза. При применении антибиотиков в процессе предоперационной подготовки, во время операции и в послеоперационном периоде перитониты первой группы встречаются сравнительно редко. Профилактика их заключается в щадящем проведении операции с тщательным соблюдением всех правил асептики (см.).
Чаще встречается послеоперационный перитонит, обусловленный недостаточностью швов межкишечного анастомоза. Клинические проявления его, как правило, выявляются на 4—6-е сутки после операции. Профилактика послеоперационных перитонитов данной группы заключается в специальной подготовке больных, разгрузочной цекостомии или отказе от одномоментной операции с наложением внутрибрюшного анастомоза после резекции кишки. При появлении признаков перитонита в послеоперационном периоде показана срочная релапаротомия, и чем раньше она будет сделана, тем больше шансов на успех последующего лечения. В большинстве подобных случаев несостоятельный анастомоз выводят за пределы брюшной полости в виде калового свища, а при невозможности его выведения вследствие инфильтрации и плохой мобильности этого участка кишки — выключают зону анастомоза путем пересечения приводящего отрезка кишки выше анастомоза с наложением на него полного (временного) калового свища и последующей отграничивающей тампонадой области несостоятельного анастомоза.
Послеоперационная летальность при Г. колеблется в широких пределах. Это объясняется тем, что Г. применяют при различных болезненных процессах, а исходы операции находятся в прямой зависимости не только от характера болезненного процесса, но и от степени его проявления и стадии развития. Так, при операциях по поводу острой кишечной непроходимости (завороты или узлообразования) в ранних стадиях послеоперационная летальность не превышает 2—5%, а при некрозе кишки она возрастает во много раз. При раке толстой кишки, при плановых операциях, проводимых после надлежащей подготовки, послеоперационная летальность колеблется в пределах 1,5 — 4%, а при экстренных операциях по поводу обтурационной кишечной непроходимости, вызванной опухолью, особенно при перфорации опухоли, она достигает 50—60% .
Библиография:
Литтманн И. Брюшная хирургия, пер. с нем., с. 309, Будапешт, 1970; P ы ж и х А. Н. Атлас операций на прямой и толстой кишках, с. 282, 294, М., 1968; G о 1 i g h e r J. G. Surgery of the anus, rectum and colon, L., 1975.