Наследственный диффузный рак желудка является одним из видов рака, который иногда вызывается мутацией в гене CDH1. Раковые клетки широко распространены или разбросаны по всему желудку, что не дает его определить на ранней стадии. Чтобы предотвратить развитие агрессивной формы рака желудка выполняется гастрэктомия (полное удаление органа). В случае если необходимо удаление желудка при раке срок жизни во многом зависит от квалификации хирурга, от отсутствия осложнений и соблюдения диеты после операции.
Рекомендуемое лечение, чтобы предотвратить развитие агрессивной формы рака желудка – гастрэктомия (полное удаление органа). Она также выполняется для лечения некоторых не раковых заболеваний. Люди с другими видами рака желудка могут также подвергаться гастрэктомии.
Методы хирургического лечения
Выбор тактики и объема оперативного вмешательства зависит от локализации опухоли и степени распространенности онкологического процесса. Во время операции орган может быть удален полностью или частично.
В некоторых ситуациях требуется удаление соседних структур, пораженных опухолью (селезенки, части поджелудочной железы, пищевода и печени, петлей кишечника).
Целью хирургического лечения является полное иссечение опухоли в здоровых тканях со всем связочным аппаратом и близлежащими лимфоузлами, которые в первую очередь поражаются метастазами.
От того какое количество лимфоузлов будет удалено, во многом зависит успех операции и прогноз выживаемости. Согласно современным международным рекомендациям, диссекции (удалению) подлежат не менее 15 регионарных лимфатических узлов.
Основные методы хирургического лечения:
- тотальная гастрэктомия;
- субтотальная (частичная) резекция, которая подразделяется на дистальную и проксимальную.
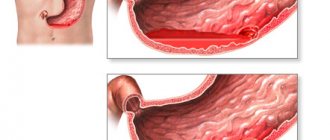
Тотальная гастрэктомия – полное удаление органа, обоих сальников, клетчатки и регионарных лимфатических узлов. Операция показана при опухоли, расположенной в средней трети желудка, раке макроскопической формы роста, синдроме наследственного диффузного рака и недифференцированных формах патологии.
В результате вмешательства формируется пищеводно-кишечный анастомоз: пищевод напрямую соединяется с тонким кишечником.
Проксимальная субтотальная резекция проводится при экзофитной опухоли дна и верхней трети желудка, которая не распространяется на розетку кардии. По окончании операции накладывается анастомоз между желудком и пищеводом.
Дистальная резекция показана при экзофитном опухолевом процессе в антральном отделе (рак нижней трети) или небольшой опухоли в средней трети желудка.
Операция может быть выполнена двумя способами:
- по Бильрот 1─ удаляется 1/3 желудка, формируется гастродуоденальный анастомоз по типу «конец в конец»;
- по Бильрот 2 – удаляется 2/3 желудка, накладывается анастомоз «бок в бок» между культей желудка и тощей кишкой, с частичным выключением двенадцатиперстной кишки из процесса пищеварения.
Оперативный доступ выбирается с учетом локализации опухоли и общего состояния пациента. Разрез делается по грудной клетке в области ребер (чрезплевральный доступ) или по передней брюшной стенке (чрезбрюшинный доступ). Послеоперационный рубец может располагаться как на грудной клетке, так и в средних отделах брюшной полости.
Показания и противопоказания
Как к любой операции, так и к субтотальной резекции, требуются определенные показания, которые могут быть абсолютными или относительными. К абсолютным показаниям для хирургического лечения на органе ЖКТ являются:
- объемный процесс злокачественного характера;
- язвы желудка, имеющие хроническое течение с опасностью перехода в раковый процесс;
- стеноз привратника в фазе декомпенсации.
Относительные показания включают в себя следующие состояния организма:
- значительное увеличение массы тела, то есть ожирение 3 степени;
- стеноз привратника в фазе субкомпенсации или компенсации;
- некоторые множественные доброкачественные образования желудка (полипоз);
- хронические язвы при отсутствии эффекта от терапевтического лечения в течение 2-3 месяцев.
Несмотря на то, что данный вид лечения является тяжелым для организма, при злокачественных образованиях он спасает жизнь пациенту.
Но не всем пациентам проводится данный вид оперативного лечения. Противопоказаниями для проведения резекции желудка являются:
- метастазирование в лимфоузлы и соседние органы на фоне раковой опухоли желудка;
- тяжелое общее соматическое состояние пациента;
- туберкулез легких в открытой форме;
- хроническая почечная и печеночная недостаточность, в фазе декомпенсации;
- наличие асцита, то есть жидкости в брюшной полости;
- тяжелое течение инсулинозависимого сахарного диабета.
В любом случае, показания и противопоказания к оперативному вмешательству по поводу резекции органа, определяются специалистом в индивидуальном порядке.
Подготовка к операции
Перед хирургическим вмешательством, с целью уточнения стадии заболевания и выработки плана лечения, проводится ряд диагностических мероприятий:
- Сбор анамнеза и физикальный осмотр
- Развернутый анализ крови (общий и биохимический)
- Клинический анализ мочи
- Анализ кала на скрытую кровь
- ЭКГ
- Рентгенологическое обследование грудной клетки в двух проекциях
- УЗИ органов брюшной полости
- КТ, МРТ пораженной области
- Гастроскопия с гистологией биоптата
- Анализ на онкомаркеры СА 72-4, РЭА, Са 19.9
- Колоноскопия
- Предоперационная диагностическая лапароскопия показана пациентам с тотальным и субтотальным поражением желудка. Данное исследование проводится с целью исключения канцероматоза брюшины и определения метастазов в органах брюшной полости, которые не были обнаружены неинвазивными методами.
- При наличии показаний назначается дополнительные клинические обследования и консультации врачей-специалистов.
- При повышенном риске инфекционных осложнений показан прием антибактериальных препаратов.
- За несколько недель до оперативного вмешательства пациенту необходимо начать придерживаться специальной диеты с отказом от агрессивной пищи. Продукты употребляются преимущественно в измельченном виде, малыми порциями.
- За 7─10 дней до проведения операции отменяется прием антикоагулянтов и нестероидных противовоспалительных препаратов.
- Немаловажное значение имеет психологический настрой больного и вера в скорейшую победу над недугом. Поддержка родственников и друзей помогает настроиться на положительный результат лечения.
Органосохраняющие операции
Всё большее признание в мировой практике лечения больных с онкологическими заболеваниями завоёвывают органосохраняющие методы. Показанием к проведению такой операции является обнаружение ранних форм злокачественного новообразования.
Ранним раком желудка считают новообразование, поражающее подслизистый слой стенки желудка и его слизистую оболочку, вне зависимости от отсутствия либо наличия метастаз в лимфатических узлах.
При выявлении раннего рака желудка может быть возможным проведение органосохраняющего вмешательства – эндоскопической резекции пораженного участка слизистой оболочки в пределах здоровых тканей.
Методика проведения операции следующая. После того, как при помощи специальных красителей определяются чёткие размеры пораженной области, выполняется разметка планируемых границ вмешательства – она производится посредством электрокоагуляции. Далее хирург выполняет гидропрепаровку тканей (это необходимо для обеспечения лучшего визуального контроля слоёв и профилактики возможной перфорации стенки желудка). Через инструментальный канал эндоскопа проводится специальный электронож, после чего, под визуальным контролем, проводится резекция пораженного участка слизистой оболочки и подслизистого слоя – вплоть до мышечного слоя.
В реабилитационном периоде пациент находится под динамическим наблюдением врача, получая необходимую медикаментозную терапию. В сравнении со стандартным оперативным лечением, данный метод является более экономичным и менее инвазивным, а также позволяет сократить срок пребывания пациента в стационаре и ускорить реабилитацию.
Противопоказания
Операция на желудке при раке не всегда целесообразна:
- Отдаленные метастазы в органах и лимфатических узлах. В такой ситуации оперативное вмешательство проводится исключительно при наличии жизненных показаний, при развитии грозных осложнений: кровотечение, перфорация, опухолевый стеноз. Лимфодиссекция в этих случаях не производится.
- Серьезная декомпенсированная патология органов и систем.
- Нарушение свертывающей системы крови.
- Крайнее истощение.
- Перитонит.
Возраст не является препятствием к проведению оперативного лечения.
Способы продления выживаемости
Паллиативные техники применяются по отношению к неоперабельным больным с 4-ой онкостадией. Для этого применяются такие методы:
- Химиотерапия, предполагающая системное введение мощных цитостатиков. Действие таких химиопрепаратов направлено на угнетение раковых клеток, находящихся в фазе активного деления. Следовательно, химиотерапия стабилизирует аномальный рост злокачественного новообразования.
- Облучение, которое основано на применении ионизирующего излучения для местного воздействия на опухоль. Однако техника малоэффективна относительно железистых онкообразований в желудке, проявляющих стойкость к радиации. Но у некоторых пациентов возможны незначительные улучшения после курса лучевой терапии.
- Оперативное вмешательство, которое направлено на сохранение проходимости ЖКТ. Применяется в качестве основного лечения, в частности, для устранения неизлечимых видов карциномы в желудке. Хирургическое вмешательство может проводиться несколькими способами:
- стентированием, когда в желудочный просвет вводится специальная сетка для удержания стенок пораженного органа и опухоли;
- гастростома, когда при неоперабельном раке в ходе радикальной резекции через переднюю стенку брюшины вживляется тонкая трубка, предназначенная для ввода пищи;
- резекция, когда удаляется вся опухоль или ее часть вместе с окружающими здоровыми тканями желудка. Реже проводится субтотальное иссечение пораженного органа.
Последствия операции по удалению желудка при раке
Удаление желудка – технически сложная и рискованная операция, которая может привести к ряду осложнений:
- кровотечение;
- расхождение внутренних и наружных швов;
- послеоперационная пневмония;
- тромбоэмболия.
Практически после каждой операции на желудке развиваются разного рода функциональные и органические расстройства, связанные с перестройкой процесса пищеварения:
- демпинг-синдром;
- анастомозит;
- синдром приводящей петли;
- рефлюкс желчи;
- гипогликемический синдром;
- анемия;
- синдром малого желудка, ранняя насыщаемость;
- диспепсические расстройства: тошнота, отрыжка, рвота;
- пищевая аллергия.
Что касается летальности, то при гастрэктомии она составляет около 10%.
Послеоперационный период
Адекватное ведение послеоперационного периода помогает избежать осложнений и способствует быстрой реабилитации.
Непосредственно после операции больному должен быть обеспечен оптимальный уход в отделении интенсивной терапии, круглосуточное наблюдение за жизненными функциями и достаточное обезболивание. Обычно пациент находится в реанимации от 1 до 3 дней.
В первые дни назначается строгий постельный режим.
Для профилактики застойной пневмонии, начиная с раннего послеоперационного периода, проводится дыхательная гимнастика.
После тотального удаления желудка первые дни обеспечивается парентеральное питание (внутривенные капельницы), затем больного переводят на энтеральное питание через зонд или еюно- или гастростому.
Энтеральное питание обеспечивает максимальное щажение пораженных органов и скорейшее заживление операционной раны. В сутки должно вводиться не менее 2─3 литров питательных растворов.
Необходимо постоянно контролировать уровень электролитов и кислотно-щелочное равновесие и при необходимости незамедлительно коррегировать их.
Сердечно-сосудистые и антибактериальные средства назначаются по показаниям.
Адаптация больных после гастрэктомии
Реабилитация и приспособление к новым условиям питания длится около года. В этот период возможны осложнения:
- Рефлюкс-эзофагит. Воспаление слизистой пищевода, обусловленное забросом содержимого кишечника и желчи из тонкой кишки.
- Демпинг-синдром. Возникает вследствие поступления в кишечник необработанной пищи и сопровождается вегетативными кризами – головокружениями, потливостью, слабостью, сердцебиением, иногда после еды возникает однократная рвота.
- Анемический синдром.
- Быстрая потеря веса.
- Гиповитаминоз — большинство витаминов всасывается в желудке. При его отсутствии необходимые соединения не усваиваются. Коррекция — парентеральное введение поливитаминных комплексов.
Эти сопутствующие симптомы отмечают все пациенты, общаясь на форуме и делясь опытом, как они живут после удаления желудка.
Особенности питания и диеты
Диетотерапия в послеоперационный период – главная составляющая реабилитации.
Основная задача диеты:
- создать покой для заживления раны в месте соединения пищевода и 12-перстной кишки;
- обеспечить организм основными пищевыми ингредиентами;
- предупредить вздутие кишечника.
Сразу после операции в условиях стационара больному в первые сутки назначают голод. Для питания используется парентеральный способ, то есть внутривенное введение:
- солевых растворов (Трисоль, Дисоль);
- аминокислот (Аминоплазмаль);
- глюкозы;
- специализированных смесей (Кабивен).
Если послеоперационный период проходит без осложнений, с третьих суток можно давать не сильно сладкий компот или отвар шиповника в количестве 250 мл в течение суток. Питьё дают часто по чайной ложечке.
Химиотерапия после удаления желудка при раке
Из-за высокой вероятности скрытых опухолевых процессов, для удаления микрометастазов, которые остались после радикального удаления опухоли, применяется адъювантная химиотерапия. Оптимально начинать цитостатическую терапию в ближайшие дни после операции.
Существуют различные схемы химиотерапевтического лечения. В качестве стандарта при распространенном раке, применяются комбинации химиопрепаратов, которые в отличие от монотерапии, значительно увеличивают процент выживаемости.
Препараты подбираются индивидуально в зависимости от стадии заболевания, гистологической картины, состояния пациента и сопутствующей патологии.
Основные препараты для химиотерапии рака желудка:
- Фторафур
- Адриамицин
- 5-фторурацил
- Мимомицин С
- УФТ, S1
- Полихимиотерапия: FAM, EAP, FAP и др.
Рекомендовано проведение 6─8 курсов химиотерапии, с последующим наблюдением динамики. Длительность химиотерапевтического лечения обусловлена циклическим делением клеток, в результате чего не все раковые клетки одномоментно могут быть подвержены воздействию цитостатических препаратов, что приведет к рецидиву заболевания.
Резекция желудка и выживаемость
Резекция желудка – до и после операции.
Продолжительность жизни после удаления опухоли вместе с желудком зависит от трех факторов:
- стадия болезни;
- качество примененной терапии;
- ответ организма на лечение.
В клиниках с мировой известностью и применением передовых технологий количество смертей после проведения радикальных вмешательств не превышает 5%. Остальные 95% пациентов не жалуются на симптомы рецидива заболевания минимум десятилетие. Если хирургия была проведена по субтотальному принципу, то есть, произошло полное иссечение пораженного органа, выживаемость более 5-ти лет составляет 60-70%. Но если такая резекция была проведена на последних стадиях онкопроцесса, показатель снижается до 30-35% выживших в течение первого пятилетия.
Диспансерное наблюдение
Удаление желудка не является стопроцентной гарантией излечения, поэтому с целью предупреждения рецидивирования, пациентов ставят на диспансерный учет и проводят периодический контроль состояния.
В первые 2 года после операции профилактический осмотр проводится каждые 3─6 месяцев, через 3 года ─ 1 раз в полгода, через 5 лет после операции показаны ежегодные осмотры или внеплановые обследования при наличии жалоб.
Если риск рецидива повышен, то интервал между профилактическими осмотрами сокращается. Объем профилактического обследования определяется индивидуально по клиническим показаниям.
Какие послеоперационные осложнения могут возникнуть?
К сожалению, не всегда возможно стопроцентное излечение от рака, особенно если заболевание диагностировалось на 2 степени или позже. Да, удаляется опухоль — основная проблема, но возможно развитие других патологических процессов, которые нарушают нормальный образ жизни пациента. Среди частых осложнений после гастрэктомии любой сложности такие, как:
Частичное или полное удаление желудка нередко сопровождается осложнениями, одним из которых есть вздутие живота.
- анемия;
- метастазирование;
- вздутие и боль в животе;
- демпинг-синдром;
- эзофагит;
- гастрит культи;
- анацидное и гипоацидное состояние;
- колит;
- понос;
- перитонит.
Рецидив рака
Рецидивирование рака желудка после радикального лечения наблюдается в 20─50% случаев. Повторный онкологический процесс может развиться через несколько месяцев или через несколько лет после проведенной операции.
Если рецидив ранний, то вторичная опухоль чаще всего определяется в области анастомоза, если поздний – в области малой кривизны, кардии или стенки культи.
Резидуальный рак возникает в трехлетний срок с момента проведения операции – ранний рецидив. Повторный рак развивается после трех лет с момента удаления первичного новообразования.
Основной причиной рецидива являются раковые клетки, не удаленные в момент операции. Вероятность возобновления опухолевого процесса зависит от стадии заболевания и составляет 20 % при I и II стадии, 45% при III стадии. Наиболее подвержены рецидивированию низкодифференцированные формы рака.
Прогноз при рецидиве серьезный. Средние показатели выживаемости не превышают 25 %.
Случай местно-распространённого рака желудка
Статистика говорит о том, что примерно 75% больных к моменту госпитализации страдают от III-IV стадии рака желудка. Это приводит к тому, что достаточно часто возникает потребность в проведении комбинированных операций – они выполняются в 30-50% случаев.
Несмотря на достаточно высокую степень риска, сегодня комбинированные операции занимают очень важное место в терапии рака желудка – это обусловлено особенностями местного распространения новообразования и регионарного метастазирования опухоли. Даже если речь идёт о проведении паллиативной операции, вмешательство в любом случае уменьшает симптоматические проявления болезни и увеличивает срок жизни пациентов.
Наиболее распространённой комбинацией является проведение операции, сопровождающееся выполнением спленэктомии. Несколько реже производятся резекция толстой кишки и её брыжейки, диафрагмы, надпочечника, дистальная резекция поджелудочной железы, левая верхняя эвисцерация брюшной полости, гастропанкреатодуоденальная резекция.
Реабилитация после операции
Длительность восстановления отличается в каждом конкретном случае. Минимальный срок реабилитации составляет не менее 3х месяцев. При соблюдении рекомендаций можно жить вполне полноценной жизнью, без серьезных ограничений.
В период формирования рубца рекомендовано ношение абдоминального бандажа. Это значительно ускорит заживление послеоперационной раны, снизит риск возникновения грыж, зафиксирует органы в правильном положении и уменьшит болевой синдром.
В первые 6 месяцев после хирургического вмешательства запрещаются тяжелые физические нагрузки и поднятие тяжестей с целью профилактики образования грыж.
По этой же причине:
Следует избегать запоров, сильного кашля, чихания. Физические упражнения проводятся без вовлечения мышц брюшного пресса.
После операции развивается дефицит витаминов, который восполняется с помощью лекарственных препаратов. При тотальной гастрэктомии назначаются инъекции витамина В12.
Крайне важно сохранять двигательную активность: легкая гимнастика, пешие прогулки на свежем воздухе, посильная работа по дому – все это способствует скорейшей реабилитации.
Строгое соблюдение назначенной диеты и режима питания – основная составляющая успешного восстановления. Необходимо полностью исключить из рациона запрещенные продукты.
Большое значение имеет психологический аспект. Человек не должен выключаться из общественной жизни. Занятие любимым делом, общение с друзьями и положительные эмоции благотворно влияют на процесс реабилитации.
Прогноз выживаемости — сколько живут после операции
Прогноз срока жизни зависит от стадии, на которой было обнаружено заболевание, формы роста опухоли, наличия скрытых метастазов, общего состояния и возраста больного. В среднем, пятилетняя выживаемость после оперативного вмешательства составляет около 40%.
Рак желудка – серьезная, часто рецидивирующая патология с агрессивным течением, но при комплексном подходе к лечению и позитивном психологическом настрое пациента, вполне возможно добиться длительной ремиссии, а на начальных стадиях даже полностью излечить недуг.