Язвенная болезнь желудка является самым распространенным хроническим заболеванием органов ЖКТ. Число заболевших с каждым годом возрастает, чаще всего заболеванию подвергаются мужчины в возрасте 25–45 лет, у женщин болезнь встречается реже. Самым опасным осложнением язвы является перфорация желудка или по-другому прободение.
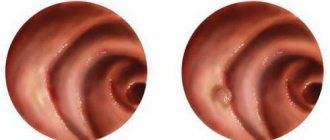
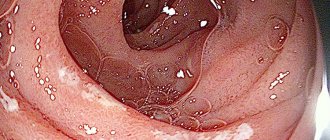
Перфорация желудка представляет собой небольшое отверстие в стенке желудка. Края отверстия округлые, ровные, гладкие, диаметр может достигать 1 см. Локализуется прободная язва чаще в нижней стенке желудка, реже в боковой стенке.
Пища, желудочная кислота, желчь и ферменты через прободное отверстие могут беспрепятственно попасть в брюшную полость и вызвать химический ожог. Частички пищи в брюшной полости начинают постепенно гнить, что провоцирует размножение бактерий и развитие острого воспалительного процесса – перитонита. Перитонит развивается быстро, в течение 12–18 часов после образования прободения. Без врачебной помощи, на 4 сутки после развития перитонита происходит инфицирование всего организма, что приводит к смертельному исходу.
В пищеводе и тонком кишечнике язвы и перфорации встречаются редко, чаще всего такие явления наблюдаются в желудке и в 12-перстной кишке. Обострение язвы приходится на весенний и осенний периоды, поэтому часто перфорации могут появиться именно в это время. В 20% случаев стенки желудка перфорируют бессимптомно и без наличия язвы желудка. В этом и кроется смертельная опасность данного заболевания.
Общие данные
Обратите внимание
Прободение желудка наблюдаются у одного человека на 5 тысяч взрослого населения – этот показатель считается высоким.
Данное состояние может осложнить многие болезни желудка, но чаще всего развивается при язвенной болезни желудка – у каждого десятого пациента из всех, кому был поставлен такой диагноз. А среди всех состояний, которые осложняют язвенную болезнь желудка, оно наблюдается в 15% всех клинических случаев.
Важно
Чаще всего страдают молодые мужчины, находящиеся в трудоспособном возрасте – от 20 до 40 лет (хотя в последние 10 лет тенденция такова, что чаще стали страдать на эту патологию пациенты в возрасте 50 лет и старше). В целом у мужчин перфорация желудка по разным причинам возникает в 15-20 раз чаще, чем у женщин.
Пик прободения желудка припадает на осенний и весенний периоды. Объясняется это сезонным обострением со стороны пептических язв желудка – именно при таком диагнозе чаще всего случается перфорация желудка.
Нарушение целостности желудка по другим, неязвенным причинам составляет около 10% всех клинических случаев – в основном страдают дети школьного возраста и молодые люди в возрасте от 20 до 30 лет.
Возникновение этой патологии не только само по себе создает проблематику, но и сигнализирует о факте запущенности заболевания – плохой диагностике или полном ее отсут
Причины
Перфорация желудка чаще всего встречается при таких заболеваниях и патологических состояниях, как:
- длительно текущая и периодически обостряющаяся язвенная болезнь желудка. Выясняя у пациентов, как длительно наблюдается язва, следует помнить, что у пожилых язвенный анамнез может отсутствовать, так как для такого возраста (от 60 до 70 лет, иногда старше) характерна стертая клиническая картина заболевания;
- шоковые состояния;
- злоупотребление алкогольными напитками;
- нецелевой и неконтролируемый прием лекарственных средств некоторых фармакологических групп;
- переедание;
- длительное физическое и психоэмоциональное перенапряжение (хотя описаны случаи возникновения перфорации желудка также на фоне острой, молниеносно возникшей язвы из-за выраженной стрессовой ситуации);
- инфекционный агент – в частности, наличие в полости желудка хеликобактера пилори. Следует помнить, что этот возбудитель обнаружен в 95% пациентов с пептическими язвами, а вот острые язвы в максимальном большинстве случаев с ним не связаны никак.
Факторы, которые напрямую способствуют прободению желудка в месте изъязвления, это:
- медленное, но упорное разрушение всех слоев желудка соляной кислотой, продуцируемой его же клетками;
- повышенное давление в желудочной полости;
- наличие инфекционного агента.
Выделены болезни, на фоне которых чаще всего происходит образование отверстия в стенке желудка. Это:
- лекарственные язвы (на фоне приема препаратов, агрессивно действующих на стенку желудка);
- некоторые эндокринные нарушения. Наиболее показательное из них это синдром Золлингера-Эллисона – образование в поджелудочной железе или 12-перстной кишке специфической опухоли, которая продуцирует гастрин – гормон, стимулирующий выработку в желудке пепсина, из-за которого возрастает кислотность желудочной среды, а значит, и ульцерогенное (язвообразующее) действие на слизистую оболочку желудка;
- гепатогенные язвы (возникают на фоне сдвигов в печени);
- панкреатогенные язвы (образуются при патологии поджелудочной железы);
- острая язва на фоне болезни Крона – гранулематозного поражения всего желудочно-кишечного тракта, в том числе и желудка.
Помимо того, острая прободная язва желудка может стать осложнением заболеваний других органов и систем – чаще всего это:
- острый инфаркт миокарда (в основном обширный);
- ожоговая болезнь – изменение во многих органах и системах при ожоге определенной локации;
- инсульт – нарушение мозгового кровообращения по ишемическому (кислородное голодание) или геморрагическому (кровоизлияние в мозговые ткани) типу.
Альтернативы. Преимущества стентирования при раке желудка
При опухолевой обструкции дистального отдела желудка ниже места сужения можно наложить стому — отверстие, которое будет соединять пищеварительный тракт с поверхностью кожи. Через это отверстие можно ввести катетер и кормить больного. Однако, наложение стомы имеет некоторые недостатки:
- Многим больным эта операция противопоказана из-за запущенного опухолевого процесса и плохого общего состояния.
- Иногда после наложения стомы качество жизни больного, напротив, снижается.
- Выше стомы и места обструкции продолжают скапливаться пищеварительные соки, слюна.
- Само наличие стомы нередко причиняет пациентам дискомфорт.
По некоторым данным, только 40% пациентов с опухолевой обструкцией желудка и двенадцатиперстной кишки могут получить пользу от наложения стомы.
В настоящее время существует более современная и менее инвазивная методика восстановления проходимости желудочно-кишечного тракта — установка стента (стентирование). Большинство пациентов хорошо переносят эту процедуру.
Единственный недостаток стентирования перед наложением стомы — менее продолжительный эффект. Врач должен учитывать этот момент, выбирая метод паллиативного лечения.
Перед выбором лечебной тактики врач должен тщательно оценить состояние пациента, его функциональный статус (с помощью специальных опросников), учесть все сопутствующие заболевания. При удовлетворительном состоянии и высокой ожидаемой продолжительности жизни больного выбор нередко падает на наложение стомы.
Течение заболевания
Перфорация желудка может наблюдаться в нескольких формах – это:
- типичная форма – при ней желудочное содержимое (частично переваренная пища, желудочная слизь, желудочный секрет) через патологическое отверстие, которое образуется в стенке желудка, проникает в брюшную полость, попадает на поверхность париетального (выстилающего живот изнутри) и висцерального (покрывающего органы брюшной полости) листков брюшины и запускает развитие перитонита;
атипичная форма – в желудочной стенке образуется перфорация, но она прикрывается близлежащими органами и тканями. Ими могут быть: большой сальник (жировой «фартук», свободно свисающий в брюшной полости и покрывающий ее органы), поджелудочная железа, левая доля печени, петля тонкого (чаще) или толстого (реже) кишечника, складки слизистой оболочки желудка, фрагмент пищи;- форма с развитием пенетрации – при этом дно перфорации не открывается в брюшную полость, а «упирается» в соседние органы, язва словно «переползает» на них – в них тоже начинается процесс разрушения тканей.
Чаще всего перфорация желудка проходит в таких локациях этого органа, как:
- передняя стенка;
- задняя стенка;
- большая кривизна
- малая кривизна.
Разновидности стентов
Существуют разные модели стентов для желудка. Очень важно сделать правильный выбор, так как от этого зависит результат лечения, качество жизни пациента, вероятность развития осложнений:
- Чаще всего при раке желудка и двенадцатиперстной кишки применяют саморасправляющиеся металлические стенты (self-expandable metallic stent — SEMS). Их стенка представляет собой металлическую сеточку. Изначально такой стент находится в сжатом состоянии. Уже будучи установленным, он расправляется и расширяет просвет органа. Недостаток металлических стентов в том, что опухоли часто прорастают через них, и спустя некоторое время снова вызывают обструкцию.
- Существуют саморасправляющиеся металлические стенты, покрытые пластиковой мембраной, которая предотвращает прорастание опухоли. Но они чаще смещаются.
- Намного реже применяют пластиковые стенты. Они бывают саморасширяющимися и нерасширяющимися. Первые часто смещаются, а вторые могут вызвать перфорацию — проткнуть стенку органа.
Симптомы
Клиническая картина прободения желудочной стенки довольно разнообразна и зависит от стадии этого патологического состояния.
В течении прободения желудка выделяют три последовательные стадии:
- шока;
- ложного (или мнимого) благополучия;
- перитонита.
Стадия шока начинается с того момента, как стенка желудка прорывается, и его содержимое попадает на поверхность листков брюшины. Основные клинические проявления этой стадии следующие:
- боли в животе;
- ухудшение общего состояния;
- изменение в поведении больного.
Характеристики боли:
наступает внезапно – это невыносимая боль, которую больные характеризуют так: «Словно в живот ударили ножом» — поэтому она еще называется кинжальной болью;- по локализации – в первый момент возникает в эпигастрии (верхнем этаже брюшной полости), затем быстро распространяются по всему животу;
- по иррадиации – в основном никуда не отдает;
- по силе – сильнейшая мучительная;
- по проявлению – постоянная, нарастающая с прогрессированием патологических изменений в животе из-за раздражения кислым желудочным содержимым листков брюшины.
Наблюдаются следующие изменения в поведении больного:
- возбуждение;
- больные мечутся, не находя себе места, кричат.
Стадия ложного благополучия наступает через 6-7 часов от начала заболевания. Больному становится лучше, боли ослабевают, а иногда могут исчезнуть совсем. Такая стадия может длиться до двенадцати часов, но в основном протекает несколько часов, далее больному снова становится хуже.
После стадии мнимого благополучия наступает неизбежное ухудшение в связи с развитием стадии перитонита. Наблюдаются такие клинические признаки:
- усиление болей в животе;
- сумеречное состояние;
- уменьшение количества выделенной за сутки мочи – вплоть до анурии (полного отсутствия).
При атипичной форме, когда образовавшееся в стенке желудка отверстие прикрыто фрагментами соседних тканей или еды, симптомы те же, но менее выражены, так как кислое содержимое желудка может поступить в брюшную полость в ограниченном количестве. Также раздражение брюшины может быть ограниченным, если в брюшной полости много спаек – они не позволяют кислому желудочному содержимому распространяться по всему животу. Течение атипичной формы с прикрытой перфорацией может быть:
кратковременное, когда объект, закрывающий отверстие в желудке, смещается, и атипична форма преобразуется в обычную форму перфорации;- длительное – желудочное содержимое поступает в брюшную полость одномоментно, далее из желудка не вытекает, так как отверстие закрывается близлежащими органами и тканями (такому эффекту способствует быстрое развитие местного перитонита, когда образуется большое количество фибрина, «приклеивающего» соседние органы к желудку в месте перфорации).
Обратите внимание
Прикрытая форма перфорации желудка может протекать намного легче, в ряде случаев даже наблюдалось самоизлечение.
Симптомы заболевания
Перфорация стенки желудка имеет 3 основных этапа:
- Шоковое состояние.
- Ложное благополучие.
- Перитонит.
Непосредственно этап шока происходит во время прободения и попадания желудочного содержимого на листки брюшины. Человек чувствует невыносимую «кинжальную» боль, появившуюся в верхних слоях брюшной полости, которая быстро распространяется на всю область брюшной полости. Большинство пациентов в этот момент начинают метаться и кричать. Общая тяжесть состояния быстро увеличивается:
- давление уменьшается;
- пульс замедляется;
- покровы кожи становятся влажными, холодными и бледными;
- больной принимает вынужденную позу — на боку, с подведенными к животу коленями.
Через некоторый промежуток времени (примерно 7 часов) боль ослабевает, а в некоторых случаях и полностью пропадает. Потихоньку повышается вздутие живота, он становится не настолько напряженным, исчезают при аускультации шумы в кишечнике. Сохраняется артериальная гипотензия, начинает появляться аритмия и нарастать тахикардия. Время этапа ложного благополучия может достигать до 12 часов.
Диагностика
Важно
Симптом кинжальной боли, разлитые боли по всему животу, быстрое ухудшение состояния пациента и язвенная болезнь в анамнезе позволят с высокой степенью достоверности поставить диагноз перфорации желудка.
Диагноз помогут подтвердить данные физикального, инструментального и лабораторного исследования. Следует опасаться прикрытой перфорации – при ней симптоматика может быть смазанной, и диагноз будет поставлен неверный, но в любой момент может произойти смещение прикрывающих органов или тканей, и содержимое желудка повторно поступит в брюшную полость (при том, что брюшина уже скомпрометирована).
На стадии шока физикальные данные – следующие:
при осмотре – даже по внешнему виду больного можно констатировать быстрое ухудшение общего состояния. В попытке облегчить состояние пациент занимает вынужденное положение – ложится на бок, прижимает колени к животу (так называемая поза эмбриона, в которой уменьшается растяжение и раздражение брюшины). Кожные покровы и видимые слизистые оболочки бледные и влажные, язык остается влажным, но слегка обложен белым налетом, количество которого при прогрессировании патологии увеличится;- при пальпации (прощупывании) живота – наблюдается выраженное напряжение стенки живота, выраженная болезненность по всему животу, но симптомы раздражения брюшины или отсутствуют, или слабо выражены;
- при перкуссии (простукивании) живота – также отмечается болезненность по всему животу;
- при аускультации (выслушивании фонендоскопом) живота – данные на этой стадии мало информативны, хотя уже может проявляться ослабление перистальтических шумов.
- при контроле гемодинамики – пульс становится более редким (иногда – нижняя граница нормы, которая никогда не наблюдалась у конкретного пациента), артериальное давление снижается.
На стадии мнимого благополучия физикальные данные будут следующими:
- при осмотре – визуально фиксируется, что больному становится лучше, он более активен, уже не пребывает в вынужденном положении, может менять позу, но руками все же охватывает живот. Кожные покровы и слизистые оболочки умеренно бледные, язык влажный, обложен умеренным количеством белого налета;
- при пальпации живота – его напряжение немного спадает, но возникает и постепенно нарастает вздутие, болезненность несколько меньше, чем в стадии шока;
- при перкуссии – болезненность по всему животу;
- при аускультации – перистальтические шумы резко ослабевают и исчезают, развивается состояние «немого живота»;
- при контроле гемодинамики – частота пульса увеличивается, появляются аритмии, артериальное давление остается сниженным (находится практически на том же уровне, что в предыдущей стадии).
На стадии перитонита определяются такие данные физикального исследования:
- при осмотре – очень заметно, что общее состояние больного ухудшается, ухудшение прогрессирует. Больной заторможен, реакция на происходящее вокруг замедлена. Живот вздут. Кожные покровы приобретают характерный землисто-серый цвет, покрыты липким на ощупь потом, наблюдается выраженная бледность видимых слизистых оболочек. Язык сухой, покрыт белым, а при прогрессировании заболевания – грязным налетом;
- при пальпации живота – выявляется выраженное напряжение передней брюшной стенки (хирурги говорят: «Живот, как доска»), выраженная болезненность по всему животу, наблюдаются симптомы раздражения брюшины;
- при аускультации живота – перистальтические шумы отсутствуют. В редких случаях могут наблюдаться отдельные звуки кишечных шумов.
Главными для подтверждения перфорации желудка являются инструментальные методы диагностики, а именно:
- обзорная рентгеноскопия и -графия органов брюшной полости – благодаря ей можно выявить газ и выпот в брюшной полости, которые появились тут из-за проникновения их из желудка;
- ультразвуковое исследование органов брюшной полости (УЗИ) – с его помощью можно обнаружить выпот в брюшной полости;
эзофагогастродуоденоскопия (ЭФГДС) – с помощью эндоскопа визуально выявляют патологическое отверстие в стенке желудка. ЭФГДС следует проводить с осторожностью, чтобы при случайном попадании эндоскопом в просвет отверстия не расширить его и не усугубить выход желудочного содержимого в брюшную полость;- диагностическая лапароскопия – выполняется, если при постановке диагноза возникли сомнения, а также при подозрении на атипичное (прикрытое) прободение желудка;
- диагностическая лапаротомия – при неясной или смазанной симптоматике хирурги могут предпринять вскрытие передней брюшной полости с диагностической целью. При подтверждении перфорации диагностическая лапаротомия автоматически становится обычной лечебной операцией, во время которой ликвидируют отверстие в стенке желудка и последствия прободения.
Лабораторные методы диагностики не являются определяющими в диагностике перфорации желудка, но их используют в комплексной диагностике для получения общей картины – при этом применяются:
- общий анализ крови – нарастание количества лейкоцитов и СОЭ подтверждает прогрессирование воспалительного процесса при перитоните;
- общий анализ мочи – при выраженном перитоните количество мочи уменьшается, удельный вес возрастает, в моче обнаруживают эритроциты и лейкоциты.
Типология прободных язв
По клиническим формам различают:
- типичную, при которой желудочные соки и остатки пищи попадают сразу в брюшную полость;
- атипичную, при которой отверстие прикрывается другими органами.
По локализации повреждения перфорация может быть сочетанной, пилородуоденальной или в разных отделах желудка (передней или задней стенки).
Перфорация может происходить с кровотечением, в том числе из дефектов слизистой. При таком сочетании симптоматика размыта, картина атипичная. Болезненные ощущения смазаны или отсутствуют. Зачастую таким пациентам диагноз ставят поздно, что повышает риск смертельных последствий.
При прикрытой форме перфорации симптоматика менее яркая и пациент может отказаться от госпитализации и оперативного вмешательства, а врач не сможет поставить верный диагноз. Зарегистрированы редкие случаи рубцевания дефекта. В основном происходит абсцесс сальника, что ведет к повреждению стенок желудка, образуется свищ и развивается молниеносный перитонит. Пациент может находиться в состоянии острого токсического шока.
Дифференциальная диагностика
Многие симптомы, которые возникают при перфорации желудка, характерны и для других заболеваний и состояний, которые входят в группу патологий острого живота. Дифференциальную (отличительную) диагностику перфорации желудка следует проводить с такими патологиями, как:
- острый аппендицит;
- острый холецистит;
- острый панкреатит;
- панкреонекроз;
- печеночная колика;
- почечная колика;
- деструкция (распад) злокачественной опухоли;
- травма живота;
- закупорка брыжеечных сосудов кишечника.
Также прободение желудка следует в ряде случаев отличать от болезней не только пищеварительной, и других систем – чаще всего это:
- разрыв аневризмы (выпячивания) брюшного отдела аорты;
- инфаркт миокарда;
- нижнедолевая пневмония или воспаление легких с другой локализацией, осложненное пневмотораксом (прорывом воздуха в плевральную полость) или плевритом (воспалением плевральных листков).
Как распознать?
Вследствие нарушения переваривания пищи, ее застоя и гниения отмечаются разные неприятные симптомы:
- отсутствие аппетита;
- изжога;
- частая тошнота;
- рвота с примесями непереваренной пищи;
- отрыжка тухлым;
- неприятный запах изо рта.
Чувство тяжести, распирания и растягивания в области желудка после незначительного количества еды и воды — это тоже признаки проблемы. Такое состояние не проходит в течение дня. Человек отмечает общую слабость, недомогание, головокружение, сердцебиение, учащенный пульс, тахикардию, беспокойство, тревогу, бледность кожных покровов и холодный пот.
Если такое состояние продолжается длительное время, то нарушение процессов пищеварения и усвоения питательных веществ приводит к снижению массы тела и к дефициту белков, витаминов и минералов.
Перевари это. Самые распространенные вопросы о работе желудка Подробнее
Лечение
При перфорации желудка пациента срочно госпитализируют в хирургическое отделение, где его готовят для хирургического вмешательства. Консервативную терапию тоже применяют – ее цель:
- подготовка пациента к операции;
- коррекция нарушений, которые наступили в организме из-за перитонита.
В основе консервативной терапии лежат следующие назначения:
- голод;
- постановка назогастрального зонда для выведения содержимого желудка;
- массивная инфузионная терапия – внутривенно капельно вводят солевые растворы, электролиты, глюкозу, белковые препараты, компоненты крови (свежезамороженную плазму);
- антибиотикотерапия – чтобы предупредить последствия инфицирования брюшины, а если оно уж развилось – ликвидировать их;
- гормональные препараты – их используют при нарушении гемодинамики, которое может развиться вследствие шокового состояния больного.
Цель операции – прекратить поступление желудочного содержимого в брюшную полость. При прободении применяют такие методы оперативного вмешательства, как:
- ушивание образовавшегося отверстия желудка. Выполняется при острой язве, когда не наблюдалось длительное затяжное течение язвенной болезни, а значит, нет выраженных изменений в стенке желудка. Ушивание также проводят у пожилых пациентов, когда более расширенный объем операции опасен (из-за хирургических и анестезиологических рисков);
- иссечение краев язвы и ушивание отверстия;
- если есть язвенный анамнез, то, помимо ушивания перфорации или ушивания с иссечением краев язвы, выполняют пересечение блуждающего нерва, благодаря чему уменьшится кислотообразование в желудке и риск дальнейшего развития язвенной болезни;
- если перфорация вызвана существенными изменениями из-за длительной язвенной болезни, то выполняют частичное удаление желудка;
- если случилось прободение язвы в конечном, пилорическом отделе желудка, то выполняют его пластику.
Обратите внимание
В последнее время все большую популярность приобретает эндоскопическое лечение данной патологии, когда через небольшое отверстие в стенке живота в брюшную полость вводят эндоскоп и выполняют тампонаду (прикрытие) отверстия, образовавшегося в желудочной стенке.
Если перфорация желудка вызвана язвенной болезнью, то после операции следует более тщательно обследовать больного и назначить консервативное лечение язвенной болезни. В его основе:
- диетическое питание;
- антибиотикотерапия, направленная на ликвидацию хеликобактера пилори;
- отмена нестероидных противовоспалительных препаратов, которые провоцируют образование язвы желудка;
- обволакивающие препараты, которые защищают слизистую оболочку желудка от агрессивных факторов.
Такое лечение необходимо, чтобы предупредить повторную перфорацию стенки желудка.
Классификация
По клиническому течению:
- Типичная форма — вытекание содержимого в свободную брюшную полость.
- Атипичная форма — дефект прикрыт сальником или соседним органом.
По патолого-анатомическим признакам:
- Прободение острых язв. Острая язва может возникать как осложнение других заболеваний, например, инфаркт миокарда, инсульт, при обширных ожогах, приеме некоторых лекарственных средств
- Прободение хронических язв. Является осложнением язвенной болезни
По локализации прободной язвы:
- Язва желудка (передней стенки, задней стенки, малой или большой кривизны).
- Пилородуоденальная язва
- Сочетанная форма (язва и в желудке и в двенадцатиперстной кишке)
- Прободение пептических язв анастомоз
Профилактика
В основе предупреждения перфорации желудка лежит так называемая вторичная профилактика – то есть, предупреждение всех заболеваний и состояний, которые могут осложниться прободением желудочной стенки. В первую очередь следует остерегаться:
- язвенной болезни желудка;
- алкогольного поражения желудочной стенки;
- неправильного приема некоторых лекарственных препаратов (в первую очередь, нестероидных противовоспалительных);
- длительного психоэмоционального напряжения.
Также следует бросить курить, так как никотин обкрадывает ткани желудка – ухудшает их кровоснабжение, а значит, способность к регенерации (восстановлению).
Больные с язвенной болезнью желудка должны находиться на диспансерном учете и периодически проходить осмотр у гастроэнтеролога.
Что провоцирует перфорацию
Как правило, острые язвы никоим образом не связываются с заражением H.pylori. Подтверждение же пептической язвы в 95% указывает на ее хеликобактерную этиологию. Острую язву можно рассматривать как стадию язвенной болезни желудка. Кроме H.pylori, перфорация желудка может провоцироваться:
- синдромом Золингера-Элисона;
- лекарственными язвами и иными эндокринными заболеваниями;
- панкреатогенными, гепатогенными и иными разновидностями острых язв (к примеру, синдромом Крона).
Для появления отверстия в желудочной стенке большое значение имеет ее разрушение во всех слоях соляной кислотой и увеличение давления в области живота. Перформативная хроническая язва считается этапом прогрессирования язвенного заболевания желудка. Образуется эта патология во время отсутствия необходимой терапии.
Прогноз
Прогноз при прободении стенки желудка всегда является серьезным, так как изменения брюшины из-за действия кислого содержимого желудка на нее наступают быстро, к тому же ухудшение общего состояния организма усугубляется из-за болевого шока. Промедление при постановке правильного диагноза ухудшает шансы больного.
В возрасте 20-45 лет смертность из-за перфорации желудка составляет от 1 до 5%. У пожилых больных этот показатель может возрасти в несколько раз.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
9, всего, сегодня
(181 голос., средний: 4,54 из 5)
Паховая грыжа: симптомы, причины, операция по удалению
Раневая инфекция: что это такое, виды и методы лечения