Причины
Стоит принять во внимание, что наиболее чувствительна к перегрузкам пищеварительная система детей 2-3 года жизни.
Причины диспепсии, встречающиеся у детей
| Неправильное вскармливание в грудном возрасте | Прирожденные особенности организма | Нарушение принципов рационального питания | Недостаток (относительный или абсолютный) ферментов | Другие |
| Нарушение диеты кормящей матерью (высокоаллергенные и раздражающие продукты) | Недоношенность | Игнорирование возрастных потребностей в нутриентах и энергетической ценности пищи | Бродильная диспепсия. Возникает, когда поступающие в организм углеводы не полностью перевариваются в тонком кишечнике и поддаются брожению под действием микрофлоры. | Нарушение двигательного режима младенца. Это относится к тугому пеленанию по методике старой школы. Современные педиатры рекомендуют обеспечивать ребенку максимальную свободу движений. |
| Малый вес при рождении | ||||
| Превышение возрастного объема смеси на 10-20% (стенки желудочно-кишечного тракта (ЖКТ) грудного ребенка растягиваются слишком сильно, и он ощущает дискомфорт) | Иммунодефицитные состояния | |||
| Кормление ребенка сложными для переваривания продуктами: салом, бараниной, колбасами, жирной свининой, грибами | ||||
| Неврологические нарушения | ||||
| Врожденные пороки развития | ||||
| Рахит | ||||
| Использование смесей, не адаптированных по возрасту | Анемия | Отсутствие распорядка приемов пищи | Стеаторея. Возникает из-за переизбытка жиров. Они не усваиваются организмом и выходят с калом. | Психосоматичес кие проблемы (напряженные отношения в семье, отсутствие у ребенка чувства безопасности и принятия, манипулирование им с помощью еды). |
| Вскармливание младенца коровьим молоком или кисломолочной продукцией (ЖКТ недостаточно зрелый) | ||||
| Переедание (когда родители заставляют доедать все с тарелок) | ||||
| Гнилостная диспепсия. Избыток сложного для расщепления белка становится субстратом для гниения. | ||||
| Раннее введение прикорма (до 6 месяцев). Чужеродная и непривычная еда будет раздражать неокрепшие стенки ЖКТ. |
Лечение
Основной целью лечения является улучшение общего самочувствия больного, устранение боли и других симптомов. Терапевтические схема включает следующие мероприятия:
- коррекцию образа жизни и питания;
- медикаментозные средства;
- психотерапию.
Питание должно быть обязательно небольшими порциями, шесть раз в сутки. Следует отказаться от жирной пищи, пряностей, кофе, крепкого чая, ограничить употребление спиртных напитков, бросить курить. По возможности нужно ограничить прием лекарственных препаратов, раздражающих желудок, например, НПВС.
Медикаментозное лечение включает следующие группы препаратов:
- Гастропротекторы (Ребагит). Защищают слизистую ЖКТ от повреждений, усиливают синтез слизи, улучшают микроциркуляцию.
- Прокинетики (Итомед). Усиливают перистальтику пищевода и желудка, улучшают опорожнение последнего. Показаны при чувстве раннего насыщения, тяжести и распирания в желудке.
- Антисекреторные лекарства (Омепразол, Лансопразол). Эффективны при болевом синдроме, отрыжке кислым.
- Ферменты (Мезим, Креон). Назначают при жалобах на дискомфорт и тяжесть в эпигастрии на фоне секреторной недостаточности поджелудочной железы.
Длительность лечения определяется общим состоянием пациента и выраженностью жалоб. Эффективна комбинированная терапия прокинетиками, ферментами, по показаниям – антисекреторными средствами.
Некоторые специалисты рекомендуют включать в схему лечения антидепрессанты. Иногда хороший эффект дают различные формы психотерапевтической коррекции, например, когнитивная терапия.
Классификация
Расстройства пищеварения разделяют на виды по причинам и основным проявлениям. Простая диспепсия у детей возникает при отсутствии анатомического дефекта. Она может прогрессировать в более тяжелые формы.
| Вид | Характеристика | Причины |
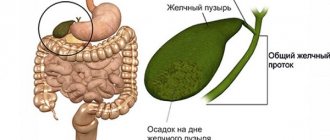
| Органическая | Возникает из-за структурных нарушений | Язва желудка, холецистит, панкреатит, ДЖВП (дискинезия желчных путей) |
| Токсическая | Присоединяются обезвоживание и интоксикация | Кишечные инфекции |
| Парентеральная | Сопутствует инфекционным заболеваниям экстракишечной локализации | Проникновение токсинов микроорганизмов в кровь |
| Функциональная | ||
| Простая | Дисфункция ЖКТ | Нарушения вскармливания ребенка |
| Язвенная | Боли в эпигастральной области | Нарушение нейрогуморальной регуляции моторной функции верхних отделов ЖКТ |
| Рефлюксоподобная | Отрыжка, рвота, вздутие живота | |
| Дискинетическая | Дискомфорт в животе после еды, повышенное образование газов | |
| Неспецифическая | Не принадлежит ни к одному из вышеперечисленных видов | |
Неязвенная диспепсия у детей
В
последние годы в отечественной и зарубежной литературе дискутируется проблема неязвенной или функциональной диспепсии (НД).
Для определения этого симптомокомплекса – различных диспептических расстройств и состояния дискомфорта в верхней половине живота – предложено множество терминов: идиопатическая, неорганическая, эссенциальная диспепсия, что вносит определенные трудности в работу практических врачей. Это объясняется разными методическими подходами к определению как самого понятия, так и к диагностике синдрома неязвенной диспепсии [1,2,3].
По современным представлениям неязвенная
(функциональная)
диспепсия
– это синдром, включающий в себя: боли в верхней половине живота, зависящие от приема пищи и/или не связанные с ним, периодически возникающие после физической нагрузки или эмоционального напряжения; чувство тяжести в эпигастральной области, метеоризм, тошноту, рвоту, изжогу и срыгивания. При этом должны быть исключены различные органические заболевания желудочно-кишечного тракта (ЖКТ): язвенная болезнь желудка и двенадцатиперстной кишки, гастроэзофагеальная болезнь, холецистит, панкреатит, пороки развития и другие заболевания.
Ряд исследователей геликобактер-позитивный хронический гастрит и гастродуоденит относят к неязвенной диспепсии [4,5,6]. Наш опыт позволяет согласиться с другими гастроэнтерологами, считающими, что хронический гастрит, гастродуоденит являются заболеваниями с характерным морфофункциональным изменением слизистой оболочки, и относить их к синдрому НД неправомочно.
Принято считать, что функциональные расстройства не сопровождаются грубыми морфологическими изменениями в органах и тканях. Необходимость выделения функциональных нарушений в педиатрической клинике обоснована особенностями критических периодов роста и развития ребенка, состоянием адаптационных и регуляторных систем. Любые функциональные расстройства являются начальными проявлениями хронического процесса, в том числе и в пищеварительной системе.
Распространенность диспептических расстройств у взрослых и детей довольно высокая – от 20 до 50%. Однако точные цифры у детей установить трудно без проведения клинико-эпидемиологических исследований, поскольку все гастроэнтерологические заболевания у детей протекают с явлениями диспепсии разной степени выраженности. Функциональные расстройства пищеварительного тракта проявляются широким диапазоном симптомов и выявляются у большинства детей, направленных на консультацию к гастроэнтерологу.
Классификация
Клиническая симптоматика НД характеризуется широким полиморфизмом признаков. Различают четыре формы НД: язвенноподобная, рефлюксоподобная, дискинетическая и неспецифическая [7,8,9].
Для язвенноподобной формы
характерны “раздраженный” желудок, боли в эпигастральной области до еды, иногда ночные, исчезающие после приема пищи и антацидов. При
рефлюксоподобной форме
больных беспокоят срыгивания, отрыжка, изжога, рвота, чувство “кислоты во рту”. Для
дискинетического варианта
(“вялый желудок”) типичны ощущения тяжести, переполнения после еды, тошнота, быстрое насыщение, рвота, метеоризм, непереносимость жирного, молочного и других видов пищи.
Неспецифическая форма
НД проявляется сочетанием симптомов, которые трудно отнести к той или другой форме диспепсии.
Этиология и патогенез
Причинами НД могут быть эмоциональное перенапряжение, психические травмы, нарушения ритма и режима питания, физические перегрузки, раннее употребление алкоголя, курение, воздействие техногенных факторов загрязнения окружающей среды [10,11,12,13].
Диспепсические расстройства часто возникают на фоне других заболеваний пищеварительного тракта, паразитарных инфекций, эндокринной патологии (сахарный диабет, болезни щитовидной железы и надпочечников). У части детей симптомы НД появляются после приема лекарственных средств, пищевой аллергии.
Определяющую роль в развитии НД играют нарушения моторики верхнего отдела ЖКТ, что у детей проявляется дискоординацией гастродуоденального комплекса в виде рефлюксов, недостаточности сфинктерного аппарата, различного сочетания гипо- и гиперкинетических и тонических дискинезий [14,15]. Это в определенной мере связано с нарушением вегетативной иннервации и нейрогуморальной регуляции. На интенсивность симптомов НД у детей оказывает влияние уровень кислотообразования. Значение степени обсемененности слизистой Helicobaсter pylori (HP) в возникновении нарушений двигательной функции желудка считается спорным.
Распространенность инфекции НР в настоящее время остается высокой, в развивающихся странах к 10-летнему возрасту инфицируется 80% населения, что значительно повышает риск развития некоторых заболеваний ЖКТ. Можно считать целесообразным более широкое выявление и лечение геликобактерной инфекции, в том числе, у бессимптомных носителей. Первичное инфицирование НР чаще всего происходит в возрасте 3–4 лет. Частота обнаружения антител к НР составляет у детей 44%, а у взрослых 88%. У детей школьного возраста (7–18 лет) НР-инфекция протекает в манифестной (63%) и латентной (37%) формах, с возрастом увеличивается частота латентных форм. Характер жалоб не зависит от степени инфицированности НР [6,10,16].
У части детей НД сочетается с синдромом раздраженной толстой кишки, который проявляется болью в животе, чередованием диареи и запоров, ощущением неполного опорожнения кишечника, нейрогенным мочевым пузырем, вегетососудистыми дистониями.
Диагноз
Для подтверждения неязвенной (функциональной) диспепсии следует исключить органическую патологию ЖКТ: язвенную болезнь желудка и двенадцатиперстной кишки, хронический гастрит и гастродуоденит, рефлюкс-эзофагит, желчнокаменную болезнь, хронический панкреатит, новообразования, болезни печени и другие заболевания.
Для этого требуется проведение комплекса лабораторно-инструментальных исследований, который целесообразно начинать с неинвазивных методов. Следует подчеркнуть, что в процессе диагностики НД наиболее полную информацию можно получить уже при изучении анамнеза и анализе клинических симптомов заболевания в сочетании с правильной интерпретацией результатов обследования.
Объем исследований в процессе диагностики “функциональных нарушений” зачастую превосходит количество исследований при постановке топического диагноза. Это связано, в первую очередь, с сомнениями врача в результатах обследования, что отражается на взаимоотношениях с родителями пациентов. В то же время больному важнее избавиться от неприятных симптомов и не подвергать себя утомительным, инвазивным диагностическим процедурам.
Диагностика должна базироваться на подробнейшем анамнезе жизни и болезни, уточнении наследственных факторов, социально-экономических и психологических нюансов жизни ребенка. Поэтому, на наш взгляд, комплекс обследований необходимо свести до минимума: преимушественно применять у детей неинвазивные методы исследования, особенно на догоспитальном этапе.
Неинвазивные и малоинвазивные методы:
• Ультразвуковое исследование органов брюшной полости с холецистоскопией
• Дыхательные тесты для выявления НР
• Копроскопия
• Анализ кала на скрытую кровь
• Общий анализ крови
• Определение активности ферментов поджелудочной железы в крови и моче
• Биохимические тесты для исключения синдромов печеночно-клеточной недостаточности, цитолиза, холестаза.
При обнаружении таких симптомов “тревоги”, как увеличение СОЭ, анемия, кровь в стуле, лихорадка, снижение массы тела и др., показано углубленное исследование в стационаре.
Инструментальные и лабораторные методы (II порядка):
• Эндоскопическое исследование (эзофагогастродуоденоскопия) с прицельной биопсией слизистой
• Внутрижелудочная рН-метрия, 24-часовой мониторинг по показаниям
• Рентгенологическое исследование
• Серологическое исследование на наличие антител к НР (если НР не выявлен в биоптате).
Лечение
Подходы к терапии определяются ведущими клиническими проявлениями и формой НД. При наличии хороших социально-бытовых условий больные дети должны лечиться амбулаторно.
Важное значение в программе лечения уделяется организации режима, нормализации ритма сна и бодрствования, принципам рационального питания с соблюдением диетических рекомендаций, ликвидации стрессовых ситуаций, упорядочению физических нагрузок.
Индивидуальный подход к больному с функциональной диспепсией является ключевым моментом терапии. Целесообразно начинать ее с психотерапевтической коррекции, а при упорном хроническом течении необходимо привлекать специалистов – психоневролога, психотерапевта. Как свидетельствует наш клинический опыт, нередко даже смена окружающей обстановки уже оказывает благоприятное влияние на течение заболевания.
С учетом современных представлений о ведущей роли моторно-эвакуаторной функции желудка и двенадцатиперстной кишки при НД средством выбора в лечении больных большинство исследователей считают назначение прокинетиков [9,15,17]. К этой группе относятся блокатор допаминовых рецепторов домперидон, активатор серотониновых рецепторов цизаприд. В настоящее время применение антагониста дофамина – метоклопрамида ограничено в связи с выраженными побочными эффектами в виде экстрапирамидных реакций, пролактинемии. В отличие от метоклопрамида, домперидон и цизаприд лишены этих побочных эффектов.
Домперидон повышает тонус нижнего пищеводного сфинктера, усиливает перистальтику, ускоряет опорожнение желудка, улучшает антро-дуоденальную координацию, экстрапирамидные симптомы при его назначении возникают очень редко. Цизаприд восстанавливает двигательную функцию верхнего отдела ЖКТ путем активации серотониновых рецепторов, высвобождая ацетилхолин, побочные эффекты практически отсутствуют [7,9,12]. Другим не менее эффективным препаратом, нормализующим двигательную активность пищеварительного тракта, является тримебутин – антагонист опиатных рецепторов. Тримебутин не изменяет нормальную моторику, назначается детям с первого года жизни. Эффективен в лечении сопутствующего синдрома раздраженной кишки.
Прокинетики хорошо переносятся больными и могут использоваться как в условиях стационара, так и поликлиники. Нередко эти препараты применяют в виде монотерапии, что значительно сокращает лекарственную нагрузку на больного ребенка.
При язвенноподобном варианте НД показаны антисекреторные препараты – Н2-блокаторы гистамина (фамотидин, ранитидин), ингибиторы протонного насоса (омепразол), когда имеет место доказанная гиперацидность.
При неспецифическом варианте НД назначается симптоматическая терапия с учетом клинических проявлений, их частоты и интенсивности, прокинетики по показаниям. В комплекс терапии могут быть включены нерастворимые антациды, цитопротекторы.
У геликобактер-положительных больных с НД рекомендуется проводить эрадикационную терапию с применением содержащих висмут препаратов в сочетании с метронидазолом и антибиотиком (кларитромицином, амоксициллином, тетрациклином) или фуразолидоном, так как отсутствие эрадикации у таких детей угрожает развитием язвенной болезни [4,5,6,16].
При наличии внешнесекреторной недостаточности поджелудочной железы показано назначение ферментных препаратов (дигестал и др.).
С учетом склонности НД к рецидивирующему течению терапевтическая программа занимает довольно длительное время и не ограничивается одним курсом медикаментозной терапии, ее положительный эффект должен быть закреплен реабилитационными мероприятиями: физиотерапия, комплексы лечебной физкультуры, санаторно-курортное лечение.
Таким образом, при постановке диагноза “синдром неязвенной диспепсии” врач должен помнить, что за этим симптомокомплексом может скрываться определенная нозологичекая форма, требующая уточнения и соответствующего динамического наблюдения.
Литература:
1. Jones R., Lydeards S Prevalence of symptoms of dyspepsia in the community// R.M.J 1989; 298: 30–2.
2. Tatley N, Silverstein M, Agreus L et al. // Evaluation of dyspepsia. Gastroenterology, 1998; 114: 582–95.
3. Vantrappen G. Gastrointestinal motility.// World Gastroenterology.-April.1999; 11–4.
4. Мазурин А.В. Синдром “неязвенной диспепсии” // Российский педиатрич. жур., 1998; 4: 48–53.
5. Чернова А. А. Дифференциальная диагностика синдрома неязвенной диспепсии у детей./Автореф… канд. дисс. М., 1998; 23.
6. Lam S.K. The role of Helicobacter pylory in functional dyspepsia. — Ibid. 42–3.
7. Champion M.S., Mac.Cannel K.L. Thomson A.B. et al. Двойное слепое рандомизированное исследование цисаприда в лечении неязвенной диспепсии. // Can. J. Gastroenterol. 1977; 11: 127–34.
8. Nandurkar S., Talley N.J. Xia H et.al. Dyspepsia in the community is linked to smoking and aspirin use bat not to Helicobacter pylory infection. // Arch. Intern. Hed. — 1998; 158: 1427–33.
9. Шептулин А.А. Современные принципы лечения диспепсических расстройств// Практикующий врач. 1999; 16: 8.
10. Malaty H., Paycov V., Bykova O. et al. Helicobacter pylori and socioeconomic factors in Russia. Helicobacter, 1996; 1 (2): 82–7.
11. Koch K.L. Motility disorders of the stomach. // Innovation towards better GJ care 1. Janssen -Cilag congress Abstracts.- Madrid., 1999; 20–1.
12. Заболевания органов пищеварения у детей./ Под ред. А.А. Баранова, Е.В. Климанской, Г.В. Римарчук. -М., 1996; 310.
13. Richter J. Stress and psychological and environmental factors in dyspepsia.// Scand. J. Gastroenterol., 1991; 26: 40–6.
14. Касумьян С.А., Алибегов Р.А. Функциональные и органические нарушения проходимости двенадцатиперстной кишки. Смоленск. 1997; 134.
15. Achem S.R., Robinson M.A. Prokinetic Approach to Treatment of Gastroesophageal Reflux Disease. // Dig. Dis. 1988; 16: 38–46.
16. Акимов A.A. Распространенность и клинико-эндоскопические сопоставления при Helicobacter pylori — инфекция у детей шклольного возраста. Автореф… канд. дисс. С-Петербург. 1999; 21.
17. Васильев Ю.В. Координакс в терапии гастроэзофагеальной рефлюксной болезни.// Рос. жур. гастроэнтерол., гепатол., колопроктол. 1998; VIII (3): 23–6.
Ферментный препарат –
Дигестал (торговое название)
(ICN Pharmaceuticals)
Омепразол –
Гастрозол (торговое название)
(ICN Pharmaceuticals)
Симптомы
Признаками диспепсического расстройства являются:
| Симптомы | Определение | Причины | Особенности у детей |
| Боль под ложечкой, по срединной линии | Воспринимается ребенком как неприятные ощущения, как будто ткани повреждаются | Гиперчувствительность стенок желудка к растягиванию | Точную локализацию боли дети могут показать в 5-7 лет |
| Дискомфорт в животе | Субъективно неприятное чувство, но недостаточно интенсивное | Ребенок может реагировать нытьем, плаксивостью, раздражительностью | |
| Срыгивание | Возвращение наружу части проглоченного молока или смеси | Характерно для детей первого года жизни | |
| Быстрое насыщение | Ощущение, что желудок переполняется почти сразу после начала приема пищи. | Замедленное продвижение содержимого ЖКТ | Дети отказываются есть, не доедают еду с тарелок, капризничают |
| Снижение аппетита | Отказ принимать пищу в обычных для ребенка количествах | У грудничков: отказ брать грудь, вялое сосание, словно во сне | |
| Переполнение желудка | Неприятное ощущение задержки еды в животе, возникает после приема пищи или в промежутке между ними | Ребенок чаще всего реагирует капризностью и беспокойством, для которых нет видимой причины | |
| Отрыжка | Отхождение воздушных масс после еды, иногда с неприятным запахом | Избыточное заглатывание воздуха при неправильном кормлении | Часто сопровождает срыгивание. У детей постарше может быть проявлением процессов брожения в кишечнике. |
| Вздутие в эпигастрии | Ощущение распирания в верхних отделах живота, почти прямо под ребрами | Активизация жизнедеятельности микроорганизмов, проявляется биохимическими реакциями разложения белков или углеводов | Из-за незначительного количества подкожной жировой клетчатки у детей может наблюдаться выпячивание на этом участке |
| Метеоризм и флатуленция | Образование в кишечнике и отхождение газов, часто с неприятным запахом | Для снятия симптомов диспепсии у грудничков может понадобится постановка газоотводящей трубки | |
| Тошнота | Дурнота, предчувствие рвотных позывов | Из-за незрелости нервных центров у детей часто сопровождается сопутствующей тахикардией | |
| Тенезмы | Болезненные позывы на дефекацию, могут предшествовать испражнению или не иметь логического завершения | Действие токсинов микроорганизмов на нервные сплетения кишок | У новорожденных эквивалентом является плач и дерганье ножками |
| Изменения стула | Разжижение | Ухудшение всасывания, увеличение продукции слизи | Если ребенок маленький, то характер кала отслеживают по содержимому памперса или горшка. Старшим детям нужно объяснить причину нарушений, научить оценивать свой стул, и при изменениях говорить о них маме. |
| Желтый или зеленоватый окрас | Изменение биохимического состава кала | ||
| Дополнительные включения: комочки непереваренной пищи, слизи | Дефицит пищеварительных ферментов | ||
| Стеаторея | Наличие непереваренных жиров в кале | ||
| Дефекация чаще 5 раз в сутки | Усиление моторики ЖКТ |
Диспепсия у детей раннего возраста обычно начинается с беспокойства ребенка, срыгивания, снижения аппетита и учащения стула.
Диагностика диспепсии
Прежде чем начать лечение диспепсии, необходимо пройти обследование, которое включает не только описание жалоб, внешний осмотр, но и следующее:
- лабораторные исследования – общий и биохимический анализ крови, изучение кала на наличие крови, копрограмму;
- инструментальные исследования – тест на выделения кислоты желудком, эзофагогастродуоденоскопию, исследование желудочных материалов на наличие хеликобактер пилори, УЗИ органов брюшной полости, колоноскопию, рентгенографию, компьютерную томографию, эзофагеальную и антродуоденальную манометрию.
Пройти диагностику можно в АО «Медицина» (клиника академика Ройтберга), которая располагается в центральном округе Москвы, недалеко от станций метро Тверская, Новослободская, Белорусская, Чеховская. При наличии заболевания вам может понадобиться не только консультация гастроэнтеролога, но и других специалистов: психиатра, невропатолога, кардиолога, эндокринолога.
Профилактика
Исследования показывают, что при грамотном уходе симптомы функциональной диспепсии исчезают. В первые месяцы жизни дети требуют особого контроля за их питанием:
- Наиболее физиологичный вариант – грудное вскармливание по требованию. В этом случае контролю подлежит рацион матери.
- При искусственном вскармливании необходимо учитывать ряд правил:
- рассчитывать объемы смеси соответственно возрасту ребенка;
- использовать только адаптированные продукты;
- точно придерживаться инструкции по приготовлению.
- Прикорм. Педиатры рекомендуют вводить его, начиная с 6 месяцев. Необходимо соблюдать утвержденную ими схему, чтобы облегчить переход ребенка на «взрослую» пищу.
Детям старшего возраста для нивелирования диспепсических симптомов нужно придерживаться таких правил:
- иметь режим питания;
- избегать употребления продуктов всухомятку;
- придерживаться принципов рационального питания.
Если симптомы обострились, доктор может назначить водно-чайную паузу, чтобы очистить кишечник от токсичных продуктов и забрать питательный субстрат у бактерий.
Виды болезни и причины возникновения
Диспепсия делится на:
- функциональную;
- алиментарную;
- токсическую;
- органическую.
Несварение способно возникнуть как вследствие нарушений правил питания, так и в результате отравления организма токсинами, в этом случае может потребоваться лечение в стационаре.
При диспепсии, как правило, наблюдаются такие симптомы, как отрыжка, тошнота, вздутие, потеря аппетита, диарея
Простая (функциональная)
Простая, или функциональная, диспепсия у детей возникает вследствие неправильной ферментной деятельности желёз внутренней секреции, нарушений моторики и проблем нервной системы.
Подвиды функциональной диспепсии:
- язвенноподобная;
- дискинетическая;
- неспецифическая.
Алиментарная
Развитие алиментарной формы заболевания провоцируют нарушения питания: систематические переедания, употребление в пищу плохо приготовленных или несвежих продуктов.
Причины развития диспепсии у грудничков:
- перекорм;
- несоблюдение правил ввода прикорма;
- отсутствие режима питания.
Бродильная, гнилостная и другие формы алиментарной диспепсии: таблица
| Вид | Характеристика | Нарушения в питании |
| Бродильная | Характеризуется нехваткой компонентов панкреатического сока, участвующих в расщеплении углеводов. В результате этого пища не переваривается полностью. Следствия:
| Неумеренное или несбалансированное употребление таких продуктов, как:
|
| Гнилостная |
|
|
| Жировая |
| Включение в рацион продуктов, содержащих насыщенные жиры (баранина, свинина). |
Токсическая
Токсическая диспепсия — осложнение алиментарной, возникающее у детей до года. Начинается как нарушение пищеварения, в результате которого происходит интоксикация желудочно-кишечного тракта: вредные вещества попадают в кровь, что приводит к отравлению всего организма. При этом оказывается негативное влияние на нервную систему, страдает обмен веществ.
В роли провоцирующих факторов выступают не только ошибки в питании, но и заражение микробами.
Органическая
Органическая диспепсия представляет собой вторичное расстройство пищеварения. Вызвана заболеванием, имеющим инфекционную природу или являющимся результатом поражения какого-либо органа. Токсины (возбудители основной патологии) поражают вегетативную нервную систему, в результате чего она перестаёт справляться с регуляцией деятельности пищеварительной системы. Следствия этого процесса:
- ускорение перистальтики;
- уменьшение выделения желчи;
- спад активности ферментов;
- изменения процессов всасывания в кишечнике.