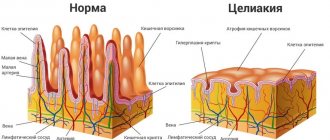
Что такое дисбактериоз
В кишечнике человека живет и размножается огромное количество бактерий. В норме они не причиняют вреда человеку. Более того, их присутствие нужно для нормального функционирования работы кишечника и организма в целом.
Дисбактериоз – это явление, при котором в кишечнике создаются такие условия, которые дают возможность активному размножению патогенной микрофлоры. Другими словами – это нарушение гармонии микрофлоры кишечника, что вызывает достаточно неприятные для человека симптомы.
Диагностика заболевания
В большинстве случаев дисбактериоз развивается как следствие нарушений со стороны других внутренних органов, что привело к астенизации организма и формированию патогенной флоры. Поэтому на начальных этапах следует проводить обследование других органов и систем ребёнка для выявления причины нарушения.
Чтобы установить наличие дисбактериоза, необходимо осуществить ряд диагностических процедур:
- копрологическое исследование кала ребёнка — позволяет оценить ферментативные способности пищеварительной системы, а также подтвердить или опровергнуть наличие воспалительного процесса в кишечнике;
- посев каловых масс — определяет только количество условно-патогенных микроорганизмов, без их процентного соотношения к другим микробам;
- посев мочи и жёлчи — проводят в запущенных случаях для подтверждения генерализации процесса и определения преимущественного возбудителя;
- посев биоптатов со слизистой двенадцатиперстной кишки, прямой и толстой — позволяет оценить пристеночную микрофлору.
Анализ на дисбактериоз: расшифровка, нормы — таблица
| Микрофлора | Нормальные показатели |
| Патогенные энтеробактерии | отсутствуют |
| Кишечная палочка с нормальной ферментативной активностью (эшерихии) | 300–400 млн/г |
| Кишечная палочка со сниженной ферментативной активностью | до 10% |
| Лактозонегативные энтеробактерии | до 5% (103–106 млн/г) |
| Гемолизирующая кишечная палочка | отсутствует |
| Кокковые формы в общей сумме микробов | до 25% (107 млн/г) |
*Кроме показателей, указанных в таблице, 90% флоры должны составлять лакто- и бифидобактерии.
Как собрать и сдать кал?
Чтобы результат исследования кала был достоверным, следует придерживаться некоторых правил сдачи биоматериала:
- минимально необходимое количество кала — 5–10 г;
- собирается в стерильный контейнер, без мочи;
- недопустимо хранение материала;
- за трое суток до сдачи анализа ребёнок не должен получать новой пищи;
- в случае приёма лекарств, в день перед сбором материала их необходимо отменить.
Опасен ли дисбактериоз для грудного ребенка
Нужно ли говорить о дисбактериозе у детей первого года жизни как о заболевании? Этот вопрос остается открытым в современной медицине. Многие специалисты относят его к особому состоянию, которое нуждается в коррекции.
Дисбактериоз у грудничков проявляется множеством проблем, таких как запоры, диарея, аллергическая сыпь и т. п. Эти симптомы, собственно, и беспокоят малыша. Как известно, от состояния кишечника зависит не только нормальное пищеварение, но и самочувствие малыша в целом, а также его иммунитет.
Нарушение баланса флоры кишечника подрывает защитные силы организма ребенка, делает его уязвимым для вирусных инфекций.
Роль микрофлоры желудочно-кишечного тракта в здоровье ребёнка
За способность организма сопротивляться болезням отвечает иммунитет. У новорождённых важную роль в его становлении играет микрофлора желудочно-кишечного тракта, основную часть которой составляют бифидобактерии. Они не позволяют размножаться болезнетворным микроорганизмам, принимают участие в выработке ряда необходимых витаминов и, что главное, способствуют укреплению защитных сил.
Дисбактериоз кишечника развивается в результате нарушения баланса микрофлоры
Ребёнок на грудном вскармливании получает бифидобактерии от матери с молоком, в котором имеются не только микроорганизмы, но и стимуляторы роста полезных бактерий, антитела и иммунные клетки.
При первом контакте женщины и малыша происходит передача микрофлоры. Но наибольшее влияние на дальнейшее заселение микроорганизмами кишечника оказывают внешние факторы.
Виды микрофлоры желудочно-кишечного тракта
Всю микробиоту кишечника условно разделяют на:
- главную, в состав которой входит 90% всех видов микробов (в основном бифидобактерии и бактероиды);
- сопутствующую (лактобактерии, кишечная палочка, энтерококки) – до 10% от общего состава микробов;
- остаточная флора (клебсиеллы, цитробактер, протей, дрожи, клостридии, стафилококки) – меньше 1%.
Как распознать дисбактериоз у грудного ребенка
Наблюдательные родители легко сумеют самостоятельно распознать первые симптомы. Основные признаки дисбактериоза у детей: диарея, беспокойство, проблемы со сном, плаксивость, склонность к проявлениям аллергических дерматитов, сыпь. Вышеперечисленные симптомы не являются поводом для постановки диагноза, но они должны как минимум насторожить родителей.
Характерные симптомы дисбактериоза:
- метеоризм;
- бледные кожные покровы;
- вялость;
- плохой аппетит;
- частые приступы коликов;
- боли в животике;
- сухие кожные покровы;
- частые проявления аллергического дерматита, сыпь;
- раздражительность;
- молочница во рту, стоматит;
- запоры;
- диарея более 3-х дней;
- рвота, тошнота, частые и обильные срыгивания;
- плохая прибавка веса;
- зеленая слизь в кале грудничка, кровяные примеси, пена.
Стоит заметить, что с введением прикорма возможны временные изменения консистенции кала ребенка, частота дефекаций, появление зеленой слизи, понос, аллергическая сыпь. Такие состояния в большинстве случаев не требуют особого лечения, все пройдет само. Если же нет – нужно искать причины таких расстройств.
Не следует заниматься самолечением. При возникновении любых симптомов стоит обратиться к доктору, который наблюдает ребенка. Изучив все симптомы, врач поставит диагноз.
В чем причины нарушения микрофлоры кишечника
Причины дисбактериоза во младенчестве могут быть такими:
- проблемы со здоровьем матери, возникающие во время беременности;
- патологии во время родов;
- различные инфекции;
- физиологическая незрелость ЖКТ деток до года;
- первичный иммунодефицит;
- раннее кормление деток молочными продуктами, искусственное вскармливание;
- позднее прикладывание к груди;
- применение гормональных препаратов, антибиотиков;
- стрессовые и/или неблагоприятные социально-психологические условия, в которых находится ребенок.
Методики диагностики дисбактериоза
Определить нарушения баланса микрофлоры кишечника можно с помощью анализа кала.
Прежде чем сдать кал на анализ, проконсультируйтесь со своим доктором о целесообразности такого исследования. Расшифровка полученных результатов анализа также должна осуществляться вашим доктором.
В лабораторных условиях проводят следующие исследования:
- Копрограмма. Выявление степени переваривания кишечником пищи. Также помогает выявить признаки воспаления в ЖКТ.
- Бак посев кала. Выявление степени формирования патогенной флоры кишечника.
- Посев кала на дисбактериоз. Выявление процентной степени соотношения патогенной и нормальной составляющей микрофлоры.
Казалось бы, что сложного в том, чтобы собрать кал грудничка для анализа? Чтобы результаты исследования были достоверными, это необходимо сделать правильно.
Чтобы правильно собрать кал на анализ, следует учесть следующие правила:
- прежде чем собрать кал для анализа, ребенка следует помыть и надеть на него чистое белье, желательно использовать пеленку, самодельный подгузник (не одноразовый);
- недопустимо длительное хранение собранного материала при комнатной температуре;
- лучше всего, если для сбора кала будет использован стерильный пластиковый контейнер, купленный в аптеке;
- если же ребенок кушает смеси, содержащие пребиотики и пробиотики, прежде чем собрать исследуемый материал, их необходимо отменить за несколько дней до сдачи кала на анализ.
Нарушения микробиоценоза кишечника у детей и его коррекция
Важнейшую роль в жизнедеятельности организма человека играет микробиоценоз кишечника — микроэкологическая система организма, которая сложилась в процессе филогенетического развития в пищеварительном канале человека. На значение микробной флоры для здорового человека впервые обратил внимание в 1907 году И. И. Мечников. Процесс взаимодействия микроорганизмов, обитающих в кишечнике, и собственно слизистой оболочки достаточно сложен и его изучению посвящено немало монографий и научных работ.
Всю микрофлору кишечника можно разделить на три группы: основная флора, среди которой наибольший интерес представляют бифидобактерии (Bifidobacterium bifidum, Bifidobacterium brevis, Bifidobacterium longum, Bifidobacterium adolescentis и др.) и лактобациллы (Lactobacillus acidophilus, Lactobacillus fermentum, Lactobacillus brevis, Lactobacillus lactis и др.), сопутствующая флора, представленная в основном кишечными палочками с типичными биологическими свойствами и энтерококками (Enterococcus fecalis, Enterococcus faecium), и остаточная флора, которая представлена условно-патогенными бактериями семейства энтеробактерий: клебсиеллами, цитробактерами, протеями и др., стафилококками (Staphylococcus epidermidis, Staphylococcus saprophyticus) и дрожжеподобными грибами.
Одна из основных функций нормальной микрофлоры — защитная, так как бактерии-симбионты человека обладают выраженной антагонистической активностью по отношению к патогенным и условно-патогенным микроорганизмам. Так, например, бифидобактерии образуют в процессе своей жизнедеятельности молочную, уксусную, муравьиную и янтарную кислоты, что снижает рН среды кишечника и препятствует колонизации его посторонними микроорганизмами, попавшими сюда извне. Лактобациллы в процессе брожения молочной кислоты образуют антибиотические вещества — лактолин, лактоцидин, ацидофилин. Полноценная кишечная палочка способна к синтезу колицинов и микроцинов — специфических белков, обладающих антибактериальной активностью. Таким образом, представители основной и сопутствующей микрофлоры кишечника тормозят рост и размножение гнилостных и патогенных микроорганизмов — кишечных палочек с атипичными биологическими свойствами, клебсиелл, протеев, некоторых видов сальмонелл и шигелл, золотистого стафилококка.
Присутствие микробных ассоциаций в кишечнике определяет состояние синтетической функции печеночных клеток путем участия в печеночно-кишечной циркуляции важнейших компонентов желчи — солей желчных кислот, холестерина и желчных пигментов.
Участие нормальной микрофлоры кишечника в обменных процессах организма человека определяется, с одной стороны, утилизацией кишечными микроорганизмами непереваренных пищевых соединений и инактивацией биологически активных веществ, выделяющихся с пищеварительными соками, а с другой стороны, синтезом представителями нормофлоры кишечника витаминов группы В, витамина К, никотиновой и фолиевой кислот, различных биологически активных соединений: экстрогенов, промазина, морфина, колхицина, диэстилбестрена, дигоксина и др.
Еще одной из важнейших функций микрофлоры организма человека является участие в формировании иммунобиологической реактивности макроорганизма. Показано, что в результате антигенной стимуляции аутофлорой иммунной системы в организме человека создается и поддерживается общий пул иммуноглобулинов.
Известно, что энтероциты кишечника, основная функция которых всасывать питательные вещества из просвета кишки, не всегда получают полноценное питание от самого организма, через базальную мембрану, к которой они фиксированы. Это объясняется тем, что процессы инфузии в клетках эпителия кишечника протекают как бы только в одну сторону — от верхушки энтероцитов к базальной мембране, а не наоборот. Вот и приходится энтероцитам «добывать пропитание» для себя также из просвета кишки. Эта питательная субстанция для клеток эпителия, называемая бутиратом, состоит из различных продуктов жизнедеятельности симбионтной флоры, обитающей в просвете кишки, которая представляет собой смесь короткоцепочечных жирных и летучих кислот, моносахаров и липидов.
При подавлении симбионтной флоры условно-патогенными и патогенными бактериями, выработка бутирата снижается или прекращается вовсе, энтероциты в состоянии дефицита питания атрофируются и процессы пищеварения нарушаются. Известны работы, описывающие механическое повреждение условно-патогенной кишечной палочкой в таких условиях кишечных ворсинок. Эшерихии буквально «обгрызают» энтероциты, ослабленные из-за дефицита питания.
Таким образом, нормальная микрофлора с ее специфическими функциями — защитной, обменной и иммуноиндуцирующей, питательной — определяет микробную экологию пищеварительного тракта и участвует в поддержании гомеостаза макроорганизма. Нарушение любой из функций приводит к нарушению различных видов метаболизма, возникновению дефицита микронутриентов: витаминов, микроэлементов, минеральных веществ в организме человека, снижению его иммунного статуса.
Нарушения состава и количественного соотношения в микробиоценозе кишечника возникают от разнообразных причин: характера питания, возраста, проведения антибактериальной, гормональной или лучевой терапии, наличия хронических заболеваний желудочно-кишечного тракта, измененной иммунобиологической реактивности организма и состояния окружающей среды и наступают задолго до клинических проявлений — они служат предвестником отклонений в клинико-физиологическом статусе организма. Эти изменения нормальной микрофлоры получили название дисбактериоза или дисбиоза, который со временем проявляет себя клиническими местными симптомами, а затем и общими нарушениями, которые отягощают течение различных заболеваний человека и затрудняют его лечение. Преобладание роста каких-либо представителей микробной флоры кишечника, происходящее в силу перечисленных выше обстоятельств, получило название синдрома избыточного бактериального роста (СИБР) и является одним из вариантов проявления дисбактериоза. Следовательно, вместе с лечением человека от той или иной болезни надо оздоровить и его кишечник.
Для характеристики дисбактериоза кишечника в разные годы были предложены различные классификации, учитывающие вид микробной флоры, тип нарушений, тяжесть течения и клинические формы и т. д., но ни одна из известных на сегодня классификаций не может полностью удовлетворить врача при решении практических задач нормализации и коррекции микробиоценоза кишечника и рационально построить лечение и профилактику дисбактериоза у пациентов. Мы использовали классификацию, С. Д. Митрохина (1998), которая позволяет охарактеризовать степени тяжести дисбактериоза толстой кишки с позиций оптимизации современных подходов к лечению и профилактике дисбактериозов.
Микроэкологическая классификация степеней тяжести дисбиоза кишечника (С. Д. Митрохин, 1998)
I степень тяжести — увеличено или уменьшено общее количество кишечных палочек. Кишечные палочки с атипичными биологическими свойствами отсутствуют. Количество бифидобактерий и лактобацилл не изменено. Изменения в общих показателях микробного метаболитного паспорта фекалий характерны лишь в отношении пула летучих жирных кислот, содержания фенилпропионовой кислоты, скатола и метиламина. Общее содержание летучих жирных кислот у больных с I степенью тяжести дисбактериоза может быть меньшим или большим аналогичного у здоровых лиц. Будет снижено содержание скатола. Напротив, содержание фенилуксусной кислоты и метиламина будет повышено. Будут отмечатся изменения удельного веса щавелевоуксусной кислоты в профиле других карбоновых кислот (ДКК). Дисбактериоз латентный, компенсированный, кишечные дисфункции не регистрируются.
II степень тяжести — незначительно снижено количество бифидобактерий и лактобацилл. Наблюдаются количественные и качественные (появление форм с атипичными биологическими свойствами) изменения кишечных палочек. Высеваются в умеренном количестве условно-патогеннные кишечные микроорганизмы. Отмечаются изменения как в общих, так и в специфических показателях микробного метаболитного паспорта фекалий. Что выражается в снижении величины экскреции с фекалиями фенольных соединений: п-крезола и индола. В десятки раз уменьшается количество скатола в испражнениях. Обратная картина наблюдается в отношении фенилпропионовой кислоты, количество которой на порядок превышает таковое у здоровых лиц. Профиль фенольных соединений (ФС) также меняется: удельный вес индола возрастает более чем в 2 раза, несколько снижался удельный вес п-крезола и более чем в десять раз снижен удельный вес скатола. В целом экскреция с фекалиями карбоновых и ароматических аминокислот, фенольных и индольных соединений (за исключением фенилаланина) при II степени тяжести дисбиоза снижена. Снижается экскреция с фекалиями гистамина и серотонина. Изменен аминный профиль: удельный вес гистамина и серотонина ниже, удельный вес представителя простых аминов — метиламина выше. Дисбактериоз локальный (местный), субкомпенсированный, кишечные дисфункции, как правило, не наблюдаются.
III степень тяжести — существенное снижение количества бифидобактерий (105–106) в сочетании со снижением количества лактобацилл и резким изменением типичных свойств кишечных палочек (значительное преобладание гемолитических, лактозонегативных форм). Значительное увеличение количества условно-патогенных бактерий с патогенными свойствами (гемолитических форм) и патогенных дрожжеподобных грибов (родов Candida, Geotrichum и др.). Характерны еще более выраженные изменения как в общих, так и в специфических показателях микробного метаболитного паспорта фекалий. Снижена величина экскреции с фекалиями фенольных соединений: п-крезола и индола. В фекалиях практически отсутствует скатол. Напротив, содержание фенилпропионовой кислоты в каловых массах резко увеличивается. Профиль ФС меняется таким образом, что существенно увеличивается удельный вес индола и значительно снижается удельный вес п-крезола. Существенно изменяется величина экскреции аминов: содержание в фекалиях гистамина и серотонина может быть выше или ниже по сравнению с нормой (зависит от нозологической формы основного заболевания). Содержание карбоновых кислот в фекалиях больных с III степенью дисбиоза меняется следующим образом: резко уменьшается пул летучих жирных кислот, практически не обнаруживается щавелевоуксусная кислота и значительно возрастает экскреция с каловыми массами альфа-кетоглутаровой кислоты. Изменен профиль летучих жирных кислот. При нарушениях стула по типу диареи удельный вес уксусной кислоты ниже, удельный вес пропионовой и масляной кислот, наоборот, повышен, при констипации наблюдается противоположная картина. Отмечается снижение или увеличение удельного веса молочной и аналогичные изменения удельного веса альфа-кетоглутаровой кислот в профиле ДКК. Дисбактериоз локальный (местный), декомпенсированный, кишечные дисфункции, как правило, наблюдаются.
IV степень тяжести — резкое снижение или отсутствие бифидобактерий, значительное уменьшение количества лактобацилл, резкое уменьшение количества или отсутствие кишечных палочек с типичными свойствами, значительное возрастание количества как облигатных, так и факультативных видов (в норме не встречающихся) кишечных бактерий и дрожжеподобных грибов с патогенными свойствами. Выявляются патогенные кишечные бактерии (сальмонеллы, шигеллы, йерсинии). Качественные изменения в микробном метаболитном паспорте остаются такими же, как и при третьей степени, но их количественные характеристики еще более изменены, характерна глубокая разбалансировка биохимических регуляторных механизмов микробной экосистемы, сочетающаяся с аналогичной разбалансировкой микробной инфраструктуры кишечника. Дисбактериоз распространенный (с бактериемией), декомпенсированный (с угрозой генерализации инфекции, сепсиса или септикопиемии), наблюдаются выраженные кишечные дисфункции.
Лечением дисбиоза врачи всех уголков мира занимаются давно. В результате многолетнего кропотливого поиска наиболее действенных мер и способов к настоящему времени образовалось большое количество лекарственных препаратов и биологических активных добавок, которые в той или иной степени влияют на состояние микрофлоры и используются для восстановления нарушенного равновесия кишечной экоструктуры.
Большое разнообразие на российском рынке лекарственных средств, необходимость рационального выбора лечебных воздействий и их сочетаний убедительно свидетельствуют о необходимости некоторой систематизации и схематизации лечения дисбактериоза кишечника, не исключая при этом опыта и творческого характера в работе лечащего врача и индивидуального подхода к коррекции и профилактике дисбактериоза кишечника.
В настоящее время разработаны следующие основные принципы комбинированной коррекции микроэкологического дисбаланса кишечника:
- коррекция моторно-секреторной функции желудочно-кишечного тракта, включающая ферментотерапию, поливитаминотерапию, назначение спазмолитиков, антидиарейных, желчегонных и стимулирующих регенеративные процессы препаратов;
- энтеросорбция и энтеропротекция, заключающаяся в назначении энтеросорбентов, выводящих из организма как патогенные микроорганизмы, так и продукты их жизнедеятельности;
- селективная деконтаминация патогенной и условно-патогенной микрофлоры кишечника, проводимая на основе назначения бактериофагов, кишечных антисептиков, фитонцидов и антибактериальных препаратов;
- коррекция нормальной микрофлоры кишечника с помощью различных пробиотиков;
- функциональное питание, заключающееся в употреблении кисломолочных и других вариантов продуктов с включением в них в качестве активного действующего начала бифидобактерий (фруктовые и овощные соки, жевательные резинки, мороженое, кондитерские изделия, салаты, сыры, сметана, кефир, масло, крем, творог, десерты и др.). В настоящее время бифидобактерии включены в состав более 70 различных продуктов питания.
Чрезвычайно важными элементами лечения и профилактики дисбактериоза кишечника также являются следующие моменты:
- санитарно-просветительная работа с пациентами и их родственниками о роли микрофлоры и необходимости ее коррекции;
- длительное сотрудничество врача и пациента;
- соблюдение диетического режима и функционального питания;
- применение медикаментозных и немедикаментозных методов лечения и профилактики дисбактериоза кишечника.
При построении тактики рационального, индивидуального лечения и профилактики дисбактериоза кишечника, особенно у детей различного возраста, у которых процессы формирования собственной экосистемы продолжаются до 10–12 летнего возраста, врачу необходимо решить следующие задачи:
- нормализация работы кишечника (первый принцип комбинированной терапии);
- создание условий, способствующих более благоприятному развитию собственной флоры (аутофлоры) организма (второй принцип комбинированной терапии);
- санация кишечника от патогенной и условно-патогенной флоры (третий принцип комбинированной терапии);
- длительное интермиттирующее лечение (пульс-терапия) при III–IV степени тяжести дисбактериоза не менее 6 месяцев (четвертый принцип комбинированной терапии);
- сохранение и поддержание микробной экологии кишечника (пятый принцип комбинированной терапии).
Для нормализации работы кишечника используются и индивидуально подбираются средства с учетом нарушений функций толстой кишки и особенностей действия препаратов с наиболее вероятным воздействием на причину имеющегося нарушения работы кишечника (констипация, диарея) и адсорбирующих свойств, а также ферментативной недостаточности. В последнее время уделяется много внимания проблемам дисбиоза, избыточному бактериальному росту, обусловленному самыми разными факторами, — нарушение макро- и микроэкологии кишечника на фоне антибиотикотерапии, химиотерапии, пищевых отравлений и пр. В этих работах довольно подробно останавливаются и на этиопатогенетических механизмах развития дисбиоза и его последствий и на методах лечения с использованием кишечных антисептиков, антибиотиков и различных моно- или мультиштаммовых пробиотиков. К пробиотикам относятся биологические активные средства, содержащие колонии живых или лиофилизированных микроорганизмов, основная функция которых заместительная, то есть при их приеме необходимо заместить патогенную и условно-патогенную флору штаммами специально выведенных культур бифидо-, лакто- и других бактерий, сходных по своим свойствам со штаммами, обитающими в кишечнике человека. Особенно актуально звучит тема заместительной терапии именно для детей различного возраста. Как уже было сказано, кишечная микрофлора начинает формироваться с первого дня жизни ребенка и заканчивается, по данным разных авторов, к 10–12 годам. Сформированные к этому возрасту соотношения различных групп бактерий индивидуальны для каждого человека и сохраняются в его кишечнике на протяжении практически всей жизни с небольшими колебаниями, зависящими от внешних и внутренних (возрастных) факторов. И если у взрослого человека происходит, по каким-либо причинам, нарушение экосистемы, то в этом случае можно с меньшей оглядкой назначать больным людям антибиотики широкого спектра действия, с последующим курсом пробиотиков. Смысл такого лечения заключается в уничтожении с поверхности кишечника болезнетворных микроорганизмов. Конечно же, в этот период значительно страдает и симбионтная микрофлора. Однако под прикрытием пробиотиков, которые, как правило, назначаются после окончания антибиотикотерапии (а современные виды пробиотиков, имеющих устойчивые к некоторым антибиотикам штаммы, — и во время проведения антибиотикотерапии) в кишке раньше или позже, в зависимости от индивидуальных особенностей организма, поверхность слизистой оболочки кишки вновь заселят те первые «родные» штаммы симбионтов, которые заселились в организме человека при формировании биоценоза в первое десятилетие жизни макроорганизма. Отдельные их представители в любом случае выживут, даже под воздействием антибиотикотерапии, и дадут впоследствии рост новым колониям, которые под «прикрытием» пробиотических штаммов разовьются, и колонизируют всю поверхность слизистой оболочки. А штаммы пробиотиков, являющиеся проходной флорой, покинут организм. Транзиторность нахождения пробиотических микроорганизмов в кишечнике подтверждена исследованиями, которые оценивали длительность их выявления в стуле. По результатам этих работ, уже через 1–4 недели после окончания приема пробиотического средства данные штаммы не определялись в стуле (Ciorba, 2010). Другое дело обстоит с детьми, у которых собственная экосистема кишечника еще не сформировалась окончательно, хотя, конечно, основное соотношение микрофлоры уже определяется к концу первого года жизни. Назначение детям антибиотиков для санации кишечника может пагубно сказаться на дальнейшем формировании нормальной микрофлоры, и в этом случае пробиотики, пусть даже и содержащие нормальные бифидо- и лактобактерии и симбионтные энтерококки, могут создать конкуренцию «родным» штаммам кишечника. Назначение антибактериальной терапии чревато, особенно у детей, возможным быстрым развитием псевдомембранозного колита с преобладанием развития Clostridium difficile. В таком случае, по возможности, детям лучше назначать не антибиотики, а кишечные антисептики, например, нитрофуранового ряда, которые «мягче» действуют на микрофлору, подавляя рост преимущественно аэробных условно-патогенных и патогенных штаммов микроорганизмов. Но для скорейшего восстановления микроэкосферы не всегда бывает достаточно этих антисептиков, пусть даже и неагрессивных и мягко действующих. В настоящее время для детского возраста разработаны специальные наборы штаммов, вошедшие в прописи различных препаратов, которые направлены на скорейшее восстановление естественной микрофлоры ребенка. Однако и они не являются идеальным средством для стимуляции роста собственных, еще не окрепших колоний симбионтных микроорганизмов. В этом случае как раз для стимуляции роста симбионтной флоры бифидо- и лактобактерий и энтерококков и в первую очередь для стимуляции роста первичных, «естественно» заселенных штаммов рекомендуется использовать средства, являющиеся экстрактом жизнедеятельности симбионтной флоры. Т. е. по сути дела прообразом того бутирата, который является питательной средой для энтероцитов. К таким препаратам относится Хилак форте, являющийся метаболическим пробиотиком. Препарат представляет собой прозрачную светло-желтую или желто-коричневую жидкость с характерным кисловатым запахом. В состав препарата входят беззародышевые водные субстраты биосинтетических продуктов бактериального метаболизма четырех видов микроорганизмов, присутствующих в нормальной микрофлоре кишечника: Escherichia coli, Enterococcus faecalis, Lactobacillus acidophilus и Lactobacillus helveticus. Благодаря наличию в препарате естественных продуктов жизнедеятельности бактерий, аналогичных тем, которые имеются в просвете кишки при нормальной микрофлоре, он способствует поддержанию физиологических функций слизистой оболочки кишечника и его микробной экологии. Создает благоприятные условия, обеспечивающие питание ослабленных или поврежденных энтероцитов, восстанавливая тем самым цитомукопротективную способность слизистой оболочки. Ускоряет развитие нормальной кишечной микрофлоры, создавая оптимальную экологическую среду с определенным соотношением кислот. Препарат назначается детям в виде приема 20–40 капель 3 раза в день до или во время еды. Для младенцев дозировка составляет 15–30 капель 3 раза в день. Рекомендуется интермиттирующий ритм по 10–15 дней с перерывами 1–2 месяца.
Возможно, что при приеме препарата не только и не столько восстанавливается кислотность среды в тонкой кишке (так как доза приема препарата очень небольшая), но запускаются некоторые триггерные механизмы, регулирующие процесс цитомукопротекции и влияющие на микроэкологическую систему в кишечнике. Это одно из предположений, научные исследования над которым продолжаются до последнего времени. Однако налицо клиническая эффективность при приеме Хилака форте в случае развития дисбиоза у взрослых и детей различного возраста. На фоне приема этого препарата происходит скорейшее восстановление микроэкологического баланса в кишечнике и исчезают клинические проявления, сопровождающие дисбактериоз, — боли в животе, метеоризм и констипация, о чем свидетельствуют проведенные клинические исследования в разных странах.
Известно, что важную роль в положительном действии пробиотических микроорганизмов выполняют не сами бактериальные клетки, а их метаболиты (Н. И. Урсова, 2013). В этом отношении Хилак форте может быть более предпочтителен, чем лиофилизированные формы различных пробиотических препаратов, которым требуется 8–10 часов для активации и начала выработки продуктов метаболизма (С. К. Аджигайтканова, 2007). Этот вопрос приобретает особенную важность в случае диареи, которая часто сопровождает нарушения микрофлоры. Дело в том, что время нормального транзита содержимого по кишечнику как у взрослых, так и у детей позволяет лиофилизированным пробиотикам пройти активацию. Однако общекишечный транзит при диарее может быть значительно ускорен. Так, по результатам исследования у детей 3–18 месяцев с диареей время общекишечного транзита (Total gut transit time) составляло всего лишь 5 часов (Roy, 1991).
Важным вопросом является коррекция нарушений микрофлоры при приеме антибактериальной терапии. Препараты на основе метаболитов полезных бактерий, таких как Хилак форте, не содержат живых микроорганизмов. Поэтому их применение совместно с антибиотиками может быть более предпочтительным, т. к. последние никоим образом напрямую не уменьшают их эффективность.
В любом случае, для того чтобы не нарушить хрупкую микроэкологическую структуру кишечника или восстанавливать ее после каких-либо агрессивных воздействий, необходимо использовать весь арсенал средств, доступных в настоящее время в медицине в целом и в детской гастроэнтерологии в частности, сочетающий использование наряду с пробиотиками средств, способствующих скорейшей адаптации колоний симбионтных бактерий на слизистой оболочке кишечника, — продуктов естественного метаболизма микроорганизмов, к которым относится и Хилак форте.
В таблице приводятся биохимические критерии состояния микробной экологии кишечника, полученные при обследовании практически здоровых людей — доноров крови [37].
Литература
- Куваева И. Б., Ладодо К. С. Микроэкологические и иммунные нарушения у детей: диетическая коррекция. М., 1991.
- Запруднов А. М., Мазанкова Л. Н. Микробная флора кишечника и пробиотики. М., 1999.
- Коршунов В. М., Володин Н. Н., Ефимов Б. А. и др. Микроэкология желудочно-кишечного тракта. Коррекция микрофлоры при дисбактериозах кишечника. М., 1999.
- Аджигайтканова С. К. Подходы к медикаментозному лечению дисбактериоза кишечника // Болезни органов пищеварения. Приложение РМЖ. 2007. № 2. С. 73–76.
- Урсова Н. И., Римарчук Г. В., Щеплягина Л. А., Савицкая К. И. Современные методы коррекции дисбиоза кишечника у детей (учебное пособие). М., 2000.
- Урсова Н. И. Актуальные и нерешенные проблемы пробиотикотерапии // Лечащий Врач 2013. № 8. С. 60–65.
- Петровская В. Г., Марко О. П. Микрофлора человека в норме и патологии. М., 1976.
- Тимофеева Г. А., Цинзерлинг А. В. Острые кишечные инфекции у детей. Л., 1984.
- Покровский В. И., Гордиенко С. П., Литвинов В. И. (ред.) Иммунология инфекционного процесса. М., 1994.
- Шендеров Б. А. Медицинская микробная экология и функциональное питание. М., 1998.
- Шадрин С. А. Дисбактериоз кишечника у детей. Краснодар, 1999.
- Мухина Ю. Г. Особенности микроэкологии пищеварительного тракта у детей. К проблеме дисбактериоза // Детская больница. 2000, № 2.
- Rosebury T. Microorganisms indigenous to man. N.Y., 1962.
- Collins M. D. Probiotics, prebiotics, and synbiotics: approaches for modulating the microbial ecology of the gut // Am. J. Clin. Nutr. 1999; 69 (Suppl.): S1052–1057.
- Vanderhoof J. A., Whitney D. B., Antonson D. L. et al. Lactobacillus GG in prevention of antibiotic-associated diarrhea in children // J. Pediatr. 1999; 135: 564–568.
- Митрохин С. Д., Щербаков П. Л., Бредихина Н. А., Елизаветина Г. А., Иваников И. О., Минушкин О. Н. Лечение и профилактика дисбактериоза (дисбиоза) кишечника на современном этапе. Практические рекомендации. М., 1999, 48 с.
- Урсова Н. И. Дисбактриозы кишечника в детском возрасте: инновации в диагностике, коррекции, профилактике. М., 2013. 328 с.
- Парфенов А. И. Энтерология. М.: МИА, 2009. 880 с.
- Rambaud J.-C. et al. Gut Microflora. Paris: John Libbey eurotext, 2006. P. 247.
- Amandine Everarda, Clara Belzerb, Lucie Geurtsa et. al. Cross-talk between Akkermansia muciniphila and intestinal epithelium controls diet-induced obesity www.pnas.org/cgi/doi/10.1073/pnas.1219451110 PNAS Early Edition.
- Emmanuelle Le Chatelier, Trine Nielsen, Junjie Qin et al. Richness of human gut microbiome correlates with metabolic markers // 038/nature12506.
- Shuiming Xiao, Na Fei, Xiaoyan Pang et al. A gut microbiota-targeted dietary intervention for amelioration of chronic inflammation underlying metabolic syndrome // FEMS Microbiol& Ecol. 2013, 1–11.
- Лечение и профилактика дисбактериоза (дисбиоза) кишечника на современном этапе. Практические рекомендации.
- Prakash S., Tomaro-Duchesneau C., Saha S., Cantor A. The gut microbiota and human health with an emphasis on the use of microencapsulated bacterial cells // J. Biomed. Biotechnol. 2011: 981214. [email protected] Jul 2: 981214.
- Reid G., Gaudier E., Guarner F. et al. Responders and non-responders to probiotic interventions: how can we improve the odds? // Gut Microbes. 2010; 1: 200–204.
- Rosenberg E., Zilber-Rosenberg I. Symbiosis and development: the hologenome Concept // Birth Defects Res.C. Embryo.Today. 2011; 93: 56–66.
- Roy S. K. et al. Persistent diarrhea: total gut transit time and its relationship with nutrient absorption and clinical response // J Pediatr Gastroenterol Nutr. 1991, Nov; 13 (4): 409–414.
- Tlaskalova-Hogenova H., Stepankova R., Kozakova H. et al. The role of gut microbiota (commensal bacteria) and the mucosal barrier in the pathogenesis of inflammatory and autoimmune diseases and cancer: contribution of germ-free and gnotobiotic animal models of human diseases // Cell Mol.Immunol. 2011; 8: 110–120.
- Xue H., Sawyer M. B., Wischmeyer P. E., Baracos V. E. Nutrition modulation of gastrointestinal toxicity related to cancer chemotherapy: from preclinical findings to clinical strategy // JPEN J. Parenter.Enteral Nutr. 2011; 35: 74–90.
- Whelan K., Schneider S. M. Mechanisms, prevention, and management of diarrhea in enteral nutrition // Curr. Opin. Gastroenterol. 2011; 27: 152–159.
- Delzenne N., Cherbut C., Neyrinck A. Prebiotics: actual and potential effects in inflammatory and malignant colonic diseases // Curr. Opin. Clin. Nutr. Metab Care. 2003; 6: 581–586.
- Cabre E., Gassull M. A. Nutritional and metabolic issues in inflammatory bowel disease // Curr. Opin. Clin. Nutr. Metab Care. 2003; 6: 569–576.
- Meier R., Burri E., Steuerwald M. The role of nutrition in diarrhoea syndromes // Curr. Opin. Clin. Nutr. Metab Care. 2003; 6: 563–567.
- Matthew Ciorba. A Gastroenterologist’s Guide to Probiotics // Clin Gastroenterol Hepatol. 2012; 10 (9): 960–968.
- Reid G., Sanders M. E., Gaskins H. R. et al. New scientific paradigms for probiotics and prebiotics // J. Clin. Gastroenterol. 2003; 37: 105–118.
- Holmes S. Are probiotics and other functional foods the medicines of the future? // Prof. Nurse. 2003; 18: 627–630.
- Митрохин С. Д., Ардатская М. Д., Никушкин Е. В. и др. Комплексная диагностика, лечение и профилактика дисбактериоза (дисбиоза) кишечника в клинике внутренних болезней. Методические рекомендации/Под ред. О. Н. Минушкина. М.: Медицинский центр УД Президента РФ, 1997. 45 с.
П. Л. Щербаков, доктор медицинских наук, профессор
ГБУЗ МКНЦ ДЗМ, Москва
Контактная информация
Лечение дисбактериоза у грудничков
Родителям не стоит бояться этого диагноза, ведь современной медицине известно, как лечить дисбактериоз у грудничка.
Вылечить дисбактериоз у грудных детей будет намного проще и быстрее, определив причины его возникновения. Родителям, обнаружившим признаки нарушения микрофлоры кишечника у своих детей, следует незамедлительно обратиться к семейному доктору. Именно он назначит корректное лечение в вашем конкретном случае.
Именно доктор (а не вы сами) должен определить причины и дать вам практические рекомендации по их устранению.
Тактика лечения дисбактериоза
Как правило, лечение дисбактериоза довольно продолжительное. Необходимы специальные медицинские препараты, содержащие живые лакто – и бифидобактерии. Схемы лечения расписывает доктор, он же наблюдает ребенка и корректирует терапию, направленную на восстановление нормальной микрофлоры кишечника. Например, курс приема препарата «Линекс» может быть от 5-ти до 7-ми дней, после чего обычно наблюдается заметное улучшение. При необходимости доктор скорректирует схему лечения.
Сначала врач назначит препараты, убивающие патогенные бактерии. Параллельно назначаются сорбенты, чтобы вывести из организма токсины. И в последующем тактика лечения будет направлена на заселение кишечника полезными лакто- и бифидобактериями с помощью медицинских препаратов и молочных смесей. Для поддержания здоровья кишечника рекомендуется ведение здорового образа жизни во всех его проявлениях всеми членами семьи.
Если выше чадо все еще находится на грудном вскармливании, необходимым условием есть нормализация питания кормящей мамы. Следует употреблять больше кисломолочных продуктов, полностью отказаться от так называемого пищевого «мусора»: колбас, сосисок, майонеза, кетчупа, соков в пакетах, газированных напитков, чипсов и т. п.
Если вы уже вводите прикорм, обязательно следует ежедневно давать крохе кисломолочные продукты.
Лечение дисбактериоза с помощью медицинских препаратов
Для лечения дисбактериоза в современной медицинской практике широко применяют препараты лактулозы под различными коммерческими названиями. Они абсолютно безопасны для здоровья детей и хорошо ими переносятся.
Распространенной практикой является назначение курса лечения препаратом «Линекс», в состав которого входят бактерии, восстанавливающие нормальную микрофлору кишечника.
Препарат «Линекс» широко применяется для лечения дисбактериоза у детей до 2-х лет. Применяя его для лечения новорожденных и грудничков, сперва нужно вскрыть капсулу, затем смешать содержимое с небольшим количеством воды. Также «Линекс» применяют и для профилактики дисбактериоза во время лечения антибиотиками.
Чаще всего для лечения дисбактериоза у грудничков используют: бактериофаги, пробиотики, «Аципол», «Линекс», «Энтерол», бифидумбактерин, бифиформ и другие.
Данные препараты содержат в себе полезные бактерии, микроорганизмы для восстановления положительной микрофлоры кишечника, а также витамины, необходимые для поддержания иммунитета.
Каковы причины
Появление дисбактериоза у младенцев может быть вызвано рядом причин. В зависимости о того, чем именно спровоцировано заболевание можно выделить первичный и вторичный дисбактериоз.
Чаще всего этот диагноз слышат родители детей, которым еще не исполнился 1 год, а также тех, что появились на свет раньше времени, поэтому их кишечник еще не успел окончательно сформироваться. Признаки дисбактериоза у детей (первичного) могут быть вызваны следующими причинами:
- Кроха с рождения находится на искусственном вскармливании или слишком рано был на него переведен.
- Мамой в период грудного вскармливания был пропит курс антибиотиков, гормональных препаратов.
Что касается причин появления вторичного дисбактериоза у ребенка, то они могут быть следующими:
- Нарушение работы ЖКТ.
- Прием грудничком препаратов, в составе которых присутствует антибиотик.
- Ферменты, отвечающие за пищеварение, вырабатываются в малом количестве.
- Кишечник физиологически незрелый.
- У младенца неправильное питание, раньше времени введен прикорм в рацион.
- В организм проникли бактерии, паразиты, которые заселяют микрофлору патогенными микроорганизмами.
- В период родов младенец перенес травму.
- В организм малыша инфекция попала в процессе грудного вскармливания от матери, страдающей маститом.
- Золотистый стафилококк.
Выяснив причины, по которым проявляются симптомы дисбактериоза у детей 1 года жизни должно последовать своевременное, правильное лечение.
Направлено оно не только на устранение причины, но и на восстановление микрофлоры кишечника. Терапия может затянуться, но важно довести ее до конца, ведь ослабленный иммунитет малыша может быть снова подвержен данному заболеванию.
Профилактика дисбактериоза у грудничков
Когда есть риск возникновения дисбактериоза кишечника, целесообразно проведение профилактических мероприятий.
Назначив курс лечения антибиотиками для профилактики дисбактериоза, доктора обычно параллельно назначают препараты, восстанавливающие микрофлору кишечника («Линекс», сироп лактулозы и т. п.).
Часто врачи назначают препарат «Линекс» для профилактики дисбактериоза уже с первых дней жизни малыша. Особенно это касается детей на искусственном вскармливании. Обычно это лекарство хорошо переносится, из побочных эффектов в редких случаях могут отмечаться реакции гиперчувствительности (сыпь, диарея и т. п.), которые не представляют опасности. В таких случаях, прежде чем продолжить курс лечения данным препаратом, следует проконсультироваться с доктором.
Передозировка препарата «Линекс» возможна при превышениях указанных в инструкции доз для соответствующего возраста. Следует быть внимательными.
Основные меры профилактики дисбактериоза у грудных детей:
- Раннее прикладывание к груди. Первые капельки молозива, попадающие в ротик малыша, создают мощнейшую защиту его организма, населяя кишечник полезными бактериями.
- Грудное вскармливание. Но не стоит отчаиваться родителям деток на искусственном вскармливании. Многообразие современных молочных смесей позволяет подобрать соответствующие схемы лечения.
- Сбалансированное здоровое питание кормящей матери.
- Забота о здоровье родителей на этапе планирования и в период беременности. Консультация у гинеколога до зачатия не будет лишней. Будучи беременной, необходимо вовремя (до момента родов) пройти необходимые обследования и при необходимости провести соответствующий курс лечения.
- Здоровый образ жизни родителей и детей во всех его проявлениях.