В современном мире человеку сложно вести правильный образ жизни. На фоне нерационального питания и приема алкоголя внутренние органы подвергаются негативному воздействию. Это ведет к различным заболеваниям и патологиям пищеварительных органов.
Поджелудочная железа – многофункциональный орган пищеварительной системы человека. Он участвует в обменных процессах и несет двойную нагрузку. Но о ней люди вспоминают только при таких диагнозах, как панкреатит и сахарный диабет.
Поджелудочная железа: роль
Поджелудочная железа регулирует процесс пищеварения.
Роль поджелудочной железы очень значительна в жизни человека. Она участвует в выделении ферментов, которые синтезируют питательные вещества и гормон инсулин, а также регулирует весь процесс переваривания пищи.
Панкреатический сок железы помогает усилить процесс усвоения пищи. Этот орган расположен позади желудка на уровне грудных и поясничных позвонков в брюшной полости. Неправильная работа органа способствует развитию диабета, панкреатита и панкреонекроза.
Полезная статья? Поделись ссылкой Вконтакте
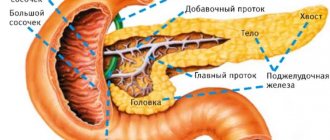
Пищеварительная железа разделена на головку, тело и хвост. Изменение в размере этих отделов приводит к неправильному функционированию железы и развитию различных болезней. Любые расстройства этого органа могут пагубно влиять на желудок, печень, сердце и селезенку.
Потому что железа находится очень близко к ним и приводит к другим заболеваниям этих органов. По этой причине важно знать размер этого органа и к чему может привести его отклонение от нормы.
Симптомы атрофии поджелудочной железы
Клиническая картина заболевания определяется причиной его развития (сахарный диабет, хронический панкреатит и другие). Однако в любом случае характерными симптомами являются экзокринная и эндокринная недостаточность. Экзокринная (внешнесекреторная) недостаточность железы характеризуется пониженной продукцией пищеварительных ферментов, а также бикарбонатов и других электролитов, которые нейтрализуют содержимое желудка, обеспечивая благоприятную для действия панкреатических ферментов среду. Типичными симптомами являются послабление стула, ухудшение аппетита, снижение веса.
Ранним симптомом недостаточности внешнесекреторной функции является стеаторея (повышенное выведение жиров с калом). Этот признак развивается при снижении секреции на 10% от нормы. Снижение веса происходит вследствие нарушения переваривания пищи, всасывания веществ в кишечнике, потери аппетита. При длительно существующей патологии развиваются признаки дефицита витаминов.
Эндокринная (внутрисекреторная) недостаточность проявляется нарушениями углеводного обмена, протекающими по типу гипергликемического синдрома. При этом симптомы сахарного диабета развиваются лишь у половины пациентов. Это объясняется тем, что инсулинпродуцирующие клетки обладают способностью лучше сохраняться при патологии в сравнении с ацинарными. Развивается дефицит инсулина, глюкагона. Пациента может беспокоить выраженная слабость, головокружение, жажда.
Размер поджелудочной железы у здорового человека
Поджелудочная железа одинакового размера что у мужчин, что у женщин.
Не всем известны размеры поджелудочной железы здорового человека. А его параметры прямо влияют на состояние самого органа и указывают на развитие болезней.
У здоровой пищеварительной железы вытянутая форма и загнутый к верху хвост. У мужчин и женщин она одинакового размера: длина в среднем от 16 до 23 см, ширина – до 9 см, а толщина – до 3 см. Длина головки железы до 32 мм, тело – до 21-25 мм, а хвост – до 30-35мм.
Вирсунгов проток, который проходит внутри железы и доставляет панкреатический сок в другие органы имеет 20 см в длину и 4 в ширину. Нормальная масса пищеварительной железы доходит до 150г в среднем.
Важно также знать, что поджелудочная железа формируется у человека в утробе матери уже на 4-5 неделе. К моменту рождения она имеет длину не более 5-5,5см. В возрасте года длина достигает 7 см, а толщина – до 1 см. Далее железа развивается постепенно вместе со всем организмом.
В десятилетнем возрасте у ребенка поджелудочная железа имеет длину 15 см, а в 14 лет происходит резкое увеличение органа. И только в совершеннолетнем возрасте пищеварительная железа достигает своего постоянного размера.
Нормальные параметры поджелудочной железы обеспечивают здоровье и правильную работу всех органов пищеварительной системы. Малейшее отклонение от нормы говорит о патологии.
Поэтому при увеличении ее размера нужно немедленно искать причину и начинать лечение.
Ультразвуковая диагностика поджелудочной железы
Боль в левом боку под ребрами может быть признаком панкреатита
Ультразвуковую диагностику органов брюшной полости назначают по определенным показаниям, когда есть подозрения на наличие патологий.
УЗИ необходимо делать при проявлении следующих признаков:
- боль в левом подреберье;
- болевые ощущения при прощупывании или наличие непонятных образований;
- симптомы нарушения пищеварения: похудение, изменение стула;
- показатели крови, указывающие на панкреатит или сахарный диабет;
- тяжесть в желудке после приема пищи;
- деформации 12-перстной кишки;
- признаки желтухи (желтизна кожных покровов).
Важно. Только на основании УЗИ нельзя ставить диагноз, однако результаты, полученные в ходе данного исследования, являются важными при определении болезни. Преимуществами данного метода является низкая цена, безопасность, простота и высокая информативность.
Что покажет УЗИ
Фото УЗИ поджелудочной железы в норме
При ультразвуковом исследовании органов диагностическими признаками заболеваний являются:
- морфологические изменения органа;
- эхогенность тканей;
- размеры частей органа;
- наличие уплотнений или новообразований.
Диагностика предполагает обследование не только поджелудочной железы, но и близкорасположенных органов: печени, желчного пузыря, селезенки и их протоков. Если на момент обследования отклонения от нормы более 5 мм, это является основанием предполагать острое или хроническое заболевание.
Ниже перечислены патологии, определяемые при помощи УЗИ:
- Панкреатит. Острый (нарушение тканевой структуры, отек железы) или хронический (кистообразные образования, камни, локализированные в протоках, уплотнения в паренхиме, увеличение размеров).
- Новообразования (добро- или злокачественные). При этом видны уплотненные очаги, их локация и поражения лимфоузлов. Врач может измерить размеры опухолей. Данные признаки требуют обязательного подтверждения с помощью более высокоточных методов (КТ и МРТ), также понадобится исследование гистологического материала.
- Некрозы, брюшную водянку (асцит), абсцессы.
Для того, чтобы ультразвук правильно и максимально четко отобразил все нюансы строения органов брюшной полости, необходимо знать, как правильно подготовиться к предстоящему исследованию. Если этого не сделать, точность результатов снизится на 30-40%.
Суть диагностического исследования состоит в отражении ультразвука от стенок органов и отображение их очертаний на мониторе диагностического аппарата. Для лучшего доступа ультразвуковых волн врач попросит пациента несколько раз лечь на бок, задержать дыхание.
На обследование с собой следует взять полотенце и влажные салфетки для вытирания геля, наносимого на кожу. Инструкция по подготовке к исследованию указана в таблице.
Таблица. Подготовка к УЗИ поджелудочной железы:
| Что нужно сделать | Комментарий |
| УЗИ проводят утром поскольку органы пищеварения не должны содержать пищу. Накануне вечером должен быть легкий ужин, утром есть нельзя. Исследование выполняется натощак. |
| За сутки следует воздержаться от употребления газированных напитков и продуктов, вызывающих брожение. Для хорошего обзора поджелудочной железы в кишечнике и желудке не должно быть скопления газов в противном случае данные будут искажены. Чтобы уменьшить газообразование за сутки до УЗИ следует принимать эспумизан (по две таблетки с каждым приемом пищи). |
| Если у человека нет проблем с пищеварением и он регулярно испражняется, то делать ничего не нужно. Но, как правило, у людей с патологиями ЖКТ эти проблемы имеются. Поэтому накануне обследования рекомендуется прием активированного угля и слабительных средств. |
Нюансы УЗИ поджелудочной железы
Острый панкреатит на снимке УЗИ
При обследовании берется во внимание вес и возраст пациента. У тучных людей размер органа больше, и чем человек старше, тем выше эхогенность тканей.
У ребенка орган будет меньше, вес также имеет значение, что в обязательном порядке учитывается доктором при обследовании. По окончании процедуры в течение нескольких минут проводится описание, выносится решение насчет нормы или отклонений, и заключение выдается на руки.
Фото органов брюшной полости имеет смысл делать при наличии патологий для того, чтобы в будущем была возможность проводить сравнения.
Человек здоров если:
- ткани однородной эхогенности, нет существенных диффузных изменений или новообразований (кист, камней или опухолей);
- орган имеет четкие равные очертание, контуры не изменены;
- все размеры находятся в пределах допустимых значений (в норме размер 16-23 см, ширина тела железы 21-25 мм, ширина головки до 35 мм, хвост 30-31 мм, диаметр вирсунгового протока в области головки 2,6—3,3 мм).
На наличие заболевания указывают отклонения, указанные ниже:
- Панкреатит – наиболее часто диагностируемый диагноз при нарушении структуры железы в виде ее увеличения и тканевых диффузных изменений. При этом могут плохо просматриваться контуры, снижается эхогенность. Если имеются трудно отличимые зоны плотной эхогенности, сливающиеся в единую полость это говорить о начале панкреонекроза. Как правило, полость этих кист заполняется гнойными массами;
- Если в железе происходит отмирание тканей, сопровождающееся выделением гноя, в таком случае образуется полость, которая в определенной степени наполняется жидкими выделениями. При смене положения тела можно регистрировать колебания жидкости;
- Наличие псевдокист на мониторе ультразвукового аппарата видно в виде анэхогенных полостей, заполненных жидкостью;
- Подозрение на желтуху диагностируется при обнаружении сужений или закупорке желчевыводящих каналов;
- Онкологические новообразования видны как четко различимые неоднородные очаги. При этом доктор должен очень внимательно осматривать патологические очаги, особенно в хвосте.
Обратите внимание. Все изменения, полученные при помощи УЗИ, не являются окончательным диагнозом и требуют дополнительного обследования.
Причины заболеваний поджелудочной железы
Воспаление поджелудочной железы может вызвать появление панкреатита.
Развитие острых воспалений стремительное и может перетекать в хроническую форму.
При заболеваниях железы ферменты, которые он вырабатывает, не проходят в кишечник, как во время нормальной деятельности, а активизируются внутри органа, тем самым разрушая ее.
Токсины, выделяющиеся в кровоток наносят серьезный вред другим внутренним органам. Причинами воспалений могут быть чрезмерное употребление алкоголя, острая и жирная пища, а также желчнокаменная болезнь. К другим факторам риска врачи относят:
- Болезнь двенадцатиперстной кишки;
- Хирургическое вмешательство при болезнях желудка;
- Травма живота;
- Прием медикаментов;
- Инфекционные заболевания и гепатит;
- Нарушение обмена веществ;
- Гормональные нарушения;
- Наследственность;
- Неправильное питание.
Все эти факторы по своему нарушают нормальную работу пищеварительной железы. Нарушение оттока панкреатического сока в кишечник ведет к преждевременной активации ферментов в самом органе. Ткань железы может замещаться рубцовой и функции (эндокринная и экзокринная) нарушаются, что ведет опять же к большим воспалениям.
Профилактика и диагностика таких болезней обязательна для всех. Если вовремя не пойти к врачу, то болезнь приведет к различным осложнениям. Очень часто пациенты с панкреатитом мучаются и воспалением желчного пузыря.
В редких случаях развивается внутреннее кровотечение. Другое осложнение этой болезни не менее опасное – развитие перитонита, которое сопровождается тяжелым состоянием и ведет к неблагоприятному исходу.
Заболевания поджелудочной железы развиваются скоротечно и могут привести к плачевным последствиям. Поэтому при появлении следующих симптомов человеку необходимо незамедлительно пройти диагностику:
- Болевые ощущения в подреберной зоне;
- Тошнота и рвота после приема пищи;
- Нарушение аппетита;
- Повышенная температура тела;
- Вздутие живота и задержка стула;
- Неустойчивый стул;
- Бледность и желтушность кожи;
- Ощущение тяжести в животе.
Причины атрофии поджелудочной железы
Данное состояние может быть физиологическим, развивающимся в результате естественных процессов старения организма. Оно сопровождает тяжелые истощающие заболевания (кахектическая форма). Также атрофия является исходом всех форм хронического панкреатита, при этом значительная часть стромы замещается фиброзной тканью, что сопровождается прогрессированием эндокринной и экзокринной недостаточности.
Отдельное место занимает атрофия панкреас при сахарном диабете. Данная патология сопровождается существенным уменьшением размеров железы – до 20-18 г, консистенция значительно уплотнена, поверхность органа бугристая, капсула сращена с окружающей ее жировой тканью, а также соседними органами. На микроскопическом уровне поражение характеризуется диффузным разрастанием фиброзной ткани (интраацинозный склероз), гибелью клеток железистой паренхимы.
Липоматоз поджелудочной железы также является ее атрофией. Несмотря на то, что данное состояние характеризуется сохранением или даже увеличением размеров органа (псевдогипертрофия), его большая часть замещена жировой тканью, в которой находятся отдельные железистые участки. В большинстве случаев при липоматозе сохраняется островковый аппарат и эндокринная функция органа. К более редким случаям заболевания в гастроэнтерологии относится атрофия железы при циррозе печени, системной склеродермии, сдавлении опухолью, перекрытии выводных протоков конкрементами.
Подготовка к УЗИ
УЗИ поджелудочной железы поможет поставить правильный диагноз.
Установить диагноз при воспалении сложно из-за расположения этого органа. Он находится рядом с желудком и кишечником, в которых образуется газ.
Для получения нормальной картины нужно устранить газы до проведения УЗИ, иначе ультразвук может не проникнуть.
За два дня до обследования нельзя есть продукты, которые приводят к скоплению газов (бобовые, овощи, газированную воду, мучное и сладкое). В утренние часы у человека в органах мало газов и поэтому рекомендуется идти именно в это время.
Приступать к УЗИ надо натощак (последний прием пищи за 12 часов). В день исследования не принимать лекарства и алкоголь. Иногда назначают медикаменты для очищения кишечника. Несоблюдение этих простых рекомендаций повышает вероятность ошибочной постановки диагноза до 40%.
Важно знать, что таким способом врач может дать информацию только о внешнем виде и размерах железы. А для точного диагноза нужно проходить дополнительное исследование: компьютерную томографию и анализ крови. На УЗИ у человека со здоровой поджелудочной железой врач выявляет следующее:
- Отсутствие образований и анатомических аномалий;
- Стандартные размеры железы;
- Магистральный проток шириной от 1,5 до 2 мм;
- Четкий контур органа;
- Однородная структура;
- Эхогенность, как у печени и селезенки.
Все эти факторы в совокупности говорят о здоровом состоянии органа. Если один из показателей не соответствует, то это свидетельствует о развитии воспалений.
Лечение заболеваний поджелудочной железы
Правильная диета поможет восстановить нормальную работу органа.
В лечении заболеваний пищеварительной железы могут применены два метода: консервативный и радикальный.
В первом случае пациенту назначают внутривенное питание (голодная диета), при котором происходит очищение токсинов с введением электролитов. Также больной принимает медикаменты, которые угнетают образование ферментов в пищеварительной железе.
При радикальном лечении проводят лапароскопию. Такая операция сопровождается небольшим разрезом и использованием аппарата для наблюдения (эндоскоп). В некоторых случая могут провести дренирование. Этим способом врач удаляет образовавшийся гной и ядовитые вещества.
При любых осложнениях врачи используют все возможные методы для лечения, но они могут быть неэффективны. И тогда приходится делать резекцию органа – частичное или полное удаление поджелудочной железы.
Важно помнить, что этот орган участвует в синтезе гормонов и ферментов, без которых невозможно усвоение и переваривание пищи. Именно в этой железе вырабатываются необходимые для организма вещества. Существует вероятность осложнений во время операций и после удаления.
Правильное питание и искоренение вредных привычек могут предупредить болезни не только поджелудочной железы. Поэтому нужно менять свой уклад жизни в соответствии с этим. Также врачи рекомендуют проверять размеры поджелудочной железы, чтобы наблюдать ее отклонение.
Как поддерживать поджелудочною железу в норме, узнаете из видео:
Липоматоз поджелудочной железы – патология, при которой нормальные клетки заменяются жировыми. Такие изменения негативно сказываются на работоспособности органа. Ситуация усугубляется из-за длительного бессимптомного периода.
По сути, человек начинает лечение тогда, когда уже невозможно что-то изменить в лучшую сторону консервативными способами. В этой статье приводятся советы специалистов, которые помогут своевременно диагностировать болезнь и принять адекватные ответные меры.
Поджелудочная Железа у Взрослых: Размер, Нормы, Отклонения
Ультразвуковая диагностика при подозрении на дисфункцию поджелудочной железы является первым и основным методом в обнаружении панкреатита, сахарного диабета и различных заболеваний пищеварительной системы. УЗИ показано людям, которые не придерживаются здорового способа жизни, злоупотребляют вредными привычками.
Орган меняется в зависимости от возраста человека. Сначала он растет, потом длительное время остается стабилен.
С возрастом в поджелудочной железе могут происходить определенные видоизменения, она становится меньше. Таким образом для каждой возрастной категории существуют определенные нормы, отклонения от которых свидетельствую о развитии патологического процесса.
Размеры и расположение
Поджелудочная железа локализована в брюшной полости с левой стороны снизу под желудком (отсюда и название) параллельно реберным дугам в непосредственной близости с печенью и селезёнкой. Различают три отдела: головка (открывается непосредственно в 12-перстную кишку), тело и хвост.
Роль в организме заключается в образовании пищеварительных ферментов и синтезе инсулина, отвечающего за концентрацию глюкозы в крови. Таким образом железа участвует в тканевом питании. Нарушения в ее работе ведут к серьезным патологиям эндокринного характера.
При воспалении затрудняется выход пищеварительных ферментов, они начинают переваривать паренхиму органа, вызывая замещение нормальных тканей соединительными, некроз может вызвать развитие онкологического процесса.
У взрослого здорового человека нормальные размеры поджелудочной железы находятся в пределах 16–23 см. Размер головки 32 мм. Самая длинная часть — хвост, он не должен превышать 35 мм. Ширина органа 5 см.
Если все в норме, то человек не ощущает боли и какого-либо дискомфорта, при пальпации орган не прощупывается. Когда размер поджелудочной железы превысит 25 см, а хвоста 35 мм, то это будет говорить о наличии патологического процесса (при панкреатите и онкологических процессах она увеличивается, уменьшение говорит об ишемии или атрофии).
Заметка. Размеры поджелудочной железы не зависят от пола человека, поэтому у мужчин и женщин они одинаковые.
Строение поджелудочной железы
У младенцев размер органа составляет примерно пять сантиметров. К первому году жизни она увеличится на два сантиметра, а к десяти годам размер составит 15 см. Дальнейший рост будет замедлен вплоть до гормональной перестройки организма.
В период полового созревания орган вырастает до нормальных размеров, как у взрослого человека, и 18-20 годам полностью сформировывается. У многих окончательное формирование происходит уже к 16 годам.
Главным выводящим руслом для пищеварительных ферментов, вырабатывающихся в железе, является Вирсунгов проток (длина 20 см), в которые дренируют более мелкие выводящие протоки. Он начинается в хвосте и проходит вдоль всей железы, в итоге впадает в 12-перстную кишку.
Если его размеры будут превышать норму, то это говорит о наличии болезненного процесса, им в большинстве случаев является панкреатит. При этом нарушается переваривание и усвоение пищи, поскольку в желудок не поступают в нужном количестве ферменты. Их избыток в железе приводит к тому, что она начинает себя переваривать.
Увидеть изменения можно при помощи УЗИ, КТ или МРТ. Два последних способа наиболее информативны, но цена такой диагностики довольно высока, к тому же при компьютерной томографии человек подвергается значительной дозе радиоактивного излучения.
Ультразвуковая диагностика поджелудочной железы
Боль в левом боку под ребрами может быть признаком панкреатита
Ультразвуковую диагностику органов брюшной полости назначают по определенным показаниям, когда есть подозрения на наличие патологий.
УЗИ необходимо делать при проявлении следующих признаков:
- боль в левом подреберье;
- болевые ощущения при прощупывании или наличие непонятных образований;
- симптомы нарушения пищеварения: похудение, изменение стула;
- показатели крови, указывающие на панкреатит или сахарный диабет;
- тяжесть в желудке после приема пищи;
- деформации 12-перстной кишки;
- признаки желтухи (желтизна кожных покровов).
Важно. Только на основании УЗИ нельзя ставить диагноз, однако результаты, полученные в ходе данного исследования, являются важными при определении болезни. Преимуществами данного метода является низкая цена, безопасность, простота и высокая информативность.
Факторы риска
Липоматоз поджелудочной железы — ожирение поджелудочной железы.
Почему у одних людей развивается липоматоз, а других нет, доподлинно неизвестно.
Однако проводимые статистические исследования позволяют выделить некоторые факторы риска, при наличии которых возможно образование нежелательных жировых клеток в поджелудочной железе.
Самые распространенные ситуации, спровоцировавшие развитие липоматоза, приведены ниже:
- наличие острого панкреатита в анамнезе;
- текущий хронический панкреатит;
- частое употребление алкогольных напитков;
- отягощенная наследственность;
- текущий сахарный диабет или хронический гепатит;
- ожирение;
- недостаточное количество тиреоидных гормонов.
То, что названные выше факторы, могут провоцировать развитие липоматоза, не значит, что у тех, кому присущи эти состояния, обязательно разовьется ожирение поджелудочной железы. Однако при отсутствии всех перечисленных факторов болезнь практически никогда не развивается.
Понятие атрофического изменения желез
В результате атрофического панкреатита происходит полное или частичное замещение активных участков в поджелудочной железе на инертные. Атрофия поджелудочной железы приводит к сокращению объема слизистой с уплотнением оболочки. Характерным признаком начала процесса является функциональная недостаточность:
- при внешнесекреторных нарушениях нарушается синтез пищеварительных энзимов и бикарбонатов;
- при внутрисекреторной патологии замедляется синтез инсулина с глюкагоном.
Процесс может инициироваться вследствие особенностей физиологического развития, на фоне истощающих заболеваний, опухолевого сдавливания, повреждения наполняющей массы (паренхимы), нарушения системы снабжения сосудистых сплетений органа кровью.
Общая масса железы в норме достигает 90 г. Если слизистая атрофична, ее масса резко уменьшается вплоть до 30 г.
Атрофия поджелудочной железы.
Структурным изменениям в поджелудочной железе характерно формирование избытка соединительной ткани. Этот инертный материал пролиферует вокруг долек органа, что свидетельствует о перилобулярном склерозе. Если процесс протекает диффузно, то диагностируется интралобулярный склероз. Субатрофия может быть разных типов, например, при липоматозе происходит преобразования части паренхимы в жировые массы.
Симптомы жировой дистрофии поджелудочной
УЗИ поможет выявить заболевание.
Главная патология данного заболевания – в замещении паренхимы жировыми клетками. Данный процесс идет крайне медленно, может в целом занять как несколько лет, так и десятилетий.
Обнаружить его можно случайно при проведении узи-диагностики данного органа. Первые негативные ощущения появляются только тогда, когда уже треть органа становится видоизмененной.
Дальше они начинают усиливаться, вызывая множественную симптоматику. Но при всей многогранности проявления симптомов все они являются следствием 2-х глобальных нарушений:
- нарушение функционирования поджелудочной железы;
- сдавливание здоровых тканей этого органа и других, которые его окружают.
Признаки сбоев работы поджелудочной железы
Из-за уменьшения процентного соотношения здоровых, нормально функционирующих тканей по отношении к пораженным, нарушается пищеварение. Особенно тяжело воспринимается белковая пища и все жирное. У человека наблюдаются такие симптомы:
- тошнота;
- боли в животе;
- метеоризм;
- тяжесть, распирающее чувство в животе;
- частый стул, в составе которого появляется жир и прочие примеси.
Из-за болезни происходят сбои в выработке гормонов. В результате развиваются комплексные эндокринологические нарушения. В большей мере это касается углеводного обмена. При этом резко увеличивается уровень глюкозы.
Если не остановить такое патологическое течение, то со временем человек заболевает сахарным диабетом.
Симптомы
Патология сопровождается отечностью железы, изменениями кровообращения, появлением некроза и кист. Влечет за собой гиперинсулинемию (сахарный диабет). Появляется экзокринная недостаточность (внешняя). Наблюдаются расстройства пищеварения: снижение веса, плохой аппетит, тошнота или рвота, поносы, вместе со стулом выходят жиры. Нарушается всасывание витаминов, появляется бледность кожных покровов и слизистых, слабость, искажение вкуса, снижение тонуса мышц.
Эндокринная недостаточность (внутрення) объясняется нарушением углеводного обмена. Отсюда вытекают симптомы сахарного диабета – постоянная неутолимая жажда, головокружения, отеки, полиурия (избыток мочи), сухость и зуд кожи.
Общие и первые признаки – боль в левом подреберье, вздутие живота после еды, язык меняет цвет на малиновый или красный, налет и отпечатки зубов.
Диагностика
Обследования начинают с визуального осмотра (состояние кожи, внешний вид), определения дефицита массы тела, опрос больного, информация о наследственности. Анализ крови показывает снижение панкреатических ферментов, анемию, повышенный уровень глюкозы.
Также показано проведение таких исследований:
- Копрограмма – исследование кала на количество выводимых жиров.
- УЗИ – уменьшение размеров железы, уплотнение.
- Биопсия поджелудочной предоставляет информацию о степени поражения и облегчает прогнозирование.
- МРТ.
При возникновении симптомов следует незамедлительно записаться на прием к врачу- эндокринологу, хирургу, гастроэнтерологу.
Сдавливание окружающих тканей
Боли в животе — признак нарушения работы ЖКТ.
Жировые клетки могут развиваться, заполняя большое пространство. В итоге происходит разрастание жировой ткани, которая занимает гораздо больше места, чем предшествующие ей здоровые клетки.
Если жировые клетки распространены по поджелудочной равномерно, то проблем это не вызовет. Хуже ситуация, когда клетки собирают группами.
Тогда начинают говорить о липоме – доброкачественной опухоли. В ней нет ничего слишком страшного, ведь метастазы она не даст, значит, вреда соседним органам не принесет.
Неприятности наступят тогда, когда опухоль разовьется до таких размеров, что начнет давить на сосуды, протоки поджелудочной железы, нервные окончания. Такое воздействие приведет к болям, тошноте, метеоризму и прочим неприятным симптомам.
О риске развития сахарного диабета и ожирения смотрите в видео:
Питание при липоматозе
В быту живет мнение, что уменьшение количества жиров в рационе поможет остановить липоматоз. Это в корне неверное утверждение.
Даже полное прекращение приема жиров не остановит перерождение здоровых клеток в жировые. Развитие липоматоза никак не связано с питанием. Однако все же лучше жиры исключить. Это окажет благоприятное влияние на организм:
- облегчение состояния поджелудочной;
- избавление от лишних килограммов.
Уменьшение количества поступающих жиров помогает облегчить состояние, многие признаки заболевания отступают, становятся менее выраженными. При отсутствии внешних проявлений заболевания можно говорить о сохраненной работоспособности поджелудочной.
Значит, все протоки функционируют нормально, они не передавлены жировой тканью. При нормальном функционировании поджелудочной ограничение жиров в пище поможет сбросить вес, а на дальнейшее развитие болезни не повлияет.
Лечение липоматоза
Ибупрофен — препарат для устранения болей в животе.
Избавиться от липоматоза практически невозможно. Существующая сегодня методика лечения идет в 3-х направлениях:
- Изменение образа жизни.
- Применение медикаментозных средств.
- Хирургическое вмешательство.
Изменение образа жизни в нужном направлении поможет улучшить ситуацию в целом. При настойчивости и упорстве можно добиться многого.
Состояние пациентов, стремящихся к выздоровлению, улучшается даже без дополнительного приема лекарств. Основы избавления от патологии – в отказе от алкоголя, других вредных привычек, в нормализации рациона, избавлении от избыточного веса.
Чтобы добиться хороших результатов, надо вести более активный образ. Второй важный фактор – диета. Следование изложенным ниже принципам питания поможет избавиться от многих проблем. Принципы таковы:
- Дробный прием пищи. Желательное количество приемов пищи – не менее 5, оптимальное – 6.
- Ограничение жирного. Исключение сладких жирных блюд.
- Общее уменьшение калорийности блюд, стремление к снижению суточного объема поступающих калорий.
Лекарствами урегулировать ситуацию почти нереально. Прием медикаментов помогает только избавиться от неприятной симптоматики. Для устранения тяжелых последствий ожирения поджелудочной принимают такие препараты:
- Ибупрофен для устранения болей.
- Панкреатин для коррекции пищеварения.
- Лоперамид для блокировки поноса.
- Метоклопрамид для снятия тошноты.
- Мебеверин для снятия спазмов кишечника.
Увлекаться приемом этих лекарств нельзя. Ведь все они оказывают негативное побочное действие на организм. Самолечение крайне нежелательно. Ведь ситуация может быть критической, и устранение симптоматики никак не поможет остановить процесс перерождения тканей.
Скопление жировых клеток может стать критически опасным. Степень угрозы может определить только специалист и при необходимости отправить на оперативное лечение.
Лечение
К терапии панкреатического органа, как и к диагностике его патологий, подходят комплексно. Лечебный процесс основывается на применении следующих методик:
- Приема медикаментозных препаратов;
- Диетотерапия;
- Оперативное вмешательство;
- Фитотерапия.
Поскольку пусковым механизмом патологических процессов выступает воспалительное поражение органа, то и терапия в первую очередь направлена на купирование воспалительного процесса.
Для этого назначаются такие медикаменты:
- Антибиотики из группы пенициллинов или цефалоспоринов, фторхинолонов и кишечных антисептиков вроде Амоксиклава, Нифуроксазида и пр. Длительность терапии длится порядка 2 недель и только по назначению доктора.
- Противовоспалительные препараты, купирующие болевые ощущения в железе и желудке, вроде Нимесулида, Ибупрофена, Кеторола и пр.
- Обезболивающие препараты вроде спазмолитиков, которые эффективно снимают спазмы и расслабляют мышцы. К таким препаратам относят Но-шпу, Спазмалгон, Дротаверин и пр.
- Заместительная терапия ферментными препаратами вроде Мезима, Креона или Панкреатина.
Если клиническая ситуация сильно запущена или причиной поджелудочной патологии выступает опухоль, то показана хирургическая терапия.
Профилактические мероприятия
Правильное питание — отличная профилактика ожирения.
Жировую дистрофию поджелудочной железы предупредить можно, а излечить нет.
Поэтому надо выполнять ряд несложных действий, чтобы сохранить здоровье и не столкнуться с необходимостью лечить липоматоз. Советы специалистов по профилактике этого заболевания таковы:
- Контроль над весом.
- Отказ от алкоголя.
- Отказ от жирного.
- Исключение стрессовых ситуаций из жизни.
Ослабляет функцию поджелудочной и курение, поэтому от него тоже лучше отказаться. Ведь панкреатит является следствием курения, а из панкреатита развивается липоматоз. Для предотвращения развития ожирения поджелудочной надо держать в нормальном состоянии печень, почки и прочие внутренние органы. Особенно важно сохранить нормальное функционирование печени, желчевыводящих путей.
Сказать о каком-то конкретном заболевании поджелудочный железы по симптомам очень сложно. Поскольку те же симптомы или схожие симптомы могут указывать не только на наличие заболевания поджелудочной железы, но и на проблемы в других внутренних органах человека.
Как показывает практика, при проблемах с поджелудочной железой у человека ухудшается аппетит и снижается вес тела. Однако, чтобы поставить диагноз, одних симптомов недостаточно. Если вы заметили какие-то симптомы, то следует непременно обратиться к врачу. После прохождения УЗИ поджелудочной железы, рентгена и компьютерной томографии врач сможет сделать заключение и поставить диагноз.
На сегодняшний день выделяется ряд симптомов, указывающих на заболевание поджелудочной железы. В данной статье проанализируем их максимально детально.
Болевой синдром
Панкреатит — воспаление поджелудочной железы.
Если есть проблемы с поджелудочной железой, то это непременно скажется на самочувствии.
Достаточно быстро будет развиваться болевой синдром, который является основным симптомом при таком заболевании как панкреатит. При хроническом заболевании боли будут более ощутимы, продолжительны и интенсивны.
В целом, при хронической форме панкреатита болевой синдром менее выраженный, а у 15% больных он вообще не проявляется.
Спустя некоторое время (приблизительно 5-15 лет) болевое ощущение и вовсе может исчезнуть. Это обусловлено тем, что со временем нервные окончания просто на просто отмирают. Параллельно может развиваться сахарный диабет или стеатория. На образование болевого ощущения может влияет большое количество показателей, например:
- Ишемия
- Отечность
- Воспаление ПЖ
Совокупность этих факторов выводит орган из строя, нарушая выполнение его функций. Именно из-за этого повышается давление панкреатического сока и образуется болевой синдром.
В общем, такой симптом как боль выражается только в первые 5 лет заболевания, а затем с каждым годом количество болевых приступов будет уменьшаться.
Наличие болевых ощущений в поджелудочной железе могут говорить не только о панкреатите, но и о других заболеваниях. Довольна часто болевой синдром указывает на образование псевдокист, которые разрастаются и сдавливают двенадцатиперстную кишку и желчные пути. В итоге образуются болевые ощущения.
Наиболее распространенной жалобой среди пациентов являются боли в эпигастральной области. От того, в какой части имеется поражение поджелудочной железы будет зависеть и место ощущения боли. Боль может смещаться в грудную область, при этом отдавая отголоски боли в пах или спину.
Обычно болевое ощущение появляется и усиливается через полчаса после принятия пищи. Особенно, если пища была вредной (острая, жареная, копченая или жирная). Кроме того, боль может быть вызвана при злоупотреблении алкогольными напитками.
Если у человека диагностирован панкреонекроз, то у него болевых ощущений не будет, поскольку при этом заболевании происходит отмирание нервных окончаний.
Причины увеличения поджелудочной железы
Существуют две причины выявления увеличенной поджелудочной железы:
- разрастание тканей для компенсации сниженных функций отдельных клеток;
- отек тканей из-за воспаления или аутоиммунной реакции.
Потому основными факторами увеличения органа становятся:
- злоупотребление алкоголем;
- хронические инфекции;
- закупорка Вирсунгового протока;
- интоксикацией лекарствами и химическими агентами;
- аутоиммунный процесс.
злоупотребление алкоголем
Увеличение поджелудочной железы бывает связано с опасными состояниями:
- абсцесс – это полость, содержащая гной, который влияет на функции всего органа, повышает риск сепсиса;
- эпителиальные кисты обычно носят доброкачественный характер, но вызывают боли, растягивая капсулу органа;
- псевдокисты – это образования, которые содержат остатки клеток или ферментов и других жидкостей, что увеличивает размер органа и нарушает его функцию;
- рак вызывает сильные боли, иррадиирущие в спину. Его симптомы связаны с нарушением стула, неконтролируемым сахарным диабетом.
Чаще всего увеличение поджелудочной железы обусловлено хроническим воспалением — панкреатитом. Алкоголизм и другие интоксикации, в том числе избыток кальция и жиров – основные механизмы патологии.
Дисфункция сфинктера Одди проявляется рефлюксом содержимого двенадцатиперстной кишки в панкреатический проток, что приводит к воспалительному процессу. Тогда начинаются изменения в виде аутолиза – расщепления тканей. Предпосылками для нарушения становится: удаление желчного пузыря, сдавление блуждающего нерва на уровне шейного отдела или диафрагмального отверстия – стрессовый фактор, а также гастриты.
Дисфункция сфинктера Одди
Опасное аутолитическое влияние происходит, когда разрушительное воздействие собственных ферментов железы направляется против ее же тканей. Наблюдается саморазрушение органа.
Увеличение железы провоцируется спазмом артерий и связок. Сжатие диафрагмы меняет положение желудка и двенадцатиперстной кишки, в результате головка поджелудочной пережимается, отток секрета замедляется.
Одновременно диагностируется дискинезия желчно-выводящих путей, желчнокаменная болезнь или гастрит, как сопутствующая или основная патология. При выраженной дисфункции со стороны печени нарушать работу гепатобилиарного тракта могут глисты и гельминты.
Хронический панкреатит считается одним из факторов поражения кишечного сосочка опухолями, помимо генетической предрасположенности. Увеличение тканей головки поджелудочной железы из-за абсцесса или аденомы приводит к пережатию общего желчного протока, что проявляется желтухой. Опухоли островковых клеток называются инсуломами, они обнаруживаются в хвосте при локальном увеличении поджелудочной железы. Признаком является гипогликемия, сонливость, потливость.
У ребенка болит живот, появляется запах изо рта, возникает вялость и рвота – это признаки повышения ацетона. К этому приводит накопление кетоновых тел в крови из-за нарушения белкового или углеводного обмена, недостаточности печеночных ферментов или эндокринной дисфункции. Ацетонемический синдром указывает на дисфункцию поджелудочной железы, ее увеличение.
На выброс ферментов поджелудочной в кишку влияет кислотность желудка. Соляная кислота посылает сигнал о выработке секрета. При низкой кислотности повышается риск рака желудка, вызванного хроническим гастритом.
Причины увеличения поджелудочной железы у ребенка обычно ищут в наследственности. Остеопаты рассматривают дисфункцию, как следствие компрессии черепа во время родов и сниженными сигналами блуждающего нерва. Он спускается по шее, грудной клетке, иннервируя органы по своей стороне тела.
увеличение поджелудочной
Причиной увеличенной поджелудочной железы у взрослого становится накопление жира липоматоз или стеатоз. Патология связана с сахарным диабетом 2 типа, острым панкреатитом, онкологией. Для дифференциального диагноза требуется МРТ-обследование.
Интоксикационный синдром
Заболевания поджелудочной железы могут привести к снижению веса.
Интоксикационный синдром характеризуется такими показателями:
- Тахикардия
- Лихорадка
- Снижение артериального давления
- Снижение веса
- Общая слабость
- Повышенное содержание СОЭ и эритроцитов
Встречаются случаи, когда на основе интоксикационного синдрома образуется интоксикационный психов. Это обусловлено отечностью и гипоксией мозга м поражением его кровеносных сосудов. Зачастую такое бывает у людей, которые злоупотребляют алкогольными напитками и имеют заболевания печени. Интоксикационный психоз может проявляться в виде эйфории, суетливости или тремором рук.
На такие симптомы нужно реагировать сразу же. Ведь если не предпринять никаких мер сразу, психоз станет прогрессировать. Сперва будет наблюдаться резкое эмоциональное возбуждение, галлюцинации или судороги. А затем происходит угнетение двигательной и психологической активности, в результате чего человек просто впадет в ступор.
Синдром трофологической недостаточности
Диарея — один из симптомов заболевания поджелудочной железы.
Данный синдром вырабатывается при нарушении пищеварения из-за дефицита ферментов. Примечательно, что основными показателями синдрома трофологической недостаточности являются:
- Атрофия подкожного жира в области живота
- Потемнение цвета кожи в месте нахождения поджелудочной железы
- Стремительное снижение веса
- Психологическое нарушение
- Нарушение зрения
- Приобретение серого цвета кожей
- Нарушение координации
- Синдром экзокринных нарушений
Если у человека образовалось заболевание поджелудочной железы, которое сопровождается экзокринной недостаточностью, то это заболевание будет проходить очень сложно.
Это объясняется тем, что при экзокринной недостаточности отмирает до 90% паренхимы, и, как результат – пониженная выработка ферментов, принимающих участие в обменном процессе. Существует несколько симптомов при заболевании поджелудочной железы, обусловленные снижением экскреторной функции:
- Диарея
- Стеаторея
- Истощение
О патологиях поджелудочной железы расскажет видеоматериал:
https://www.youtube.com/watch?v=QsOoCbB0MJY
Есть целый ряд заболеваний, которые сопровождаются нарушением внешнесекреторной функции поджелудочной железы. Например:
- Хронический панкреатит. Характерными чертами данного заболевания являются потеря веса и развитие стеатореи, а также довольно часто это заболевание провоцирует развитие сахарного диабета.
- Муковисцидоз. Аутоиммунное заболевание, при котором велика вероятность развития экзокринной недостаточности, и, как результат образование кист и атрофия поджелудочной железы.
- Синдром Швахмана. Характеризуется снижением выработки трипсина и липазы. Происходит сбой в развитии скелета и нейтропения костного мозга.
- Резекция поджелудочной железы. Медики приходят к решению об удалении поджелудочной, если выявлена хроническая форма панкреатита с повышенным внутрипротоковым давлением, а также при некрозе или раковом заболевании поджелудочной железы.
Атрофия поджелудочной железы
Атрофия поджелудочной железы – состояние, характеризующееся уменьшением размеров органа, уплотнением его структуры и недостаточностью функций. Данный процесс может развиваться вследствие физиологических возрастных изменений, а также заболеваний, сопровождающихся повреждением паренхимы, сдавлением, нарушением кровоснабжения, при длительно протекающих истощающих заболеваниях. При этом вес железы, который в норме составляет около 80-90 г, уменьшается до 30-40 и ниже. Изменяется структура поджелудочной железы, характерно избыточное развитие соединительной ткани, которая может пролиферировать вокруг долек (перилобулярный склероз) либо диффузно (интралобулярный склероз). Своеобразным типом атрофии является липоматоз, при котором большая часть паренхимы органа замещена жировой тканью.
Синдром сдавления органов
Увеличение поджелудочной может вызвать зуд по коже.
Существует целый ряд симптомов, которые являются следствием увеличения размеров поджелудочной железы или близлежащих органов. Зачастую это выражается так:
- Развитие механической желтухи
- Зуд по коже
- Увеличение размеров селезенки
- Рвота
- Темный цвет мочи
- Осветление цвета кала
Данный синдром развивается при осложнениях заболевания ПЖ: осложнения хронического панкреатита, раковое заболевание, образование псевдокист. Возможно сдавливание двенадцатиперстной кишки, что провоцирует образование кишечной непроходимости. Это сопровождается такими показателями как:
- Частая и обильная рвота
- Обезвоживание организма
- Развитие трофической недостаточности
Сдавливание портальной и селезеночной вены провоцирует развитие панкреатического асцита.
Зачем нужна поджелудочная железа?
Расположенная глубоко в животе между желудком и позвоночником, поджелудочная железа представляет собой плоскую листовидную железу. Поджелудочная железа делится на три части: широкий конец называется головка, тонкий конец называется хвост, и средняя часть — тело.
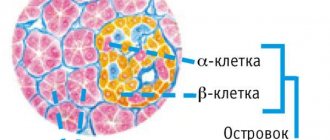
Поджелудочная железа вырабатывает инсулин, гормон, который регулирует уровень сахара в крови. Когда организм перестает производить инсулин, уровень сахара в крови повышается. Поджелудочная железа также вырабатывает пищеварительные соки, которые помогают организму расщеплять и усваивать пищу. Часть поджелудочной железы, которая вырабатывает пищеварительные соки, называется экзокринной частью поджелудочной железой, часть поджелудочной железы, которая вырабатывает инсулин — эндокринной.
Ферменты через панкреатический проток попадают в двенадцатиперстную кишку. Печень и желчный пузырь также продуцируют пищеварительные соки и другие химические вещества в двенадцатиперстную кишку, которые позволяют организму усваивать пищу.
Прочие синдромы
При хроническом панкреатите больной может ощущать головные боли.
Неврастенический. Этот синдром развивается при хроническом панкреатите. Выражается в:
- В общей слабости
- Бессоннице
- Вспыльчивости
- Головных болях
- Двигательной заторможенности
Диспепсический. Относительно этого синдрома можно заметить, что он проявляется такими показателями:
- Изменение аппетита
- Рвота
- Отрыжка
- Течение слюны
- Метеоризм
Холестатический. Характерными чертами данного синдрома является увеличение печени, а также развитие желтухи и кожного зуда. Панкреатокардиальный. В данном случае признаки будут такие:
- Снижение давления
- Учащенное биение сердца
- Приглушенный тон сердца
Тромбогеморрагический. Название говорит само за себя. Характеризуется тромбогеморрагический синдром образованием тромбов в кровеносных сосудах.
Чтобы избежать заболевания ПЖ, необходимо внимательно следить за своим здоровьем. Принимайте полезную пищу и регулярно наведывайтесь на осмотр в поликлинику. Ведь лучше предотвратить заболевание, чем потом его лечить.
Надеемся, что данная статья послужит вам отличным информационным источником. И ознакомившись с ней, вы решитесь пройти медицинское обследование. И помните, что самолечение может привести к плачевным последствиям. Крепкого здоровья!
- ← С какой стороны болит поджелудочная железа?
- Почему возникает и как протекает рак поджелудочной железы 4 стадии →