Общие сведения
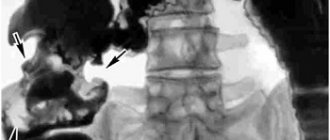
Проктит представляет собой воспаление прямой кишки различного генеза. Прямая кишка — это последний отдел кишечника, который выполняет функцию эвакуации уже переваренной пищи. Прямая к-ка имеет внутренний/наружный анальный сфинктера, которые находятся в сжатом состоянии для удержания кала и расслабляющиеся при опорожнении кишечника. Завершается кишечник заднепроходным отверстием (рис. ниже).
Стенка прямой кишки состоит из мышц, которые осуществляют контроль за сложным актом дефекации, инициируемый перистальтикой сигмовидной кишки при достижении максимального объема фекалий/газов путем возбуждения рецепторов кишечной стенки. Слизистая оболочка содержит множество нервных окончаний, которые задействуются непосредственно в процессе акта дефекации. Кроме того, слизистая оболочка прямой кишки продуцирует особую слизь, содержащую пищеварительные ферменты, которые способствуют процессу остаточного переваривания пищи, а также выполняет роль смазки, облегчающей прохождения каловых масс.
Воспалительный процесс в прямой кишке может ограничиваться лишь дистальной частью прямой кишки или задним проходом, при которой воспалительный процесс преимущественно поражает ткани сфинктера (запирательной круговой мышцы). Этот вариант часто называют «анусит»/«анит». В случаях поражения слизистой заднего прохода в патологический процесс могут вовлекаться морганиевы крипты (криптит) или также и анальные сосочки (папиллит). В определенной мере воспаление может распространяться и на сигмовидную кишку (проктосигмоидит), реже (в 10-30% случаев) и на толстый кишечник с развитием язвенного некротического колита. Зачастую проктит сочетается с парапроктитом.
Точные данные о распространении изолированного колита отсутствуют. Несмотря на то, что в целом воспалительные заболевания кишечника уступают другим заболеваниям органов пищеварения по заболеваемости/уровню распространенности, но по частоте осложнений, тяжести течения и летальности они занимают одно из ведущих положений в мире в структуре болезней ЖКТ.
Симптомы хронического проктита
При этой форме обострения чередуются с периодами ремиссии. Главный критерий постановки диагноза – течение болезни более 6-ти месяцев.
Клиническая картина вне обострения стерта – чаще всего, она ограничивается периодически возникающим чувством дискомфорта в прямой кишке. Так как хронический проктит часто возникает на фоне другой болезни, на первый план для больного выходят симптомы, связанные с этой патологией.
Симптомы и лечение проктита во время обострения аналогичны острой форме.
Патогенез
Несмотря на то, что в основе патогенезе проктита в большинстве случаев лежит воспалительный процесс этиологические особенности его развития определяют его специфику, рассмотреть которые в пределах небольшой статьи не представляется возможным. Поэтому рассмотрим лишь патогенез лучевого проктита, в основе которого — активация в слизисто-подслизистом слое кишки цитокиновой системы, что обусловлено массовым разрушением клеток тканей в процессе облучения. Как следствие запускается каскад реакций, способствующий развитию воспалительных изменений в стенках кровеносных сосудов.
Возникает и нарастает до критического состояния ишемия слизисто-подслизистой выстилки прямой кишки с постепенно прогрессирующей атрофией и фиброзом подслизистого слоя (зачастую с некротическими изменениями), конечным результатом которой является кровотечение из телеангиоэктазий (вновь образующихся сосудистых сплетений), формирование ректо-везикальных/ректо-вагинальных свищей и стриктур прямой кишки.
Классификация
В основу классификации проктита положены различные признаки.
По длительности заболевания/морфологическим особенностям, воспаление прямой кишки делится на острое и хроническое.
Острый проктит, который в свою очередь по характерным изменениям слизистой прямой кишки подразделяется на:
- катарально-геморрагический (отечная слизистая/наличие кровоизлияний);
- катарально-гнойный (наличие гнойного налета на слизистой);
- полипозный (разрастание полипов на слизистой прямой кишки);
- эрозивный (присутствуют поверхностные дефекты на слизистой).
- язвенный (на слизистой образуются язвочки разных размеров);
- язвенно-некротический (на слизистой присутствуют язвы и локальные участки некроза слизистой).
Хронический проктит, который подразделяют по состоянию слизистой на:
- нормотрофический (слизистая без заметных изменений);
- атрофический (складки слизистой истончены/сглажены);
- гипертрофический (складки слизистой оболочки рыхлые и утолщены).
По этиологии выделяют алиментарный, застойный (при запорах различного генеза), лучевой (при лучевой терапии), инфекционный, паразитарный, хламидийный, гонорейный и др. проктиты.
Причины и типы воспаления
Как правило, симптомы воспаления прямой кишки и его лечение народными средствами напрямую зависит от факторов, которые послужили возбудителями данного заболевания. Среди таковых можно выделить следующие причины:
- механическое повреждение слизистой оболочки;
- геморрой и варикозное расширение вен прямой кишки;
- образование анальных трещин;
- запор и нарушение дефекации;
- неправильное питание и нарушения пищеварения;
- инфекционные и воспалительные заболевания других органов поблизости;
- венерические болезни и заболевания мочеполовой системы;
- прохождение лучевой терапии.
Среди представителей патогенной флоры, которые провоцируют воспаление в прямой кишке можно назвать туберкулёзных бактерий, бледных спирохет, гонококков и гельминтов. Также причиной воспалительных процессов в кишечнике может стать недавняя хирургическая операция в области заднего прохода.
В зависимости от того, как заболевание протекает, можно определить его форму – острую или хроническую. Острое воспаление, как правило, протекает с постоянной симптоматикой, которая со временем проходит, хроническое характеризуется периодическим возвращением симптомов, но не столь ярко выраженных.
Острый проктит может быть очень разным, среди основных видов воспаления прямой кишки можно назвать следующие:
- геморрагический;
- гнойный;
- слизистый;
- полипозный;
- эрозивный;
- язвенный;
- язвенно-некротический;
- фиброзный.
Хроническая форма обладает более тусклыми симптомами, которые, впрочем, могут причинять неудобства в течение многих лет. Течение заболевания в такой форме состоит из периодов обострения и ремиссии, а также служит основой для различий других хронических инфекция, системных заболеваний организма или даже раковых опухолей.
Прежде чем лечить прямую кишку, следует разобраться с тем, какой тип воспаления необходимо подвергнуть терапии. Подразделить хронический проктит можно на несколько форм. От первой к последней форме постепенно снижается уровень гиперемии, покраснения и уровня отёчности:
- Гипертрофическая. В этом случае слизистая оболочка прямой кишки начинает увеличиваться в размерах, образуя складки.
- Нормотрофическая. Слизистая является воспалённой, но её форма не меняется.
- Атрофическая. Стенки слизистой оболочки истончаются, ворсинки сглаживаются, гладкая мускулатура стенок кишечника работает вяло.
Причины
Проктит относится к полиэтиологическим заболевания, развивающийся под действием различных причин, к основным из которых относятся:
- Различного рода погрешности в питании (нарушения пищевого режима, злоупотребление острыми, солеными и пряными продуктами, копчёностями, жирной пищей, злоупотребление алкоголем и др.).
- Механические травмы прямой кишки (анальный половой акт, повреждение слизистой прямой кишки при введении в анус шершавых/твердых предметов), операции на прямой кишке по поводу парапроктита, геморроя/трещины заднего прохода.
- Хронический запор с застоем венозной крови в стенках прямой кишки, что приводит к травматизации слизистой и развитию застойного проктита.
- Повреждение слизистой различными раздражающими веществами (клизмы с хлоридом калия, поваренной солью, йодом, настойкой на горчице, борной кислотой). Злоупотребление клизмами, особенно при лечении народными средствами, использование слишком холодных/горячих растворов.
- Инвазия паразитами (амебиаз, лямблиоз, энтеробиоз, аскаридоз), специфическая инфекция (гонорейный/сифилитический проктит).
- Кишечные инфекции (дизентерия, кампилобактериоз).
- Воспалительные заболевания органов малого таза (простатит, вульвовагинит, цистит, абсцесс дугласового пространства), невоспалительные заболевания прямой кишки природы (геморрой).
- Аутоиммунный проктит (при амилоидозе, болезни Крона, язвенном колите).
- Лучевая терапия. Проктиты обусловлены чрезмерным интенсивным облучением преимущественно области малого таза у больных с онкологической патологией (рак простаты, рак тела/шейки матки, рак прямой кишки и др.).
Лечение проктита
При обнаружении каких-либо симптомов следует немедленно обратиться за консультацией к специалисту. Откладывать визит к врачу на потом не стоит, т.к. есть большой риск развития этого заболевания на фоне рака прямой кишки, микротрещин заднего прохода либо геморроя.
Диагностируется заболевания после ректального исследования и ректоскопии.
Определить степень и характер воспаления позволяет цитологическое исследование каловых масс, биопсия слизистой оболочки прямой кишки.
Лечение проктита на ранней стадии более эффективно, т.к. позволяет уберечь себя от заболеваний пищеварительного тракта, обмена веществ, нарушений кислотности желудка, которые присущи хронической форме воспаления прямой кишки.
Лечение обычно включает применение противовоспалительных мазей и свеч, преимущественно растительного состава. Лечебные компоненты быстро всасываются в ткани прямой кишки и нормализуют ее деятельность.
При лечении важно установить истинную причину возникновения болезни. Иногда, точно не зная причины возникновения болезни, рекомендуется применять комплексные методы лечения.
Для эффективного лечения пациенту необходимо лишь четко выполнять рекомендации врача.
Лечение тяжелых форм проктита проводится только в стационаре под контролем медиков. После анализа на чувствительность к антибиотикам рекомендуется противовоспалительная терапия антибиотиками и сульфаниламидами.
При очень тяжелых формах язвенного проктита показано лечение кортикостероидами.
Сужение прямой кишки подлежит только оперативному лечению хирургическим путем.
Симптомы проктита
Симптомы проктита во многом определяются его формой. При остром течении проктита симптомы воспаления прямой кишки значительно выражены. Заболевание и начинается, как правило, внезапно, пациент ощущает сильное жжение в прямой кишке, ощущение тяжести/боли в промежности, усиливающееся при испражнении; характерны тенезмы (ложные позывы).
Отмечается диарея, при некоторых формах с примесью в кале слизи/гноя/крови. Страдает общее состояние: повышается температура тела, реже появляется озноб.
Катаральный проктит
Заболевание манифестирует болевым синдромом, который вначале концентрируется в области прямой кишки и усиливается при дефекации, а затем боль переходит на область промежности мошонку/половые губы, в ряде случаев иррадиирует в спину. Пациенты жалуются на частые позывы к дефекации, при этом, вместо кала выделяется слизь, иногда с присутствием гноя/крови, а непосредственно характер выделений определяется формой катарального проктита.
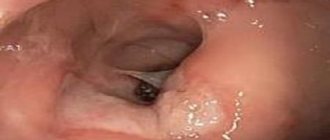
Катаральный проктит сопровождается повышением температура до субфебрильных/фебрильных показателей. На фоне лихорадки постепенно развиваются симптомы общей интоксикации: слабость, потеря аппетита, головные боли, быстрая утомляемость, и реже тошнота. Могут наблюдаться запоры, периодически сменяющиеся поносом. Острый катаральный проктит, как правило, развивается на протяжении нескольких дней. Визуально раздражение/покраснение в области заднего прохода, при пальцевом исследовании — резкая боль и выделение слизи (с гноем/кровью).
Эрозивный проктит
Эрозивный проктит характеризуется внезапным началом, ложными позывами, с повышением температуры тела, ознобами, болями в прямой кишке, реже с иррадиацией в промежность, поясницу, область крестца. Пациенты жалуются на жжение, зуд и ощущение тяжести в области ануса. Акты дефекации учащаются, а стул становится жидким с появлением примеси крови/слизи в каловых массах. Реже при эрозивном проктите отмечается отхождение кровавой слизи на фоне тенезмов без примесей кала. Возможно зияние ануса с истечением жидкого кала, слизи/крови.
Выраженность клинических во многом определяется разновидностью эрозивного проктита, а также распространенностью воспалительного процесса. Так, при гонорейном проктите симптоматика выражена слабо в виде умеренного жжения/зуда и неинтенсивных болей с редкими ложными позывами. В то время как при эрозивном лучевом проктите отмечается тяжелое течение с сильными болями, гипертермией и частыми тенезмами.
Язвенный проктит
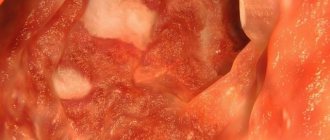
Язвенный проктит протекает аналогично симптоматике эрозивного гастрита с внезапным началом, слабостью, разбитостью, гипертермией, тенезмами, зудом, жжением и болями в области ануса. Стул становится жидким, а по мере развития заболевания сокращаются промежутки между актами дефекации. В некоторых случаях появляются непрерывные позывы с отхождением жидкого кровянистого кала в небольших количествах или слизи/крови без фекальных масс. Характерным для язвенного проктита являются значительно более тяжелое течение и наличие в кале большого количества красной крови, которая содержится в виде различимых включений в жидких фекальных массах или же располагается на поверхности оформленного кала.
Лучевой проктит
Острый лучевой проктит проявляется диареей, периодическими болезненными тенезмами, наличием слизи/крови в стуле, болями в прямой кишке, иррадиирущими в промежность. Для лучевого проктита характерно нарушение общего состояния: слабость, потеря аппетита, и повышение температуры тела. Спецификой является регресс симптоматики через несколько дней после проведения противоопухолевой терапии. При эндоскопическом исследовании выявляются множественные изъязвление в прямой/сигмовидной кишке, фиброз и атрофия слизистой, стриктуры/телеангиоэктазии, а также контактная кровоточивость.
Хронический проктит
Хронический проктит в период обострения протекает с незначительно выраженной симптоматикой в виде дискомфорта, легкого жжения/зуда, ощущения неполного опорожнения кишечника, незначительной болезненностью, редкими тенезмами и наличием в фекалиях патологических примесей. Отмечается повышение температуры. Хронический проктит в период ремиссии может вообще протекать бессимптомно либо проявляться чрезвычайно слабо выраженными признаками. Зачастую незначительная/умеренная примесь слизи в каловых массах является единственным симптомом заболевания.
Симптомы острого проктита
Как правило, признаки острой формы возникают сразу или через несколько часов после действия повреждающего фактора (исключение – опухоли). Больных беспокоят два основных симптома:
- Боль – тянущего характера, средней или низкой интенсивности, которая усиливается во время дефекации. Пациенты часто не могут назвать точную локализацию болей и указывают на нижнюю часть живота или поясницу. Однако при активном расспросе, выясняется, что неприятные ощущения располагаются в области крестца или анального отверстия. Они не проходят в течение дня, что приводит к беспокойству и повышенной раздражительности больного. Болевой синдром несколько уменьшается после приема противовоспалительных (Кеторолак, Ибупрофен, Нимесулид) или комбинированных препаратов (Баралгин, Спазмалгон);
- Нарушение акта дефекации – больного постоянно «тянет в туалет» (ложные позывы). Стул, из-за учащения дефекации приобретает слизистый характер, может выделяться только слизь (небольшое количество) с примесью крови. Возможно развитие запоров, из-за психологического блока – пациент боится идти в туалет, так как это провоцирует усиление болей.
Симптомы острого проктита могут дополняться снижением аппетита, кратковременным повышением температуры (не более 37,6оС), дискомфортом в области живота (из-за нарушения моторики).
Анализы и диагностика
Диагноз «проктит» устанавливается на основании жалоб пациента, истории заболевания, результатов визуального осмотра области ануса, проведенного пальцевого исследования прямой кишки, а также данных анализов кала (бак. исследование кала, копрограмма, анализ кала на яйца глист) и инструментальных методов исследований (ректороманоскопия). При необходимости выполняют ПЦР/ИФА-диагностику на специфическую инфекцию (сифилис, гонорею). Дифференцируют проктит с парапроктитом, геморроем, трещиной прямой кишки, полипозом.
Диагностика эрозивного проктита
Обследование пациента начинается с осмотра прямой кишки, сбора анамнеза, ректороманоскопии и анализа кала.
Пальпаторное исследование заднего прохода проводится на гинекологическом кресле.
В ходе эндоскопических процедур оценивается состояние сфинктера и слизистых оболочек прямой кишки, выявляется увеличение внутренних геморроидальных узлов, анальные трещины и другие заболевания, способствующие появлению неглубоких дефектов.
При внешнем осмотре перианальной области обнаруживаются следы крови и кала, очаги воспаления, возникающие при самопроизвольном выделении содержимого прямой кишки.
При ректороманоскопии определяется отечность слизистых оболочек толстого кишечника, наличие эрозий и покраснения. На стенках обнаруживается фиброзно-гнойный налет.
Количество и размеры язв при эрозивном проктите могут быть различными — от небольших одиночных до обширных множественных очагов поражения, охватывающих большую часть прямой кишки.
Воспалительный процесс может протекать в нижнем отделе органа, либо распространяться на весь орган, захватывая сигмовидный отдел.
Для выявления причины возникновения заболевания проводится анализ крови на наличие бактерий и яиц паразитов.
При беременности
Дистальный колит (проктосигмоидит/проктит) при беременности протекает аналогично и таковому у небеременных женщин. Важно, чтобы роды при проктите протекали при минимальной выраженности симптомов (то, есть симптоматика при остром проктите должна быть по максимуму купирована, а в случаях хронического проктита — роды должны проходить в стадии ремиссии заболевания).
Лечение заболевания при беременности осуществляется аналогично, применение месалазина при беременности не ограничивается, а дозы месалазина не уменьшаются. Как свидетельствуют многочисленные отзывы (форум для беременных) роды при воспалительных заболеваниях кишечника, в том числе и при изолированном проктите в большинстве случаев проходят без осложнений.
Диета
Диета при проктите наряду с гигиеническими процедурами и мекаментозной терапией является важнейшим компонентом лечения, в основе которой лечебные Столы №3, 4 (4а, 4б) и конкретно определяется видом присутствующих функциональных расстройств — поносы/запоры. В основе лечебного питания при остром проктите/осложнении хронического проктита максимальное механическое/химическое щажение слизистой прямой кишки. Это требование достигается путем исключения всех раздражающих продуктов из рациона питания.
Прежде всего ограничивается употребление пищи, содержащей растительную клетчатку, которая раздражает слизистую кишки и усиливает газообразование: полностью удаляются из ежедневного рациона все пряные/острые/жареные продукты, соленья, бобовые копченые продукты, салаты и консервированные овощные. Исключаются свежеприготовленные соки, фрукты/ягоды, сладости, шоколад, отруби, семечки, сухофрукты, орехи. Строго запрещается употреблять алкогольные, а также газированные напитки.
В основе питания супы на неконцентрированном курином/овощном бульоне, каши на воде хорошо разваренные, куриные яйца всмятку, полужидкие блюда, отварная рыба/приготовленное на пару мясо, паровые котлеты, творог, обезжиренный йогурт, кефир, кисели, отвар из шиповника. Хлеб — в виде сухарей или черствый белый. Из фруктов — печеные яблоки. Количество употребляемой жидкости должно составлять 1,5-2,0 л/сутки.
В стадии ремиссии диета расширяется за счет включения в рацион кефира и сметаны, овощей/фруктов (моркови, картофеля, капусты, слив, клубники, яблок), употребляемых в умеренном количестве. При поносах необходимо включать в рацион питания продукты, способствующие замедлению моторики кишечника: картофельное пюре, слизистые, протертые блюда (неконцентрированные супы, блюда из фарша, протертые каши, рис в протертом виде, желе, кисели), а также продукты с вяжущим эффектом — крепкий чай, отвары айвы, корок граната, кизила, черемухи, груш, брусники, черники.
В случаях запоров в рацион питания вводятся продукты, способствующие активации двигательной функции кишечника, а также способствующие акту дефекации: продукты в которых содержится негрубая растительная клетчатка: хлеб грубого помола (отрубный, зерновой), крупы, квашеная капуста, овощи/ягоды/фрукты, сухофрукты (инжир, чернослив), мюсли, а также растительные масла. Количество употребляемой жидкости рекомендуется повысить до 2-2,5 л/сутки за счет минеральной воды, зеленого/травяного чая, абрикосового, сливового, морковного, тыквенного и персикового соков. Показан прием бифидо-препаратов.
Профилактика
Профилактические мероприятия включает в себя:
- Здоровое рациональное питание без злоупотребления алкоголем, различными пряностями/специями, острой и жареной пищей.
- Соблюдение гигиены анальной зоны и половых органов.
- Половые акты лишь со средствами барьерной контрацепции.
- Избегание травм анальной области/переохлаждений.
- Достаточную физическую активность, особенно при длительном нахождении в положении сидя.
- При появлении признаков воспалительных заболеваний органов малого таза обязательное обращение к врачу.
Причины эрозивного проктита
Эрозивный проктит прямой кишки считается полиэтиологическим заболеванием, к развитию которого могут приводить септические и асептические воспалительные процессы. Взрослые более подвержены ему, чем дети.
Заболевание требует незамедлительного лечения ввиду возможности возникновения осложнений — изъязвления и сужения прямой кишки, предраковых состояний.
Проктит классифицируют на основании причин его возникновения:
Алиментарная форма развивается на фоне частого употребления острой, жареной и соленой пищи, а также спиртных напитков. Эрозии образуются из-за воздействия раздражающего вещества на слизистые оболочки кишечника.
Застойный проктит диагностируется у людей, страдающих постоянными запорами. Связан с повреждением слизистых оболочек прямой кишки твердыми каловыми массами и задержкой крови в венах малого таза.
Паразитарная форма заболевания развивается на фоне глистных инвазий, бактериальных и протозойных инфекций. Чаще всего диагностируется у людей, ранее перенесших дизентерию, трихомониаз, балантидиаз, энтеробиоз и аскаридоз.
Возникновению воспалительного процесса способствует повреждение тканей при внедрении гельминтов в слизистые оболочки.
Раздражающим действием обладают и вещества, выделяемые паразитами в процессе жизнедеятельности.
Лучевой проктит обнаруживается у пациентов, прошедших курс радиотерапии в связи со злокачественными опухолями матки или яичников. Наиболее распространенными являются воспалительные процессы, возникающие на фоне контактной лучевой терапии.
Реже диагностируются проктиты, развивающиеся вследствие рентгенографии или внешнего гамма-облучения.
Специфические формы возникают на фоне длительного течения инфекций, передаваемых половым путем — трихомониаза, гонореи, хламидиоза.
У женщин это заболевание развивается из-за попадания зараженных влагалищных выделений в область анального отверстия.
Мужчины-гомосексуалисты инфицируются при нетрадиционных половых контактах.
Язвенный проктит может развиться вследствие механических повреждений, термических или химических ожогов, возникающих при неправильной постановке клизм или выполнении колоноскопии.
Провоцирующими факторами считаются: заболевания пищеварительной системы и половых органов, переохлаждение, ослабление защитных сил организма, анальные трещины, геморрой.
Список источников
- Воробьев Г.И., Зайцев В.Г. Заболеваемость населения болезнями толстой кишки, анального канала и промежности // Актуальные вопросы коло-проктологии. — Уфа, 2007. — С. 550-554.
- Ан В.К., Ривкин В.Л., Соломка А.Я. Опасности, осложнения и ошибки в проктологии. — М., 2011. -112 с.
- Ткачев А. В., Мкртчан Л. С., Никитина К. Е., Волынская Е. И. Воспалительные заболевания кишечника: на перекрестке проблем // Практич. медицина. 2012. Т. 58. № 3. С. 17–22.
- Валуйских Е. Ю., Светлова И.О., Курилович С. А., Осипенко М.Ф., Максимов В.Н., Воевода М.И. Клинико-генетические аспекты воспалительных заболеваний кишечника. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. — 2008. — Т. 18. — № 6. — С. 68-74.
- Радиационные (лучевые) поражения кишечника / Бурковская В.А. // Гастроэнтерология Санкт-Петербурга — 2013 — №3-4.