Принципы хирургической тактики
В широком смысле ГЭРБ возникает вследствие нарушений кислотного баланса верхних отделов ЖКТ (прежде всего пищевода), причиной которых выступает его моторная дисфункция в сочетании с избыточной секрецией желудком соляной кислоты и грыжа пищеводного отверстия диафрагмы, серьезно осложняющая течение заболевания.
Любое хирургическое вмешательство несет в себе определенные риски: кровопотери, послеоперационные осложнения в виде инфекций, тромбозов, инфаркта миокарда, диабета, непредвиденных аллергических реакций на препараты и материалы.
Адекватная оценка этих рисков зависит от результатов обследования (степени и характера воспалительных изменений), данных лабораторного исследования, знаний, опыта, интуиции и глубины клинического мышления, составляющих основу врачебного искусства.
Тактика оперативного вмешательства зависит от характера и масштаба осложнений ГЭРБ, порой имеющих нетипичные клинические проявления (например, кашель, пневмония).
Обратите внимание! Опаснейшим и внезапным осложнением ГЭРБ при перфорации (разрыве) пищевода является пневмоторакс — проникновение воздуха в плевральную полость, он мгновенно вызывает сжатие легкого, может привести к инвалидности и даже смерти, если человека вовремя не прооперировать.
Каждый вид операции имеет свою специфику, показания, преимущества. Успех операции в немалой степени зависит от предваряющего ее лечения, сопутствующих болезней, предоперационой подготовки больного, в том числе психологической, и его мотивации.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ, или рефлюкс-эзофагит) — наиболее широко распространенное гастроэнтерологическое заболевание, встречающееся у лиц молодого и среднего возраста, составляющих наиболее трудоспособную часть населения [1, 2]. Распространенность рефлюкс-эзофагита в развитых странах достигает 50—60% и с каждым годом неуклонно растет [3], что определяет актуальность данной работы.
Данное заболевание является полиэтиологичным, но основной причиной развития у 90% больных бывает скользящая грыжа пищеводного отверстия диафрагмы (ГПОД) [3, 4]. Прогноз для больного, страдающего рефлюкс-эзофагитом, определяется осложнениями болезни, такими как пептическая стриктура, пищевод Баррета, язвенные поражения пищевода [3, 5]. Разработанные схемы медикаментозной терапии с применением современных и самых эффективных препаратов в значительной степени снизили риск развития осложнений и повысили уровень качества жизни. Однако необходимо понимать, что причиной развития заболевания является органическая патология, воздействовать на которую медикаментозно не представляется возможным [5]. Консервативная терапия, включающая рекомендации по соблюдению определенного образа жизни и диеты и медикаментозную терапию, направлена лишь на купирование симптомов рефлюкс-эзофагита, а не устранение причин возникновения заболевания [5, 6]. Таким образом, консервативная терапия лишь отдаляет сроки развития опасных для жизни осложнений и оперативного лечения. Больные вынуждены длительное время принимать лекарственные препараты [7].
По данным многих авторов [7, 8], рецидив таких симптомов заболевания, как изжога, боль за грудиной и в эпигастрии, горечь во рту, возникает у 50% больных через 3 мес после прекращения терапии, у 100% — через 6 мес.
Даже разработанный в США и доступный в продаже в России с 2014 г. новейший препарат с модифицированным высвобождением активного вещества дексилант, принадлежащий к группе ингибиторов протонной помпы для лечения рефлюкс-эзофагита, является лишь модификацией некоторых препаратов этой же группы с аналогичным фармакологическим действием [9, 10].
Важно также отметить, что, по данным мировой литературы [8] по лечению ГЭРБ, существует группа больных рефлюкс-эзофагитом на фоне ГПОД (40%), которым консервативная терапия не приносит должного эффекта. Эти больные наиболее подвержены риску развития опасных для жизни осложнений, в связи с чем являются кандидатами для хирургического лечения скользящей грыжи пищеводного отверстия диафрагмы.
Особое внимание следует уделить внепищеводным клиническим проявлениям рефлюкс-эзофагита, которые делятся на абдоминальные, бронхолегочные, кардиальные, отоларингеальные и стоматологические [11—13]. Причинами развития данных проявлений является собственно гастроэзофагеальный рефлюкс вне зависимости от количества агрессивного компонента, содержащегося в рефлюктате [11, 13—15]. Таким образом, основным этиологическим фактором развития внепищеводных симптомов рефлюкс-эзофагита служит не повышение кислотности желудочного сока и снижение бикарбонатов и муцина слизистой пищевода, а нарушение клапанного механизма кардии [16, 17].
Сказанное выше не означает, что каждого больного с рефлюкс-эзофагитом необходимо подвергать оперативному лечению, но следует понимать, что рано или поздно приходится ставить вопрос об оперативном вмешательстве [8, 18]. Именно данный вопрос в последнее время вызывает самые ярые дискуссии в лечении рефлюкс-эзофагита.
Связано это в большей степени с количеством неудовлетворительных результатов оперативного лечения, которое, по данным многих хирургов [19], достигает 30%, а также неэффективностью медикаментозной терапии. По нашему мнению, неэффективность антирефлюксных методик связана с неправильным выбором методики оперативного лечения. В настоящее время ряд вопросов, касающихся оперативного лечения рефлюкс-эзофагита, еще не нашел своего окончательного решения. Невозможность избежать серьезных осложнений, характерных для разных методов фундопликаций, объясняет необходимость постоянного поиска максимально эффективной, безопасной и технически простой в выполнении антирефлюксной операции.
С появлением малоинвазивных технологий практически все методики хирургического лечения ГПОД и рефлюкс-эзофагита выполняются лапароскопически [20, 21]. Малая травматичность вмешательств, короткие сроки реабилитации, хороший косметический эффект сделали малоинвазивные эндовидеохирургические антирефлюксные вмешательства «золотым стандартом» оперативного лечения рефлюкс-эзофагита и методом выбора практически при любых грыжах пищеводного отверстия диафрагмы [22].
Однако данные сравнительного анализа результатов и эффективности лапароскопических методик, проведенного многими авторами, показали, что результаты операций в ближайшем и отдаленном послеоперационном периодах практически не отличаются от результатов открытых вмешательств. Таким образом, количество осложнений лапароскопических фундопликаций также достигает высоких цифр [23—25].
Необходимо также отметить, что немаловажной причиной неэффективности фундопликаций зачастую является завышение некоторыми клиницистами показаний к лапароскопическому выполнению антирефлюксных операций. Известно, что внедрение малоинвазивных технологий позволило сделать значительный шаг вперед в уменьшении травматичности оперативных вмешательств [24, 26, 27]. В антирефлюксной хирургии показания к оперативному лечению больных рефлюкс-эзофагитом остались теми же, за исключением общих противопоказаний к проведению лапароскопической операции. Однако стремление некоторых хирургов следовать за техническим прогрессом и использовать новые малоинвазивные технологии для уменьшения сроков восстановления и нетрудоспособности больных приводит к увеличению количества показаний к выполнению лапароскопической операции вместо открытой. Для достижения лучших результатов данных операций, выполняемых лапароскопически, хирургам необходимо придерживаться четких показаний.
Отдельного внимания заслуживают больные с укорочением пищевода. Как известно, укорочение пищевода развивается вследствие воздействия агрессивного компонента рефлюктата на стенку пищевода, вызывая в нем сначала воспалительные изменения, а затем деструктивные [18]. Сокращаясь и увлекая за собой кардиальный отдел и дно желудка в заднее средостение, пищевод усугубляет развитие ГПОД и гастроэзофагеального рефлюкса [28]. При укорочении пищевода и невозможности низведения кардиальной части желудка в брюшную полость фундопликационную манжетку порой приходится формировать в заднем средостении на 5—10 см выше диафрагмы, что технически значительно сложнее [21, 29]. Поэтому такие больные требуют особого индивидуального подхода при выборе доступа оперативного лечения. При этом следует понимать, что оперативное лечение направлено не на устранение скользящей ГПОД, а на воссоздание острого угла Гиса и сдерживание рефлюкса [29].
В начале XXI века Управлением по контролю за продуктами питания и лекарствами США (Food and Drug Administration — FDA) были введены в использование две методики для лечения рефлюкс-эзофагита — методика трансоральной ротационной эзофагогастральной фундопликации (transoral incisionless fundoplication — TIF-процедура), проводимая с помощью устройства EsophyX, а также система LINX (разработка американской частной компании Torax Medical по производству медицинских устройств). Данные методики должны были стать альтернативой антирефлюксным вмешательствам, выполняемым лапароскопически [30—32]. Однако спустя некоторое время в литературе стали появляться публикации разных авторов [31, 33—35], столкнувшихся с еще большим количеством осложнений. Часто встречаются сообщения о таких осложнениях процедур, как кровотечения, поддиафрагмальные абсцессы, перфорации. Более того, наличие большого количества противопоказаний к проведению данных процедур делают их неприменимыми для больных с большими ГПОД и осложненными формами тяжелого рефлюкс-эзофагита [30].
Специалисты российского научного центра хирургии (РНЦХ) им. акад. Б.В. Петровского обладают большим опытом лечения больных рефлюкс-эзофагитом, берущим начало с 1979 г. [36, 37]. По нашему мнению, фундопликация в модификации РНЦХ является наиболее оптимальным хирургическим вмешательством для лечения больных рефлюкс-эзофагитом. Огромный опыт выполнения данной методики убедительно доказывает и позволяет с уверенностью утверждать о его преимуществах как операции, лишенной многих недостатков и позволяющей избежать осложнений, характерных для других методик [15, 23, 34]. Хороший результат достигается в 95% наблюдений [19, 28, 38].
Проведенный анализ всего опыта лечения данных больных позволил сформировать четкие показания к оперативному лечению рефлюкс-эзофагита. Таким образом, показаниями к проведению антирефлюксной операции являются:
— тяжелый рефлюкс-эзофагит на фоне ГПОД;
— рефлюкс-эзофагит на фоне ГПОД, не поддающийся консервативному лечению;
— рефлюкс-эзофагит, осложненный пищеводом Барретта (без дисплазии) или пептической стриктурой дистальной части пищевода;
— внепищеводные проявления рефлюкс-эзофагита на фоне ГПОД.
При укорочении пищевода I степени антирефлюксную операцию следует начинать лапароскопически, но следует учитывать, что вероятность перехода к лапаротомии на этапе формирования фундопликационной манжетки высокая из-за невозможности адекватной визуализации и отсутствия простора для манипуляций. При II степени укорочения пищевода целесообразно выполнять фундопликацию из лапаротомного доступа [18, 37, 39].
Благодаря выполнению фундопликации по методике РНЦХ по указанным выше показаниям была достигнута высокая клиническая эффективность данной антирефлюксной операции в лечении больных рефлюкс-эзофагитом. Эффективность составляет 95%.
Авторы заявляют об отсутствии конфликта интересов.
* e-mail; https:/orcid.org/0000-0002-0484-5022
Когда операция неизбежна
Показаниями к операции являются полная неэффективность медикаментозного лечения ГЭРБ в сочетании со следующими проявлениями:
- непроходимостью пищевода (либо ее реальной скорой перспективой);
- кровоточивостью язвы любой локализации;
- наличием стойких поражений слизистых оболочек верхних отделов ЖКТ и дыхательных путей на фоне продолжающихся эпизодов рефлюкса;
- грыжей пищевода и желудка;
- обширными или множественными эрозивно-язвенными поражениями стенок пищевода.
Гастроэзофагеальная рефлюксная болезнь – симптомы, лечение
Клиническая симптоматика связана с воздействием желудочного содержимого на стенки пищевода и развитием эзофагита.
- Изжога – самая частая жалоба пациентов при ГЭРБ с эзофагитом. Проявляется в виде ощущения жжения за грудиной, которое возникает после еды или по ночам. Появление изжоги провоцирует употребление газированных напитков, выполнение физических упражнений, в частности, наклонов вперед. Это связано с тем, что в наклонном положении тела, как и в положении лежа, создаются условия для попадания желудочного содержимого в пищевод.
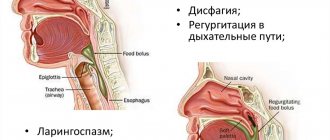
- Дисфагия – нарушение глотания. Этот симптом возникает как следствие спазма пищевода, при этом затруднено принятие даже жидкой и мягкой пищи. Дисфагия может быть проявлением осложнений ГЭРБ или опухоли пищевода.
- Отрыжка кислым содержимым, чувство горечи во рту после ночного сна.
- Быстро возникающее ощущение насыщения во время еды, которое может сопровождаться тошнотой и даже рвотой.
- Внепищеводные проявления гастроэзофагеальной рефлюксной болезни – боли за грудиной, кашель, першение в горле, осиплость голоса. Загрудинные боли носят сжимающий характер, могут иррадиировать в область ключицы и в левую часть грудной клетки. При этом боль проходит через несколько минут после принятия антацидных препаратов. Эта особенность является важным моментом при дифференциальной диагностике ГЭРБ и сердечной патологии, имеющей сходную симптоматику.
Если симптомы беспокоят более 2–3 раз в неделю на протяжении нескольких недель или месяцев, необходимо обратиться к гастроэнтерологу.
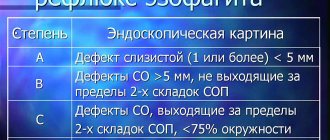
В зависимости от степени повреждения пищевода, выявляемых при эндоскопическом исследовании (эзофагогастродуоденоскопии) различают 2 формы заболевания:
- эндоскопически позитивная – ГЭРБ с эзофагитом, при которой в нижней части пищевода наблюдаются видимые эрозивные или язвенные поражения слизистой оболочки (эрозивная форма);
- эндоскопически негативная – ГЭРБ без эзофагита, при которой отсутствуют видимые повреждения пищевода (неэрозивная форма).
Длительное течение заболевания может иметь неблагоприятные последствия в виде пищевода Баретта – состояния, характеризующегося метаплазией клеток эпителия. Такая патология является предраковым заболеванием и может стать причиной развития аденокарциномы (рака) пищевода.
Проблемы пищевода
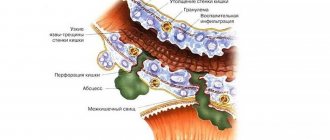
Воспалительные изменения при ГЭРБ, которым подвержены пищеводные стенки, могут вызывать нарушения проходимости пищевода разной степени и расстройства питания. Такие нарушения носят и обратимый, и необратимый характер.
Стриктуры (сужения просвета) образуются в результате рубцового утолщения ткани в процессе заживления. Они существенно снижают моторные свойства пищевода и качество жизни человека: грубые рубцы необратимо снижают эластичность пищеводной трубки и затрудняют глотание.
В общем случае оперативное вмешательство проводят в случае:
- полной или частичной стриктуры, существенно затрудняющей прохождение пищи;
- полной недостаточности нижнего пищеводного сфинктера (НПС);
- осложненной язвы (отечной, инфицированной, обильно кровоточащей, вызывающей обширные некротические изменения окружающих тканей);
- опухолей пищевода, значительно сужающих его просвет, особенно злокачественных;
- признаков пищевода Барретта (ПБ) определенной модификации.
Безусловно, случаи необратимых, угрожающих жизни человека осложнений требуют операции, но все же такое деление очень условно. Даже при условии адекватной терапии нарушения, казавшиеся обратимыми, могут принять противоположный характер (язва внезапно начинает увеличиваться в размере или кровоточить). И напротив, интенсивная терапия (например, в ходе подготовки к операции) иногда вызывает стойкую ремиссию, позволяющую ее избежать.
В особых случаях (глубокие обширные участки поражения, объемные опухоли) врачам в ходе полостных операций приходится удалять целые фрагменты пищевода. Современные клиники выполняют протезирование пищевода и НПС.
Виды операций при лечении ГЭРБ
Условно хирургические операции, проводимые для лечения гастроэзофагеальной рефлюксной болезни, можно разделить на два типа.
- Операция для лечения непосредственных причин ГЭРБ.
- Устранение последствий или осложнений, которые развились в результате неправильного или несвоевременного лечения.
Первый вид оперативного лечения проводят в плановом порядке. Второй вид нередко проводится экстренно, к примеру, в результате открывшегося массивного кровотечения.
Щадящие методы хирургического вмешательства
Современные высокотехнологические (так называемые малоинвазивные) методы лечения предполагают введение в пищевод специального зонда. При его помощи осуществляют:
- визуальный осмотр слизистых, оценку размера и состояния пораженных участков;
- забор биоптата (кусочка ткани) для оценки онкологических рисков;
- при сужениях пищевода — бужирование (постепенное растягивание просвета пищевода при помощи особого полого баллона, в который нагнетается воздух), проводящееся в несколько этапов, хирургическое рассечение стриктур;
- при ПБ, эрозиях, поверхностных язвах — аргонную коагуляцию (прижигание) поверхности пораженной ткани за несколько сеансов (чтобы предупредить образование рубцов);
- аргонную резекцию (удаление) верхнего слоя пищеводной стенки.
Важно! Объем и тактика оперативного вмешательства при ПБ зависит от локализации и степени поражения участка слизистой.
Описанные методы оперативного лечения выполняют при помощи плазменного генератора и применяют при небольших объемах вмешательства. Они дорогостоящи, зато непродолжительны, существенно снижают (и даже совершенно исключают) кровопотерю, позволяют оказывать помощь больным с противопоказаниями к полостным операциям.
Реабилитационный период
После проведения операции пациенту прописывают антибактериальные лекарства, которые предотвращают инфицирование. Прибегают к помощи обезболивающих медикаментов, поскольку в первые дни после хирургии пациенты жалуются на болевой синдром. На следующие сутки больному разрешают вставать, употреблять жидкость. По прошествии 2 суток проводят рентгенологическое исследование с использованием контрастного вещества, которое позволяет определить проходимость пищевода. На 3 день допустимо употребление овощных бульонов. Питание постепенно расширяют, разрешают пациентам включить меню перетертые продукты. К привычной диете, которая прописана при рефлюкс-эзофагите, больному разрешено вернуться спустя 1 месяц после хирургического вмешательства.
После хирургического лечения рекомендуется исключить из рациона газированные напитки.
Людям важно учитывать, что после оперативного лечения они будут неспособны к рвоте и не смогут произвести эффективную отрыжку, так как воздух, который накапливается в желудочно-кишечном тракте, не имеет возможности выйти наружу через пищевод. Поэтому пациентам рекомендуют исключить из рациона газированную минеральную воду и напитки.
Дело времени
Вопрос о хирургическом вмешательстве встает, когда альтернативы ему просто не существует. У хирурга нет задачи «резать» каждого первого пациента.
Но при неотложных состояниях, когда дело идет о жизни и смерти человека, а счет времени идет на минуты, у хирурга не остается возможностей для принятия оптимальных врачебных решений. Надо понимать, что, откладывая визит к врачу годами, каждый человек повышает вероятность такой ситуации.
Когда операция планируется заранее, у врача есть время обследовать и адекватно подготовить пациента, оценить возможные риски и по возможности снизить их уровень, выработать оптимальную стратегию и тактику оперативного вмешательства.
Как подготовиться?
Перед оперативным вмешательством пациенту потребуется пройти осмотр у диетолога, хирурга и гастроэнтеролога. Затем необходимо отправиться на рентгенографию и посетить эндоскопию, во время которой иногда берут образец на биопсию. Затем человек проходит манометрическое исследование, которое показывает сокращение мышц пищевода. За 14 дней до хирургии потребуется отказаться от употребления «Аспирина» и других лекарств, которые способны разжижать кровь. За сутки до операции рефлюкс-эзофагита допустимо употреблять только пищу, которая легко усваивается. За 8 часов до назначенного хирургического вмешательства запрещено пить.
Что такое грыжа пищеводного отверстия
В условиях физиологической нормы желудок располагается под своеобразной «крышей» в виде диафрагмы, плоской мышцы-перегородки, разделяющей грудную и брюшную полость. Диафрагма имеет небольшое отверстие, сквозь которое проходит пищевод и которое логично носит название пищеводного. Место соединения пищевода с желудком находится ниже диафрагмы, но довольно близко от пищеводного отверстия.
При определенных условиях происходит выдавливание верхней (фундальной) части желудка и части пищевода сквозь пищеводное отверстие вверх, в грудную полость. Такое выпячивание и называется грыжей. Диафрагма, будучи крупной мышцей, удерживающей сердце и легкие, расслабляется лишь на мгновение при выдохе и надежно удерживает желудок в неестественном «раздвоенном» состоянии.
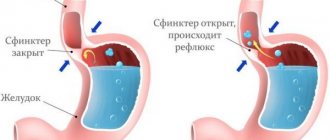
Смена статуса
В такой ситуации НПС поджимает снизу выпяченная часть желудка, вызывая его частичное или полное размыкание и провоцируя рефлюкс. Наличие грыжи лишает смысла любую антирефлюксную терапию, в том числе коагуляцию пораженной слизистой.
Мышечный тонус НПС напрямую связан с положением желудка в брюшной полости. Иногда в силу разных причин (непомерные физические усилия, травмы, ослабляющие мышцы) происходит опущение желудка. Оно рефлекторно снижает мышечный тонус НПС, что также способствует появлению рефлюкса. Придать желудку исходное положение и гарантированно исключить эпизоды рефлюкса может только операция фундопликации.
Опасения по поводу хирургического лечения
Хирургическое вмешательство, с другой стороны, связанно с очень низким, но непосредственным, риском общей анестезии и прямых осложнений. Лапароскопическая техника уменьшила степень хирургической травмы и сократила время пребывание в госпитале, но риск полностью не элиминирован и все еще существует возможность длительного периода плохого самочувствия связанного с операцией у некоторых пациентов. Так же пациенты обеспокоены, что эффект от хирургического лечения не будет длительным и им в конце концов придется снова принимать медикаменты для контроля симптомов ГЭРБ. Это опасение подтверждается недавно опубликованными результатами продолжительного совместного исследования сравнивающего пациентов рандомизированных для получения медикаментозного или хирургического лечения. Через в среднем 10 лет наблюдения более половины пациентов хирургической группы возобновили прием антацидных препаратов [1].
Что способствует образованию грыжи
Стенки желудка, состоящие из мышечных волокон, намного толще кишечных, но они очень эластичны, подвижны и легко растягиваются. К появлению грыжи приводит избыточное давление в брюшной полости, расширение желудка (в результате травм, инфекции, поражений чревного нерва) и систематическое переедание.
Переполнение желудка постепенно растягивает и истончает его стенки, вызывая, помимо грыжи, опасные нарушения кровообращения и дистрофические изменения слизистых оболочек, способные привести к отмиранию (некрозу) тканей.
Фундопликация желудка
Антирефлюксная операция по фундопликации предполагает фиксацию желудка в положении, исключающем его повторное выпячивание. Упрощенно говоря, «проблемную» часть желудка помещают на место, но так как она оказывается растянутой, ее слегка подтягивают вверх и ушивают в виде манжетки, обернув вокруг нижней части пищевода.
Лапароскопическая фундопликация — щадящий способ оперативного вмешательства, позволяющий избежать разрезов брюшной полости. В ней делают всего четыре прокола, в два из которых вводят миниатюрные камеры для внутреннего обзора брюшной полости, а в два других — манипуляторы, посредством которых и проводят необходимые действия.
Противопоказаниями для операции являются:
- состояния после удаления желудка или селезенки;
- дисфункция пищеводной моторики определенного типа;
- рецидивы рефлюкса после выполненных в прошлом подобных операций;
- язвы, стриктуры пищевода, ПБ.
Минимальная травматизация при фундопликации позволяет сократить срок пребывания пациента в стационаре, избежать образования спаек. Операция лапароскопичекой фундопликации имеет хороший косметический эффект и может проводиться без использования наркотических анальгетиков, угнетения дыхания и сознания.
Лечение гастроэзофагеального рефлюкса с эзофагитом
I. Консервативное лечение
По данным литературы, до 90% больных с неосложненными формами рефлюкс-эзофагита могут быть вылечены консервативными методами. Прежде всего, это диетические ограничения. Необходимо воздерживаться от вредных привычек, поскольку курение и употребление алкоголя не только раздражает слизистую, но и ведет к нарушению функции пищеводного сфинктера. Рекомендации по медикаментозной терапии Вы сможете получить записавшись на консультацию.
II. Хирургическое лечение рефлюксной болезни
Показаниями к хирургическому лечению служат:
- Неэффективность интенсивной консервативной терапии, проявляющаяся сохранением мучительной изжоги или болями, прогрессированием заболевания или присоединением осложнений.
- Язвенный рефлюкс-эзофагит при отсутствии положительной динамики после курса интенсивного лечения.
- Осложненный рефлюкс-эзофагит (кровотечения, пневмонии, бронхиты).
Целью хирургического лечения при рефлюкс-эзофагите является устранение патологического желудочно-пищеводного рефлюкса. На сегодняшний день в мировой практике используется целый ряд операций различной степени сложности. По нашему мнению, риск оперативного вмешательства не должен превышать риск самого заболевания. При выборе объема операции мы учитываем степень тяжести рефлюкс-эзофагита, степень нарушения размеров пищеводного отверстия диафрагмы и угла Гиса. Мы отдаем предпочтение фундопликации по Ниссену. При этой операции формируется циркулярная манжетка за счет сшивания передней и задней стенок желудка вокруг абдоминального сегмента пищевода. При необходимости в дополнение выполняется задняя крурорафия (уменьшение размера пищеводного отверстия диафрагмы за счет сшивания задних ножек диафрагмы).
В нашей Клинике большинство подобных операций выполняются эндовидеохирургически (лапароскопическим способом). При этом пребывание в стационаре после операции сокращается до 1-2 дней. Уточнить целесообразность хирургического лечения и выбрать оптимальный метод Вы можете, пройдя обследование и проконсультировавшись у специалиста.
Откройте рот пошире
Иногда патологии, сопутствующие ГЭРБ, таковы, что провести лапароскопическую фундопликацию желудка не представляется возможным. Уровень развития медицинских технологий позволяет проводить трансоральную фундопликацию.
Она проводится вообще без внешних разрезов, что значительно снижает риски послеоперационных осложнений, и практически безболезненна. Специальный манипулятор вводится через рот в область НПС и далее в полость желудка. Действующие изнутри дистанционно управляемые захваты подтягивают и ушивают желудок.