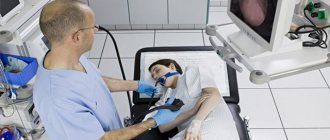
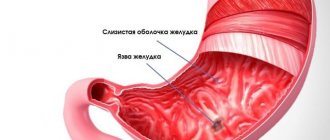
Биопсия желудка — это диагностическая процедура взятия образца ткани слизистой желудка с последующим изучением ее под микроскопом. Образец ткани называется биоптат. С медицинской точки зрения производится прижизненный забор биоптата.
Биопсия считается обязательной при подозрениях на онкологию. Только под микроскопом можно увидеть структуру образца ткани и установить наличие и вид раковых клеток. Для этого разработан специальный банк данных визуальных изображений всех изученных раковых клеток. Их просто сравнивают с взятым образцом.
Тем не менее, в последние годы биопсия желудка стала шире применяться и для диагностики других гастрологических заболеваний.
В этой процедуре есть один тонкий момент — введение эндоскопического зонда. Да, процедура не опасная и без болевых ощущений. Однако есть люди, которые психологически к ней не готовы. Рвотные позывы не дают возможности ввести зонд. Нужен просто психологический настрой.
Что такое биопсия желудка
Биопсия желудка — это диагностическая методика, позволяющая провести прижизненное исследование тканей желудка.
При проведении биопсии желудка производится забор тканей органа или отдельных клеток для их последующего гистологического, цитологического или иммуногистохимического исследования.
Для получения максимально достоверной информации, забор тканей осуществляется из нескольких участков слизистой (наиболее подозрительных с точки зрения предполагаемого диагноза). То есть, за одну биопсию желудка обычно берется от трех и более образцов (биоптат).
На данный момент биопсия желудка широко используется в гастроэнтерологической практике. Данное исследование отличается высокой точностью, хорошо переносится больными и редко приводит к развитию осложнений.
Биопсия желудка считается «золотым стандартом» диагностирования злокачественных новообразований желудка и предраковых патологий желудочной слизистой. Также биопсия желудка применяется в диагностике гастритов, полипов, язв и т.д.
При подозрении на пищевод Баррета или эзофагит, биопсию желудка комбинируют с биопсией слизистой пищевода, а при болезни Крона и глютеновых энтеропатиях — с биопсией кишечника.
Что показывает биопсия желудка
Анализ биопсии желудка позволяет:
- оценить клеточный состав тканей;
- оценить секреторную функцию клеток;
- оценить уровень рН;
- выявить хеликобактер пилори;
- выявить наличие атипии (опухолевых атипичных клеток);
- провести дифференциальную диагностику между злокачественными и доброкачественными опухолями;
- оценить активность воспалительного процесса;
- установить тип гастрита (гиперацидный, гипоацидный, с нормальной секрецией);
- выявить редкие формы гастрита (лимфоцитарные, эозинофильные, гранулематозные, аутоиммунные);
- выявить и определить тип дисплазии слизистой желудка;
- выявить кишечную метаплазию слизистой желудка;
- оценить риск малигнизации язвы желудка или полипа;
- оценить глубину язвы и т.д.
Важность биопсии подтверждается тем фактом, что оперативное лечение опухолей желудка без гистологического подтверждения клеточной атипии не проводят.
Материал, собранный при биопсии, отправляют в лабораторию, где он окрашивается и исследуется гистологическим, цитологическим или иммуногистохимическим методом.
Биопсия желудка — для чего берут
Биопсия желудка выполняется при обнаружении у пациента:
- опухолей желудка любой этиологии (а также при наличии подозрения на опухоль или при необходимости выполнения дифференциальной диагностики между доброкачественными и злокачественными новообразованиями);
- хронических гастритов (для уточнения типов, стадий и активности воспалительных процессов, а также для оценки риска трансформации гастрита в язвенную болезнь желудка);
- острых гастритов и язв желудка, трудно поддающихся терапии (исследование проводится с целью уточнения причины развития заболевания и оценки степени активности воспалительного процесса);
- длительно нерегенерирующих язв желудка и 12-типерстной кишки;
- желудочных полипов;
- пищевода Баррета (биопсия желудка проводится в сочетании с биопсией пищевода);
- дисплазии слизистых оболочек желудка;
- пернициозных анемий;
- диспепсии, сочетающейся с анемиями, лихорадкой, потерей массы тела, желтухой, болями в животе и т.д.;
- дисфагии;
- химического повреждения пищеводных и желудочных слизистых оболочек;
- кишечной метаплазии желудочной слизистой оболочки;
- эрозий слизистых;
- объемных образований в эпигастрии.
Также биопсия желудка показана:
- при неинформативности других методов диагностики;
- после хирургических вмешательств по удалению новообразований и полипов (для контроля качества лечения и своевременного выявления рецидивов);
- при проведении скрининговых методов диагностики злокачественных новообразований у пациентов из групп риска.
Полип желудка — симптомы и лечение
По количеству разрастаний выделяют:
- одиночные полипы;
- множественные полипы;
- полипоз желудка (более 20 полипов).
По клиническому течению некоторые советские учёные выделяли следующие формы полипов желудка:
- бессимптомная форма;
- гастритная форма;
- анемическая форма;
- осложнённая форма (кровотечение полипа и его выпадение в двенадцатиперстную кишку);
- сочетанная форма (появление полипа и рака желудка).
По эндоскопическим признакам можно выделить четыре типа полипов желудка:
- I тип — плоский, приподнятый, с нечёткими краями;
- II тип — выступающий, полукруглый, с достаточно чёткими границами;
- III тип — чётко выступающий, округлый, с втянутым основанием;
- IV тип — на ножке.
Все перечисленные классификации заслуживают внимания. Однако на практике наиболее важна классификация по признакам перерождения полипов в злокачественную опухоль [1][3].
По классификации ВОЗ, доброкачественные опухоли желудка определены как аденомы (аденоматозные полипы). Они подразделяются на папиллярные и тубулярные формы. Отдельно выделены гиперпластические полипы, которые включены в группу опухолеподобных процессов [2][10].
В 2010 году Британское общество гастроэнтерологов предложило свою классификацию полипов желудка, а также выработало рекомендации по ведению пациента при каждом типе полипов желудка. Согласно этой классификации, полипы желудка делят на пять групп:
- Полипы фундальных желёз.
- Гиперпластический полип.
- Аденоматозный полип.
- Гамартомные полипы (ассоциированные с пороками развития):
- ювенильный полип;
- синдром Пейтца — Егерса;
- синдром Коудена.
- Полипозные синдромы (негамартомные):
- ювенильный полипоз;
- семейный аденоматозный полипоз.
Полипы фундальных желёз — это кистозные расширения собственных желёз желудка, составляют 16-51 % доброкачественных полипов. В диаметре обычно достигают 1-5 мм, располагаются в основном в теле или дне желудка. Имеют гладкую ровную поверхность, могут быть дольчатыми, покрыты неизменённой слизистой оболочкой. Могут появляться как самостоятельное заболевание или в составе семейного аденоматозного полипоза толстой кишки.
Не связаны с гастритом и хеликобактерной инфекцией. Могут образоваться на фоне длительного приёма ингибиторов протонной помпы (препаратов, снижающих выработку соляной кислоты). Эти лекарства повышают активность гастрина (гормона желудка), который стимулирует рост эпителиальных клеток.
Средний интервал развития полипов фундальных желёз — 32,5 месяца. Регресс наступает через три месяца после прекращения приёма ингибиторов протонной помпы [4][7].
Гиперпластический полип составляет 30-93 % доброкачественных полипов желудка. Может быть сидячим и на ножке, в диаметре менее 2 см. Отличается увеличением желудочных ямок, расширенными и извилистыми железами, хроническим воспалением слизистой оболочки желудка. Единичный полип чаще всего располагается в антральном (нижнем) отделе желудка. Множественные полипы могут возникать во всех отделах желудка.
Связан с хроническим (хеликобактер-ассоциированным), химическим и атрофическим гастритом. Возникает из-за повышенного обновления клеток (их наслаивания друг на друга) в ответ на повреждение эпителия желудка (обычно при эрозиях или язве желудка).
Сам по себе гиперпластический полип редко становится злокачественным (малигнизуется), однако он повышает риск малигнизации окружающей воспалённой ткани желудка. Поэтому при обнаружении гиперпластического полипа рекомендуется выполнить биопсию окружающей ткани (из 4-5 разных мест) [4][5].
Аденоматозный полип — это предраковое заболевание с высоким потенциалом перерождения в рак, особенно при полипе более 2 см. Составляет 3-26 % полипов желудка. Обычно одиночный, может локализоваться в любом отделе желудка, но чаще обнаруживается в антруме (нижней части желудка). По строению бывает трубчатым, ворсинчатым и смешанным. Возникает на фоне атрофического гастрита и кишечной метаплазии (когда желудочный эпителий заменяется кишечным) [4].
Стоит отметить, что в одном исследовании в Витебской областной клинической больнице обнаружили гиперпластический полип с участками аденоматоза. Авторы предположили, что гиперпластические полипы могут трансформироваться в аденоматозные. Они также позволили себе выделить ещё одну гистологическую форму полипов — гиперпластический полип с очаговым аденоматозом. Он представляет собой истинную доброкачественную опухоль желудка, способную к перерастанию в рак [10].
Гамартомные полипы встречаются редко, однако пару слов о них сказать стоит.
Одиночный ювенильный (юношеский) полип не имеет злокачественного потенциала, но, как и все полипы, может осложниться кровотечением или ущемлением, так как в основном такие полипы располагаются в нижней части желудка и подвержены травматизации.
Синдром Пейтца — Егерса — редкое наследственное заболевание, которое сопровождается появлением гамартомных полипов в желудочно-кишечном тракте, а также пигментацией в области губ, пальцев и слизистой оболочки щёк. При данном заболевании высок риск малигнизации как органов пищеварения, так и лёгких, молочных желёз, поджелудочной железы, матки. Поэтому такие пациенты должны находиться под динамическим наблюдением.
Синдром Коудена — редкое наследственное заболевание, которое сопровождается наличием полипов желудочно-кишечного тракта, доброкачественных опухолей области рта, а также пороков развития различных органов (молочных желёз, щитовидной железы и гениталий). Полипы при данном синдроме перерождаются в рак очень редко, но всё же требуют наблюдения.
Полипозные синдромы включают в себя ювенильный полипоз и семейный полипозный синдром.
При ювенильном полипозе обнаруживают множество ювенильных полипов, которые имеют злокачественный потенциал. Также это заболевание может осложняться желудочно-кишечным кровотечением и энтеропатией — заболеванием тонкой кишки, которое сопровождается потерей белка и других питательных веществ.
Семейный полипозный синдром является наследственно-опосредованным заболеванием с очень высоким риском рака желудка и других отделов желудочно-кишечного тракта. У поражённых членов семьи имеется большое количество толстокишечных и ректальных аденом, которые с вероятностью 100 % перерастают в рак, если не провести профилактическую колэктомию — полное удаление толстой кишки. Полипы желудка выявляются в 30-100 % случаев. При данном синдроме нет чёткой связи с гастритом, вызванным хеликобактерией [4].
Конкретных стадий развития заболеваний не выделяют, так как разные виды полипов имеют различное происхождение и развитие. Но если говорить о часто встречающихся аденоматозных и гиперпластических полипах, то условно можно выделить три стадии развития [1]:
- полипозный гастрит (воспаление или атрофия слизистой оболочки желудка);
- полип желудка;
- рак желудка.
Противопоказания
Несмотря на то, что биопсия желудка относится к малоинвазивным и малотравматичным процедурам, она имеет определенный список противопоказаний.
К абсолютным противопоказаниям к выполнению биопсии желудка относят наличие у пациента:
- инсультов ишемического или геморрагического характера;
- инфарктов миокарда;
- стенотического поражения пищевода (при данном заболевании нет возможности провести зонд из пищевода в желудок);
- приступов БА (бронхиальная астма).
К относительным противопоказаниям к выполнению биопсии относят наличие у пациента:
- лихорадки;
- сильного насморка любой этиологии (это связано с тем, что во время эндоскопии пациент должен дышать исключительно через нос);
- воспалительных процессов в глотке;
- инфекций;
- эпилепсии;
- нарушений свертываемости крови, геморрагических диатезов;
- гипертонического криза;
- СН (сердечная недостаточность);
- психических патологий.
Биопсия желудка — подготовка
Процедура биопсии желудка не требует сложной и длительной подготовки. Перед биопсией пациент проходит общие анализы (анализы крови и мочи, анализ на свертываемость крови и т.д.).
Пациент должен предупредить врача о наличии сопутствующих заболеваний (сахарный диабет, сердечно-сосудистые патологии и т.д.) и о наличии аллергии на медикаменты.
За восемь-десять часов до проведения биопсии запрещено принимать пищу и жидкость. При наличии у пациента стенотического поражения привратника, рекомендовано перед биопсией промыть желудок. Это связано с тем, что при стенозах привратника часто отмечается застой непереваренной пищи.
Пациентам с легко возбудимой психикой проводят премедикацию при помощи спазмолитиков, транквилизаторов и атропина.
Для повышения точности исследования, пациенту одновременно проводят ФГДС и биопсию желудка.
Следует отметить, что биопсия желудка — это не больно, однако процедура может вызывать у пациента значительный дискомфорт (в особенности из-за рвотного рефлекса и затруднения дыхания при введении эндоскопа).
Вся процедура проводится под местным обезболиванием (орошение зева десятипроцентным раствором лидокаина). Орошение лидокаином требуется для снижения интенсивности рвотного рефлекса при введении фиброгастроскопа. После прохождения эндоскопом глотки, болевые ощущения, практически, отсутствуют.
Небольшая травматизация слизистой желудка при заборе тканей биопсийной иглой (или щипцами) не вызывает болезненных ощущений. Минимальное повреждение слизистой быстро заживает, поэтому рубцов после биопсии не остается.
Дискомфорт в горле и першение после процедуры обычно исчезают на протяжении 2-3 дней.
Подготовка к исследованию
Правильная подготовка к эндоскопии желудочно-кишечного тракта важна для получения точных данных и исключения даже минимальных рисков побочных эффектов от процедуры. Если не соблюдать рекомендации по подготовке, в процессе выполнения процедуры у врача могут возникнуть сложности с визуализацией тканей, проходимостью эндоскопа или получением детального изображения. Пациент же может столкнуться с болевыми ощущениями, дискомфортом и нарушением работы ЖКТ после эндоскопии.
Перед выполнением процедуры может потребоваться дополнительное обследование для исключения наличия у пациента противопоказаний к исследованию:
- общие клинические анализы и биохимия крови;
- электрокардиография.
После получения результатов, при отсутствии ограничений, врач назначает дату обследования и дает рекомендации по подготовке.
Специалисты советуют перед эндоскопией желудка:
- за 3–5 дней отказаться от приема алкоголя;
- за 2–5 дней перестать принимать лекарства, влияющие на скорость свертывания крови;
- в день исследования исключить курение;
- за 8–10 часов не принимать твердую пищу;
- за 2 часа не принимать жидкости;
- в день исследования принять жизненно необходимые лекарственные препараты, которые пациент принимает ежедневно, и запить их небольшим количеством воды.
Для комфорта пациентов исследование рекомендуется делать под седацией. Перед седацией проводится консультация врача-анестезиолога.
Биопсия желудка с помощью эндоскопии — что это
Биопсия желудка проводится при выполнении гастроскопии (эзофагогастродуоденоскопии, ЭГДС), эндоскопической процедуры, позволяющей визуализировать стенки пищевода, желудка и 12-типерстной кишки при помощи гастроскопа.
Гастроскоп — это эндоскопический инструмент (гибкая трубка с волоконно-оптическими системами внутри), вводимый через рот в просвет пищевода, желудка и т.д.
Также может проводиться видеоэзофагогастродуоденоскопия (ВЭГДС), проводимая при помощи видеогастроскопа.
Современные гастроскопы оснащены биопсийными щипцами. Это связано с тем, что иногда решение проводить биопсию возникает непосредственно во время ЭГДС, в случае, если врач обнаруживает подозрительные участки слизистой.
Виды биопсии
Биопсия желудка может проводиться хирургическим эндоскопическим методом. Хирургическая эндоскопия выполняется на фоне открытого хирургического вмешательства.
Эндоскопическая биопсия проводится во время:
- ФЭГДС – фиброгастродуоденоскопии;
- ВЭГДС – видеоэзофагогастродуоденоскопии.
По показаниям, может проводиться хромогастроскопия. Это дополнительный метод диагностики, назначаемый для выявления трудноразличимых при обычной эндоскопии патологий слизистой.
Чаще всего, хромогастроскопия назначается при выявлении доброкачественных и злокачественных опухолей на ранней стадии их развития. Также данная методика высокоинформативна при необходимости определения четких границ различных новообразований и дегенеративных поражений слизистой.
При проведении хромогастроскопии, на слизистую распыляют специальные красители (метиленовый синий, конго-красный и т.д.).
Пораженные участки слизистой отличаются более интенсивным окрашиванием, чем нормальная слизистая, что позволяет провести более точную (прицельную биопсию).
Проведение браш биопсии
Данный вид биопсии проводится в несколько последовательных этапов – ее суть состоит в том, что сам забор биоматериала на исследование проводится из очага патологии. Достаточно часто биоматериал забирают и при проведении оперативного вмешательства. Именно так можно добиться двойного положительного эффекта – с одной стороны идет лечение при помощи оперативного вмешательства, с иной стороны полноценная диагностика.
После того, как забран из очага патологического процесса биоматериал, его изучают под микроскопами. Сам же забор биоматериала как процесс контролируется при помощи специальных аппаратов – томограф и эндоскоп, а также УЗИ, рентген, что позволяет точно ввести катетер, провести захват биопата и извлечение катетера.
Когда биоматериал извлечен – его направляют на изучение, когда в лабораторных условиях его предварительно обрабатывают специальными веществами, что делает образец твердым. В таком виде его легче исследовать под микроскопом, разрезая на тонкие пластины.
21.01.2018
Как восстановиться после биопсии желудка
После проведения исследования пациент на протяжении нескольких часов должен находиться под наблюдением специалиста. При отсутствии признаков кровотечения, пациента отпускают домой.
Прием пищи после биопсии желудка запрещен на протяжении 3-4 часов. Также на протяжении трех-четырех недель следует придерживаться облегченной диеты и избегать употребления жирной, жареной, острой и т.д. пищи.
Прием спиртных напитков исключается минимум на две недели.
После биопсии желудка не рекомендовано курить (по возможности сутки). Также следует на протяжении нескольких недель ограничить прием блюд, повышающих желудочную секрецию (кофе, крепкий чай, маринад, соленья, квашеная капуста и т.д.).
Физические нагрузки исключаются на месяц.
Необходимо ограничить эмоциональное напряжение и избегать, по возможности, стрессовых ситуаций. При необходимости врач может назначить легкие седативные средства.
Возможные осложнения
Чаще всего после забора материала не остается следов. Редко появляется небольшое кровотечение, но оно проходит самостоятельно и не требуется дополнительной медицинской помощи.
Осложнения после биопсии желудка бывают менее чем у 1% пациентов
Если после проведенной биопсии обследуемый почувствовал недомогание, появилась тошнота или рвота с кровью, то нужно ехать в больницу. Хоть вероятность и крайне мала, но все же возможны следующие осложнения:
- повреждение желудка или пищевода (из-за двигательной активности обследуемого во время процедуры);
- развитие септического шока;
- кровотечение, возникшее в результате разрыва сосуда при взятии биоптата;
- развитие аспирационной пневмонии. Развивается если рвотные массы попадают в воздухоносные пути, что вызывает заражение. Именно поэтому пациент должен глубоко дышать носом и выполнять инструкции специалиста.
При попадании инфекции у пациента возникает лихорадка и боль. Воспаление сопровождается экссудацией. В результате некачественных манипуляций на слизистой возникают ссадины, отек.
Последствия исследования
Данный тип биопсий относится к малотравматичным исследованиям, поэтому чаще всего, биопсия желудка не имеет серьезных последствий.
Основным последствием процедуры являются боли и першение в горле после введения эндоскопа. Данный эффект проходит самостоятельно в течение нескольких дней.
В редких случаях отмечается дискомфорт в области эпигастрия, тошнота, небольшое вздутие живота. Также возможно возникновение небольших кровотечений, которые останавливается самостоятельно.
В единичных случаях возможно развитие сильного кровотечения, воспаления слизистой оболочки желудка, аспирационной пневмонии, перфорации желудка и т.д.
При появлении указанных симптомов, свидетельствующих о развитии серьезных осложнений, следует незамедлительно вызвать скорую помощь:
- развитие рвоты коричневого оттенка, напоминающую кофейную гущу;
- появление сильной тошноты и болей в животе;
- присоединение лихорадочной симптоматики, озноба;
- затруднение дыхания;
- боли в груди, упорный кашель;
- появление крови в кале (дегтеобразный черный стул — мелена).
Осложнения при проведении гастробиопсии
Тщательная подготовка пациента к обследованию снижает риск возникновения осложнений. Иногда случаются непредвиденные ситуации.
Возможные осложнения биопсии желудка (на практике встречаются редко):
- острое кровотечение из мест взятия материала для биопсии желудка;
- перфорация полого органа;
- аллергические реакции на введение анестетика;
- повреждение зубов.
Отдаленные осложнения после биопсии
Соблюдение правил проведения биопсии сводит к минимуму развитие отдаленных осложнений. Чаще всего их возникновению способствует сопутствующая патология, анатомо-физиологические особенности органов, степень иммунной защиты.
К неблагоприятным последствиям относится:
- синдром системного воспалительного ответа;
- воспалительные поражения проксимальных отделов пищеварительного тракта, ротовой полости;
- пневмония аспирационного характера;
- кровотечение из травмированного сосуда.
Возможные последствия биопсии
В течение нескольких дней после гастроскопии с гистологическим исследованием пациента могут беспокоить неприятные ощущения.
Страдает ли желудок при взятии материала
Чаще всего последствия биопсии желудка – это тяжесть в животе, боль при глотании и во время приема пищи, наличие черного кала. На протяжении 3 суток умеренно выраженные неприятные признаки не являются патологией и проходят самостоятельно через несколько суток. Слизистые органа восстанавливаются быстро благодаря высоким репаративным свойствам.
Осторожно! Если болевой синдром или кровотечение усиливаются, следует немедленно обратиться к врачу.
Биопсия желудка — расшифровка результатов
Трактовка анализов должна проводиться лечащим врачом. Самостоятельная трактовка результатов исследования и последующее самолечение абсолютно недопустимы.
В заключении к результатам биопсии указывают такие параметры как:
- толщина слизистой оболочки желудка;
- клеточный состав эпителия;
- уровень секреторной функции клеток;
- наличие атрофических изменений, гипертрофии и т.д.;
- наличие атипичных клеток;
- наличие дисплазий и метаплазий эпителия;
- признаки воспалительного процесса;
- Hh (наличие Нр при биопсии желудка означает выявление хеликобактера пилори);
- степень обсеменения желудка Нр (выявление хеликобактера при биопсии желудка по поводу язвы или гастрита указывает на хеликобактерную природу поражения слизистой);
- наличие лимфоцитарных клеток, эозинофильных инфильтратов т.д.
Таблица расшифровки результатов
Также при биопсии желудка указывают диагноз, основанный на морфологических изменениях в слизистой желудка.
Кроме таких наиболее распространенных диагнозов, как хеликобактерный гастрит и язва, могут выявляться предраковые заболевания и злокачественные новообразования.
В таблице представлены примеры гистологических предраковых диагнозов и их краткое описание:
Цена на процедуру зависит от региона (в Москве исследование стоит дороже, чем в регионах) и количества биоптатов. В среднем, цена за один биоптат колеблется от 500 до 2000 рублей.
Похожие статьи:
- Как делается биопсия поджелудочной железы, особенности процедуры Биопсия поджелудочной железы – это важное диагностические исследование, поскольку поджелудочная…
- Что такое биопсия. Ее значение в диагностике Биопсия — это один из методов инструментальной диагностики. Современная инструментальная…
- Как делается биопсия легкого, трактовка результатов Биопсия легких — это диагностическая процедура, позволяющая выявить заболевание респираторной…
- Для чего и как проводится биопсия молочных желез Биопсия молочных желез — это наиболее достоверный метод проведения дифференциальной…