Общие сведения
Воспаление в клетках поджелудочной железы протекает в острой форме либо периоды ремиссии сочетаются с рецидивами. При тяжелом нарушении функций важного органа железа вырабатывает меньший объем ферментов, что приводит к появлению негативных признаков.
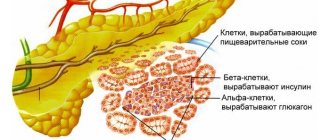
При недостатке гормонов поджелудочной (глюкагона, инсулина) происходят скачки уровня сахара в крови. Застойные явления провоцируют отрицательное влияние на стенки железы, развивается воспаление. Сложности с перевариванием пищи приводят к плохому самочувствию, вздутию живота, диарее, болевому синдрому, тошноте, периодической рвоте, потере веса.
При отсутствии нарушений ферменты не оказывают отрицательного влияния на слизистую. Если не происходит своевременный отток пищеварительных соков, то едкие вещества разъедают ткани железы, начинается процесс разрушения клеток.
Нелеченый панкреатит (код по МКБ 10 К86) вызывает осложнения: воспаление желчного пузыря (холецистит), абсцесс и флегмону поджелудочной железы. Возможны опасные состояния: внутрибрюшинное кровотечение, некротизация тканей важного органа, перитонит. При неправильном лечении панкреатит переходит в хроническую форму, повышается риск развития сахарного диабета на фоне нарушения выработки инсулина.
Панкреатит
Мультиспиральную компьютерную томографию (МСКТ) или магнитно-резонансную томографию (МРТ) органов брюшной полости, иногда – с контрастированием, что позволяет более детально, чем УЗИ, оценить размеры и структуру поджелудочной железы, состояние ее протоков, наличие осложнений, исключить патологию других органов брюшной полости. Эндоскопическое ультразвуковое исследование (ЭУЗИ) органов брюшной полости – высокоинформативный метод даже при минимальных изменениях поджелудочной железы, используемый для определения показаний к хирургическому лечению.
Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), включающую комбинацию рентгенологического и эндоскопического инструментов для оценки состояния протока поджелудочной железы и его ветвей. Исследование позволяет получить секрет поджелудочной железы, а также провести ряд лечебных манипуляций – расширить протоки, извлечь камень и т.д.
Эндоскопическая эластография поджелудочной железы дает возможность определить жесткость и ригидность ткани, оценить степень фиброза (необратимых изменений) и экзокринную функцию поджелудочной железы.
Эзофагогастродуоденоскопию (ЭГДС) проводят для оценки состояния слизистой оболочки пищевода, желудка и двенадцатиперстной кишки.
К каким врачам обращаться
Диагностикой и лечением острого и хронического панкреатита занимаются или врачи общей практики, и .
Важно понимать, что причиной болей в животе могут быть не только заболевания желудочно-кишечного тракта, но и кардиологические, урологические, гинекологические заболевания, а также поражения опорно-двигательного аппарата. Любые боли в животе обязательно требуют врачебного осмотра для определения тактики лечения.
Лечение панкреатита
Обязательным условием лечения острого и хронического панкреатита является отказ от употребления алкоголя и курения.
В период обострения заболевания рекомендуется голодание. Во время стихания обострения и в период ремиссии пациентам показано полноценное питание 5-6 раз в день небольшими порциями.
Предпочтение следует отдавать продуктам с высоким содержанием белков и сложных углеводов, пищевых волокон, витаминов. Решение об ограничении жиров принимается индивидуально.
Лекарственная терапия включает несколько групп препаратов.
Обезболивающие препараты можно принимать только после осмотра врачом – при возникновении болей (по потребности) или курсом.
При недостаточной выработке поджелудочной железой ферментов врач назначает заместительную терапию ферментными препаратами.
Препараты, снижающие секрецию соляной кислоты в желудке и приводящие к уменьшению выработки сока поджелудочной железы, показаны для купирования обострения панкреатита.
Кроме того, врач может рекомендовать прием витаминов, антидепрессантов (для уменьшения проявлений депрессии и выраженности болевого синдрома). При развитии сахарного диабета проводится коррекция нарушений углеводного обмена.
В ряде случаев может потребоваться хирургическое лечение.
Осложнения
Наиболее частыми осложнениями панкреатита принято считать холестаз (нарушение оттока желчи), инфекционные заболевания (флегмону и абсцесс поджелудочной железы, септические состояния), разрыв псевдокисты (полости, заполненной жидкостью) и протока поджелудочной железы, внутрибрюшное кровотечение, эрозии (поверхностные дефекты слизистой) и язвы в пищеводе, желудке и двенадцатиперстной кишке, аденокарциному поджелудочной железы, сахарный диабет, нарушения углеводного обмена, нарушение всасывания питательных веществ.
Возможны разнообразные сердечно-сосудистые, легочные, гематологические и метаболические осложнения.
Профилактика панкреатита
В качестве профилактики обострения панкреатита рекомендуется принимать пищу не реже 4–5 раз в день равными порциями и не переедать. Питание должно быть разнообразным, включать достаточное количество пищевых волокон, которые содержатся в зерновых, овощах и фруктах. Животные жиры (жирные сорта мяса, наваристые супы, молочные продукты высокой жирности) следует ограничивать.
Важной составляющей профилактики панкреатита является ограничение употребления алкоголя и отказ от курения.
Источники:
- В.Т. Ивашкин, И.В. Маев, А.В. Охлобыстин и соавт. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению хронического панкреатита. Российский журнал гастроэнтерологии, гепатологии, колопроктологии № 4, 2014, с. 70-97.
- Клинические рекомендации. Хронический панкреатит у взрослых. Российская гастроэнтерологическая ассоциация, 2021.
- Т.Е. Полунина. Хронический панкреатит: внешнесекреторная недостаточность и ее коррекция. Лечащий врач № 6, журнал, 2021, с. 71-77.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Причины возникновения
В большинстве случаев воспалительный процесс в поджелудочной железе развивается на фоне патологий желчного пузыря. Чаще всего панкреатит сочетается с желчнокаменной болезнью.
Еще одна причина поражения важного органа злоупотребление спиртными напитками. Риск воспаления, токсического отравления повышается при употреблении дешевого, некачественного алкоголя.
Что такое гиперпролактинемия и как лечить заболевание? Прочтите полезную информацию.
Как пить Дюфастон? Инструкция по применению гормонального препарата описана на этой странице.
Есть и другие факторы, провоцирующие развитие панкреатита:
- гормональные сбои,
- неправильное питание: избыток углеводов и жиров, частое употребление маринадов, солений, копченостей, жареных видов пищи, сдобы,
- патологические процессы в 12-перстной кишке,
- ранения и травмы в области живота,
- вирусные гепатиты, эпидемический паротит,
- генетическая предрасположенность,
- длительный стаж курильщика,
- в крови повышен уровень триглицеридов,
- длительный прием эстрогенов, сульфаниламидов, антибиотиков, мочегонных препаратов,
- наличие в организме глистных инвазий,
- проблем с метаболизмом,
- опухолевые поражения, сужение протока в поджелудочной железе,
- перенесены операции на поджелудочной железе,
- хронические сосудистые заболевания.
Обратите внимание! У трети пациентов врачи не могут выявить точную причину воспалительного процесса.
Причины
Этиологических факторов, приводящих к развитию острого панкреатита множество, наиболее распространёнными являются:
- Патология желчевыводящей системы (60% от всех случаев). Выводные пути желчного пузыря и поджелудочной железы имеют общий проток. Следовательно, любая патология со стороны биллиарного тракта (калькулёзный холецистит, папиллит и т.п.) способна вызвать нарушение оттока панкреатического сока. Секрет с многочисленными ферментами начинает задерживаться и вызывать расщепление тканей железы.
- Травматические поражения поджелудочной железы.
- Патологии двенадцатиперстной кишки. При язвенной болезни может произойти пенетрация (прорыв в ткани другого органа) язвы.
- Злоупотребление алкоголем и частый приём жирной или острой пищи. Подобные продукты создают повышенную нагрузку на орган, в ходе которой может возникнуть острый воспалительный процесс.
- Проникновение бактерий и вирусов (например, Коксаки) в ткани органа гематогенным, лимфогенным или восходящим путём.
- Приём лекарственных препаратов (тиазидовые диуретики, азатиоприн, преднизолон и т.п.), которые обладают выраженным панкреотоксическим действием. На фоне массивного некроза клеток органа развивается воспаление.
- Врождённые дефекты развития. Любые аномалии способны нарушать адекватную работу органа и приводить к застою ферментов.
- Генетически обусловленная предрасположенность.
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Реже причиной являются аутоиммунные заболевания, нарушения кровоснабжения органа (атеросклероз, тромбоз), аллергические реакции, опухоли. До 10% всех случаев панкреатита остаётся нераспознанным.
Симптоматика
Основной признак воспаления тканей поджелудочной железы болевой синдром. При острой форме проявления настолько мучительные, что некоторые пациенты не могут передвигаться на фоне болезненных колик, возможна потеря сознания при болевом шоке.
Визит к гастроэнтерологу необходим при появлении негативных признаков:
- дискомфорт различной интенсивности в верхней части живота или зоне левого подреберья,
- усиленная потливость,
- тошнота,
- вздутие живота,
- рвота,
- тяжесть в желудке после еды,
- учащенное сердцебиение,
- болевой синдром нередко распространяется на поясничную область или приобретает опоясывающий характер,
- кожные покровы и белки глаз изменяют оттенок: желтеют,
- появляется боль в средней части спины (этот признак также беспокоит на фоне других патологий: аппендицит, непроходимость кишечника, язвенные поражения пищеварительного тракта).
Виды
Панкреатит протекает в легкой, умеренной и тяжелой форме. При обострении признаки ярко выражены, появляется сильная боль. В большинстве случаев развивается легкая форма острого панкреатита, но на фоне влияния комплекса негативных факторов возможна некротизация тканей или тяжелое повреждение органа. Если поджелудочная железа не функционирует, то при отсутствии срочных мер возможен летальный исход.
Острое воспаление
Признаки острого воспаления поджелудочной железы у женщин:
- боль в области живота (верхняя часть) или в зоне под ребрами с левой стороны,
- выступает холодный пот,
- развивается тошнота, возможна неукротимая рвота,
- нарушается стул, развивается диарея.
Приступ острого панкреатита может привести к летальному исходу, если срочно не доставить пациента в стационар для прохождения интенсивной терапии. Важно снизить уровень альфа-амилазы, который нередко повышается в 10 раз и более, восстановить силы, нормализовать процесс переработки пищи.
Хроническая форма
Течение патологии зависит от многих факторов: рациона, наличия других хронических патологий и пагубных привычек, степени повреждения клеток проблемного органа. Нередко развиваются осложнения, беспокоит болевой синдром умеренной интенсивности. При нарушении диеты повышается нагрузка на ослабленный орган, дискомфорт усиливается.
Характерный признак диарея. В каловых массах содержатся непереваренные кусочки пищи, стул принимает кашицеобразную форму, запах становится резким, после туалета тяжело смыть остатки. Снижается аппетит, пациент худеет, часто беспокоит рвота и вздутие живота.
На заметку! Переход панкреатита в хроническую форму следствие неадекватной или несвоевременной терапии острого процесса. Нередко пациент сам провоцирует тяжелое поражение поджелудочной железы, если не выполняет назначения врача, отказывается от соблюдения диеты.
Приступ панкреатита — что делать?
Проявление симптомов ПП является основанием для незамедлительного обращения к врачу. В большинстве случаев приступ возникает внезапно, поэтому оптимальным вариантом считается вызов бригады скорой помощи. До приезда специалистов пациент должен выполнить ряд действий для облегчения своего состояния. Домашнее лечение допустимо только в случае слабо выраженных приступов хронической формы заболевания.
Первая помощь и облегчение состояния
При ПП пациентам нельзя принимать горизонтальное положение (болевые ощущения усилятся). Оптимальным вариантом является поза «эмбриона». Второй способ снизить болевые ощущения — сесть, сильно наклонив туловище вперед. После облегчения состояния, необходимо осуществить ряд действий по купированию приступа.
Если болевой синдром сохраняется, то пациенту необходима квалифицированная медицинская помощь (надо вызвать бригаду врачей).
Меры первой помощи:
- обеспечение пациенту полного покоя (резкие движения запрещены);
- исключение употребления пищи (минимум в течение суток);
- предотвращение обезвоживания организма (можно употреблять щелочную минеральную воду каждый час по четверти стакана);
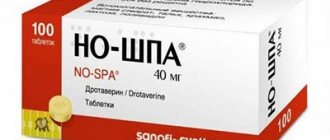
- купирование приступа с помощью спазмолитических препаратов (Но-Шпа);
- для облегчения боли можно использовать холодный компресс (например, любой замороженный продукт из холодильника).
Домашнее лечение
Самолечение при панкреатите запрещено. Заболевание провоцирует осложнения, не совместимые с жизнью. В домашних условиях можно осуществлять меры профилактики, проводить курсы терапии, составленные врачом и оказывать первую помощь при обострении воспалительного процесса.
Нельзя использовать народные средства в качестве основного метода лечения панкреатита или для снятия ПП.
Допустимые варианты домашнего лечения:
- диетотерапия (обязательный пункт терапии воспалительного процесса);
- прием лекарственных средств, назначенных врачом;
- изменение образа жизни (соблюдение режима отдыха, обеспечение достаточных физических нагрузок, предотвращение стрессовых ситуаций);
- осуществление профилактических мер.
Специализированная медицинская помощь
В большинстве случаев ПП подразумевает стационарное лечение. Первой задачей врачей является временное исключение поджелудочной железы из системы пищеварения. Обеспечивается такое состояние органа голоданием. В первые сутки (или 48 часов) пациенту нельзя употреблять пищу. Запас жидкости восполняется щелочными минеральными водами. При тяжелом течении панкреатита период голодания может достигать трех суток. Дальнейшая схема терапии зависит от индивидуальной клинической картины состояния здоровья пациента.
Этапы медицинской помощи при ПП:
- устранение признаков интоксикации организма;
- повышение уровня ферментов в крови до нормальных показателей (Панкреатин, Креон);
- ликвидация последствий обезвоживания;
- медикаментозное лечение (антибиотики, антисептические средства, спазмолитики, анальгетики, ферментные медикаменты, витаминные комплексы и др.);
- восстановительная терапия.
Период госпитализации составляет в среднем две недели. После выписки пациенту даются рекомендации по предотвращению повторных ПП (режим дня, особенности питания, профилактические меры). Дополнительно врач разъясняет, какие действия надо предпринимать в случае рецидива приступа.
Если пациент соблюдает рекомендации специалиста, то риск обострения панкреатита снижается. Ремиссии при данном заболевании могут быть достаточно длительными.
Видео на тему: Здоровье. Хронический панкреатит. Вы это не перевариваете!
Осложнения болезни
Панкреатит провоцирует постепенное разрушение поджелудочной железы. Нарушение функционального состояния органа приводит к сбоям в других системах организма. Воспалительный процесс может стать причиной летального исхода пациента, если отсутствует адекватная терапия и не выполняются профилактические меры.
Возможные осложнения:
- панкреонекроз (гнойное разрушение поджелудочной железы);
- перитонит;
- тромбоз вен;
- сепсис;
- абсцессы и кистозные образования;
- рак поджелудочной железы;
- механическая желтуха;
- забрюшинная флегмона;
- сахарный диабет;
- внутренние кровотечения.
Диагностика
При подозрении на панкреатит нужно посетить нескольких специалистов: эндокринолога, гастроэнтеролога, терапевта. При тяжелом состоянии, приступе острого панкреатита понадобится помощь бригады неотложной помощи.
Вначале врач проводит осмотр, выясняет жалобы, проводит пальпацию болезненной зоны. Важно выяснить, присутствует ли желтый оттенок у склер глаз. Пациент должен указать, сколько приступов было, как долго держится негативная симптоматика при остром состоянии.
Анализ крови для уточнения показателей:
- липазы,
- амилазы,
- печеночных ферментов,
- билирубина,
- показателей крови.
Клинические исследования:
- УЗИ всех органов в брюшной полости.
- Эндоскопию для исследования стенок желудка, выявления камней в желчных протоках.
- КТ с контрастом или МРТ.
- Ретроградная и магнитно-резонансная холангиопанкреатография.
- Пункция из воспаленного участка пораженной железы.
Общие правила и методы лечения
Как снять воспаление поджелудочной железы? В зависимости от формы патологии, схема терапии отличается. При остром процессе нужно купировать болевой синдром, снять воспаление, предупредить накопление гнойных масс и развитие перитонита. Во время приступа нужно отказаться от приема пищи, дать пациенту легкий анальгетик, чтобы врачи скорой помощи могли понять истинную картину негативной симптоматики. Чем скорее больного доставят в стационар, тем ниже риск перитонита.
При хронической форме панкреатита нужен комплексный прием препаратов:
- Инсулин. При некротизации тканей, нарушении либо полном прекращении выработки важного фермента показаны ежедневные инъекции инсулина.
- Ферментные препараты. Чем активнее протекает воспалительный процесс, тем реже железа продуцирует вещества для полноценного переваривания пищи. Застойные явления вызывают тяжесть в желудке, накопление камней в желчном пузыре. Для активизации пищеварения нужны ферменты. Эффективные препараты: Мезим, Панкреатин, Энзистал.
- Анальгетики для купирования боли. При умеренном дискомфорте назначают Ибупрофен, Парацетамол. Для устранения острых, стреляющих болей нужны более мощные препараты, которые гастроэнтеролог подбирает в индивидуальном порядке с учетом противопоказаний.