Одной из множественных причин хронической диареи, не сопровождающейся примесью крови в кале, но с болями в животе, служит микроскопический колит. Это собирательный диагноз, под которым объединены воспалительные заболевания толстой кишки, не имеющие явных симптомов при эндоскопии и рентгеновском исследовании. Диагноз подтверждается микроскопией гистологического образца. К микроскопическому колиту относят лимфоцитарный и коллагеновый колит. Это довольно редкая патология и причина достоверно не ясна. Может наблюдаться лимфоцитарный и коллагеновый колит у больных с синдромом Шегрена, ревматоидным артритом, целиакией, сахарным диабетом. Сейчас такие формы колита выявляются чаще, но это связано с более совершенной диагностикой. По данным A.Trom (2005г), если у больных с хронической диареей не обнаруживается изменений при колоноскопии, то биопсия показывает микроскопический колит в 11,7% случаев.
Лимфоцитарный колит
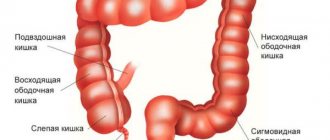
В норме у человека на 100 клеток эпителия приходится около 5 лимфоцитов, иммунных клеток, находящихся в подслизистом слое. По данным G.Adler, при лимфоцитарном колите на 100 эпителиальных клеток насчитывается более 24 лимфоцитов. Сильнее всего инфильтрация иммунными клетками наблюдается в слепой и восходящем отделе толстой кишки.
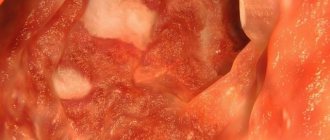
При микроскопии видна лимфоцитарная инфильтрация. Автор фото: Андреас Мюнх (Andreas Munch, USA)
Заболевание чаще всего развивается у людей старше 50 лет. Женщины болеют в 2-4 раза чаще, чем мужчины. Болезнь проявляется частым (до 4-6 раз в сутки) и жидким стулом, сопровождающимся схваткообразными болями в животе. Лимфоцитарный колит обычно имеет доброкачественное течение. Диарея возникает периодически, причем возможны довольно длительные бессимптомные периоды. Диагностика. В лабораторных анализах может не быть существенных отклонений от нормы. Чаще всего отмечается небольшое повышение СОЭ и С-реактивного белка. При эндоскопии и на рентгене ничего не выявляется. Диагноз ставится по биопсии. Иногда с течением времени лимфоцитарный колит может перейти в коллагеновый.
Профилактика
В большинстве случаев симптоматика катарального колита является последствием нарушения правил личной гигиены или неправильного питания. Исключение данных факторов помогает снизить риск воспалительного процесса. Продукты, которые предназначены для употребления в свежем виде (овощи, фрукты, ягоды) должны полноценно обрабатываться от загрязнений. Регулярные быстрые перекусы способны нарушить функциональное состояние пищеварительного тракта и спровоцировать начало развития колита.
Другие меры профилактики:
- укрепление иммунной системы организма (прием витаминов, употребление полезных продуктов питания, здоровый образ жизни);
- регулярное обследование у гастроэнтеролога (особенно при наличии признаков отклонений в работе пищеварительного тракта);
- исключение бесконтрольного приема медикаментов, способных оказать негативное воздействие на пищеварительный тракт и микрофлору кишечника.
Коллагеновый колит
Для этого заболевания характерно отложение волокнистого белка коллагена в подслизистом слое толстого кишечника. В норме коллагеновый слой имеет толщину 2-5 мкм. При болезни эта цифра увеличивается в 2-100 раз. прим.
Коллаген — это фибриллярный белок, участвующий в формировании волокон сухожилий, мышц, костей. Формирует трехмерную «сетку» внутренних органов (строму), определяя его форму и плотность. Это самый распространенный белок в нашем теле, на его массу приходится 25-35%. Кстати, именно подслизистый слой в кишечнике самый прочный, благодаря этой коллагеновой прослойке. Поэтому при наложении кишечного шва хирурги его всегда захватывают. Известно 28 типов этого белка. В норме в подслизистом слое кишки строма состоит из коллагена 4 типа. При коллагеновом колите накапливается другой, 3 тип. Это важно для диагностики.
Видны скопления коллагена. Толщина слоя при патологическом процессе может тостигать 10 мм! (обычно 1-3 мм). Автор фото: Андреас Мюнх (Andreas Munch,USA)
Причины коллагенового колита неясны. Есть предположения, что синтез коллагена 3 типа, который обычно выявляется в регенерирующих тканях, — это защита от неизвестного раздражителя.
Причем таким раздражителем могут быть нестероидные противовоспалительные средства (НПВС). Развитие симптомов коллагенового колита иногда наблюдается после длительного (не менее 5 лет) приема НПВС. Что же получается? Аспирин, у которого при продолжительном приеме выявлена способность снижать риск рака толстого кишечника, может провоцировать другую проблему… Исследования в этом направлении продолжаются. Тем более, что длительный прием НПВС обычно характерен для пациентов с другими хроническими заболеваниями, в том числе ревматическими. Поэтому виноваты ли в этом НПВС, предстоит еще разобраться. Сообщается о повышении частоты болезни при длительном приеме селективных ингибиторов обратного захвата серотонина (СИОЗС) — большинство современных антидепрессантов. Считается, что наиболее вероятной причиной является аутоиммунное происхождение. В пользу этого говорит нередкое сочетание аутоиммунного тиреоидита, ревматоидного артрита, сахарного диабета. К тому же, обнаруживаются антинуклеарные антитела. Симптомы. Основной симптом — водянистая диарея, причем объем стула достигает 4 литров в сутки. Возникает это по причине выделения большого количества жидкости и солей в просвет кишечника. Конечно, до симптомов холеры далеко, когда потери жидкости могут достигать 15-20 литров, но все же у многих пациентов довольно быстро наступает истощение. Они теряют массу тела. Часты и диспепсические расстройства (тошнота, рвота, боли в животе). Диагностика. Практически то же, что и при лимфоцитарном колите. В анализах может быть небольшое повышение СОЭ. Диагноз подтверждается гистологически. Причем биопсию лучше всего брать в правых отделах толстой кишки, так как в прямой и сигмовидной кишке утолщение коллагенового слоя может не наблюдаться. Лечение. Если имеет место прием НПВС, то их отменяют (предполагают, что они могут быть причиной). Проводится корректировка питания, исключаются продукты, стимулирующие перистальтику (например, кофе, алкоголь, молочные продукты. Применяются антидиарейные препараты, например лоперамид (имодиум). Имеются исследования по применению препарата холестирамина, который связывает желчные кислоты (желчь стимулирует перистальтику). В отдельных случаях клинический эффект был достигнут приемом антибиотиков (метронидазол), что может натолкнуть на мысль о возможно какой-то бактерии как этиологического фактора. В более тяжелых случаях назначается сульфасалазин (салофальк), препараты группы кортикостероидов (лучше всего зарекомендовал препарат будезонид).
Если микроскопический колит не отвечает на курс терапии при тяжелых состояниях пациента проводится хирургическое вмешательство — накладывается стома с целью выключить функцию пораженного отдела. Когда кишка выключается из кишечного пассажа, в ней наблюдается регресс патологических изменений (при восстановлении пассажа вновь возникают характерные микрокопичеcкие изменения). Что-то в кишечном содержимом все же есть…
В целом, микроскопические колиты протекают благоприятно, нередко наблюдается длительная ремиссия даже без лечения.
Симптомы
При наличии нескольких симптомов катарального колита следует обратиться к врачу и пройти комплексное обследование. Опасность заболевания заключается в стремительном переходе из острой в хроническую фазу. Степень выраженности болевого синдрома при воспалении зависит от общей клинической картины состояния здоровья пациента.
Значительное ухудшение состояния организма наблюдается при диффузном колите (происходит поражение каждого отела кишечника).
Другие возможные симптомы:
- резкие изменения настроения и бессонница;
- болезненные ощущения в области органов пищеварения;
- боль в кишечнике, стихающая после процесса дефекации;
- повышенное газообразование;
- отрыжка и привкус горечи в ротовой полости;
- беспричинные приступы рвоты и регулярная тошнота;
- общая слабость организма;
- повышение температуры тела в сочетании с ознобом;
- неприятный запах изо рта;
- примеси крови или слизи в каловых массах;
- нарушения процесса опорожнения кишечника (диарея или запор);
- признаки интоксикации организма.
Лечение
Лечение данного заболевания направлено на устранение острого этапа лимфоцитарной инфильтрации и удлинение продолжительности промежутков ремиссии. Терапия данной патологии является неспецифической. Наблюдается высокая терапевтическая эффективность при назначении антималярийных медикаментов («Гидроксихлорохин», «Хлорохин») и противовоспалительных нестероидных средств («Диклофенак», «Индометацин») после предварительного лечения сопутствующих патологий пищеварительного тракта. Если состояние желудочно-кишечной системы позволяет, применяются энтеросорбенты. Местно показано использование гормональных кортикостероидных мазей и кремов, а также инъекционные блокады кожных высыпаний «Бетаметазоном» и «Триамцинолоном».
При резистентности к проводимому лечению подключается плазмаферез (до 10 сеансов). Терапия пищеварительной системы при лимфоплазмоцитарной инфильтрации кишечника и желудка тесно связана с заболеваниями желудочно-кишечного тракта — гастритами, воспалительным процессом в области толстого кишечника и т.д., которые могут характеризоваться поражением слизистых. Для их выявления пациенту необходимо пройти соответствующую диагностику и терапию, которая заключается в приеме противодиарейных, антибактериальных и противовоспалительных медикаментозных средств, а также соблюдении режима питания (дробные приемы пищи, отказ от продуктов, провоцирующих брожение, копченых, острых и жирных блюд).
Согласно этой информации, становится понятно, что лейкоцитарная инфильтрация шейки матки — это состояние, которое развивается при наличии воспалительного процесса в тканях. Чаще всего встречается при цервиците и вагините .
Диагноз лейкоцитарная инфильтрация ставят женщинам у которых брали мазок на гинекологическом осмотре . Полученный материал отправляют в лабораторию для исследования под микроскопом . Мазок получают с помощью ложки Фолькмана, после введения во влагалище гинекологического зеркала .
Откуда берут материал для исследования? Врач производит забор ткани с тех мест, где видит патологические изменения. Полученный материал наносят на предметное стекло и высушивается, только затем мазок проверяют в лаборатории.
Подготовка
Только проведение комплексного обследования позволит обнаружить причину лейкоцитарной инфильтрации и вылечить происходящие изменения в шейке матки. Повышенное количество лейкоцитов лечат с помощью антисептических и антибиотических препаратов , а также средствами лакто- и бифидобактериями.
Лечение лейкоцитарной инфильтрации также зависит от самой причины. Избавившись от заболевания, восстановится уровень лейкоцитов в эпителии шейки матки. Вести половую жизнь при таком состоянии можно, если дополнительные анализы не обнаружили специфической инфекции.
Лимфоцитарный гастрит — это редкая разновидность обычного хронического гастрита неясного происхождения. Болезнь характеризуется неспецифическими клиническими проявлениями и эндоскопическими признаками. Она поражает чаще всего пожилых людей после 60-65 лет, но иногда грудничков до 1 года жизни. Взрослые женщины заболевают в 3 раза чаще, чем представители сильного пола.
Заболевание проявляется в выраженной инфильтрации эпителия желудка. При этом состоянии в желудочных ямочках на поверхности слизистой находятся малые лимфоциты (или Т-лимфоциты) и присутствует инфильтрация оболочки плазматическими клетками. Лимфоцитарный гастрит в отсутствие лечения в большинстве случаев приводит к серьезным осложнениям.