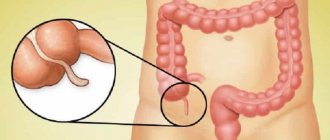
Аппендицит представляет собой гнойно-воспалительный процесс червеобразного отростка слепой кишки – аппендикса. Его длина составляет около 10 см. Люди задаются вопросом, для чего он нужен и хотят знать все про аппендицит. В процессе эволюции отросток утратил изначальные функции, поэтому организм при его удалении может работать в нормальном режиме.
В то же время при попадании инфекции внутри аппендикса начинает скапливаться гной, который способен разорвать отросток и привести к перитониту. По этой причине нужно знать, как определить аппендицит, и вовремя вызвать бригаду помощи.
Особенности и причины воспаления аппендикса
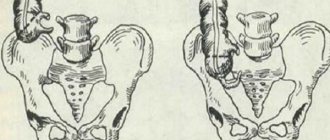
У большинства людей аппендикс локализуется позади слепой кишки. Червеобразный отросток способен разорваться от скопившегося гноя из-за специальной перегородки, отделяющей просвет кишечника от полости атавизма. Она предотвращает попадание в аппендикс пищевых отходов.
Воспаление в отростке развивается по причине длительного застоя каловых масс, воздействия инфекций или паразитов. Классифицируют несколько этиологий возникновения патологического процесса:
- глистную инвазию;
- попадание патогенных микроорганизмов;
- теория застоя;
- следствие иммунного ответа;
- аллергическая;
- ангионевротическая.
В некоторых случаях аппендикс может быть сдавлен окружающими тканями или перекручен, что вызывает повреждение перегородки и отток кала в отросток. После попадания инородных веществ повреждается слизистая оболочка органа, что вызывает аппендицит.
Инфекционный процесс способен спровоцировать несколько факторов:
- Обструкция просвета аппендикса. Полость органа оказывается замкнутой, поэтому содержимое не может покинуть организм через слепую кишку.
- Сосудистые патологии. Тромбоз, васкулит, нарушение микроциркуляции тканей или развитие сегментарных некрозов могут спровоцировать гнилостные процессы в отростке слепой кишки, которые приводят к его последующему разрыву.
- Нарушения работы нервно-мышечной системы. Наблюдается растяжение аппендикса или усиление перистальтики гладкой мускулатуры кишечника. В результате механические повреждения могут привести к разрыву мягких тканей и развитию аппендицита.
Органы брюшной полости тесно взаимосвязаны не только близким расположением друг к другу, но и частым сплетением сети капиллярных и артериальных сосудов. Поэтому если инфекционный процесс начнется в кишечнике, продукты распада или патогенные микроорганизмы могут свободно попасть в аппендикс благодаря общему кровотоку.
В группу риска по развитию острого аппендицита попадают люди, которые обладают одним или несколькими провоцирующими факторами:
- переедание, алиментарное ожирение;
- отсутствие лечения инфекции с системным распространением;
- иммунодефицитное состояние;
- предрасположенность к развитию аллергической реакции.
Разобраться, как выглядит аппендицит и какие существуют последствия, поможет лечащий врач.
Что может спровоцировать аппендицит?
- попадание в аппендикс шелухи от семечек, виноградных косточек, ногтей и т. д.;
- заболевания желудочно-кишечного тракта;
- травма брюшной полости;
- ослабленный иммунитет;
- сильный стресс (он провоцирует резкое сужение кровеносных сосудов, что приводит к обескровлению и последующему воспалению аппендикса).
Какая должна быть первая помощь при подозрении на аппендицит?
Подробнее >>
Симптомы аппендицита. Первые признаки
Существует несколько характерных симптомов, которые сопровождают развитие воспалительного процесса в отростке слепой кишки:
- Болевой синдром в некоторых случаях сопровождается резкими рвотными позывами, спазмами желудка и тошнотой. Возникает рефлекторная рвота. Если пациент опорожняет полость желудка перед наступлением болевого синдрома, это означает отсутствие аппендицита. В противном случае требуется провести пальпацию живота для уточнения неприятных ощущений и при необходимости вызвать медицинскую помощь. Рефлекторная рвота после ощущения острой боли чаще наблюдается у пациентов в детском и пожилом возрасте.
- В редких случаях у пациента начинается диарея или запоры.
- При воспалении аппендикса наблюдаются нарушения работы органов мочеполовой системы. У 25% пациентов начинаются частые позывы к мочеиспусканию, развивается боль в области мочеточника и помимо болевого синдрома с правой стороны живота появляются тянущие ощущения в области мочевого пузыря.
- Развиваются нарушения сердечного ритма – возникает тахикардия, скачки артериального давления.
- На фоне воспалительного процесса повышается температура тела до субфебрильных показателей +37…39°C. Это обусловлено выбросом в кровь большого числа лейкоцитов, учащением сердечного ритма и увеличением скорости кровотока. Пациент ощущает мышечную слабость, его начинает клонить в сон, присутствует отвращение к пище и полное отсутствие аппетита.
При наличии сопутствующих заболеваний клиническая картина аппендицита размывается, потому что присутствующие симптомы могут быть причиной развития другого патологического процесса.
Признаки воспаления червеобразного отростка развиваются комплексно. В редких случаях возможно появление хронической формы аппендицита.
Плавающая боль
На начальном этапе прогрессирующий патологический процесс не обладает точной локализацией. Боль ощущается в области пупка, мигрирует в эпигастральную область и обратно в нижнюю часть живота. По прошествии 2-3 часов при наличии аппендицита справа боль начинает резко возрастать. Такой эффект обусловлен распространением воспалительного процесса на окружающие аппендикс мягкие ткани и париетальную брюшину.
Некоторые пациенты с желудочно-кишечными расстройствами предполагают, что такая плавающая боль является признаком гастрита или переедания. Но данное явление получило название симптом Кохера, который позволяет диагностировать аппендицит на ранних этапах его развития и служит основанием для срочной госпитализации.
Постоянство
Для острого аппендицита характерна постоянная боль, которая может утихать в состоянии покоя и резко возрастать при движении. Если симптом ощущается более 2 часов, нельзя пить анальгетики. В таком случае следует пропальпировать область аппендикса на наличие воспаления. Болевой симптом усиливается при физической активности, во время мышечных сокращений, при кашле, дыхании, поворотах и передвижении. Резко ухудшается состояние пациента, если перевернуть его с правого на левый бок.
Если боль внезапно притупилась – это может свидетельствовать о развитии перитонита из-за разрыва воспаленного аппендикса.
В такой ситуации риск летального исхода возрастает на 60%. Когда аппендикс лопается, гнойное содержимое распространяется по телу вместе с кровью и поражает нервную ткань. Необходимо как можно быстрее провести больному хирургическую операцию по удалению остатков аппендикса и очищению брюшины от гноя и каловых масс.
Нарастание боли и повышение температуры тела
По прошествии 4-5 часов с момента появления болевого синдрома неприятные ощущения постепенно усиливаются. Из-за воспаления в крови повышается количество лейкоцитов, что вызывает повышение температуры более +37,3°C и скорость кровообращения. При остром воспалении аппендикса пациент старается не двигаться, не ходит и лежит в одной позе на правом боку, чтобы притупить боль. В некоторых случаях боль способна усиливаться при глубоком дыхании.
Характер боли
Аппендицит без боли невозможен. Болевой симптом остается острым, проявляется постепенно в течение 2-3 дней. Сильная боль способна распространяться на заднюю часть брюшины и область малого таза, из-за чего начинает болеть поясница и нижняя часть живота. Данный симптом называется мигрирующим.
Если неприятные ощущения не проходят более 2 часов, требуется вызвать медицинскую бригаду. Можно начать самостоятельную диагностику, но категорически запрещается пренебрегать помощью специалистов.
Симптомы
Часто боль в животе путают с недомоганием пищеварительной системы, но выделяют отличительные признаки, позволяющие распознать предположительное воспаление:
- Болевой синдром в области живота. Только в начале воспалительного процесса дискомфорт ощущается рядом с пупком, с постепенным перемещением вправо, в нижний угол, туда, где находится отросток. Приступ и боли возникают неожиданно, невозможно глубоко вдохнуть. Болевой синдром многократно усиливается, когда человек начинает кашлять или смеяться.
- Положение тела. Когда воспаляется аппендикс, человеческое тело невольно занимает определенное положение, при котором болевые ощущения не настолько сильные. Человек ходит в согнутом состоянии. В лежачем положении и взрослый, и ребёнок лежат на боку с подтянутыми ногами.
- Тошнит, развиваются рвотные позывы. Воспалительные процессы, происходящие внутри, оказывают воздействие и на кишечник, взывая ощущение тошноты и регулярную рвоту, не приносящую состояние облегчения. В редких случаях рвотные позывы беспокоят 1-2 раза, основная масса пациентов жалуется на непрекращающийся дискомфорт. Чаще страдают аппендицитом школьники и подростки, потому рвота в этом периоде происходит чаще. Взрослых рвотные позывы беспокоят значительно реже. Если развитие заболевания происходит у пожилого человека, подобных симптомов не отмечается.
- Температура тела. Когда организм пытается справиться с любым воспалением, происходит повышение общей температуры. Как правило, градусник показывает 37,5 – 38 градусов. В детском организме температура способна дойти до отметки 40. Увеличение показателей термометра говорит об усилении воспалительного процесса и прогрессе заболевания.
- Нарушение дефекации. Возникновение симптома расстроенного кишечника происходит редко. Только если расположение самого аппендикса носит атипичный характер, тогда, возможно, случится отсутствие стула либо возникнет понос. Стоит отметить состояние человека после дефекации жидким. Если после процесса наступило временное облегчение, значит, налицо отравление, если облегчения не наступает – это аппендицит.
- Ощущение сухости во рту и налет. Появление названных признаков чётко указывает на развитие воспалительных процессов в придатке слепой кишки.
В редких случаях возможно возникновение боли при мочеиспускании. Это происходит из-за нахождения отростка рядом с мочевым пузырем и давлением на него (порой считают, что болит почка). Боль может появиться в поясничном отделе позвоночника либо в паху. Всё зависит от конкретного положения аппендикса в теле человека. Иногда затрудняет диагностирование заболевания возникающий у детей насморк и простудный кашель.
Следствия и осложнения
Когда лопнул аппендицит, состояние пациента резко ухудшается и в большинстве случаев он теряет сознание. Это наиболее опасный исход воспалительного процесса. Из-за повреждения перегородки между слепой кишкой и аппендиксом при разрыве воспаленного отростка каловые массы и гной выбрасываются в брюшную полость, развивается перитонит. Пациенту требуется экстренное проведение хирургического вмешательства.
Для перитонита характерны следующие симптомы:
- внезапное распространение боли по всей брюшной полости;
- черты лица заостряются, наблюдается бледность кожных покровов;
- резкое ухудшение самочувствия;
- увеличение частоты сердечных сокращений до 130 уд/мин;
- потеря сознания или внезапное обострение тревоги и беспокойства.
Многие люди интересуются может ли аппендицит не лопнуть и каковы будут последствия. При правильном лечении незначительного воспаления медикаментами возможна положительная динамика восстановления. Но если аппендикс остается воспаленным и не разрывается, начинается некроз мягких тканей.
Что такое перитонит?
Перитонит (от лат. peritoneum — «брюшина» + itis суффикс, указывающий на воспаление) — воспаление брюшины, возникающее при разрыве воспалённого аппендикса.
Симптомы перитонита:
- нарастающая боль по всему животу,
- тошнота, рвота,
- в тяжёлых случаях — сонливость, заторможенность, синюшный оттенок лица,
- пульс до 120–140 ударов в минуту, температура до 39–40 градусов;
- язык обложен белым налётом,
- потрескавшиеся губы,
- вздутый живот.
Воспаление аппендикса у малышей
Аппендицит у детей грудного и дошкольного возраста выявить трудно. В такой период внутренние органы и системы продолжают формироваться. Рост костей и мягких тканей ведет к изменению начального места локализации отростка кишечника. Ребенку сложно рассказать о своих ощущениях. Он испытывает сильный стресс, не понимая что с ним происходит и как об этом сообщить. Родители не должны игнорировать постоянный плач и жалобы ребенка о боли.
Несмотря на ускоренную регенерацию, дети труднее переносят операции и инфекционные заболевания. Поэтому важно отвести ребенка к врачу. Педиатр в стационарных условиях поможет выявить причину появления симптомов и назначит соответствующее лечение.
Важно помнить, что дети не любят оставаться одни в больницах. Из-за этого они часто лгут о нормальном самочувствии и могут терпеть сильную боль. В таких случаях доверять ребенку нельзя, потому что аппендицит представляет угрозу для его жизни.
Аппендицит у ребенка
Наиболее сложная задача для врача – определить аппендицит у маленького ребенка. Если дети постоянно плачут и жалуются на не проходящую боль, следует немедленно вызвать скорую помощью.
До 2 лет патологический процесс развивается крайне редко, что обусловлено неподготовленной для полноценного переваривания пищеварительной системой.
Поэтому в 90% случаев в больницу с диагнозом острое воспаление червеобразного отростка попадают подростки.
Клиническая картина у детей старше 7 лет совпадает с классическими проявлениями аппендицита у взрослых пациентов. Сложность при определении патологии возникает из-за незрелого психологического состояния ребенка. Он может капризничать и плакать от усталости, а не от боли. Дети не могут точно сказать, как проявляется боль и где она сильнее всего. Поэтому врачи выделили несколько отличительных симптомов, которые характерны для ребенка при воспалении кишечного атавизма:
- когда он садится на корточки, то держится за живот;
- сворачивается в позе эмбриона и не дает прикоснуться или сменить положение тела;
- после появления боли ребенок будет периодически просыпаться;
- у детей температура тела способна повышаться до +40°C;
- боль усиливается при наклоне в правую сторону и в процессе переодевания;
- постоянная тошнота и бесконтрольная рвота.
После первых суток с начала воспаления состояние ребенка резко ухудшается. Развивается вялость, отсутствует аппетит и силы для физической активности. При прикосновении к животу дети начинают кричать и плакать.
При посещении больницы следует помнить, что последствия хирургической операции сильно сказываются на детском организме. Поэтому важно предупредить развитие аппендицита и знать заранее, по каким причинам возможно появление патологии в детском возрасте:
- Слабый иммунитет. Частые простудные и вирусные заболевания респираторной системы, грипп, инфекции могут привести к истощению иммунной системы. Усугубить состояние способен прием антибиотиков, которые необходимы в борьбе с патогенными микроорганизмами.
- Паразиты и глотание инородных предметов. Дети могут употреблять семечки вместе с шелухой, съедать апельсиновые корки или поглощать ягоды вместе с костью. Неперевариваемый мусор способен привести к закупорке аппендикса.
- Ожирение, частые переедания и избыток белков в рационе.
Нельзя игнорировать появление характерных для аппендицита симптомов. Для исключения заболевания требуется обратиться за медицинской помощью.
Зачем нужен аппендикс?
Аппендикс — это частично рудиментарный орган, удаление которого не приносит организму человека особого вреда. Аппендикс вырабатывает клетки иммунной системы, которые защищают кишечник. Также в нём размножаются некоторые полезные микроорганизмы, которые помогают переваривать пищу.
Правда ли, что аппендикс, гланды и копчик не лишние в организме?
Подробнее >>
Аппендицит у беременных женщин
Аппендицит у беременных женщин – частое явление, которое наблюдается в течение II триместра эмбрионального развития. Боль при патологическом процессе пациентки путают с характерным болевым синдромом от запоров или движений плода. На фоне воспалительного процесса у женщины повышается частота сердечных сокращений, появляется одышка, увеличивается температура. Тошнота и рвота в данном случае не являются специфическими признаками поражения придатка прямой кишки, т.к. они могут быть признаками токсикоза.
Степенью выраженности и локализация боли зависят от силы давления матки на воспаленный отросток. Чем больше срок беременности, тем сильнее маточный эндометрий начинает давить на аппендикс. В результате придаток слепой кишки начинает подниматься вверх, меняя локализацию боли.
При этом повышается риск преждевременных родов, возникновения кишечной недостаточности, отслойки плаценты и перитонита. Поэтому при подозрении на аппендицит женщине нужно немедленно обратиться к врачу, чтобы обезопасить свою жизнь и обеспечить нормальное эмбриональное развитие будущего ребенка.
Острый аппендицит у людей в пожилом возрасте
Аппендицит в пожилом возрасте диагностировать труднее. Такое явление обусловлено естественными процессами старения в организме – после 50 лет болевой порог повышается, поэтому больные не обращают внимания на дискомфорт и терпимую боль в нижней правой части живота.
Существует особенность приступа воспаления, проявляющаяся в виде небольшой опухоли в месте расположения отростка. Отек развивается после 2-3 суток постоянной боли.
Температура тела практически не повышается, но тошнота и рвота наблюдаются более часто, чем у пациентов от 20 до 50 лет. Диарея или запоры характерны для пожилого возраста, поэтому больные не жалуются на задержку стула или видоизменение каловых масс. Поэтому в 15-35% случаев врачи могут поставить неверный диагноз.
Хронический аппендицит
Редкое патологическое явление встречается только у 1% людей старше 30 лет, ранее перенесших острое воспаление червеобразного отростка. Признаки аппендицита хронической формы повторяют классическую клиническую картину. В то же время симптомы выражены слабо, повышенная температура отсутствует. Болевой синдром пациент ощущает постоянно, боль усиливается при поднятии правой ноги. При этом развивается рвота и тошнота, которые притупляют чувство голода. После опорожнения желудка облегчение не наступает.
Из-за характерной боли в брюшной полости человек не способен самостоятельно передвигаться. Пациент рефлекторно переворачивается на правый бок и подтягивает колени к животу в стремлении уменьшить болевой синдром. Если существует подозрение на хронический аппендицит, категорически запрещается:
- принимать обезболивающие медикаменты;
- укутывать больного в одеяло, т.к. воспалительный процесс в данных условиях способен усилиться и перерасти в острый аппендицит;
- отказываться от вызова скорой помощи пациенту.
При разрыве аппендикса развивается перитонит, который при отсутствии правильного лечения способен привести к летальному исходу в течение 7 дней. Диагностировать аппендицит хронической формы сложнее у беременных женщин, в детском и пожилом возрасте, у больных с сахарным диабетом, при поражении ВИЧ-инфекцией и наличии злокачественного новообразования. В последнем случае боль от воспаленного аппендикса часто путают с ростом опухоли и распространением метастаз.
Удаление аппендицита
Операция по удалению аппендицита проводится методом классической аппендектомии или с помощью лапароскопии. Аппендектомия – это классическая полостная операция. Лапароскопия – это операция, не требующая полостных разрезов на коже. Она отличается меньшей травматичностью, но имеет ряд существенных противопоказаний. Классическая аппендектомия проводится гораздо чаще.
Перед операцией ставится общий наркоз. Затем обеспечивается доступ к пораженному органу. В случае с лапароскопией на коже делаются небольшие проколы. Отросток полностью удаляется, после чего проводится дренирование брюшной полости. Конечный шаг включает в себя наложение швов на места проколов или разрезов.
Диагностика в домашних условиях и самодиагностика
Чтобы выявить воспаление червеобразного отростка самостоятельно, потребуется выполнить несколько действий:
- Попросить больного принять горизонтальное положение на ровной поверхности. При выраженной боли необходимо помочь ему перевернуться на спину.
- Найти край нижнего реберного отростка с правой стороны и несильно постучать фалангами пальцев по области, расположенной ниже ребра. Появление острой боли свидетельствует о наличии аппендицита. Чтобы точно удостовериться в этом, следует повторить манипуляции с левой стороны. Если характерная реакция отсутствует, то произошло острое воспаление отростка.
- Попросить больного указать на область, где он ощущает наиболее сильную боль. После этого потребуется нажать средним и указательным пальцем в этом участке. При аппендиците боль должна притупиться, и если отпустить пальцы, усилиться в несколько раз.
- Если уложить больного на правый бок и попросить притянуть к себе ноги, наступит временное облегчение. При возвращении в исходное положение состояние пациента ухудшится.
- За ранний признак начинающегося воспаления принимают дискомфорт и тупую боль в области аппендикса при легком покашливании и напряжении мышц пресса.
Если самостоятельная диагностика аппендицита подтверждает наличие воспаления, требуется немедленно вызвать скорую помощь. Удалить отросток могут только в процессе хирургического вмешательства. В противном случае, если диагностика не подтвердила наличие гнойного воспаления, нужно отвезти больного в больницу. Появившаяся симптоматическая картина может быть связана с заболеванием пищеварительного тракта, органов малого таза или мочевыделительной системы.
Точно определить этиологию патологического процесса поможет только специальное оборудование и врач.
Как быстро определить аппендицит у мужчин и женщин?
Для того чтобы избежать перитонита и других негативных последствий при разрыве воспаленного аппендикса, следует знать клинические проявления заболевания и успеть диагностировать патологию в домашних условиях. Первым характерным признаком аппендицита в 95-97% случаев является боль в правом боку. Синдром может быть острым и постоянным. В некоторых случаях боль способна периодически отступать.
У женщин рядом с аппендиксом располагается яичник, поэтому диагностика усложняется. Появившаяся боль может свидетельствовать о воспалении придатков. Поэтому люди задаются вопросом, как понять что болит, аппендицит или яичник. Ответом на дилемму станет несколько признаков острого воспаления отростка:
- если надавить и резко отпустить пальцы с места, откуда исходят острые болевые ощущения, боль увеличится многократно;
- неприятные ощущения присутствуют постоянно и распространяются на поясницу;
- боль должна быть острой или колющей, тянущее чувство свидетельствует о воспалении яичника;
- спазмы живота не позволяют разогнуться и передвигаться;
- присутствуют тошнота и рвота, после которой самочувствие не улучшается.
У мужчин при отсутствии заболеваний пищеварительной и мочевыделительной системы при появлении острой боли с правой стороны или твердого живота при прикосновении диагностируется только воспаление отростка. Необходимо также обратить внимание на другие сопутствующие симптомы:
- Высокая температура тела. Если в течение длительного времени температурные показатели повышаются и не спадают, то при исключении других инфекционно-воспалительных заболеваний они свидетельствуют о наличии аппендицита. В отличие от женщин у мужчин температура способна подняться до +40°C.
- Тошнота и рвотные позывы. При воспалении кишечного атавизма рвота возникает рефлекторно. Человек чувствует постоянное отвращение к пище. Женщины опорожняют желудок чаще, чем мужчины.
- Диарея и запор. Данные симптомы встречаются редко, но также могут свидетельствовать о начале воспаления. В то же время кишечные расстройства чаще развиваются при пищевой интоксикации.
Важно вызвать скорую помощь, чтобы точно определить аппендицит и вовремя провести операцию. При разрыве аппендицита как у мужчин, так и у женщин наблюдается резкая боль, внезапный приступ сильной рвоты и потеря сознания.
Риск смертельного исхода при перитоните выше в мужском организме, поэтому при разрыве воспаленного аппендикса важно провести хирургическую операцию в течение 30-45 минут. Если по прошествии этого времени помощь не была получена, то начинается системная интоксикация всего организма. Гной, патогенные микроорганизмы и продукты распада попадают в кровеносное русло и распространяются в другие органы, включая головной мозг.
Тактильный тест
Определить аппендицит в домашних условиях помогает тактильный тест, позволяющий выявить патологический процесс механическим путем. Пациента необходимо положить на спину на ровную, не пружинящую поверхность. Нужно попросить расслабить живот, чтобы мышечное напряжение в брюшной полости не провоцировало давление на аппендикс или другие мягкие ткани и не вызывало боли. Если живот остается твердым, это говорит о начале патологического процесса.
Нужно раскрыть ладонь и мягко нажать на область, где располагается аппендикс. По прошествии 2-3 секунд требуется резко убрать руку. При аппендиците листки брюшины будут контактировать с пораженной областью, что вызовет усиление боли. Рекомендуется провести тест повторно со стороны спины при отсутствии характерной реакции, потому как локализация червеобразного отростка индивидуальна для каждого человека.
Можно постучать согнутыми пальцами вдоль правого бока. Механические движения также вызывают трение брюшины, что причиняет больному резкую боль. Симптом может усиливаться при напряжении грудных мышц во время кашля, разговора и сильного смеха. Болевой синдром способен мигрировать или распространяться на область малого таза, отдавать в спину.
Альтернативным способом диагностики воспалительного процесса является легкое постукивание с правой и левой стороны ребром ладони или фалангами пальцев по нижнему краю реберных отростков. Причем необходимо начинать со стороны живота и продолжать тест на спине. Боль должна усиливаться в такт ударам. Если дискомфорт с левой стороны отсутствует, это явный признак аппендицита.
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Чего нельзя делать при подозрении на аппендицит?
Усугубить ситуацию можно следующими действиями:
- Давать пациенту анальгетики или слабительные медикаменты при аппендиците, что делать категорически запрещается. Болеутоляющие препараты способны помешать диагностике заболевания. Слабительные вызывают усиление кишечной перистальтики и спазмы мускулатуры в брюшной полости, из-за чего давление на аппендикс повышается. Увеличивается риск разрыва. В результате приема обоих препаратов возможно появление перитонита.
- Пить лекарства для желудка или кишечного тракта. При достижении терапевтического эффекта возможно развитие бурных биохимических реакций, приводящих к разрыву воспаленного отростка.
- При отсутствии рвоты и тошноты принимать пищу. Если потребуется экстренная аппендэктомия, подвергшиеся пищеварению продукты могут увеличить вероятность развития осложнений. В таком случае хирург может отказаться от проведения операции, потому что при выбросе кома из соляной кислоты и полупереваренных продуктов питания в ротовую полость и глотку во время наркоза пациент может задохнуться.
- Прикладывать согревающие компрессы к аппендиксу. Повышение температуры создает интенсивное кровообращение, что ускоряет процесс воспаления.
Какие последствия операции?
При своевременном оперативном вмешательстве прогноз при аппендиците полностью благоприятный. Пациентам на шестые – седьмые сутки снимают швы и выписывают из больницы. После операции им назначается специальная диета: в первые дни — молоко, кисель, жидкая каша. На третьи сутки в рацион добавляют масло и хлеб, а с четвёртого дня, как правило, пациент переходит на обычное питание. В течение месяца после операции следует избегать тяжёлых физических нагрузок.
Лапараскопия (от греч. λαπάρα — «пах», «чрево» + σκοπέω — «смотрю») — операция на внутренних органах, которую проводят через небольшие (обычно 0,5–1,5 см) отверстия. Проколы (разрезы) брюшной стенки осуществляются тонкой специальной трубкой — троакаром.
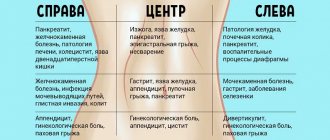
Заболевания с аналогичными симптомами
Если у пациента в анамнезе присутствует предрасположенность к развитию аллергии или болезни пищеварительной или мочевыделительной системы, врачам ничего не остается, кроме как отличить аппендицит от других заболеваний. Такое отношение обусловлено схожестью клинической картины некоторых патологий. С чем можно спутать аппендицит:
- пиелонефрит;
- воспаление или разрыв кисты яичника;
- болезнь Крона;
- воспаление матки или фалопиевых труб;
- язвенная болезнь желудка или двенадцатиперстной кишки;
- энтероколит;
- воспаление лимфатических узлов около тонкого кишечника;
- разрыв мышц живота или их растяжение;
- почечная колика.
Диагностика и лечение в условиях стационара
В больнице врач должен определить аппендицит и исключить наличие других патологий с помощью пальпации, проведения лабораторных и инструментальных исследований:
- проводится УЗИ или рентгенография;
- больной сдает кров и мочу на анализы.
Рентгеновские снимки и изображение, полученное с помощью ультразвука, помогут выявить патологические изменения, характерные для аппендицита:
- скопление жидкости в полости слепой кишки, между листками брюшины или в малом тазе;
- увеличение толщины жировой клетчатки;
- вздутие стенок кишечника, расположенных вблизи отростка;
- видоизменения слизистой оболочки пищеварительного тракта;
- увеличение аппендикса в размерах, утолщение его стенок.
В некоторых случаях, когда выявить заболевание трудно, проводится лапароскопическое исследование. Данная процедура позволяет оценить состояние внутренних органов и вид аппендицита. В небольшой разрез вводится подвижная трубка с камерой на конце, которая транслирует изображение на монитор. Если клетки начинают отмирать и прогрессируют некротические изменения, это говорит о гангрене. При высоком риске разрыва отростка с выбросом содержимого в брюшную полость развивается флегмона. В таких случаях проводят аппендэктомию – удаление аппендикса.
УЗИ и анализы крови
Для проведения лабораторных анализов на аппендицит у пациента забирают кровь и просят сдать мочу. Это необходимо, чтобы исключить другие заболевания органов малого таза и брюшной полости. При исследовании крови на фоне воспалительного процесса наблюдается высокий уровень лейкоцитов с преобладанием нейтрофилов. Анализ мочи позволяет отличить патологию аппендикса от поражения почек и мочевыводящих путей. Если кишечный атавизм располагается рядом с мочеточником, то в урине можно найти небольшое количество эритроцитов.
Чтобы выявить воспаление отростка слепого кишечника с внутрибрюшным абсцессом и определить атипичные места его расположения, проводят ультразвуковое исследование.
Точность УЗИ в зависимости от клинической картины заболевания и анатомических особенностей строения органа варьируется от 71 до 97%.