Если при обследовании выявлено, что увеличена поджелудочная железа (ПЖ), необходимо выяснить причины и приступать к лечению. Важно это сделать своевременно, поскольку размеры органа могут изменяться при различной патологии, включая онкологические заболевания. Учитывая, что ПЖ является уникальным органом с двойной функцией — пищеварительной и эндокринной, ее топографическое расположение (забрюшинно), симптомы хронической болезни проявляются не сразу.
Причины увеличения поджелудочной железы
Существуют две причины выявления увеличенной поджелудочной железы:
- разрастание тканей для компенсации сниженных функций отдельных клеток;
- отек тканей из-за воспаления или аутоиммунной реакции.
Потому основными факторами увеличения органа становятся:
- злоупотребление алкоголем;
- хронические инфекции;
- закупорка Вирсунгового протока;
- интоксикацией лекарствами и химическими агентами;
- аутоиммунный процесс.
злоупотребление алкоголем
Увеличение поджелудочной железы бывает связано с опасными состояниями:
- абсцесс – это полость, содержащая гной, который влияет на функции всего органа, повышает риск сепсиса;
- эпителиальные кисты обычно носят доброкачественный характер, но вызывают боли, растягивая капсулу органа;
- псевдокисты – это образования, которые содержат остатки клеток или ферментов и других жидкостей, что увеличивает размер органа и нарушает его функцию;
- рак вызывает сильные боли, иррадиирущие в спину. Его симптомы связаны с нарушением стула, неконтролируемым сахарным диабетом.
Чаще всего увеличение поджелудочной железы обусловлено хроническим воспалением — панкреатитом. Алкоголизм и другие интоксикации, в том числе избыток кальция и жиров – основные механизмы патологии.
Дисфункция сфинктера Одди проявляется рефлюксом содержимого двенадцатиперстной кишки в панкреатический проток, что приводит к воспалительному процессу. Тогда начинаются изменения в виде аутолиза – расщепления тканей. Предпосылками для нарушения становится: удаление желчного пузыря, сдавление блуждающего нерва на уровне шейного отдела или диафрагмального отверстия – стрессовый фактор, а также гастриты.
Дисфункция сфинктера Одди
Опасное аутолитическое влияние происходит, когда разрушительное воздействие собственных ферментов железы направляется против ее же тканей. Наблюдается саморазрушение органа.
Увеличение железы провоцируется спазмом артерий и связок. Сжатие диафрагмы меняет положение желудка и двенадцатиперстной кишки, в результате головка поджелудочной пережимается, отток секрета замедляется.
Одновременно диагностируется дискинезия желчно-выводящих путей, желчнокаменная болезнь или гастрит, как сопутствующая или основная патология. При выраженной дисфункции со стороны печени нарушать работу гепатобилиарного тракта могут глисты и гельминты.
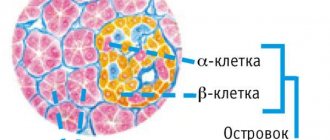
Хронический панкреатит считается одним из факторов поражения кишечного сосочка опухолями, помимо генетической предрасположенности. Увеличение тканей головки поджелудочной железы из-за абсцесса или аденомы приводит к пережатию общего желчного протока, что проявляется желтухой. Опухоли островковых клеток называются инсуломами, они обнаруживаются в хвосте при локальном увеличении поджелудочной железы. Признаком является гипогликемия, сонливость, потливость.
У ребенка болит живот, появляется запах изо рта, возникает вялость и рвота – это признаки повышения ацетона. К этому приводит накопление кетоновых тел в крови из-за нарушения белкового или углеводного обмена, недостаточности печеночных ферментов или эндокринной дисфункции. Ацетонемический синдром указывает на дисфункцию поджелудочной железы, ее увеличение.
На выброс ферментов поджелудочной в кишку влияет кислотность желудка. Соляная кислота посылает сигнал о выработке секрета. При низкой кислотности повышается риск рака желудка, вызванного хроническим гастритом.
Причины увеличения поджелудочной железы у ребенка обычно ищут в наследственности. Остеопаты рассматривают дисфункцию, как следствие компрессии черепа во время родов и сниженными сигналами блуждающего нерва. Он спускается по шее, грудной клетке, иннервируя органы по своей стороне тела.
увеличение поджелудочной
Причиной увеличенной поджелудочной железы у взрослого становится накопление жира липоматоз или стеатоз. Патология связана с сахарным диабетом 2 типа, острым панкреатитом, онкологией. Для дифференциального диагноза требуется МРТ-обследование.
О чем говорит увеличение размеров железы?
Деструктивные процессы свидетельствуют о ряде причин, которые провоцируют заболевание:
- Наследственно-генетические. Одно из проявлений муковисцидоз, заболевание характеризуется более густой формой секреторных жидкостей.
- Неправильное и нерегулярное питание.
- Длительный и необоснованный прием лекарственных средств.
- Злоупотребление жирной острой, копченой пищей.
Злоупотребление алкоголем.- Воспалительные и застойные процессы в организме.
- Нарушение и заболевания кровеносной системы.
- Повышенный уровень кальция в организме.
- Образование камней и дисфункции, связанные с этим.
- Кисты, опухоли, аденомы.
- Воспаление слизистых оболочек желудка.
- Инфекции и осложнения, связанные с ними.
- Злокачественные опухоли.
- Язвы, в первую очередь в желудке.
- Заболевание, ведущие к снижению иммунитета.
- Травмы.
Ответ на вопрос: Как лечить диффузные изменения поджелудочной железы? – читайте здесь.
Болезнь может носить скрытый характер и долгое время не проявлять себя. Лишь иногда возникают определенные сигналы в виде подташнивания или проходящих болей (латентная форма).
Болевые ощущения при данной патологии
Еще одним симптомом дисфункции поджелудочной железы служат болевые ощущения в районе последней — в левом подреберье. Боль при этом, как правило, отдает в поясничный отдел. Болевые ощущения могут иметь четкую взаимосвязь с погрешностями в питании. Обычно боли усиливаются после употребления жирной, жареной, острой, копченой и маринованной пищи. Кроме этого, многими пациентами отмечается усиление болевых ощущений на фоне психоэмоционального стресса. Еще одним симптомом такого расстройства служит похудение, которое возникает при длительном нарушении всасывания питательных веществ и их переваривания.
Симптомы и лечение дисфункции поджелудочной железы взаимосвязаны.
Характеристики железы
- Поджелудочная железа расположена сзади желудка, в районе 1 и 2 отдела позвоночника.
- Ориентировочно выше пупка на 6-9 сантиметров.
- Форма продолговатая, в длину до 23 сантиметров.
- Вес до 115 гр.
- Размеры поджелудочной железы могут варьироваться индивидуально у каждого человека. Корректировки происходят и при возрастных изменениях.
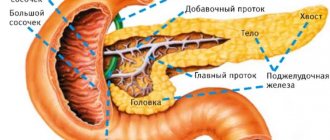
- Условно делят на три отдела: головку, тело и хвост.
- Особенностью строения является деление тканей на небольшие капсулы (ацинусы). Каждая капсула снабжена мелким выводным протоком и вырабатывает ферменты.
- Имеет разветвленную кровеносную систему.
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.
Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».
Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч. л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Диета
При заболеваниях поджелудочной назначается щадящее питание, которое соответствует пятому диетическому столу. Основные правила, которые должны соблюдаться в рационе пациента:
- Порции должны быть небольшими. При этом рекомендуется кушать 4-5 раз в день. Это уменьшает нагрузку на органы пищеварения, а также обеспечивает регулярный отток желчи.
- Блюда должны быть богаты витаминами и полноценно удовлетворять потребности по белкам и углеводам. Жиры рекомендуется употреблять растительного происхождения, а общее их количество в рационе нужно уменьшить.
- Важен способ приготовления продуктов и температура пищи. Предпочтение отдается варке и запеканию. По возможности, готовое блюдо нужно превращать в пюре. Оптимально принимать теплую пищу, а холодные и горячие блюда исключать, чтобы не вызывать раздражения поджелудочной железы.
- Овощи и фрукты нужно есть ежедневно, можно готовить из них рагу.
- Хорошо воспринимается поджелудочной теплый суп или нежирный бульон. Разрешается готовить их из крицы, нежирной свинины или рыбы.
Подробный список продуктов при воспалении поджелудочной железы
При выборе продуктов для приготовления блюд можно опираться на следующую таблицу:
| Запрещено | Разрешено |
| Сдобные изделия, кремы | Натуральные сладости, подсохший хлеб, варенье, мед, сухари, пастила |
| Жареное, копченое, острое | Курица, нежирная рыба |
| Бобовые, все грибы | Нежирные молочнокислые продукты |
| Щавель, лук, чеснок, редиска | Каши, сваренные на воде |
| Газированные напитки, алкоголь | Компот из сухофруктов, кисель, сладкий чай |
Диета при панкреатите
Ниже приведено меню, с помощью которого можно обеспечивать себе полноценное и разнообразное питание:
| Завтрак | Перекус | Обед | Полдник | Ужин |
| Манная каша с яблоком и зеленым чаем; рисовая каша с апельсином; овсяная каша и кисель; рисовая каша с сухариками; ячневая каша с медом | Тыквенное пюре; запеченное яблоко; творог с медом и чаем; паровая котлета и настой шиповника; перетертое яблоко с творогом и галетным печеньем | Овощной бульон с вареным мясом, сухарики; морковный суп с другими овощами и фрикадельками, компот; овощной суп-пюре, тефтели; нежирная паровая рыба, картофельное пюре; котлеты из кролика, рагу | Нежирный творог с фруктами; нежирный йогурт с сухариками, медом и яблоком; паровой омлет; творожная запеканка; запеченное яблоко | Котлета из говядины, компот; картофельная запеканка с фаршем, кисель; запеченная рыба с овощами; картофельное пюре, паровая рыба; овощная запеканка, отварная курица |
На заметку! По завершении острого периода пациент может питаться достаточно разнообразно, главное – щадящий режим приготовления пищи.
Видео — Диета №5 по Певзнеру
Симптомы боли в поджелудочной как от них избавиться
Когда возникает боль в поджелудочной железе, необходимо знать, что делать для купирования синдрома и постараться выяснить причину. Так как болевые симптомы бывают вызваны другими заболеваниями, нужно внимательно изучить симптоматику болезни, в лучшем варианте обратиться к доктору.
Симптоматика острого и хронического вида воспаления поджелудочной железы существенно отличается, так и клиническая картина протекания тоже имеет особенности. Симптомы хронического панкреатита, неярко выражены, что касается острого вида воспалительного процесса железы, то приступ ярко выражен и несет возможные резкие осложнения состояния здоровья человека.
При острой фазе, только вызов скорой и госпитализация с жесткой нормой диеты предотвратит развитие патологий других органов и появление некроза тканей поджелудочной железы. Часто при ремиссии заболевания, после лечения голодом, проводят восстановление и лечение поджелудочной железы народными способами и средствами.
прополис для устранения тошноты
Чтобы устранить тошноту, боль и другую симптоматику панкреатита, советуют применять прополис. Чистый продукт (прополис), разжевывают при возникновении признаков обострения. Средство снимает воспалительный процесс и хорошо заживляет открытые внутренние раны, проводит восстановление работы железы.
изюм для компота поможет при расстройстве желудка
А также при панкреатите, основным признаком и проявлением является понос и расстройство кишечника. Данные симптомы хорошо убирает свежий компот из изюма. Употребляется по 4-5 глотка, до полного прекращения диареи.
отвар из корня лопуха поможет восстановлению работы поджелудочной
Широко применяют отвары лечебных трав. Хорошую пользу приносит заваренные корни лопуха. Для приготовления берут 2 ложки корней и заливают 300 мл кипятка. Принимают по 50 мл 3-4 раза в сутки в промежутках между приемом еды. В течение месяца, симптомы уходят и восстанавливается работа поджелудочной железы.
кисель овсяный для самовыздоровления поджелудочной
Потребляйте в пищу овсяный кисель. Это средство помимо утоления жажды голода, приносит пользу своими свойствами. Обволакивает стенки желудка, поджелудочной, кишечника, что дает своеобразную передышку и возможность самовосстановления.
Как болит поджелудочная при остром панкреатите
Боли в поджелудочной железе – признак развивающегося панкреатита. Само заболевание имеет две формы развития, острый вид и хронический. При остром воспалении проходит резко и провоцирует само переваривание органа поджелудочной. В данной ситуации своевременное обращение в больничное учреждение, принесет возможность быстрого лечения. При другом раскладе – последствия и смерть. Какие симптомы при боли в поджелудочном органе говорят о развивающемся остром панкреатите железы:
- рвотные позывы, сильная рвота;
- повышение температуры тела;
- сильная режущая боль перемещается от живота в спину.
лечение в стационаре при остром панкреатите
Лечение на стационаре, где больной будет под круглосуточным наблюдением, а постоянная диагностика создаст своевременное купирование развитие заболевания. Данная патология приводит к скрытой форме сахарного диабета, поэтому необходимо провести полную диагностику и лечение в стационарном покое.
Как болит при хроническом панкреатите
Боль в поджелудочной железе при хроническом панкреатите, также со своими особенностями. Чем снять проявление боли в поджелудочной железе, какие симптомы данной патологии?
Хроническое протекание заболевания – постепенно прогрессирующий процесс. Непостоянство болевого состояния, от сильного приступа до плавного протекания и смягчения симптомов, создают не сильно приятную клиническую картину. Поджелудочная железа имеет при данном виде заболевания, развитие, что в хвосте поджелудочного органа, так и в головке железы.
Симптомы хронического панкреатита:
- воспаление головки железы – боль в правом подреберье и подложечной части;
- если очаг воспаления в хвосте – болит левое подреберье;
- если поражен весь орган поджелудочной, то боли носят опоясывающий вид, отдает в спину, и левую лопаточную часть тела;
- также бывает и стреляющая боль в паху, в копчике, отдает в бедро.
Для полной диагностики заболевания, необходима сдача анализов. Так как, непостоянство боли и скачки болевых симптомов, накатываются от сильного режущего синдрома до постоянно ноющего, что соответствует острому приступу панкреатита.
Признаки и причины недуга у ребенка
Увеличение хвоста поджелудочной железы (или головки) можно диагностировать и у ребенка. Симптомы поражения:
- Болезненные ощущения в верхней части брюшной полости.
- Повышенная температура (во время острого периода).
Учащение боли в области живота наблюдается при хронической форме недуга.
Заболевание поражает и младенцев. Причины состояния:
- низкая сопротивляемость организма к микробам;
- слабый иммунитет;
- недостаточное и несбалансированное питание;
- отсутствие двигательной активности;
- несоблюдение санитарно-гигиенических норм содержания.
Все это негативно влияет не только на здоровье, но и на общее развитие малыша.
Иногда УЗИ показывает диффузное (или равномерное) изменение органа. Эта патология железы причины имеет следующие:
- отравление продуктами;
- получение травм;
- чрезмерная физическая активность;
- излишний прием таблеток;
- наследственные заболевания;
- употребление жирной и жареной пищи;
- несоблюдение режима питания.
Важная информация: Что можно и нельзя кушать когда болит поджелудочная
Такие изменения — повод для беспокойства родителей, ведь воспаление поджелудочной железы может привести к недугу печени, которая, в паре с рассматриваемым органом, является важной для жизнедеятельности человека.
Когда эхогенность всей железы повышается
Диффузное изменение проницаемости ткани поджелудочной железы для ультразвука может быть симптомом патологии, но также может наблюдаться и в норме. Этого нельзя сказать об очагах с повышенной эхогенностью – это почти всегда патология.
Железа имеет обычные размеры, но эхогенность ее повышена (это видно по двухмерному графику, который отображает плотность печени)Эхогенность паренхимы поджелудочной железы повышена при таких патологиях:
- Липоматоз железы, когда железистая ткань замещается жировыми клетками, почти не содержащими внутриклеточной жидкости; при этом размеры поджелудочной не увеличены. Данное состояние чаще всего протекает бессимптомно. Подробнее об этом заболевании читайте в статье: Как вовремя распознать и вылечить липоматоз поджелудочной железы?
- Отек железы, что развивается при остром панкреатите. Сопровождается болью в животе, поносами, рвотой.
- Опухоль органа. Если при этом УЗИ описывает поджелудочную железу с повышенной эхогенностью, то обязательно имеются и симптомы болезни: похудание, бледность, слабость, отсутствие аппетита, частое нарушение стула.
- Панкреонекроз, сопровождающийся гибелью клеток органа, тоже будет выглядеть на УЗИ как более светлый участок. Это заболевание имеет такие признаки, как сильная боль в животе (вплоть до развития болевого шока), нарушение общего состояния, неукротимая рвота, понос.
- В результате сахарного диабета, который проявляется жаждой при отсутствии жарких условий, повышенной температуры, активной работы, а также частым и обильным (в том числе и ночным) мочеиспусканием.
- Развитие в железе соединительной ткани (фиброз) – обычно в результате перенесенного воспаления или обменных нарушений. В этом случае человек может вспомнить случаи неустойчивого стула, болей в животе. УЗИ показывает не только повышение эхогенности, но и уменьшение размеров железы, бугристость ее контуров.
Гиперэхогенная поджелудочная железа может также явлением временным, проявляющимся:
- в результате реактивного воспаления при многих инфекционных заболеваниях: гриппе, пневмонии, менингококковой инфекции. Это требует лечения основного заболевания;
- при изменении типа употребляемой пищи;
- после смены образа жизни;
- в определенное время года (чаще весной и осенью);
- после недавнего плотного приема пищи.
При таких временных состояниях эхогенность поджелудочной железы повышена умеренно, в отличие от патологий, когда отмечается значительная гиперэхогенность.
Локальное повышение эхогенности
Гиперэхогенными будут казаться жировые включения в ткань поджелудочной
Что такое гиперэхогенные включения в поджелудочной железе? Это могут быть:
- псевдокисты – жидкостные образования, развивающиеся в результате перенесенного острого панкреатита; при этом заболевании контур поджелудочной становится неровным, зазубренным, гиперэхогенным;
- обызвествление участков ткани – кальцификаты; они также образуются в результате перенесенного воспаления (обычно хронического);
- участки жировой ткани; они замещают нормальные клетки железы при ожирении и избыточном употреблении жирной пищи;
- фиброзные участки – там, где участки нормальных клеток была замещены рубцовой тканью; обычно это происходит в результате перенесенного панкреонекроза;
- камни в протоках железы;
- фиброзно-кистозная дегенерация железы – это или самостоятельное заболевание, или исход хронического панкреатита;
- метастатические опухоли.
Диагностика
Установить правильный диагноз можно только при помощи инструментальных диагностических методов. Однако перед их назначением гастроэнтерологу необходимо лично выполнить несколько манипуляций, среди которых:
- детальный опрос пациента или его родителей – для получения информации относительно первого времени и степени выраженности симптоматики;
- ознакомление с историей болезни и анамнезом жизни пациента – для выявления возможной причины увеличения поджелудочной железы;
- тщательный физикальный осмотр – подразумевает пальпацию всей поверхности живота, изучение состояния кожи и склер, а также измерение температуры.
Главным инструментальным обследованием является УЗИ – при помощи такого метода можно диагностировать тотальное изменение объёмов ПЖ, выявить то, что увеличен хвост поджелудочной железы или головка этого органа. Помимо этого, такая диагностическая мера даст возможность обнаружить псевдокисты, камни и новообразования, которые могут стать источником патологии. Альтернативой УЗИ выступает КТ и МРТ.
Для уточнения первопричины увеличения органа могут потребоваться лабораторные анализы крови, мочи и кала.
УЗИ поджелудочной железы
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.
Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».
Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч. л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!
Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Последствия заболеваний
При обнаружении патологий в поджелудочной железе лечение рекомендуется начинать сразу. Несвоевременная терапия приводит к ухудшению состояния больного, вплоть до летального исхода. Из-за дисфункции органа возникают нарушения всех видов обмена в организме (углеводного, жирового и белкового), а также эндокринные сбои. Увеличение поджелудочной впоследствии может вызвать:
- Панкреатит.
- Сахарный диабет.
- Панкреонекроз.
- Гнойные процессы, выбрасывание токсинов в кровь.
- Доброкачественные образования.
- Патологии гепатобилиарного аппарата.
- Ацетонемический синдром (особенно у детей).
Патогенез панкреатита
Пациенты должны помнить, что после завершения курса лечения, ограничения в еде все равно нужно соблюдать. Для многих людей диетический стол №5 – основа питания на всю оставшуюся жизнь. Поджелудочная железа является тем органом, который плохо поддается лечению, а хирургическое вмешательство и резекция довольно опасны и не всегда приводят к выздоровлению.
Избежать проблем с поджелудочной при отсутствии врожденных патологий может каждый. Для этого необходимо скорректировать свой образ жизни и уделять большое внимание правильному питанию. Соблюдение диеты, исключение алкоголя и острой пищи помогут предотвратить серьезные патологии и сохранить здоровье на долгие годы.
Почему необходимо обследовать детей?
Детские проблемы, связанные с увеличением этого органа, во многом схожи с теми, которыми страдают взрослые. Детей любого возраста необходимо тщательно обследовать, чтобы своевременно выявить такую патологию. Объясняется это тем, что железа может вырасти в несколько раз, но не всегда пропорционально.
Достаточно часто случается, что рост органа не всегда соответствует принятым нормативам, но по отношению к остальным органам он будет пропорциональным. В этом случае именно в детском возрасте впервые диагностируются врожденные пороки развития поджелудочной железы и ее увеличение.
Причины локального увеличения
В строении поджелудочной железы выделяют три условных части: головку (начало), тело (середина) и хвост (конец). В зависимости от локализации патологического процесса, врачи могут заподозрить разные заболевания.
Изображение поджелудочной железы
Увеличение отдельной части секреторного органа может свидетельствовать о наличии следующих состояний:
- Псевдокиста.
- Абсцесс.
- Доброкачественная опухоль.
- Злокачественное образование.
- Наличие камней.
- Дуоденит с воспалением кишечного сосочка.
На заметку! Локальное увеличение средней части органа встречается значительно реже, чем головки или хвоста.
Строение поджелудочной железы
Лечение
К терапии панкреатического органа, как и к диагностике его патологий, подходят комплексно. Лечебный процесс основывается на применении следующих методик:
- Приема медикаментозных препаратов;
- Диетотерапия;
- Оперативное вмешательство;
- Фитотерапия.
Поскольку пусковым механизмом патологических процессов выступает воспалительное поражение органа, то и терапия в первую очередь направлена на купирование воспалительного процесса.
Для этого назначаются такие медикаменты:
- Антибиотики из группы пенициллинов или цефалоспоринов, фторхинолонов и кишечных антисептиков вроде Амоксиклава, Нифуроксазида и пр. Длительность терапии длится порядка 2 недель и только по назначению доктора.
- Противовоспалительные препараты, купирующие болевые ощущения в железе и желудке, вроде Нимесулида, Ибупрофена, Кеторола и пр.
- Обезболивающие препараты вроде спазмолитиков, которые эффективно снимают спазмы и расслабляют мышцы. К таким препаратам относят Но-шпу, Спазмалгон, Дротаверин и пр.
- Заместительная терапия ферментными препаратами вроде Мезима, Креона или Панкреатина.
Если клиническая ситуация сильно запущена или причиной поджелудочной патологии выступает опухоль, то показана хирургическая терапия.
Причины заболевания
Причинами заболевания являются: разрушение тканевых структур, наследственные признаки, наличие сопутствующей болезни, не выявленной и не пролеченной сразу. Эти причины могут быть в комплексе или по отдельности.
Локальное увеличение является более опасным, в отличие от общего изменения органа.
Часто бывает, что при хроническом или остром панкреатите увеличивается не вся железа, а ее части — хвост, головка или тело. Увеличен хвост поджелудочной железы может быть вследствие таких состояний:
- наличие камня, который закрывает дополнительный проток железы;
- кистозная аденома;
- псевдокиста в данной области;
- нагноение в области головки поджелудочной;
- злокачественная опухоль;
- дуоденит двенадцатиперстной кишки;
- опухоль малого сосочка 12-перстной кишки;
- рубец малого сосочка кишки.
Проявления воспаления хвоста и головки поджелудочной железы
Признаки могут быть различного характера и отличаться в зависимости от вида, индивидуальности и степени заболевания.
Болевые симптомы по характеру могут быть режущие и тянущие. Боль сохраняется длительное время и никак не связана с приемом пищи, она усиливается по мере развития болезни. Часто такие боли наблюдаются в области сердца или груди. В практике были случаи летального исхода вследствие болевого шока, полученного в результате сильнейших болей.
К диспепсическим признакам относятся тошнота, отсутствие аппетита, рвота, нестабильный стул. Особенно характерны эти симптомы для начальной стадии увеличения хвоста и головки поджелудочной. Самым ярким подтверждением увеличения размера головки является изменение цвета кожи. Она становится бледного или желтоватого оттенка. Носогубная область и пальцы приобретают синеватый цвет. Это и является показателем интоксикации организма особыми ферментами. Возможно повышение температуры тела.
Лабораторным методом выявляют изменения в анализах мочи и крови.
Мартингейл и АнтиМартингейл
Грамотное управление капиталом и эффективная торговая стратегия – это Грааль, которой ищут все трейдеры. С помощью изменения размера сделки трейдер получает преимущества и регулирует риски. Однако, цена ошибки высока. Это и денежные потери и психологические переживания.
Основные способы работы с лотами это добавление убавление и ролловер.
Существуют и другие приемы. Сегодня нашу тему продолжает Мартингейл и АнтиМартингейл. Они не однозначны, но популярны как системы управления капиталом.
– Концепция Мартингейла была придумана для игры в казино. Как по вашему казино и биржа – это одно и то же?
Мой ответ – совершенно нет. Рулетка – это игра с известным отрицательным исходом. Казино все равно выиграет. Любые другие азартные игры также относятся к играм с отрицательным исходом.
Биржевая торговля нечто иное. Если ваш метод прибылен, то в среднесрочном периоде вы будете зарабатывать. У биржи и казино есть, что-то общее – это психология пользователей.
Попытка побыстрее отыграться или разбогатеть приводят к тому, что человек с огромной скоростью проигрывает деньги. Разумный внешне человек, может превратиться в законченного игрока и на бирже и в казино. На рынке правила игры ваши. В казино вы должны играть по правилам казино.
– Имеет ли Мартингейл возможность использоваться в биржевой торговле?
– Этот подход имеет право на существование. Для того чтобы использовать метод нужно изучить сделки, которые вы проводили по вашей системе. Если за прибыльной сделкой следует убыточная и так почти всегда, то такой метод может быть оправдан.
– А что можно сказать об АнтиМартингейле? Можно ли его применять в биржевой торговле?
– В мире есть торговые системы, для которых характерны последовательности из выигрышных или убыточных закрытых позиций. Для таких систем разумно увеличивать размер позиции после выигрыша, а после проигрыша уменьшать. Это называется АнтиМартингейл. И Мартингейл и АнтиМартингейл успешно применяются в торговле для снижения рисков до приемлемого уровня.
Нужно не забывать, что Мартингейл и АнтиМартингейл имеют недостатки. Во-первых. Мартингейл сильно повышает риски.
Во-вторых, АнтиМартингейл, конечно не несет опасность контр метода, однако, он тоже не безупречен. Потому что с уменьшением счета из-за потерь способность компенсировать убытки уменьшается. Если потери составили 20% счета, то для компенсации уже нужны 25% прибыли. А 50% убыток требует уже 100% прибыли, чтобы обеспечить восстановление счета.
Предыдущая Форекс для начинающихПростые формулы определения коррекции на Форекс и подходы к работе с ней Следующая Индикаторы ФорексПринципы, на которых построены индикаторы Ганна — Gann HiLo Activator
Симптомы
Увеличение поджелудочной чаще распознают при обследовании по поводу других проблем, не связанных с пищеварением. Проблема распознается по нескольким симптомам:
- Маслянистый кал указывает на то, что жиры не усваиваются. Стойкая диарея – один из признаков заболеваний.
- Беспричинное ускорение сердцебиения.
- Субфебрильная температура, которая держится длительное время, без инфекции.
- Постоянная тошнота указывает на проблему с усвоением питательных веществ.
Одним из основных проявлений является желтуха, возникающая время от времени. Невозможность набрать вес, а также резкая потеря веса, требуется УЗИ и обследование у эндокринолога.
Симптоматика патологии
Выраженные диффузные изменения на сонографии визуализируются равномерными светлыми, практически белыми, включениями на светло-сером фоне паренхимы. Это свидетельствует об их высокой плотности и эхогенности. Они сопровождаются симптомами недостаточности железы, которые заставляют пациента обратиться к врачу.
В зависимости от длительности процесса и объемов поражения паренхимы, развиваются диспепсические явления, снижение веса, анемия, нарушение общего состояния. При обширных изменениях в паренхиме в патологический процесс вовлекаются островки Лангерганса с развитием сахарного диабета первого типа. В таких случаях развивается картина диабета: сухость во рту, жажда, вовлечение в процесс нервной и сердечно-сосудистой системы, поражаются почки. При отсутствии диеты и адекватного лечения процесс прогрессирует и становится необратимым.
Симптоматика при диффузном поражении ПЖ зависит, прежде всего, от основного заболевания, которое вызвало трансформацию ее тканей. Чаще всего это является результатом развившегося панкреатита. Поджелудочный сок, содержащий ферменты, при остром воспалении застаивается в протоках, не имея выхода в тонкий кишечник из-за отека ПЖ. Ферменты под давлением попадают в ткани ПЖ, активируются не в просвете тонкой кишки, а в паренхиме и усиливают воспаление: происходит процесс аутолиза — самопереваривания тканей органа. Это проявляется выраженной клинической картиной:
- болью разной интенсивности и локализации,
- тошнотой,
- рвотой без чувства облегчения,
- поносом,
- вздутием живота.
Такие симптомы разной степени выраженности всегда сопровождают повреждение ткани ПЖ. При хроническом воспалении или других поражениях проявления бывают неяркими, но основные симптомы диспепсии присутствуют. В тяжелых случаях это подтверждается патологическими лабораторными анализами. В случаях с умеренными изменениями в паренхиме основные показатели могут быть в пределах нормы.
Если изменения обусловлены новообразованием или инфекционным процессом, помимо диспепсии, появляются признаки интоксикации. Тогда возможно повышение температуры тела, головные боли, головокружения, плохой сон.
Во всех случаях изменений при УЗИ необходима дополнительная диагностика
Это важно для тактики лечения, которое необходимо начинать как можно раньше
Методы диагностики заболевания
Определить увеличение ПЖ при объективном осмотре нельзя: из-за забрюшинного расположения железа не поддается пальпации. Скрининговым методом является ультразвуковое исследование (УЗИ). С его помощью определяются:
- размеры,
- четкость границ,
- эхогенность (плотность) тканей − повышенная или сниженная,
- наличие образований,
- расширение общего протока.
При необходимости, проводятся:
- рентгенологическое исследование,
- КТ (компьютерная томография) с введением контрастного вещества,
- эндоскопическая резонансная холангиопанкреатография,
- магнитно-резонансная холангиопанкреатография.
Дополнительно назначается ЭФГДС (эзофагофиброгастродуоденоскопия) для исследования состояния желудка и луковицы ДПК и pH-метрия для определения кислотности желудочного сока.
Лабораторные методы исследования включают анализы крови:
- общеклинический,
- на сахар,
- нагрузочные тесты с углеводным завтраком, инсулином,
- амилазу,
- инсулин во время спонтанного приступа инсулиномы,
- глюкагон,
- гастрин натощак.
Все исследования рекомендуется делать только по назначению специалиста. Их объем, необходимый для верификации диагноза, определяет врач. Он также анализирует, что могут означать результаты анализов, при необходимости, назначает препараты, которыми можно полечить выявленную патологию.
Первая помощь при выявлении признаков заболевания
Необходимо начать голодание минимум на 24 часа. Обязательно пить много минеральной воды с большим содержанием щелочей. Для ослабления болей приложить лед с левой стороны чуть выше пупка. Таблетки выписывает только врач. Но для снятия спазма и сильной боли можно выпить Папаверин или Но-шпу и незамедлительно вызвать врача на дом. Если боль острая — скорую помощь. Другие лекарства без назначения специалиста принимать не следует.
Важно знать, что боль появляется не просто так, она предупреждает о возможном некрозе тканей. Признаки рака тоже могут начинаться с сильных болей. Это может закончиться полным удалением органа.
Функция поджелудочной железы чрезвычайно важна. Если возникли боли в соответствующем месте, немедленно следует обратиться к врачу, так как сбой в работе этого органа может привести к необратимым изменениям в организме.