Отказ поджелудочной железы может случиться у пациента любого возраста и пола. Острый панкреатит в тяжелой форме или осложнения после него могут привести к летальному исходу в течение нескольких часов.
Если происходит поражение значительной части органа (тотальный или субтотальный панкреонекроз), несмотря на своевременно адекватную помощь, проведенную в полном объеме, лучшим прогнозом может стать выживание с последующей инвалидизацией пациента. Железа, по данным различных авторов, отказывает при крупноочаговом инфицировании поджелудочной более чем на 80% даже при лечении в специализированных клиниках. Некроз клеток происходит молниеносно: после неотложной операции не всегда удается добиться положительного результата, и шанс сохранения жизни сводится к нулю. При мелкоочаговом панкреонекрозе отдельной части ПЖ (головки, тела или хвоста) отмечается летальность от 11 до 40%.
Особенности функционирования поджелудочной железы
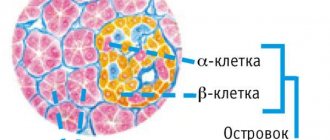
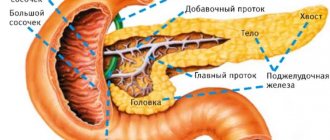
Поджелудочная железа (ПЖ) — орган, секретирующий одновременно пищеварительный сок, содержащий ферменты, и гормоны, контролирующие метаболические процессы в организме. Особенности ее функционирования связаны со строением паренхимы, которая состоит из долек с железистыми клетками, производящими энзимы, и островков Лангерганса, синтезирующими гормоны.
В целом ПЖ состоит из железистой ткани. Она очень нежная, легкоранимая, подвержена воздействию внешних и внутренних факторов. Оперировать железу или близлежащие органы чрезвычайно сложно: клетки разрушаются даже от прикосновения. Изменения, происходящие в паренхиме ПЖ, необратимы: погибшие панкреатоциты не восстанавливаются, функции органа теряются безвозвратно. Если большая часть нормальной ткани будет заменена жировой или соединительной, ПЖ перестанет действовать. Лечение, которое сводится в таких случаях к заместительной терапии, приводит к большим физическим и финансовым потерям.
В результате патологических процессов в ПЖ происходит гибель всех структурных компонентов ткани с развитием:
- сахарного диабета при недостаточном количестве бета-клеток, вырабатывающих инсулин,
- острого панкреатита со всеми его осложнениями.
Сбой в деятельности и возможная смерть органа может быть вызвана различными причинами, но патогенез во всех случаях примерно одинаков и является токсической энзимопатией вследствие активации агрессивных ферментов с последующим самоперевариванием ПЖ.
При гибели тканей pancreas и освобождении ферментов возникают кровоизлияния, некрозы в окружающих железу тканях.
При более тяжелых формах развивается прогрессирующий отек. Он приводит к сдавлению питающих орган сосудов, их тромбозу и образованию значительных очагов некроза. Развивается гиповолемия. Из поджелудочной железы и забрюшинной клетчатки в кровь происходит выброс:
- токсинов,
- биологически активных веществ (активированных ферментов, кининов, гистамина).
В результате их действия:
- расширяются сосуды,
- повышается проницаемость сосудистой стенки,
- уменьшается сократимость миокарда,
- возникает эндотоксикоз,
- развивается шок и полиорганная недостаточность, которая наиболее выражена при присоединении инфекции.
Отказала поджелудочная железа
Важнейший орган в составе желудочно-кишечного тракта – это поджелудочная железа. И если допустить, что в её функциях начнутся сбои, то это может привести к дестабилизации всего здоровья.
Если отказала поджелудочная железа, очень ярко проявляются её признаки:
- сильные боли в левом подреберье;
- боли опоясывающего характера;
- вздутие живота;
- волнообразная тошнота, не прекращающаяся, с усилением до неукротимой рвоты;
- стихание боли в согнутом положении.
Острые приступы трудно снимаются, слабо действуют спазмолитики, рвота становится неконтролируемой, желудок сводит спазмами.
Симптомы отказа поджелудочной железы
При динамическом наблюдении за течением состояния больного человека определяется повышение температуры до субфебрильных показателей.
Дополнительные симптомы, по которым можно определить отказ работы поджелудочной железы и не спутать их с проявлением других болезней:
- диарея;
- повышенный рвотный рефлекс;
- тахикардия;
- резкие приступы жара и потливости;
- пожелтение кожи и глазных белков.
Не леченый панкреатит принимает хроническую форму и обостряется периодически, особенно при нарушении диеты, после обильного застолья или увеселительной вечеринки с морем спиртного. Хроническая форма панкреатита отличается ощущением увеличения поджелудочной железы, тогда возникает чувство распирания в области рёбер, затрудняется дыхание.
При опоясывающем характере боли настолько сильные, что их легко можно спутать с проявлениями остеохондроза, холецистита, пиелонефрита, аппендицита. Отказ поджелудочной железы спутать не мудрено, потому что при всей силе боли достаточно разнообразны – тупая тянущая, острая режущая, сильными спазмами или до нескольких дней непрерывно длящаяся боль средней интенсивности.
Что делать, если отказала поджелудочная железа?
В любом случае первые действия при отказе поджелудочной железы – это приём спазмолитиков, болеутоляющих, противовоспалительных препаратов, переход на голодную диету, щелочное питьё. При лабораторном подтверждении отклонений в уровне сахара больному назначается инсулин, одновременно с лекарственными препаратами, содержащими ферменты.
Причины отказа ПЖ
Острый панкреатит — основное заболевание ПЖ, протекает тяжело и с осложнениями. Стремительное развитие болезни труднопредсказуемо: больной может умереть в течение нескольких часов или на протяжении первой недели после появления первых симптомов. Основные причины, приводящие к возникновению болезни и ее последствиям:
- злоупотребление алкоголем (25–30%) — вызывает острое поражение ПЖ у мужчин,
- желчнокаменная болезнь (40–70%) — приводит к гибели ПЖ у женщин.
Помимо них, к глубоким изменениям в тканях ПЖ приводят:
- травма в области локализации органа, в том числе оперативное вмешательство на самой железе или соседних органах,
- осложненная язвенная болезнь желудка или двенадцатиперстной кишки с пенетрацией в головку ПЖ,
- атеросклеротические поражения сосудов, приводящие к развитию ишемии — нарушению кровоснабжения железы и некротическим изменениям в ее тканях,
- вирсунголитиаз — камни в главном протоке, нарушающие его проходимость и выделение панкреатического сока,
- тяжелая пищевая аллергия,
- вирусные инфекции,
- гипопаратиреоз.
В группе риска находятся люди:
- злоупотребляющие жирной, жареной и острой пищей,
- с наследственной предрасположенностью,
- с ожирением (риск тяжелого панкреатита повышается в 3 раза, смертности — в 2).
Всего в литературе описано более 40 причин, инициирующих развитие острого воспалительного процесса в ПЖ. Наибольшее количество случаев фиксируется в зимний период, летом их число (особенно деструктивных форм) сокращается в связи с изменением характера питания. В летнее время употребление овощей, фруктов, зелени увеличивается, а жиров и мяса — снижается.
Отчего воспаляется поджелудочная железа
Прежде всего она мстит нам за наши же ошибки. Первое место в рейтинге «провокаторов» делят алкоголь и желчнокаменная болезнь: это более 70% случаев. Кстати, острый панкреатит может внезапно начаться у непьющего человека, если он «перебрал». А вообще, говорят специалисты, причин развития болезни более ста. Самые распространенные:
● заболевания двенадцатиперстной кишки (дуоденит, язвенная болезнь);
● прием некоторых лекарств (мочегонные, сульфаниламиды и т. д.);
● инфекции (вирусные гепатиты В, С);
● нарушение обмена веществ;
Симптомы и признаки отказа поджелудочной железы
К основным симптомам сбоя поджелудочной железы относятся:
- боль,
- тошнота,
- многократная рвота, не приносящая облегчения,
- диарея,
- слабость,
- вздутие живота.
Место возникновения боли в животе различно, но в 95% она локализуется в эпигастрии, может быть опоясывающего характера. В 50% болевой симптом имеет высокую интенсивность, сопровождается коллапсом. Вздутие живота в начале заболевания связано с парезом (параличом) поперечной ободочной кишки.
При объективном осмотре и у взрослого человека, и у ребенка общее состояние после сбоев функций ПЖ тяжелое. Обнаруживаются:
- мраморность кожных покровов,
- цианоз,
- одышка,
- тахикардия,
- падение АД вплоть до коллапса.
При пальпации живота выявляется резкая болезненность в подреберьях и эпигастрии, иногда напряжение мышц. При развившемся панкреонекрозе прощупывается инфильтрат в эпигастральной области. Срыв, сопровождающийся обширным некротическим процессом в ПЖ, характеризуется симптомами полиорганного расстройства и оказывает влияние на нарушение:
- дыхательной,
- сердечно-сосудистой,
- печеночно-почечной функции.
К нарушению работы ПЖ приводят и частые обострения хронического панкреатита. При каждом рецидиве симптомы нарастают, человек начинает худеть, поносы характерного вида (серого цвета с жирным блеском и непереваренным остатками пищи) становятся постоянными, боли учащаются и усиливаются, исчезает аппетит, железа начинает постепенно умирать и вскоре перестает работать. Если своевременно не будут проведены экстренные медицинские мероприятия, это может грозить гибелью пациента.
Клиническая картина острого и хронического панкреатита
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Ведущий признак острого воспаления железы – «сверлящие» болевые ощущения. Вначале они локализуются в подложечной области и в обеих подреберьях. Затем дискомфорт может ощущаться в спине и животе.
К распространенным симптомам острого панкреатита относят частую рвоту, приводящую к обезвоживанию организма, отрыжку, метеоризм, диарею, внезапное похудение, сухость во рту. Когда состояние пациента ухудшается – появляется температура (до 40 градусов), развивается гипотония и учащается сердцебиение.
Нередко течение заболевания сопровождается побледнением покровов. А если лицо становится синим, то это указывает на тяжелую форму болезни, при которой происходит сильное отравление с расстройством периферического кровообращения.
У трети пациентов с острым панкреатитом появляется такой симптом, как желтуха. Иногда на ягодицах, лице и животе образовываются пятна, похожие на петехии или области кровоизлияния. Также крупные круглые высыпания могут возникать на спине, животе и груди.
Хроническая форма воспаления поджелудочной характеризуется замещением здоровых клеток органа на соединительную ткань. Течение болезни делят на 2 периода – острый и ремиссия. Поэтому в зависимости от фазы болезни интенсивность симптоматики меняется.
Симптомы, указывающие на отказ железы при раке, кистах, диабете, камнях и панкреонекрозе
При кистах, локализующихся в поджелудочной, в органе формируется капсула, где скапливается жидкость. Образование может появиться в любой части железы. Его признаки зачастую возникают, когда опухоль становится большой и смещает рядом расположенные органы.
При кисте у больного могут появляться болезненные ощущения в верху живота. Не редко человек резко худеет и страдает от расстройства пищеварения.
Крупное образование прощупывается во время пальпации. Опухоль сдавливает, находящиеся рядом органы, что затрудняет отток желчи. Поэтому у больного может меняться цвет кала и мочи.
При наличии кисты в поджелудочной человек постоянно чувствует себя слабым. Если происходит присоединение инфекции, то появляются такие признаки, как боль в мышцах, увеличение температуры, мигрени и озноб.
Симптомы отказа поджелудочной железы при образовании камней в органе:
- приступообразная боль, возникающая в верху живота и отдающая в спину;
- при перемещении камней в желчный проток появляются проявления механической желтухи;
- иногда присутствует расстройство пищеварения.
При панкреонекрозе, когда отмирают ткани органа, возникают внезапные сильные болезненные ощущения в надчеревье либо за грудиной, часто иррадирующие в ключицу, поясницу или спину. Боль может быть настолько сильной, что человек теряет сознание.
К другим признакам панкреонекроза относят сухость во рту, тахикардию, одышку, запоры, приступы рвоты и тошноты, метеоризм. Больной страдает от хронической усталости. Характерный признак патологии – появление на брюшине пятен цианоза и гиперемия кожи лица.
Рак поджелудочной железы – это редкое явление, но достаточно опасное, поэтому прогноз выздоровления чаще неблагоприятный. Опухоль быстро разрастается, затрагивая верхние вены, артерии и сосуды близлежащих органов.
Так как рак поражает нервные сплетения, то пациент испытывает сильные болевые ощущения. При наличии опухоли отмечается быстрое снижения веса, постоянная жажда и рвота, вызванная давлением образования на органы ЖКТ.
Также больные жалуются на сухость во рту, чувство тяжести в области правого подреберья и расстройство стула (жидкий кал с неприятным запахом). У некоторых пациентов слизистые и кожа желтеют, что обусловлено сбоями в оттоке желчи.
Если при опухоли поджелудочной железы продуцируется повышенное количество глюкагона, пациента будет беспокоить дерматит, а в его крови повысятся показатели глюкозы. Рак паренхиматозного органа опасен тем, что он дает ранние метастазы в ткани легких, печени, лимфоузлы и прочее. Поэтому важно своевременно диагностировать болезнь и провести эффективное лечение, позволяющее сохранить жизнь пациенту.
Определить наличие сахарного диабета можно по ряду характерных симптомов:
- частое мочеиспускание;
- внезапное похудение без изменения рациона;
- неутолимый голод;
- онемение конечностей;
- боль в животе;
- снижение зрения;
- тошнота и рвота;
- сухость и зуд кожи;
- жажда;
- медленное заживление ран.