Острый панкреатит
Воспалительное поражение поджелудочной железы, принимающее острую форму, называется острым панкреатитом.
Причины
Около 70% случаев острого панкреатита связано с увлечением спиртными напитками и алкогольным отравлением.
Другие причины, вызывающие развитие болезни:
- Неправильное питание (жирная пища, переедание);
- Желчнокаменная болезнь;
- Наследственность;
- Повреждение поджелудочной железы (операция, несчастный случай);
- Прием медикаментов в токсических дозах;
- Эндокринные заболевания;
- Инфекции (вирус гепатита, микоплазмоз).
Симптомы
Основной симптом, указывающий на острый панкреатит – «сверлящая» боль. Она начинается в подложечной зоне, подреберьях (правом и левом), способна принимать опоясывающий характер, захватывать спину, нижние и боковые участки живота.
Есть и другие проявления:
- Частая рвота, вызывающая обезвоживание организма;
- Сухость во рту, отрыжка;
- Повышение температуры тела (может достигать 40 °C);
- Учащенное сердцебиение;
- Падение артериального давления;
- Вздутие и болезненность живота;
- Резкая потеря веса;
- Диарея.
Методы диагностики
Обнаружение острого панкреатита – сложная задача, особенно если болезнь пребывает в начальной стадии.
Диагностический комплекс состоит из следующих исследований и анализов:
- Общий анализ крови. Позволяет найти признаки воспалительного процесса (к примеру, рост числа лейкоцитов);
- Биохимический анализ крови. Устанавливает чрезмерную концентрацию фермента амилазы (указывает на развитие болезни);
- УЗИ брюшной полости. Обнаруживает изменения поджелудочной железы и близлежащих органов. Если причиной заболевания стали камни в желчном пузыре, ультразвук помогает определить их местоположение;
- Анализ мочи. Выявляет амилазу в моче, подтверждая наличие панкреатита у больного;
- ЭГДС. Оценивает степень вовлеченности желудка в воспалительный процесс.
Узнайте больше: Панкреатит — причины, симптомы, диета, а также современные и народные способы лечения
Устранение слабости
Вернуть нормальное самочувствие можно только через грамотное лечение. Острый панкреатический приступ купируют исключительно в стационаре. В оперативном лечении используют капельницы и внутривенное введение медикаментов. Врачи в больнице преследуют сразу несколько целей:
- остановить некротически-эрозийный процесс;
- снять болевой синдром и воспаление;
- очистить организм от панкреатических и желчных токсинов.
Выписывая больного из больницы, лечащий врач порекомендует медикаментозный курс для амбулаторного лечения. Терапия дома включает в себя строгую диету и прием препаратов и витаминных комплексов, предназначенных для нормализации ферментации и снижения таких симптомов, как слабость или тошнота после еды.
Периодически нужно наведываться к своему лечащему врачу, чтобы скорректировать медикаментозное лечение и пройти контрольное обследование.
Для восстановления поджелудочной железы и поднятия тонуса организма рекомендуется пройти оздоровительный курс в лечебном санатории, специализирующемся на заболеваниях желудочно-кишечного тракта.
Хронический панкреатит
Развитие хронического панкреатита происходит в результате затяжного воспалительного процесса, протекающего в поджелудочной железе. Наиболее подвержены заболеванию мужчины старше 40, однако в последние годы наблюдается рост случаев хронического панкреатита у женщин и у лиц более молодого возраста.
Причины
Самые распространенные причины – наличие у больного желчнокаменной болезни и избыточное употребление спиртных напитков.
Симптомы
Боль при хроническом панкреатите обладает режущим характером, пациент ощущает постоянное сдавливание в пораженной зоне. Интенсивность боли нарастает, если больной не придерживается диеты, употребляет в пищу жирные продукты и газированные напитки, пьет алкоголь.
Другие симптомы хронического панкреатита – отрыжка, рвота, вздутие живота, нарушения стула (густые, обильные испражнения), отсутствие аппетита. Также характерна потеря веса, несмотря на сохранение привычного режима питания.
Методы диагностики
В рамках диагностики хронического панкреатита больному могут назначаться следующие исследования и анализы:
- Анализ крови. При обострении хронического панкреатита наблюдается повышенная концентрация в крови лейкоцитов, увеличивается скорость оседания эритроцитов, растет показатель амилазы (выявляется и в моче);
- УЗИ. Оценивается увеличение железы (полное или частичное), соответствие размеров головки, хвоста и тела норме, ровность контуров;
- КТ. Томография устанавливает очаги болезни и присутствие в протоках камней.
По каким причинам развивается панкреатит у мужчин
Панкреатит может развиваться в хронической или острой форме. Провоцирующие факторы при данных типах патологии схожи, но в первом случае воспалительный процесс является первичным заболеванием, а во втором — развивается на фоне различных болезней пищеварительной системы и смежных органов. Острый панкреатит можно вылечить и исключить риск повторных приступов. При хронической форме обострение патологии будет происходить одновременно с прогрессированием других воспалительных процессов.
Статистика панкреатита по причинам появления
| Причина | % |
| Злоупотребление алкоголем | 40% |
| Желчнокаменная болезнь | 30% |
| Избыточный вес и склонность к перееданию | 20% |
| Инфекционные процессы, заболевания вирусной природы, бесконтрольный прием медикаментов и травмы органов пищеварения | 5% |
| Наследственная предрасположенность, врожденные аномалии и другие факторы | 5% |
Острая форма
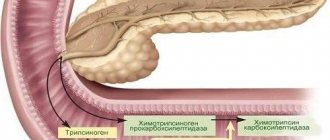
Самой распространенной причиной острой формы панкреатита является желчнокаменная болезнь. Воспалительный процесс провоцируется закупоркой желчного протока. Желчь и желудочный сок попадают в ткани поджелудочной железы. Такой фактор приводит к нарушению функционального состояния органа. Железа начинает переваривать собственные ткани. В результате такого процесса развивается воспаление.
Другие причины острой формы заболевания:
- нарушение режима питания и употребление большого количества вредной пищи (к нарушению работы поджелудочной железы приводит усиление ее желчегонного и сокогонного эффекта);
- прогрессирование инфекционных процессов в системе пищеварения (причиной воспаления становятся патогенные бактерии и вирусы);
- травмирование живота и органов пищеварения;
- осложнения язвенной болезни;
- бесконтрольный прием некоторых лекарственных медикаментов;
- злоупотребление алкоголем (одна из самых частых причин);
- последствия эндокринных отклонений в организме;
- прогрессирование гастрита;
- некоторые последствия патологий нервной системы;
- дискинезия двенадцатиперстной кишки.
Хронический вид
Панкреатит хронического типа представляет собой сочетание осложнений патологии острого типа и сопутствующих болезней, провоцирующих нарушение функционального состояния поджелудочной железы. Главной причиной заболевания являются воспалительно-дистрофические процессы в организме.
Периодические приступы обострения могут сопровождаться длительными ремиссиями, но только при соблюдении правил профилактики и адекватном лечении.
Другие причины хронической формы заболевания:
наследственный фактор и аутоиммунные отклонения;- прогрессирующая стадия муковисцидоза;
- гиперлипидемия (аномалия, при которой уровень липидов в крови в значительной степени превышает норму);
- осложнения печеночных патологий (гепатит, цирроз);
- последствия гипокальциемии (критичная нехватка кальция в организме);
- бесконтрольный прием препаратов с желчегонным действием.
Панкреонекроз
Приблизительно у 20% больных острым панкреатитом наблюдается тяжелое течение заболевания, на фоне которого происходят изменения паренхимы поджелудочной железы, имеющие дегенеративно-деструктивный характер. Панкреонекроз чаще встречается в молодом возрасте, наиболее подвержены ему женщины.
Причины
Панкреонекроз может развиваться в связи со следующими причинами:
- Холелитиаз, холецистит;
- Неправильное питание (обилие углеводов и жиров, переедание);
- Осложнения после хирургического вмешательства;
- Злоупотребление алкоголем, разрушающим ткань поджелудочной железы;
- Ряд инфекционных заболеваний (мононуклеоз, паротит).
Приблизительно у 10% пациентов установить причину панкреонекроза не удается.
Симптомы
Для заболевания характерно стремительное развитие и быстрое нарастание симптомов:
- Резкая боль, концентрирующаяся в верхней зоне живота и обладающая опоясывающим характером. Болезненность при пальпации пораженного участка;
- Многократная рвота, приступы тошноты, постоянная сухость во рту;
- Образование на брюшной стенке пятен цианоза, гиперемированные кожные покровы лица;
- Приступы тахикардии, сохранение одышки даже в состоянии покоя;
- Больной ощущает постоянное беспокойство и напряжение, страдает хронической слабостью.
Методы диагностики
Для диагностики панкреонекроза используются такие же исследования и анализы, как и при панкреатите.
Слабость при панкреатите
Дифференцировать слабость, возникающую именно при панкреатите, довольно трудно. Ощущения схожи с другими синдромами, например, с хронической усталостью. Но есть дополнительные признаки, которые обычно сопровождают воспаление поджелудочной железы.
Панкреатические патологии ведут к систематической интоксикации организма. Поэтому состояние больного имеет основной симптом отравления – тошноту. Этот признак не проходит после промывания желудка. Возникшая рвота или диарея в период обострения также не приносят облегчения. Происходит это потому, что отравление панкреатическими соками происходит на более глубоком уровне.
Хронический панкреатит проявляется в сниженном тонусе и слабости. Особенно заметными они становятся после еды, когда человеку хочется поскорее прилечь на кровать, так как перед глазами начинает темнеть.
Прием пищи вызывает тяжесть в эпигастральной области, вздутие в верхней части живота, а также чувство, что еда была жирной и обильной, даже после небольшой, вполне диетической порции.
Слабость при воспалении поджелудочной железе часто сопровождается и ощущением горечи во рту, головокружением по утрам и отсутствием аппетита.
Признаком интоксикации панкреатическими соками могут служить синюшные образования вокруг пупка, свидетельствующие о накоплении ферментов в подкожном жире, и периодические ноющие боли в области подреберья.
Рак поджелудочной железы
Редкое заболевание, характеризующееся образованием в тканях поджелудочной железы злокачественных клеток – рак.
Причины
Факторы, способствующие возникновению рака поджелудочной железы, могут быть следующими:
- Сигареты. Угроза развития заболевания для курящих людей выше примерно в два раза. Фактор характеризуется обратимостью, своевременный отказ от сигарет уменьшает опасность появления рака;
- Возраст. В группе риска находятся люди, перешагнувшие порог 60 лет;
- Пол. Предрасположенность к раку поджелудочной железы у мужчин выше, чем у женщин. Некоторые врачи объясняют это меньшим процентом курящих среди женщин, однако гипотеза не получила доказательств;
- Ожирение. Лишний вес благоприятствует развитию злокачественного образования поджелудочной железы;
- Хронические заболевания. Среди них наибольшую угрозу представляют панкреатит и сахарный диабет;
- Нездоровое питание. Угроза рака повышается, если в рационе человека присутствует избыточное количество животных жиров и простых углеводов;
- Генетический фактор. Наличие в родословной случаев рака поджелудочной железы должно быть причиной более внимательного отношению к своему здоровью.
Симптомы
Среди основных проявлений, с помощью которых даёт о себе знать рак поджелудочной железы, встречаются следующие:
- Болевые ощущения, концентрирующиеся в верхней зоне живота и отдающие в спину. Боль имеет острый, опоясывающий характер;
- Снижение массы тела. Вес уменьшается, несмотря на сохранение пищевых привычек;
- Сухость во рту, сильная жажда;
- Рвота, обусловленная сдавливающим действием опухолевого образования;
- Желтуха. Возможно пожелтение кожного покрова и слизистых оболочек. Симптом связан с нарушением оттока желчи, иногда желтуха сопровождается кожным зудом;
- Ощущение тяжести в зоне правого подреберья. Симптом связан со сдавливанием селезеночной вены;
- Нарушения стула. Нехватка ферментов и плохая всасываемость жиров приводят к жидкому жирному стулу, характеризующемуся резким запахом.
Узнайте больше: Рак поджелудочной железы — причины, симптомы и методы лечения
Методы диагностики
После физического осмотра пациента врач может назначить следующие анализы и обследования:
- УЗИ. Ультразвуковое исследование брюшной полости показано при возникновении желтухи и болей в верхней зоне живота. УЗИ позволяет обнаружить опухолевое образование;
- КТ. Компьютерная томография выявляет даже опухоли микроскопических размеров, остающиеся незамеченными при проведении ультразвукового обследования;
- Биопсия. Участок опухоли берется для анализа, результаты которого подтверждают доброкачественный или злокачественный характер новообразования;
- Анализ крови. Проведение исследования необходимо для оценки уровня концентрации в организме антигена CA19-9;
- Для точного определения стадии, на которой находится рак поджелудочной железы, назначаются дополнительные исследования – рентгенография грудной клетки, УЗИ печени и другие.
Основные причины ухудшения самочувствия
Состояние, когда часто кружится голова или появляется сильная слабость в теле, может возникнуть по самым разным причинам. Например, этим синдромом часто страдают женщины с низким артериальным давлением. Но бывает и так, что гипотония становится следствием хронического вялотекущего воспаления поджелудочной железы.
Головокружения на фоне постоянной слабости, сонливости и вялости – совокупность симптомов, характерных для серьезных заболеваний:
- патологий сердечно сосудистой системы;
- почечной недостаточности;
- гепатита;
- железодефицитной анемии;
- вегетососудистой дистонии;
- онкологических изменений;
- дисфункций щитовидной железы;
- муковисцидоза (редкая патология поджелудочной железы у детей);
- дефиците белка (частый спутник приверженности длительной вегетарианской диеты);
- инфекционных и вирусных воспалений.
Для исключения таких серьезных причин нужно пройти обследование на основании осмотра и консультации терапевта. Врач даст направление на необходимые анализы и порекомендует посещение узких специалистов.
Заметно ухудшается самочувствие, если человек ведет неправильный образ жизни:
- кушает острую и жирную еду, питается на ходу или всухомятку;
- принимает алкоголь;
- курит;
- бесконтрольно использует сильные медикаменты;
- мало пьет чистую воду (помимо чаев, соков, напитков);
- не гуляет на свежем воздухе;
- ведет малоподвижный сидячий образ жизни;
- не высыпается.
Значительной общей слабостью может обернуться стрессовое состояние, тревожность, переутомление (умственное, физическое, эмоциональное). Головокружениями страдают женщины и подростки в периоды гормональных всплесков.
Также подобное состояние характерно для людей, фанатично придерживающихся диеты не в лечебных целях, а чтобы быстро похудеть. Недостаток важных элементов и витаминов в рационе приводит к истощению организма и запускает патологические процессы во внутренних органах.
Киста поджелудочной железы
Пузырек с жидкостью, локализующийся в паренхиме поджелудочной железы или близлежащих тканях, называется кистой.
Причины
Киста поджелудочной железы может быть приобретенной или врожденной. Врожденные образования связаны с патологиями развития тканей.
Приобретенные кисты появляются ввиду следующих причин:
- Повреждение поджелудочной железы (хирургическое вмешательство, несчастный случай);
- Хронический или острый панкреатит;
- Доброкачественная опухоль;
- Злокачественная опухоль;
- Паразитарная инфекция;
- Избыточная концентрация холестерина в крови.
Факторы, благоприятствующие образованию кист – переедание, большое количество жирной пищи, чрезмерное употребление алкоголя, хронические стрессы.
Симптомы
Симптомы кисты поджелудочной железы непосредственно связаны с локализацией и размерами полости. Признаки болезни могут отсутствовать, если размер образования не превышает 2 см.
Капсулы большего размера заявляют о себе следующими проявлениями:
- Болезненные ощущения, возникающие в зоне левого или правого подреберья. Боль способна распространяться в область пупка и иррадиировать под лопатку. В ряде случаев боль принимает опоясывающий характер. Интенсивность определяется началом осложнений;
- Уплотнение, образовывающееся в зоне брюшной полости, которое легко обнаруживается при пальпации. Припухлость постепенно увеличивается в размерах;
- Желтуха, становящаяся результатом сдавливания близлежащих органов и ухудшения оттока желчи;
- Расстройство пищеварения, возникновение тошноты и рвоты, чередование запоров и поносов;
- Изменение цвета мочи и каловых масс;
- Быстрая потеря веса, связанная с нарушением функционирования кишечника;
- Постоянное ощущение слабости и недомогания.
Если к кисте присоединяется инфекция, среди симптомов отмечаются повышение температуры тела, озноб, головные и мышечные боли.
Методы диагностики
Диагностика кисты поджелудочной железы начинается с пальпации, в результате которой обнаруживается выпуклость, находящаяся в верхней зоне живота.
Также используются следующие диагностические инструменты:
- УЗИ. Исследование выявляет наличие новообразования с пониженной эхогенностью, характеризующееся ровностью контуров и округлостью форм;
- Эндоскопический ультразвук. Диагностирует кисту и устанавливает её характер, от которого зависит лечение;
- Рентгенограмма с применением контрастных веществ. Определяет смещение желудка, произошедшее под воздействием кисты;
- КТ. Дифференцирует ложную и истинную кисты.
Сахарный диабет
Развитие сахарного диабета у пациента обусловлено нарушением производства инсулина поджелудочной железой и скоплением в крови сахара.
Причины
Генетическая предрасположенность считается основным фактором, обуславливающим развитие диабета у человека.
Также возможны следующие причины:
- Ожирение. Лица, имеющие генетическую предрасположенность к диабету, в первую очередь должны держать под контролем вес;
- Болезни и повреждения поджелудочной железы;
- Эмоциональное перенапряжение, состояние хронического стресса;
- Вирусные инфекции (грипп, краснуха);
- Возраст. Наиболее подвержены заболеванию лица пожилого возраста.
Симптомы
Сахарный диабет может информировать о себе следующими проявлениями:
- Учащенное мочеиспускание;
- Постоянное ощущение голода;
- Резкое похудение (если его нельзя объяснить ограничениями в пище);
- Повышенная сухость кожных покровов, кожный зуд;
- Онемение в области ног и рук;
- Рвота, тошнота;
- Болевые ощущения в зоне живота;
- Ухудшение зрения;
- Подверженность инфекциям, плохое заживание ран.
Диагностика
Для диагностики сахарного диабета врач проводит тест на сахар, исследование крови на показатель глюкозы, анализ мочи. При необходимости подключаются другие методы диагностики.
Болезни поджелудочной железы представляют угрозу для жизни и здоровья пациента, чреваты опасными осложнениями. При обнаружении любых из вышеперечисленных симптомов обязательно следует посетить врача.
Автор статьи:
Горшенина Елена Ивановна | Гастроэнтеролог
Образование: Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности «Гастроэнтерология» — учебно-научный медицинский ]Наши авторы[/anchor]