Что делать, если болит поджелудочная при беременности? Любые проблемы со здоровьем могут омрачить один из самых счастливых периодов в жизни женщины. Нарушения и патологии в работе внутренних органов отражаются не только на настроении и самочувствии будущей мамочки, но, зачастую, и на состоянии малыша. Когда поджелудочная железа дает сбой, нужно мгновенно обратиться к специалисту во избежание появления угрозы для жизни плода. Однако вы должны понимать, что панкреатит или другие заболевания пищеварительной системы имеют целый ряд возможных причин произошедшего. Мы расскажем, каковы симптомы воспаления поджелудочной железы. Какие факторы к нему приводят. Как предотвратить проблемы с пищеварением во время беременности и не допустить острого панкреатита тем, кто хронически болен данным недугом. Что из себя представляет лечение и т.д.
Воспаление поджелудочной железы при беременности
Лечение панкреатита при беременности
Разрабатывая акушерскую тактику, учитывают особенности течения болезни у конкретной больной. Женщинам со стойкой ремиссией, сохраненной секрецией при отсутствии осложнений (панкреатогенного диабета и др.) рекомендовано динамическое наблюдение, периодические осмотры гастроэнтеролога, коррекция диеты с ограничением количества острого, жирного, жареного, полным отказом от алкоголя. При назначении лекарственных препаратов для терапии сопутствующих расстройств необходимо учитывать их возможный панкреотоксический эффект. Острый панкреатит, развившийся до 12 недели беременности, является показанием для ее прерывания, а при гестационном сроке от 36 недель и далее — для досрочного родоразрешения.
Пациентку с активным панкреатитом госпитализируют в хирургический стационар. Основными терапевтическими задачами являются купирование боли, воспаления, восстановление секреторной функций органа, снятие интоксикации, предотвращение возможных осложнений. Важным этапом лечения становится обеспечение функционального покоя поврежденной железы: для подавления секреции панкреатического сока в течение 3-7 дней (с учетом остроты воспаления) соблюдают режим голода и жажды с парентеральной нутритивной поддержкой, содержимое желудка каждые 4-6 часов отсасывают через назогастральный зонд, обеспечивают локальную гипотермию эпигастральной области. Схема медикаментозной терапии включает:
- Блокаторы желудочной секреции
. Препараты закрепляют эффект созданного функционального покоя поджелудочной железы. Уменьшение объема выделяемого желудочного сока сопровождается снижением активности панкреатической секреции, что дает возможность локализовать повреждения и предотвратить дальнейший аутолиз органа. - Противоферментные средства
. Антипротеолитические препараты позволяют инактивировать панкреатические ферменты, которые разрушают ткани железы. Более эффективны при активном процессе. При хронических вариантах заболевания предпочтительны лекарства с метаболическим действием, избирательно угнетающие трипсин. - Анальгетики
. Для устранения болевого синдрома назначают нестероидные противовоспалительные препараты, спазмолитики. В более сложных случаях используют глюкокортикостероиды. При интенсивной боли и появлении признаков панкреатогенного шока возможно проведение эпидуральной анестезии с мепивакаином и бупренорфином. - Дезинтоксикационные препараты
. Поскольку активный панкреатит сопровождается массивной деструкцией тканей, у беременных может развиться выраженный интоксикационный синдром. Для выведения токсичных метаболитов применяют инфузионную терапию с капельным введением кристаллоидных и коллоидных растворов.
Для профилактики инфицирования очагов некроза возможно превентивное назначение антибиотиков, не имеющих противопоказаний к применению при беременности. В тяжелых случаях панкреатита по показаниям восполняют объем циркулирующей крови, под контролем диуреза корректируют расстройства водно-электролитного обмена, используют антиагреганты. После купирования активного процесса при наличии функциональной недостаточности органа проводят заместительную терапию полиферментными препаратами.
Для предупреждения инфекционных осложнений пациентке рекомендованы естественные роды с адекватным обезболиванием (обычно эпидуральной анестезией). Из-за значительного риска инфицирования кесарево сечение выполняется в исключительных случаях по акушерским показаниям. При неэффективности консервативной терапии, нарастании деструкции железы, распространении воспалительного процесса на забрюшинную клетчатку и брюшину показано проведение санирующих и дренирующих вмешательств, панкреатодуоденальной резекции. Обычно в 3-м триместре перед абдоминальной операцией беременность завершают хирургическим родоразрешением, позволяющим сохранить жизнь ребенка.
Формы панкреатита у беременных
Отдельное внимание следует уделить форме панкреатита. Если болезнь протекает остро, риски, связанные с панкреатитом значительно выше
Как правило, острое воспаление поджелудочной железы несовместимо с первыми неделями беременности. Что касается хронического панкреатита, то прогноз более благоприятный, поскольку существенного негативного влияния на малыша панкреатит не оказывает.
Острый панкреатит при беременности
Острое воспаление поджелудочной железы — редкое явление в гестационном периоде. Но при этом данное состояние крайне опасное и может значительно осложнить течение беременности.
Острая форма болезни заключается в нарушении проходимости протока органа с последующим разрывом стенок протока и стремительном разрушении клеток органа. На фоне таких процессов наблюдается полное нарушение пищеварения и дисфункция большинства систем организма.
Лидирующая причина такого состояния беременной женщины — патологии желчного пузыря. Ситуацию усугубляет резкое ухудшение самочувствия женщины и плода (в результате панкреатита ухудшается обеспечение плода полезными веществами).
Острый приступ панкреатита при беременности отличается стремительным развитием, поэтому трудностей с диагностикой не возникает. У женщины внезапно развивается сильный болевой синдром, локализирующийся в левом подреберье. Боль может растекаться по всему животу и спине. Кроме того, у женщины повышается температура тела и возникают диспепсические явления — рвота, понос, тошнота.
Тем не менее, неспецифичность симптомов может вводить в заблуждение, поэтому нередки случаи проведения лечения кишечной инфекции и других расстройств пищеварения вместо панкреатита. По этой причине тошнота и боли в животе должны побуждать женщину к обращению за медицинской помощью. Врачи на основании биохимических анализов смогут точно поставить диагноз и предотвратить осложнения.
Важно! Лечение острого панкреатита на ранних сроках беременности проводят только в хирургическом стационаре. Длительность лечения зависит от степени панкреатита и может составлять от 7 дней до трех недель
Хронический панкреатит и беременность
Нередки случаи, когда острый панкреатит не был полноценно вылечен и перешел в хроническую форму. Порой больные даже не догадываются об этом.
Если у женщины на момент беременности протекает хронический панкреатит в скрытой форме, его обострение может вызвать множество факторов. Как правило, обострение панкреатита при беременности проявляется в первом триместре, но симптомы патологии часто воспринимают как признаки беременности. Это утренняя тошнота, отвращение к еде, дискомфорт в животе. Часто симптомы могут вовсе отсутствовать.
Тем временем панкреатит вызывает проблемы с усвоением витаминов, белков и жиров. У женщины вначале нарушается стул, снижается вес, учащаются приступы рвоты. Далее развивается дисбактериоз, гиповитаминоз, пищевая аллергия. Могут быть тупые боли опоясывающей локализации.
Особенно тяжело протекает беременность при панкреатите и холецистите (воспаление желчного пузыря). Если состояние обременено еще и наличием камней в желчном, состояние женщины постоянно ухудшается. В случае закупорки желчного протока может потребоваться экстренная операция. Без лечения и коррекции диеты женщина ослабевает, у нее снижается гемоглобин, появляются сонливость и апатия. Негативно сказывается панкреатит и на малыше: в условиях дефицита полезных веществ малыш начинает отставать в развитии и росте.
Сопутствующие симптомы
У беременных женщин при воспалительных процессах органа могут возникнуть следующие дополнительные симптомы, которые характерны и при панкреатите:
- метеоризм;
- боль в животе;
- нарушение работы пищеварительной системы, изменения стула;
- тошнота (не являющаяся следствием проявления токсикоза);
- рвота;
- ухудшение аппетита.
Диагностировать болезнь можно при помощи наружного УЗИ-обследования, сбора анализов крови и мочи. В редких случаях для постановки диагноза может потребоваться только опрос пациентки, прощупывание живота (на ранних сроках) и изучение истории болезни. Если болевые ощущения явились признаком обострения хронической патологии, тщательный медицинский осмотр, может и вовсе не понадобиться.
Лечить воспаление в поджелудочной железе у беременных женщин необходимо с применением минимума медикаментов. Поэтому основным методом является коррекция питания.
Лечебная диета исключает употребление:
- пряностей и специй (особенно острых);
- жирных и тяжелых для пищеварения продуктов;
- слишком соленой пищи;
- копчености.
Также рекомендуется снизить количество продуктов, способных вызвать метеоризм и оказать чрезмерную нагрузку на желудок и железу. Основу рациона могут составить кисломолочная продукция, нежирные мясные и рыбные блюда, фрукты и овощи в свежем, запеченном и отварном виде.
Для того, чтобы улучшить пищеварение и снизить нагрузку на ЖКТ, полезно в умеренных количествах принимать Мезим, Фестал и Панкреатин перед едой. Возможность приема других медикаментов может рассматриваться только лечащим врачом.
Что делать при воспалении поджелудочной железы будущей маме
Появление острых симптомов заболевания требует немедленного осмотра специалиста. Если будущая мама раньше не страдала панкреатитом, а проявления имеют резкий характер, в редких случаях может потребоваться инвазивное вмешательство. В качестве лекарственной терапии используют внутривенные вливания, которые снижают концентрацию ферментов и снимают воспалительные процессы.
Справка! Хроническое течение панкреатита негативно сказывается на выведении желчи, поэтому доктор назначает прием препаратов для нейтрализации желчного застоя.
Если беременная женщина не в первый раз страдает панкреатитом, а
проявления недуга незначительны – будущая мама зачастую знает, что делать, поэтому может провести необходимые меры для улучшения состояния.
Но любой лекарственный препарат должен обязательно быть одобрен лечащим врачом, поскольку достаточно большое количество лекарственных препаратов не используется в терапии беременных женщин.
Специалист проинформирует, как лечить панкреатит при беременности, назначит лекарственную терапию, исходя из проявления симптомов и индивидуальных особенностей организма женщины.
Терапия включает в себя:
- препараты для снятия болевого синдрома;
- спазмолитики;
- антибиотики на основе пенициллина (для тяжелых форм заболевания).
При соблюдении всех лечебных рекомендаций будущая мама сможет наладить правильную работу желудочно-кишечного тракта. Можно ли беременным использование народных методов лечения? Такая терапия не практикуется в связи с отсутствием исследований влияния лечения на плод.
Диета
Очень важным пунктом лечения панкреатита у беременных является строгая диета, чаще всего она составляется лечащим врачом.
Методы диагностики панкреатита
Когда болит поджелудочная при беременности, дорога каждая минута — тут медлить с постановкой диагноза ни в коем случае нельзя. Это может привести к серьезным последствиям как для мамы, так и для ее малыша.
В первую очередь следует посетить своего акушера-гинеколога, а затем гастроэнтеролога, который проведет осмотр, далее направит на обследование.
К основным методам диагностики панкреатита при беременности относятся:
- лабораторные анализы крови, мочи;
- ультразвуковое исследование.
Данные способы позволят определить, имеют ли боли связь с воспалением поджелудочной или вызваны какой-то другой причиной. Диагностировать заболевание только лишь на основании симптоматической картины не получится, поскольку она не является специфической. Даже обычный токсикоз может давать вызывать подобные реакции организма, не говоря уже о более серьезных нарушениях.
Причины
По данным исследований в сфере гастроэнтерологии, проведенных в 70-х годах ХХ века, этиология панкреатита при гестации является такой же, как у небеременных пациенток (за исключением специфического повреждения железы при HELLP-синдроме). Провоцирующими факторами возникновения заболевания считаются расстройства желчевыделения и обмена липидов, употребление гепато- и панкреотоксических веществ (алкоголя, тиазидных диуретиков, метронидазола, сульфасалазина, кортикостероидов), погрешности в питании (рацион с большим количеством жирных, жареных, острых продуктов), курение, цитомегаловирусная инфекция, глистные инвазии (описторхоз, аскаридоз), аутоиммунные процессы, генетическая предрасположенность.
Определенную роль в развитии болезни играют аномалии развития панкреатической железы, повышенное давление в брюшной полости, дуоденальная гипертензия, заболевания ЖКТ (дисфункция сфинктера Одди, язвенная болезнь желудка, двенадцатиперстной кишки, синдром избыточного роста бактерий в тонкой кишке). Триггером к аутоповреждению панкреатической ткани могут стать травмы живота, абдоминальные хирургические вмешательства, эндоскопические манипуляции. У беременных некоторые из перечисленных факторов являются ведущими в связи с физиологической перестройкой организма. Причинами острого процесса служат:
- Расстройство желчеотделения
. Острое билиарнозависимое воспаление выявляется у 65-66% пациенток. Обычно оно формируется вследствие застоя секрета из-за блокирования сфинктера Одди и панкреатического протока маленькими желчными конкрементами при желчнокаменной болезни, которая возникла, манифестировала либо обострилась при гестации. Дополнительными факторами становятся изменения вязкости желчи, нарушения моторики кишечника и желчного пузыря, дискинезия желчевыводящих путей, холестаз беременных, вызванные гормональной перестройкой. - Гиперлипидемия и гипертриглицеридемия
. Под действием эстрогенов в сыворотке крови беременных физиологически возрастает концентрация холестерина, триглицеридов, липидов. У пациенток, страдающих метаболическим синдромом, ожирением, врожденными расстройствами жирового обмена (I, IV, V типы врожденных гиперлипидемий по Фредериксону) содержание триглицеридов превышает 600-750 мг/дл — уровень, при котором в результате микроэмболии сосудов частичками жира и жировой инфильтрации ацинарных клеток начинается деструкция панкреатической ткани. - Гиперпаратиреоз.
У 0,15-1,4% больных наблюдается гиперпаратиреоз. Нарушение секреции паратгормона связано со специфическими для беременности изменениями метаболизма кальция, активно потребляемого растущим плодом. Повышение концентрации ПТГ сопровождается увеличением секреции поджелудочной железы, усилением всасывания кальция в кишечнике и его вымыванием из костей с последующим отложением в паренхиматозных органах. Обтурация панкреатических протоков кальцинатами нарушает отток панкреатического сока, что вызывает деструкцию тканей. - Преэклампсия
. Комплексная эндотелиальная дисфункция, характерная для преэклампсии, провоцирует нарушения гемостаза на прокоагулянтном, антикоагулянтном, сосудисто-тромбоцитарном уровнях, что проявляется хроническим ДВС-синдромом и системными микроциркуляторными расстройствами в различных органах. Многоочаговая тканевая гипоксия и ишемия панкреатических тканей приводят к необратимым изменениям в паренхиме органа. Ситуация усугубляется перераспределением крови в сосудистом русле с ее шунтированием через плаценту.
У 12,3% беременных острый панкреатит вызывается панкреотоксическим воздействием свободных желчных кислот, содержание которых возрастает при злоупотреблении спиртными напитками в сочетании с курением. В некоторых случаях причины внезапно возникшего панкреатического воспаления при гестации остаются неустановленными, заболевание считается идиопатическим.
Патология рецидивирует при беременности у трети пациенток, страдающих хроническим панкреатитом. Причинами ухудшения состояния становятся изменение пищевых привычек, снижение двигательной активности, замедление моторики ЖКТ, вызванное действием половых гормонов, эмоциональные переживания по поводу исхода гестации и родов. Часто обострение совпадает с ранним токсикозом или маскируется под него. Хронический панкреатит также может возникнуть во время гестации в результате трансформации нераспознанного острого воспаления, которое в 60% случаев своевременно не диагностируется.
Лечение
Медикаментозными средствами
Как же лечить панкреатит при беременности? Для того, чтобы нормализовать жизнедеятельность печени и желчевыводящих путей во время протекания вынашивания плода используют лекарственные препараты, приводящие к ускорению выведения желчи.
Преимущество стоит отдавать лекарствам растительного или животного происхождения, таким как:
Холосас, Урсофальк, Холивер.
Избавиться от дисбактериоза, то есть расстройства кишечника, жизненно важно для того, чтобы можно было продолжить комплексную процедуру лечения как острого, так и хронического панкреатита во время беременности. . Чтобы нормализовать микрофлору кишечника необходимо применять следующие препараты:
Чтобы нормализовать микрофлору кишечника необходимо применять следующие препараты:
- медикаменты из группы пробиотиков, такие как: Линекс, Хилак форте, Бификол и др.;
- лекарственные препараты из группы пребиотиков, такие как: Дюфалак.
Принимая эти медикаменты, микрофлора кишечника поэтапно возобновляется, и симптоматика расстройства пищеварения проходят.
Лекарства, их приём и дозировка, может быть назначена только наблюдающим Вас врачом, хорошо осведомлённым в Вашей истории болезни.
Самолечение на любом этапе протекания беременности чревато неприятными последствиями, как для будущей мамы, так и для будущего дитя.
Народными средствами
Народная медицина прошла свой исторический путь сквозь тысячелетия и не утрачивает своей популярности и по сегодняшний день, когда миллионные сети аптек изобилуют огромнейшим выбором препаратов от любого недуга.
Несмотря на то, что препараты есть на любой вкус и карман, всё больше и больше людей обращается именно к народной медицине. Так как это то, что проверено временем.
Из поколения в поколение, из уст в уста, передавались нам нашими предками рецепты от излечения от практически всех существующих на нашей планете болезней.
В наше время нет необходимости покупать специальную медицинскую литературу, которая повествует о способах излечения с помощью народной медицины. Всю необходимую информацию можно найти во всемирной паутине – в интернете.
Ниже приведём самые популярные рецепты, помогающие излечиться от коварного заболевания:
- Лечение панкреатита прополисом: 20 капель спиртовой настойки с прополисом налить в полстакана тёплого молока и выпить на ночь. При обострении болевых симптомов необходимо разжевывать небольшой кусочек свежего прополиса.
- Лечение панкреатита алоэ с медом: 1 чайная ложка мёда смешивается с 1 чайной ложкой сока или измельчённым в кашицу алоэ и употребляется по 1 столовой ложке натощак (за 30-40 минут до еды).
- Золотой ус: для того, чтобы сварить отвар из листьев золотого уса необходимо взять 2 листика травы длиной в 10-16 см. Далее следует мелко нарезать и залить листья 600 мл кипятка.
Необходимо прокипятить их в течение 20 минут на небольшом огне. Кастрюлю с приготовленным отваром прочно заверните махровым полотенцем и оставьте его настаиваться на 10-12 часов.Принимать лекарство рекомендуется 3-4 раза в день по 50-60 мл за 40 минут до еды.
Питание при панкреатите
При воспалении поджелудочной железы особое внимание стоит уделять питанию. Соблюдать диету следует не только в период обострения, но и для его предотвращения
В процессе лечения правильное питание играет важную роль. Оно может ускорить или замедлить процесс выздоровления в зависимости от того, соблюдает женщина рекомендации врача или нет.
Если воспалилась поджелудочная железа, то в рационе должен преобладать белок. Поэтому женщине рекомендуют есть больше:
- мяса и рыбы нежирных сортов;
- омлетов;
- некислого и нежирного творога и кефира;
- черствого хлеба из пшеничной муки и сухарей;
- сладких и груш.
Необходимо избегать острой, соленой, жирной и жареной пищи
Важно также уменьшить в рационе количество сырых фруктов и овощей.
Питаться следует небольшими порциями около пяти раз в день. Желательно, чтобы вся пища была перетертой и приготовленной способом паровой обработки. Это облегчит процесс ее переваривания.
Несоблюдение диеты
Часто беременным женщинам свойственно переедание. Именно поэтому важнейшим условием хорошего самочувствия всегда было и будет здоровое питание.
Идея «есть за двоих», берущая свои корни в далеком прошлом, не имеет ничего общего с действительностью, так как при вынашивании ребенка организму требуется лишь на 300–500 ккал больше, чем обычно
При появлении болей в области поджелудочной железы, связанных с перееданием или употреблением вредной пищи, врач обычно назначает спазмолитики и обезболивающие средства, после чего рекомендует придерживаться определенной диеты:
- питание должно быть дробным, до 5–6 раз в день и небольшими порциями,
- не перегружать органы желудочно-кишечного тракта на ночь,
- исключить жареное, копченое, жирное,
- сократить до минимума или исключить острое и соленое,
- исключить газированные напитки,
- убрать из рациона специи и пряности,
- строго запрещен алкоголь и кофе.
Панкреатит при беременности лечение
Острый или хронический панкреатит в стадии обострения лечат в стационаре. Первые трое суток женщине показан голод. Далее, в тяжелых случаях, когда женщина не может самостоятельно принимать пищу, проводят парентеральное питание. После стабилизации состояния и улучшения аппетита, женщину переводят на диетическое пероральное питание. В дальнейшем тактику лечения выстраивают с учетом тяжести процесса.
Лечение панкреатита таблетками при беременности зависит от формы панкреатита и сопутствующих патологий.
Медикаментозная терапия:
- спазмолотики — Дротаверин, Новокаин; Папаверин;
- ингибиторы протонной помпы — Омез, Рабимак;
- антиферметные лекарства — Гордокс, Пантрипин.
- ферменты (назначают вне обострения) — Мезим, Панкреатин.
Важно! Режим дозирования и длительность приема любых препаратов от панкреатина подбирает только врач. . При образовании кист в поджелудочной проводят их хирургическое удаление
В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
При образовании кист в поджелудочной проводят их хирургическое удаление. В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
Особых показаний к кесареву сечению при панкреатите у беременных женщин нет. Удовлетворительное состояние будущей роженицы позволяет малышу появится на свет естественным путем.
Поджелудочная железа при беременности: чем грозит воспаление?
На протяжении всех 9 месяцев мамочки трепетно заботятся о еще не рожденном малыше. Чтобы быть уверенной, что с крохой все хорошо, регулярному обследованию подвергается не только сам малыш посредством УЗИ или КТГ, но и женщина. Ей предписано являться в женскую консультацию для взвешивания, измерения давления, проведения замеров окружности живота и пр. Каждый триместр проводится сдача крови и мочи на инфекции и патологии.
Помимо гинеколога в ЖК ведет прием такой специалист как терапевт для беременных. Доктор, ведущий беременность, непременно должен направлять женщин к нему. Именно ему стоит поведать о всех проблемах, которые вас тревожат, будь то першение в горле, судороги ног, учащенное сердцебиение и т.д. Отталкиваясь от ваших слов он посоветует вам, какие анализы сдать и к кому из врачей с этим недомоганием обратиться далее.
За неполадки в системе пищеварения отвечает врач-гастроэнтеролог. В его компетентность входит, в том числе, и лечение воспаленной поджелудочной железы (панкреатита). Если болит поджелудочная у беременной, следует незамедлительно явиться к доктору. Имеет значение, беспокоит ли женщину железа впервые или же она давний пациент гастроэнтерологического кабинета. При диагнозе хронический панкреатит над женщиной в период вынашивания ребенка должен быть установлен особый контроль за состояние моргана. А неукоснительное соблюдение диеты, в данном случае, является не только залогом здоровья поджелудочной железы, но и успешной беременности. Сам по себе панкреатит может перерасти в другие более тяжелые заболевания, а во время беременности риск осложнений вырастает в разы.
Диета при лечении панкреатита у беременных
В первые дни развития острого процесса пациентке рекомендуется придерживаться полного голодания. Обязательным условием при панкреатите становится соблюдение постельного режима. Рекомендуется пить большое количество жидкости. Используют негазированную минеральную воду, а также слабый чай или отвар шиповника.
На третий день постепенно вводят жидкие овощные супы. Крепкие мясные бульоны при этом находятся под запретом. Добавляются каши и пюре, тушёные или отварные овощи и нежирные сорта мяса и рыбы. Блюда приготовлены в отварном виде или на пару. Оптимальным решением станет пароварка. Сырые овощи и фрукты принимать не разрешается.
С наступлением ремиссии можно возвращаться к обычному рациону питания. Однако требуется исключить чрезмерно жирные и острые блюда, а также копчености и пряные приправы. В меню беременной женщины остаётся много белковых продуктов – творога, нежирного мяса или рыбы. Количество белка в меню при панкреатите не менее 120 граммов в сутки. При этом количество жиров придётся ограничить до 80 граммов в день, а углеводов до 350 граммов в день.
Лечение панкреатита при беременности
Для устранения всех проявлений этого заболевания в первую очередь необходимо соблюдать специальную диету. Сутки после начала приступа может быть рекомендовано голодание. В дальнейшем в рацион должна вводиться легкоусвояемая пища с высоким содержанием полезных витаминов, минералов и белков, и низким — жиров и углеводов. Составляя меню на сутки или неделю, можно включать такие продукты и блюда, как:
- куриные и рыбные супы;
- нежирное отварное мясо
- молочные продукты;
- отварные овощи;
- в ограниченном количестве фрукты.
Такое питание позволит снизить нагрузку на поджелудочную железу и восстановить нормальный процесс пищеварения
Из рациона на весь период острого течения панкреатита очень важно исключить жирные сорта рыбы и мяса, копчености и маринады, а также фастфуд и полуфабрикаты. Шоколадные конфеты, пирожные и торты, куриные яйца, груши и картофель следует по возможности исключить из рациона или хотя бы ограничить
Кроме того, имеется ряд правил касательно употребления пищи, при этом поджелудочная железа не будет перегружаться. Еду нужно употреблять в теплом виде. Питаться следует дробно, т. е. не менее 5-6 раз в сутки, небольшими порциями. Переедание может стать толчком к ухудшению состояния
»>
Лучше если лечение панкреатита при беременности проводится с помощью полезного питания, но достичь нужного эффекта без специальных препаратов не всегда удается. Когда от воспалительного процесса страдает поджелудочная железа, симптомы и лечение во многом взаимосвязаны. Обычно в таких случаях лечение проводится с использованием таких лекарственных средств, как:
- ферменты;
- антациды;
- желчегонное;
- препараты для улучшения перистальтики.
При сильных болях можно использовать спазмолитические препараты, к примеру, Но-шпу, Спазмалгон и др. Эти средства нужно применять только в минимальных дозах, чтобы не допустить их негативного влияния на тонус матки. Для нормализации микрофлоры назначаются пробиотики. Среди народных средств, которые могут использоваться для устранения проявлений панкреатита, можно выделить только шиповник.
Лечить острый или хронический панкреатит у беременных другими травами не только нецелесообразно, но и может стать причиной развития осложнений.
В редких случаях при развитии таких опасных состояний, как абсцесс или флегмона, может возникнуть необходимость проведения хирургического вмешательства. Если патология развилась до 35 недели, может быть рекомендовано прерывание беременности. При появлении таких осложнений на более поздних стадиях нередко требуется искусственное родоразрешение.
Лечение заболеваний поджелудочной у беременных
Если болит поджелудочная железа при беременности, лечение осложняется тем, что многие фармакологические препараты под запретом для будущих мам. Основные правила лечения – это практика диетического питания, профилактика вторичной инфекции, снижение рисков обострения хронических болезней.
Первая помощь
Если у беременной резко и сильно заболел живот, нужно вызвать на дом бригаду медиков. До приезда врачей нужно оказать первую помощь при сильной боли:
- Воздерживаться от пищи. Даже диетические продукты могут усилить картину, привести к дополнительному раздражению железы и осложнениям.
- Пить больше отфильтрованной воды для улучшения оттока желчи. Но если приступ вызван панкреатитом, напротив, лучше употреблять меньше жидкости.
- Для снижения боли приложить холодный компресс к зоне эпигастрия и лежать на боку, по возможности, подтянув колени к локтям.
Устранить болезненные ощущения во время беременности помогают спазмолитики, например, Но-шпа. Но отсутствие симптома в виде болей затруднит диагностику медикам. Поэтому врачи советуют принимать лекарство только при нестерпимой боли и лишь при малых сроках беременности.
Рекомендации по питанию
Чтобы не спровоцировать воспаления поджелудочной, женщине следует придерживаться грамотного меню. Из питания убирают:
- жареное;
- острое;
- жирное;
- кондитерские изделия;
- шоколад;
- копчености;
- пряности;
- соленья;
- спиртные и газированные напитки;
- кофе.
Как проявляется панкреатит у будущей матери
Проявления заболевания возникают уже на раннем сроке беременности, в первые три месяца.
Как уже было сказано, панкреатит обладает смазанной картиной, что приводит к тому, что беременные путают его с токсикозом. Это объяснимо его симптоматикой, характерной для нарушений работы пищеварительной системы. Так, будущая мама испытывает:
- тошнота;
- рвота;
- метеоризм;
- дисбактериоз;
- жидкий стул с частицами не переваренной пищи.
Кроме того, воспаление пищеварительной железы сопровождается болями в левом подреберье. Этот симптом служит сигналом для обращения к врачу. При усилении поражения боль распространяется на всю верхнюю часть живота, опоясывает и переходит на спину.
Нарушение выработки фермента также приводит к следующим признакам заболевания:
- аллергические реакции неясной этиологии;
- потеря веса;
- грибковые болезни;
- авитаминоз.
Так как панкреатит характеризуется воспалением поджелудочной железы, он проявляется:
- субфебрильная температура;
- снижение давления;
- слабость;
- головокружение.
Наиболее опасный симптом, свойственный течению патологии при беременности, – это судороги. Без своевременной помощи врача они заканчиваются выкидышем на ранних сроках и преждевременными родами – на поздних.
Почему болит поджелудочная при беременности
Воспаление поджелудочной железы при беременности – основная причина болей. Панкреатит, проявившийся на ранних сроках, нередко принимают за токсикоз из-за наличия тошноты и рвотных позывов. Но кроме того, выраженный дискомфорт отмечается при следующих болезнях и состояниях:
- Из-за увеличения матки и живота при беременности приподнимаются прочие органы. В результате железа смещается, что и становится причиной клинической картины.
- Изменение привычного положения органов сопровождается сдавливанием протоков поджелудочной. Это, в свою очередь, приводит к нарушению гуморальной регуляции. Застой соков создает благоприятную для размножения бактерий среду, и воспаление приобретает инфекционный характер.
- Нарушение метаболизма свойственно женщинам, быстро набирающим вес во время беременности. Виновником ожирения часто становится нерациональное питание с избытком жиров и углеводов. Страдает от подобного меню не только поджелудочная, но и весь пищеварительный тракт.
- Гормональные проблемы также провоцируют болезненность в поджелудочной при беременности.
- Обострение хронических патологий ЖКТ, например, желчнокаменной болезни или язвы желудка, к которым присоединяется в качестве вторичного заболевания панкреатит.
- Самостоятельное использование гормональных и антибактериальных средств во время беременности, оказывающих отрицательное воздействие на поджелудочную.
По статистике, у 1 из 4000 женщин в положении развивается острое воспаление поджелудочной. При отсутствии терапии вероятен разрыв протоков и попадание панкреатического в окружающие ткани, последующий некроз клеток.
Особенности лечения
В зависимости от тяжести течения заболевания подбирается и соответствующий способ борьбы с ним. Если повезет, то врач назначить лишь соблюдение режима и рациона питания, но при серьезных осложнениях дело может дойти и до хирургического вмешательства. Рассмотрим более детально каждый вариант лечения.
Диета
При постановке диагноза «панкреатит», прежде всего стоит уделить должное внимание своему обычному рациону. При обострении заболевания, сопровождающегося всеми характерными симптомами, важно на время полностью переключиться на диетические продукты, а при диагностике хронической формы недуга во время беременности диета занимает первоочередное место.
Обычно беременным советуют добавить в свой привычный рацион больше белковой пищи: мяса, нежирной рыбы, нежирного сладкого творога, паровых омлетов, кефира
Кроме того, не стоит кушать слишком свежий хлеб, пусть он лучше будет вчерашним, выпеченным из пшеничной муки.
Забудьте о соленых, жирных и острых блюдах, а также минимизируете употребление сырых фруктов (можно лишь груши, сладкие яблоки) и овощей.
Важно! Больным панкреатитом лучше употреблять еду меньшими порциями, но чаще (4-5 раз в день), при этом отдавайте предпочтение перетертым блюдам или приготовленным на пару.
Медикаментозные средства
При стандартном курсе лечения часто используется инфузионнная терапия, предусматривающая внутреннее введение специальных растворов (в большом количестве), способствующих разжижению крови. За счет этого существенно снижается концентрация ферментов в поджелудочной.
Лечение хронической формы заболевания в период беременности существенно отличается от борьбы с ним в обычном состоянии организма. Поэтому женщине в обязательном порядке необходимо согласовать с врачом дозировку и уместность употребления каждого отдельного медикамента.
Достаточно часто при лечении панкреатита беременным назначается Креон или Мезим, а при хронической форме, когда нарушается работа желчевыводящий путей и печени, дополнительно нужно принимать препараты, способствующие выведению из организма желчи.
Разумеется, что в период вынашивания ребенка стоит отдавать предпочтение лекарственным составам животного или растительного происхождения (например, Холосас, Холивер и т.д.), а из питья лучше употреблять небольшое количество щелочной воды и отвар .
При соблюдении всех рекомендаций и предписаний врача, микрофлора кишечника и нормальная работа пищеварительной системы достаточно быстро придут в норму.
Важно! Врачи не одобряют самопроизвольное использование рецептов народной медицины, поэтому, даже если вы уверены в действенности какого-либо из них, то дополнительная консультация специалиста определенно не повредит.
Хирургическое вмешательство
Операция беременной — последний вариант решения проблемы панкреатита. К ней прибегают только в том случае, если существует серьезная угроза жизни будущей матери (например, при абсцессе, гнойной форме заболевания или флегмоне поджелудочной железы).
Разумеется, что такое хирургическое вмешательство потребует прерывания беременности (в первом триместре) или досрочных родов, если речь идет о третьем триместре. Что же касается сроков прерывания, то они определяются сугубо индивидуально, ориентируясь на степень тяжести заболевания и состояние беременной.
Панкреатит
Один из органов, чаще других дающий сбои при беременности, – это поджелудочная железа. Самая распространенная проблема, связанная с ней – панкреатит.
Воспаление поджелудочной железы крайне опасно тем, что на ранних стадиях беременности его крайне сложно диагностировать из-за схожих с токсикозом симптомов:
- плохой аппетит или полное его отсутствие,
- тошнота,
- рвота,
- боли в области живота.
Часто самостоятельно определить, что за токсикозом кроется панкреатит, просто невозможно
Что делать при появлении первых симптомов недомогания? Следует обращаться к врачу, который назначит обязательные в данном случае анализы:
- Анализ мочи (по которому с легкостью определяется диастаз),
- Биохимический анализ крови (при панкреатите в нем обнаруживается амилаза).
Какой врач лечит поджелудочную железу
Заболевание может протекать как совсем бессимптомно, так и с болями. Самой опасной формой заболевания при беременности считается диспепсическая, которая сопровождается массой неприятных проявлений:
- понос,
- рвота,
- отсутствие аппетита,
- снижение массы тела и т.д.
При таком проявлении болезни нарушается микрофлора кишечника, что влечет за собой общий дисбактериоз и вагинальный кандидоз. Все это крайне негативно сказывается на здоровье женщины и ребенка. Для того чтобы минимизировать вероятность каких-либо осложнений, при подобных проблемах с поджелудочной, обычно назначают пробиотики и пребиотики.
Почему панкреатит дает о себе знать во время беременности
Если в обычной жизни поджелудочная железа немного побаливала, то при вынашивании ребенка эти симптомы могут многократно усилиться и привести к серьезным заболеваниям. Происходит это по нескольким причинам:
- Увеличившаяся в размерах матка иногда сжимает протоки печени, что блокирует ее функции, провоцирует рост патогенной флоры и развитие инфекций.
- Снижается общий иммунитет.
- Обостряются хронические заболевания.
- Под действием гормонов расслабляется мышечная система пищеварительных органов, снижается их тонус.
- Иногда прописанные лекарственные средства негативно влияют на организм из-за своей токсичности.
Беременность – время, в которое организм женщины работает на пределе своих возможностей
Лечение панкреатита
Во время беременности к лечению любых болезней следует подходить здраво и ответственно, так как вопрос уже стоит не только о здоровье женщины, но и ее ребенка.
Существует несколько этапов, на которые следует обратить внимание:
- Любые витамины и прочие средства можно принимать только по назначению лечащего врача и строго в соответствии с его рекомендациями.
- При возникновении проблем с поджелудочной нужно немедленно отказаться от вредных привычек (курение, алкоголь) и придерживаться лечебной диеты.
- Возможен прием дополнительных ферментов, способствующих хорошему пищеварению (Мезим, Аллохол и т.д.).
- Борьба с дисбактериозом.
Что такое панкреатит
Для начала, следует выяснить, что же собой представляет такая болезнь как панкреатит.
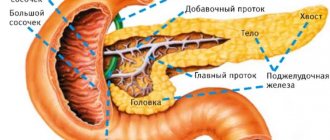
Панкреатит – это воспалительный процесс, который происходит в одном из самом жизненно важном и необходимом органе человека – поджелудочной железе.
Поджелудочная железа играет огромную роль в организме человека. Одними из её самых важных функций, которые обеспечивают здоровую жизнедеятельность организма, являются:
- выработка пищевых ферментов для здорового пищеварения;
- производство инсулина (вещества, жизненно необходимого для здоровья человека, при недостатке в организме которого, начинает развиваться другая опасная для жизни человека болезнь, как сахарный диабет);
- участие в регулировании энергетического обмена, а также во многих других процессах.
Заметим, что панкреатит бывает двух видов:
- Хронический панкреатит, что значит, что островоспалительные процессы изначально сосредотачиваются в поджелудочной железе.
- Сопутствующий панкреатит, что предусматривает развитие болезни появившейся благодаря другим болезням желудочно-кишечного тракта, таким как: гастрит, энтерит и прочие.
Хронический панкреатит — программа «Жить здорово!»
Поговорим о причинах
Чаще всего причиной заболевания панкреатитом является чрезмерное употребление алкоголя или болезни желчного пузыря.
Основой для заболевания могут быть и другие факторы такие, как:
- чрезмерное употребление жирной и нездоровой пищи;
- побочный результат от приёма некоторого ряда лекарств (антибиотики и гормональные препараты);
- вирусные инфекции;
- нарушение обменных процессов в организме;
- наследственная предрасположенность.
Симптомы
Основным, преобладающим над другими, симптомом является режущая боль в верхней части живота, также имеющей название подложечная область. В народе часто можно услышать выражение «сосёт под ложечкой».
Боли именно такого характера наблюдаются при панкреатите. Важно отметить, что боль не снимается такими обезболивающими препаратами, как Но-шпа или Анальгин.
Если боли в животе мучают Вас длительное время и таблетки не спасают необходимо бить в колокола!
Другими существенными симптомами являются:
- высокая температура тела. При быстротечном развитии болезни состояние больного стремительно ухудшается, и показатель медицинского градусника поднимается до очень высоких показателей;
- цвет лица. При развитии болезни цвет лица человека приобретает бледный, землянистый оттенок;
- тошнотворное состояние. Как и при любом другом нарушении работы желудочно-кишечного тракта, главным симптом является тошнота.
Работа желудка замедляется и он не успевает перерабатывать поступившую еду, перерабатывая ей в продукты распада, в следствие чего, больной ощущает тошнотворное состояние.Врачи рекомендует свести до минимума потребление пищи, проходя курс лечения. Голод является залогом скорейшего выздоровления пациента;
- слабость, головокружение. При панкреатите часто наблюдается понижение артериального давления, что приводит к общему недомоганию организму, проявляющейся в виде слабости и головокружения.
Беременность и поджелудочная железа: какие симптомы указывают на воспаление?
Хроническое воспаление, как правило, дает о себе знать уже в первом триместре. Его отличает затрудненная диагностика, обусловленная схожестью симптоматики с токсикозом: рвотные позывы, ощущение подташнивания, снижение аппетита и пр.
Выделяют следующие разновидности хронического панкреатита:
- Болезненная;
- Диспепсическая;
- Асимптоматическая.
Болевой подвид сопровождается сильнейшими болями вверху живота. Нередки болевые ощущения опоясывающего характера, которые берут начало сверху живота, заходя за спину, а после будто всецело окутывают или опоясывают пациента.
Для диспепсического вида свойственны сбои в пищеварении: понос, пенистый стул, метеоризм, отсутствие аппетита, рвота, сброс веса, дисбактериоз. Последний зачастую провоцирует пищевые аллергенные реакции, молочницу, кольпит, гиповитаминоз, кожный зуд и пр. Все перечисленное в процессе вынашивания малыша может негативно воздействовать на развитие крохи и здоровье будущей мамочки.
При асимптоматическом хроническом панкреатите, как можно догадаться из названия, почти нет каких-либо заметных симптомов болезни, по причине чего диагностировать воспаление становится крайне сложно. Единственное, что поможет заподозрить заболевание – резкая потеря веса.
Острая форма встречается реже, но таит в себе большую угрозу из-за вероятности серьезных осложнений и стремительности развития заболевания. Если болит поджелудочная при беременности, то успех выздоровления зависит от своевременности обращения ко врачу. Итак, как распознать острый панкреатит:
- Резкие боли в области левого ребра.
- Болевые ощущения вверху живота, заходящие на спину;
- Быстро поднимающаяся температура;
- Понижение артериального давления;
- Вздутие живота;
- Тошнота и рвота;
- Вялость и слабость.
Согласитесь, симптоматика достаточно расплывчатая. Важно, заметив что-то из вышеуказанного у себя, не списывать это исключительно на беременность, а, понимая всю ответственность, срочно отправиться ко врачу. Вам придется сдать биохимический анализ крови, который при остром панкреатите покажет избыток фермента амилазы, и мочу, в случае воспаления диастаз которой будет повышенным.