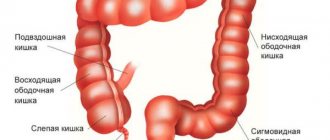
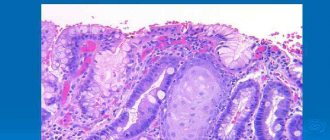
Проктосигмоидит – это воспалительное заболевание сигмовидной и прямой кишки с преимущественным поражением слизистой оболочки, подслизистого слоя и нарушением функций кишечника. Патология встречается в любом возрасте, одинаково часто у мужчин и женщин. Без лечения проктосигмоидит прогрессирует и приводит к тяжёлым осложнениям.
Классификация
По течению заболевания
- острое – клинические признаки ярко выражены, возникают неожиданно или на фоне другого патологического процесса;
- хроническое рецидивирующее – периоды обострения и ремиссии (улучшения самочувствия) чередуются;
- хроническое непрерывное – болезнь протекает без четко выраженных эпизодов ухудшения и улучшения состояния.
По степени тяжести
- легкая – симптомы проктосигмоидита возникают периодически, выражены незначительно, общее самочувствие не страдает;
- средняя – жалобы присутствуют постоянно, снижается трудоспособность, качество жизни;
- тяжёлая – в процесс вовлекаются другие отделы кишечника, развиваются осложнения.
По характеру изменений слизистой оболочки кишки
- катаральный – покраснение, точечные кровоизлияния, выраженный сосудистый рисунок;
- эрозивный – единичные или множественные поверхностные дефекты;
- язвенный – язвы различной формы и размеров, покрытые налётом фибрина;
- атрофический – истончение и сглаженность слизистой оболочки, возникающие при длительном течении процесса;
- смешанный – присутствуют эрозии, язвы, участки атрофии.
Причины заболевания
Самая распространенная причина такой патологии — неправильное питание. Также при проктите и сигмоидите выделяют такие факторы возникновения:
- повреждение слизистого слоя твердыми фрагментами кала;
- глистная инвазия;
- частые запоры;
- употребление алкоголя в больших количествах и курение;
- болезни пищеварительной системы;
- обостренный геморрой;
- инфекционные болезни;
- частое проведение клизмы;
- постлучевые и химические ожоги;
- длительная антибактериальная терапия;
- хроническая интоксикация;
- аллергический фактор;
- проктит или сигмоидит;
- беременность;
- опухолевые новообразования;
- появление дисбактериоза;
- венерические болезни.
Вернуться к оглавлению
Причины
Под действием повреждающих факторов возникают дефекты слизистой оболочки прямой и сигмовидной кишки, нарушается выработка иммуноглобулинов и лизоцима, развиваются аутоиммунные и аллергические реакции.
Этиологические факторы
- Кишечные инфекции. Возбудители дизентерии, иерсиниоза приводят вначале к острому, затем хроническому воспалению. При дисбиозе кишечника изменения слизистой возникают под действием условно-патогенной флоры: стафилококков, патогенных кишечных палочек, дрожжевых грибков и др.
- Глистная инвазия. Длительное механическое и токсическое воздействие гельминтов на кишечную стенку приводит к воспалительному процессу.
- Аутоиммунная патология кишечника: неспецифический язвенный колит, болезнь Крона. Поражение прямой и сигмовидной кишки сопровождается типичными симптомами проктосигмоидита.
- Пищевая аллергия. Непереносимость определённых продуктов питания приводит к повреждению слизистой оболочки, повышению ее проницаемости.
- Интоксикации. Токсическое действие медикаментов (антибиотиков, слабительных, салицилатов), производственных факторов, алкоголя вызывает хроническое воспалению и дистрофию.
- Атеросклероз сосудов брыжейки. Нарушение кровоснабжения сигмовидной и прямой кишки приводит к изменениям слизистой. Патология характерна для пожилых людей.
- Рак сигмовидной или прямой кишки. Клетки опухоли выделяют токсические вещества, раздражающие ткани кишечника, возникают аутоиммунные реакции.
- Радиационное поражение. При лучевой терапии онкологических заболеваний толстой кишки, органов малого таза развивается «лучевой» проктосигмоидит.
- Хронические запоры. Каловые массы растягивают стенки кишечника, ухудшается кровоснабжение. Твёрдые фекалии при дефекации повреждают анальный канал.
- Другие заболевания органов пищеварения: панкреатит, холецистит, цирроз печени, гепатит. Из-за недостатка ферментов нарушается переваривание пищи в тонкой кишке. Непереработанные вещества поступают в нижние отделы кишечника, раздражают слизистую оболочку, развивается воспалительный процесс.
Обязательно почитайте: Гастроэнтероколит: симптомы и методы лечения (диета, медикаменты)
Провоцирующие факторы
Сами по себе не вызывают проктосигмоидит, но усиливают действие повреждающих факторов, увеличивают риск развития патологии:
- Нарушение питания: частое употребление острого, жареного, однообразный скудный рацион, нерегулярный приём пищи, злоупотребление алкоголем.
- Переохлаждение – снижение защитных сил организма приводит к активизации условно-патогенных бактерий, обострению хронических заболеваний.
- Иммунодефицитные состояния – развиваются на фоне частых инфекций, приёма антибиотиков, иммунодепрессантов.
- Стрессовые ситуации – приводят к сбоям в работе автономной нервной системы и нарушению моторики кишечника.
Проктосигмоидит
Проктит (proctitis: proktos — прямая кишка, itis — воспаление) — воспаление слизистой оболочки прямой кишки. Если проктит сопровождается воспалительными изменениями в сигмовидной кишке, то он называется проктосигмоидитом. Проктит и проктосигмоидит могут быть частью общего воспаления слизистой оболочки толстой кишки – колита, в том числе таких известных его форм, как неспецифический язвенный колит, болезнь Крона, ишемический колит. Эти заболевания описаны на соответствующих страницах нашего сайта, а в этой статье рассматриваются только случаи изолированного поражения прямой кишки (в т.ч. с частью сигмовидной кишки, что встречается очень часто с учетом нечетких, условных границ отделов толстой кишки).
Классификация
По течению:
- острый
- хронический
По морфологическим изменениям в стенке кишки:
- атрофический
- гипертрофический
- катаральный
- гнойный
- язвенный
- язвенно-некротический
- фибринозный
- геморрагический
По причине возникновения:
- алиментарный
- инфекционный
- паразитарный
- токсический
- застойный
- ишемический
- лучевой
Причину возникновения проктосигмоидита удается установить далеко не всегда. Наиболее частыми факторами, вызывающими легкую хроническую форму заболевания без очевидных причин, считаются: неправильное питание, с регулярным и чрезмерным потреблением острых и соленых блюд, пряностей, алкоголя (алиментарный проктосигмоидит); хронические запоры, которые сопровождаются венозным застоем в стенке прямой кишки и травмами ее слизистой оболочки плотными каловыми массами (застойный проктосигмоидит); возрастной фактор, когда атеросклеротические изменения могут затрагивать и сосуды, питающие толстую и прямую кишку (ишемический проктосигмоидит).
Острый проктосигмоидит чаще всего имеет инфекционную природу. Возбудитель инфекции может проникать в прямую кишку различными путями: через рот (дизентерия, холера и др., хотя в этом случае, как правило, страдает вся толстая кишка), через задний проход, при анальном половом контакте или анальной мастурбации (в этом случае возможно специфическое поражение прямой кишки при гонорее, сифилисе и т.д.), гематогенно при других воспалительных заболеваниях прямой кишки и соседних органов (геморрой, парапроктит, полипы и рак прямой кишки, простатит, цистит, вагинит). Отдельно стоит выделить паразитарный проктит, когда воспаление кишечной стенки обусловлено наличием в просвете тонкой и толстой кишки пристеночных паразитов и гельминтов (дизентерийных амеб, лямблий, трихомонад, балантидий, аскарид, остриц).
Кроме того, острые формы прокосигмоидита могут быть следствием отравления различными ядами и грибами (токсический проктит) или следствием длительного приема антибиотиков. В последнем случае существенно нарушается баланс микрофлоры кишки, что может вызвать поражение ее слизистой оболочки патогенной микрофлорой, в том числе микотическое поражение. Отдельно нужно выделить длительно текущий, и трудно поддающийся лечению лучевой проктит, который часто наблюдается после лучевой терапии злокачественных опухолей органов малого таза.
Клиническая картина
Острый проктит проявляется постоянными болями в прямой кишке, императивными позывами на дефекацию, часто с непроизвольными выделениями из заднего прохода гнойных, серозных, слизистых или сукровичных выделений. Часто отмечается подъем температуры тела до 37,5—38°. Реже отмечается слабость или спастическое состояние сфинктера заднего прохода. Исходом острого проктосигмоидита может быть либо полное выздоровление, либо переход в хроническую стадию. В особо тяжелых случаях после выздоровления возможны рубцовые сужения прямой кишки.
Хронический проктит протекает с периодическими умеренными болями в левой подвздошной области, расстройством стула, наличием в нем слизи. Довольно часто хронический проктит протекает без ярко выраженных симптомов. В таких случаях пациента беспокоят косвенные признаки заболевания – периодическое выделение слизи с каловыми массами, зуд в области заднего прохода.
Диагностика
Основной инструментальный метод диагностики заболевания — ректоскопия. При проведении процедуры в неспециализированных учреждениях диагноз проктосигмоидит ставится очень часто, поскольку слизистая оболочка прямой кишки реагирует на сам процесс подготовки ее клизмами, что создает видимость воспалительных изменений. Так что если вам поставили такой диагноз, пугаться не нужно. Возможно, просто стоит повторить исследование через какое-то время и использовать другие методы подготовки кишки. Дополнительно для уточнения диагноза используются цитологическое исследование кишечного содержимого, посев кала с целью определения состава кишечной микрофлоры, биопсия слизистой оболочки кишки.
Лечение
Основные методы лечения проктита:
- диета
- антибиотикотерапия
- микроклизмы
- свечи
Диета является важным условием достижения хороших результатов лечения. Пища должна быть механически щадящей. Ограничивается употребление пищевых продуктов, содержащих большое количество клетчатки, исключаются жареные, острые, копченые блюда, прием спиртных напитков.
В случаях острых проктитов и проктосигмоидитов с выраженными изменениями слизистой оболочки кишки, активно используются антибиотики и сульфаниламидные препараты. При легких хронических формах необходимости в их назначении нет.
При нетяжелых формах заболевания назначаются микроклизмы (30-50 мл) с раствором колларгола, отваром ромашки, маслами (облепиховым, шиповниковым), рыбьим жиром. Хороший лечебный эффект дают ректальные свечи, особенно при сочетании проктита с другими заболеваниями аноректальной зоны (геморрой, анальные трещины, криптиты, папиллит и т.д.). Выбор препаратов довольно большой, из хорошо себя зарекомендовавших в нашем учреждении можем отметить Проктозан (многокомпонентные свечи, содержащие буфексамак, оказывающий выраженное противовоспалительное действие) и отечественный препарат Натальсид, получаемый из бурых морских водорослей.
В случае тяжелых язвенных проктитов и проктосигмоидитов показана гормонотерапия. Используются микроклизмы с гидрокортизоном, свечи с преднизолоном или сульфасалазином.
Прогноз при правильном и своевременном лечении чаще всего благоприятный. Профилактика проктита сводится к своевременному лечению заболеваний, способствующих его появлению.
Напоминаем про важность получения своевременной консультации проктолога, поскольку при раннем обращении намного больше вероятность успешности нехирургического лечения заболеваний прямой кишки.
Симптомы
Выраженность клинических признаков зависит от причины заболевания, тяжести поражения сигмовидной и прямой кишки, индивидуальных особенностей организма пациента.
Кишечные проявления
- ноющие или схваткообразные боли в нижней части живота слева;
- боли в области анального отверстия, отдающие в копчик, поясницу, половые органы, усиливаются во время опорожнения кишечника;
- болезненные ложные позывы к дефекации
- жжение и зуд ануса, ощущение инородного тела в прямой кишке;
- расстройство стула: фрагментированный плотный кал или поносы, чередование запоров и жидкого стула;
- патологические примеси в каловых массах: слизь, прожилки или сгустки крови, гной;
- непроизвольное выделение слизи из заднего прохода, мокнутие перианальной области.
Внекишечные проявления
- повышение температуры тела до 37-37,2 °С при среднетяжёлом течении болезни и до 38-38,5 °С при тяжёлом;
- слабость;
- озноб;
- похудание;
- снижение или отсутствие аппетита;
- психоневрологические расстройства: тревожность, плаксивость, нарушение сна, навязчивые мысли.
Причины возникновения
Изучив классификацию проктосигмоидита по этиологическому фактору, можно убедиться в разнообразии причин и способствующих факторов.
Выделяются следующие основные причины развития заболевания:
- аномалии развития и анатомии кишечного тракта;
- регулярное употребление агрессивной для органов ЖКТ пищи, включая алкоголь;
- хронический дисбактериоз;
- вторичное инфицирование в постоперационный период, при геморрое;
- венерические заболевания;
- интоксикации любой природы;
- ферментная недостаточность.
Немаловажную роль в развитии воспалительного процесса играет беременность женщины, сдавление растущим плодом петель кишечника. Компрессия может быть следствием опухоли внутренних половых органов.
Диагностика
Диагностикой проктосигмоидита занимается врач-гастроэнтеролог совместно с проктологом. Задача гастроэнтеролога – заподозрить заболевание и направить пациента на обследование. Проктолог выявляет осложнения, требующие хирургического вмешательства.
Методы диагностики:
- Сбор анамнеза и осмотр. Врач выясняет характерные жалобы, их длительность, условия возникновения, проводит осмотр по органам и системам. Характерный признак патологии: болезненная пальпация левых отделов живота, уплотнение и урчание в проекции сигмовидной кишки. При осмотре заднего прохода и анального канала выявляют анальные трещины, увеличенные геморроидальные узлы.
- Общий анализ крови – повышение числа лейкоцитов, СОЭ; при кровотечении – снижение гемоглобина, эритроцитов.
- Биохимия крови – признаки воспалительного процесса: повышение уровня фибриногена, сиаловых кислот, серомукоида, СРБ.
- Копрологический анализ – кал жидкий или кашицеобразный, со слизью; при микроскопии выявляют большое количество лейкоцитов, клеток эпителия, яйца паразитов, вегетативные формы и цисты простейших.
- Бактериологический посев кала – нарушается соотношение между полезной и условно-патогенной флорой, появляются патогенные микроорганизмы. Определяют чувствительность бактерий к антибиотикам.
- Пальцевое исследование прямой кишки – оценивают тонус анального сфинктера, подвижность кишки, состояние околокишечной клетчатки. Характерный признак проктосигмоидита – спазм сфинктера. С помощью пальцевого исследования диагностируют до 80% всех ректальных новообразований.
- Осмотр с помощью ректального зеркала – визуализация слизистой оболочки прямой кишки на протяжении 8-10 см.
- Ректороманоскопия – эндоскопическое обследование прямой и нижней части сигмовидной кишки, позволяет оценить состояние слизистой оболочки, выявить воспаление, язвы, новообразования, взять биопсию с поражённых участков.
- Фиброколоноскопия – обследование всей толстой кишки с помощью волоконной оптики, проводят при подозрении на язвенное поражение кишечника для определения распространённости процесса.
Обязательно почитайте:
Функция всасывания веществ в кишечнике
Методы лечения
Лечение проктосигмоидита препаратами заключается в приеме противовоспалительных медикаментов. Врач может также назначить клизмы с использованием различных растений, например, ромашки или облепихового масла. Назначение лекарственных средств зависит от факторов, из-за которых возникло заболевание. При проникновении инфекций в организм назначаются антибиотики. Если болезнь возникла из-за паразитов, врач выписывает глистогонные лекарства. Исходя из симптоматики патологии, назначаются и другие средства, что отражено в таблице.
| От болевых ощущений | От температуры | От запоров | От диареи |
| Болеутоляющие Спазмолитики | Жаропонижающие | Слабительные | Дезинтоксикационные Энтеросорбенты |
Проктосигмоидит в хронической форме лечится в основном в санаториях. При этом пациенты пьют специальную щелочную воду, используют разные процедуры, например, грязетерапию.
Лечение недуга обычно медикаментозное
Лечение проктосигмоидита народными средствами подразумевает применение настоев и отваров из трав. Используется корень солодки, белладонны или календулы. Иногда травы применяют в разных сочетаниях. При проявлении некоторых симптомов проктосигмоидита используется и лечение свечами, приготовленными самостоятельно дома. Для этого взять тампон и пропитать его противовоспалительным маслом (чаще используется облепиховое). Можно воспользоваться и аптечными средствами. Используемых названий свечей при проктосигмоидите много. Если средство не назначил врач, то работники аптеки помогут подобрать нужное средство.
Растительные лекарства применяются наружно и в случае сильного зуда. Например, принять ванну с добавлением в нее ромашки или календулы. Однако надо знать, что перед использованием народных средств требуется обязательно проконсультироваться с лечащим врачом. Он посоветует, какие именно травы эффективнее, и в каких дозировках их лучше использовать.
Главная цель лечения эрозивного проктосигмоидита – устранение причин, которые вызвали воспаление и предотвращение перехода этого вида в язвенное поражение.
На видео — больше информации о выявлении и лечении заболевания:
Лечение
Легкие формы проктосигмоидита лечат амбулаторно, среднетяжёлые и тяжёлые – в стационарных условиях. В первую очередь выясняют причину заболевания и стараются ее устранить, затем назначают комплексную терапию для купирования воспаления, регенерации слизистой оболочки.
Питание
Диетическое питание необходимо для заживления дефектов кишечной стенки, восстановления работы сигмовидной и прямой кишки, нормализации стула.
Основные правила:
- исключают пищу, раздражающую желудочно-кишечный тракт;
- рекомендуют дробное питание – 5-6 раз в день небольшими порциями;
- продукты отваривают в воде или на пару, при выраженном обострении готовят протёртые блюда: муссы, суфле, жидкие каши.
Список продуктов
| Разрешается | Запрещается |
|
|
Список продуктов корректируют в зависимости от типа расстройства стула. При запорах увеличивают количество отварных овощей, при поносах вводят продукты с крепящим эффектом: рис, черника, бананы. При пищевой аллергии исключают продукты, вызывающие патологическую реакцию. При улучшении самочувствия диету постепенно расширяют, избегая запрещённых продуктов.
Медикаменты
- Антибиотики – назначают при инфекционном характере заболевания. Используют средства из группы цефалоспоринов, защищённых пенициллинов, фторхинолонов. После получения результатов бактериологического исследования лечение корректируют.
- Спазмолитики – уменьшают болезненные сокращения воспалённых участков кишки (Но-шпа, Бускопан, Папаверин).
- Ветрогонные средства– препараты для борьбы с вздутием живота, уменьшают газообразование и боли (Эспумизан, Саб симплекс).
- Ферменты – назначают при хронической ферментной недостаточности для улучшения переваривания пищи (Фестал, Креон, Мезим форте).
- Пробиотики – средства для восстановления кишечной микрофлоры: Линекс, Аципол, Энтерол.
- Сульфасалазин – лекарство с противовоспалительной и антимикробной активностью, назначают для лечения язвенных поражений кишечника
- Гормональные препараты. Кортикостероиды оказывают выраженное противовоспалительное действие, их используют в терапии болезни Крона, язвенного колита (Преднизолон, Метилпреднизолон, Дексаметазон).
Обязательно почитайте:
Парапроктит: как проявляется и лечится патология?
Местное лечение
- Микроклизмы с лекарственными растворами. Колларгол (препарат серебра), оказывает антисептическое, заживляющее, противовоспалительное действие.
- Лекарственные ректальные свечи. Метилурацил стимулирует заживление дефектов тканей. Месалазин оказывает противовоспалительное, антибактериальное действие.
- Облепиховое масло уменьшает воспаление, способствует регенерации слизистой оболочки.
- Сидячие ванночки со слабым раствором калия перманганата оказывают антисептическое действие.
Читайте по теме: Травы для кишечника и особенности их применения
Лечение проктосигмоидита
Помощь препаратов
Так как проктосигмоидит не охватывает всю область толстого кишечника, поэтому первым вариантом лечения является 5-аминосалициловая кислота (5-ASA). Врачи назначают ее в виде «Месалазина» — противовоспалительного препарата. «Месалазин» доступен в нескольких формах: пероральная, суппозиторий, пена и клизма. Он продается под торговыми марками:
- Lialda;
- Asacol;
- Pentasa;
- Apriso;
- Delzicol.
Если применение клизмы невозможно, тогда больной принимает Месалазин.
При тяжелой диареи или кровотечениях может потребоваться госпитализация. В больнице лечение проводится с использованием внутривенных стероидов. При тяжелых случаях может потребоваться операция для удаления пораженной части толстой кишки. Поскольку проктосигмоидит влияет только на нижнюю часть органа, можно использовать суппозитории вместо клизмы. Принимать оральный «Месалазин» показано в том случае, если нет возможности терпеть или вводить клизмы. К другим доступным медикаментам относят:
- пероральные кортикостероиды;
- «Инфликсимаб» (Remicade), который уменьшает реакцию иммунной системы, вызывающей воспаление.
Какая диета показана?
Диета состоит из употребления в пищу манной крупы, рисовой каши, постных супов без жира, термообработанных овощей, фруктов, йогурта с биологическими добавками, творога. Из профилактических мер рекомендуется бросить курить, не употреблять алкоголь и пряные продукты. По возможности выпивать не менее двух литров жидкости в день, вести здоровый образ жизни, делать легкие упражнения. В случае подозрения на болезнь — немедленно обратиться к специалисту.
Рецепты целителей: каков эффект?
Находясь дома, больной самостоятельно может сделать травяные отвары, сидячие ванны с травами, очищающие или лечебные клизмы. Настои трав — распространенное народное средство при катаральном проктосигмоидите. Выделяют такие рецепты:
Отвар ромашки снимает воспаление в кишечнике.
- Целебные травы. Настои, приготовленные из цветов ромашки и календулы, подорожника и крапивы обладают противовоспалительным эффектом.
- Полевой хвощ. Используют компонент для ванночек, он уменьшает болевые ощущения.
- Растения для микроклизм. Применяют орегано, лимонный бальзам, ромашку и календулу. Этот метод терапии катарального проктосигмоидита считается очень эффективным, так как эффект возникает непосредственно на воспаленном участке. Абсорбция необходимых лекарственных ферментов происходить гораздо быстрее — это дает облегчение пациенту и ускорят лечение воспаления. Если эта процедура выполняется правильно, эффект проявится через несколько дней.
Осложнения
При тяжёлом течении патологического процесса и позднем обращении за медицинской помощью развиваются осложнения:
- Геморрой – частые позывы к дефекации и натуживание приводят к варикозному расширению, воспалению, выпадению узлов геморроидального сплетения.
- Анальные трещины – болезненные дефекты стенки анального канала.
- Парапроктит – вовлечение в патологический процесс околокишечной клетчатки.
- Кишечное кровотечение – бывает при локализации язв в зоне крупных сосудов.
- Стриктура кишки – сужение просвета и нарушение проходимости на фоне грубой рубцовой деформации.
- Прободение язв – образование сквозного дефекта кишечной стенки на месте глубокого изъязвления.
Осложнения заболевания требуют хирургического вмешательства.
Осложнения заболевания
Осложнения при проктосигмоидите развиваются, если больной обратился в больницу поздно или подобранные медикаменты для лечения неэффективны. В таком случае развиваются следующие заболевания:
заболевания может осложниться выпадением прямой кишки.
- геморрой;
- трещины в заднем проходе;
- язвы кишки становятся прободными;
- сильное кровотечение;
- развитие парапроктита;
- выпадает прямая кишка;
- образование язв в большом количестве.
Вернуться к оглавлению
Прогноз и профилактика
Результаты лечения зависят от причины болезни, её формы, выполнения рекомендаций врача. Острый проктосигмоидит вылечивается полностью, хронический – нет. Нарушения питания, стрессы ухудшают самочувствие. При язвенном колите риск тяжёлого обострения с осложнениями составляет 15%.
Грамотная терапия, отказ от вредных привычек, соблюдение диеты в течение первых 5 лет после начала патологии снижает риск рецидива вдвое.
В продолжение темы обязательно читайте:
- Трещина прямой кишки: причины, симптомы и лечение патологии
- Рак прямой кишки: симптомы, стадии, лечение и прогноз для жизни
- Заболевания прямой кишки: симптомы и признаки болезни, лечение
- Подробно о геморрое: причины, симптомы и методы лечения
- Заболевания сигмовидной кишки: симптомы и признаки болезней, их лечение
- Сигмоидит (воспаление сигмовидной кишки): симптомы и методы лечения
- Сигмовидная кишка: расположение, строение, функции и заболевания органа
- Подробно о раке кишечника: стадии, симптомы, лечение и прогноз
- Подробно о копрограмме: подготовка, проведение и расшифровка анализа
- Парапроктит: как проявляется и лечится патология?
Какие осложнения могут возникнуть?
Без лечения пациенту с катаральным проктосигмоидитом грозят такие осложнения:
- Рак. Больной с патологией попадает в группу риска развития рака кишечника, особенно если он страдает от язвенных колитов в течение нескольких лет, при которых патология носит очаговый хронический характер.
- Хирургическое вмешательство. Удаление всей или части поврежденного органа хирургическим путем.
- Токсический мегаколон. Толстая кишка может резко расширяется, когда воспаление становится очень тяжелым. Симптомы включают лихорадку, боль в животе и вздутие, обезвоживание и недоедание. С токсичным мегаколоном существует риск разрыва толстой кишки.
- Анемия. Потеря крови при воспаленном кишечнике может привести к анемии, которую возможно лечить добавками железа или переливанием крови.
Лечение включает медикаменты и операцию. У некоторых людей сильно воспаленные или поврежденные части органа удаляют хирургическим путем. Это может уменьшить или устранить симптомы катарального проктосигмоидита, однако избавиться от этой болезни нельзя, и существует риск того, что заболевание в будущем вернется в другую область толстой кишки.
Диета при проктосигмоидите
Правильное питание – важная составляющая в комплексном лечении дистальных колитов. Диетический рацион подбирается так, чтобы организм получал необходимые полезные вещества, но кишечник при этом не перегружался. В первые дни обострения количество пищи ограничивают. Можно есть следующие продукты:
- супы на овощных отварах с разваренными крупами;
- каши на воде (кроме перловой и пшенной), паровые пудинги;
- запеченные или паровые овощи, мелкими кусочками или в виде пюре;
- отварные нежирные мясо и рыба;
- подсушенный белый хлеб;
- протертые фрукты и ягоды;
- кисели и компоты.
Следует исключить из меню свежий хлеб, выпечку, кондитерские изделия, цельное молоко, бобовые культуры, крепкий кофе, наваристые бульоны, копчености, магазинные продукты быстрого приготовления, жирную и жареную пищу, острые специи. Нельзя употреблять алкогольные и любые газированные напитки.
Показано дробное питание – есть нужно часто, 5-6 раз в сутки, маленькими порциями. Блюда подавать к столу в теплом, но не горячем виде.
Проктосигмоидит хорошо поддается лечению – если соблюдать правила питания, вести здоровый образ жизни и тщательно выполнять рекомендации лечащего врача.
Катаральный проктосигмоидит: симптомы
Данная форма заболевания характеризуется теми же симптомами, которые возникают в остальных его формах. Образуется заболевание по причине поражения толстого кишечника, воспаление сигмовидной кишки в значительной степени выражено. Что касается причин, то они могут быть самыми различными, а потому для конкретики в диагнозе, прежде всего, следует провести комплексное обследование, ориентированное на определение наличия кандидоза, глистной инвазии и дисбактериоза.