Причины возникновения
Причины возникновения ротавируса неоднотипны – контакт с больным, банальные грязные руки. В организм человека бактерии попадают через рот. Нужно следить за качеством еды, гигиеной. Это касается беременной женщины на ранних сроках – заболевания в первом триместре беременности опасны для будущего ребёнка.
Передаётся инфекция фекально-оральным путём. После заражения при дефекации выделяются возбудители, легко распространяются бытовым путём, начинают размножаться в организме человека. Если в доме обнаружена инфекция, тщательно соблюдайте осторожность.
Пути заражения:
- От инфицированного человека воздушно-капельным путём.
- От испорченной пищи, воды (орально-фекальным путём). Болезнетворный микроб попадает в рот, проходит по пищеварительному тракту, размножается в кишечнике.
- Через заражённые поверхности – бактерия попадает в человека через рот.
Ротавирусу подвержены младенцы, взрослые, старики, беременные женщины. Нередко причиной возникновения ротавирусной инфекции у беременных становится ослабленный иммунитет – организм будущей мамы подвергается переоценённым нагрузкам. Из-за ослабленного иммунитета беременная женщина быстрее заразится инфекцией в отличие от обычного человека.
Ротавирус при беременности: путь заражения и механизм развития заболевания
В период активной стадии болезни, а также в течение нескольких дней после угасания ее основных симптомов источником опасного вируса являются каловые массы заболевшего человека. Опасность для здоровых людей представляет не только больной с выраженными признаками инфекции, но и ее бессимптомные носители.
Главный способ заражения — фекально-оральный. Проникая в кишечник, возбудитель болезни начинает быстро размножаться в слизистой оболочке органа. Пораженные клетки с жизнеспособными частичками вируса отслаиваются от слизистой и выводятся из организма вместе с калом.
Наибольшую опасность для здорового человека представляют предметы со следами каловых масс зараженного человека:
- почва;
- недостаточно чистый унитаз;
- полотенца;
- ручка на двери в туалете;
- плохо вымытые руки больного.
Через эти предметы вирус быстро переходит на руки потенциальной жертвы. Если взять грязными руками пищу или положить пальцы в рот (что, например, и делают маленькие дети), вирус попадает в ЖКТ и устремляется к кишечнику. Такой «гость» быстро нарушает нормальное всасывание питательных компонентов из просвета тонкого кишечника, провоцирует развитие ишемии его слизистой оболочки и способствует развитию обширной воспалительной реакции.
Ротавирус представляет большую опасность для всех возрастных категорий детей и взрослых. Беременные женщины и дошкольники склонны болеть ротавирусом чаще, чем остальные — причина кроется в ослабленном иммунитете, который не может продолжительное время сопротивляться инфекции.
Симптомы
После появления заражённой флоры в организме, начинает быстро прогрессировать. Первые симптомы заболевания проявляются спустя несколько дней после заражения. Срок инкубации болезни у беременной женщины – 1-2 дня.
Ротавирусная инфекция у беременных происходит в лёгкой форме. Причина – естественный механизм защиты организма. Симптомы у женщин, ждущих детей, не отличаются от симптомов других людей:
- Тошнота – не опасна.
- Диарея – частые походы в туалет вызывают обезвоживание организма женщины. У малыша возникает кислородное голодание, вызывающее выкидыш, преждевременные роды.
- Рвота – опасна для нерождённого мальчика или девочки, вызывает сильные мышечные спазмы, провоцирует угрозу срыва беременности.
- Повышение температуры тела представляет опасность для ребёнка – последствия непредсказуемые.
- В редких случаях возникает учащённое сердцебиение.
Из-за опасности для ребёнка женщина должна быть аккуратна. При появлении первых признаков заболевания, незамедлительно обратитесь к врачу, который назначит подходящее лечение при беременности. Спустя 2-4 дня после начала терапии симптомы утихают. Полное излечение наступает спустя 5-6 дней.
Лечение ротовирусной инфекции у беременных
При возникновении первых симптомов заболевания нужно сразу начать восполнение жидкости, теряемой организмом вместе со рвотой и диареей. Лечение ротавирусной инфекции у беременных должно быть направлено, в первую очередь, на предупреждение и устранение признаков обезвоживания.
Подойдет любой порошок для приготовления водно-солевого раствора, например, Регидрон.
Если такого не оказалось под рукой, то раствор можно приготовить самостоятельно, понадобится:
- литр кипяченной воды;
- 1 чайная ложка соли;
- 2 столовые ложки сахара.
Смешать все в чистой посуде и принимать по несколько глотков каждые 10–15 минут.
Отсутствие мочеиспускания в течение нескольких часов, а также отсутствие выделения пота может свидетельствовать о развитии обезвоживания. В этом случае пероральная дегидратация может не помочь. Необходимо срочно обратиться за квалифицированной медицинской помощью.
Медикаментозное лечение
Повышение температуры тела при ротавирусной инфекции частый симптом, в том числе и во время беременности. Единственное жаропонижающее средство, разрешенное к применению у беременных – Парацетамол. Допустимая доза – 500 мг однократно. Повторный прием возможен через 3–4 часа. Если температура не снижается или достигает высоких цифр – необходимо вызвать скорую помощь.
Опасность ротавируса при беременности
Будущая мама, переболевшая кишечной инфекцией, беспокоится об опасности: риск обнаружения у мальчика или девочки после рождения. Последствия перенесённой болезни для ребёнка – немаловажная тема.
Ротавирусная инфекция при беременности чаще проходит в лёгкой форме, не страшна будущему малышу, после рождения у ребёнка не обнаруживается. Осложнения появляются при сильном инфицировании – актуально на поздних сроках. Лёгкая форма вируса на ребёнке не скажется – заболевание поражает желудочно-кишечный тракт, через плаценту не проникает. Если женщина перенесла кишечный грипп, в организме остались антитела, передающиеся с молоком малышу. Значит иммунитет будет у грудничка.
Известны случаи заболевания беременной женщины тяжёлой формой вируса – на ребёнке отражается непредсказуемым образом.
Частые последствия на ранних сроках:
- Ослабление организма.
- Обезвоживание матери ведёт к нехватке кислорода для ребёнка приводит к выкидышу на ранних сроках.
- Количество циркулирующей крови уменьшается – увеличивается концентрация окситоцина, приводит к сокращению матки, выкидышу.
- Падение артериального давления опасно при беременности.
- Токсический шок у женщины, возникающий при стремительном увеличении температуры тела.
- Почечная недостаточность ведёт к прекращению в почках выработки мочи – показание к прерыванию беременности.
- Пневмония, воспаление лёгких.
Последствия на поздних сроках
Частое последствие на поздних сроках – обезвоживание организма матери. Это самое опасное, что происходит из-за перенесённой болезни. Потеря жидкости ведёт к осложнениям:
- сгущение крови – влияет на образование тромбов на ногах;
- сокращение количества околоплодных вод;
- недомогание – при постоянном присутствии осложнятся роды;
- наличие напряжения толстого кишечника провоцирует тонус матки, преждевременные роды.
Ротавирус при беременности: признаки ротавирусной инфекции у беременных, лечение и последствия
Во время беременности происходит ослабление иммунитета будущей мамы. По этой причине при контакте с любыми вирусами и бактериями возрастает риск заражения разными недугами. Часто беременные заражаются ротавирусом – инфекцией, которая поражает ЖКТ и нарушает его работу.
Еще одно название ротавируса – кишечный грипп. Он сопровождается неприятными симптомами, но достаточно легко поддается лечению даже у беременных женщин.
Как распознать ротавирусную инфекцию у беременных?
Ротавирусная инфекция при беременности переносится в легкой форме благодаря активно работающей защитной системе организма будущей мамы. Однако все проявления заболевания присутствуют.
Симптомы ротавируса:
- Тошнота и рвота. Рвотные массы не являются водянистыми, представляют собой непереваренные остатки пищи и желчь. Таким образом организм пытается защититься от патогенного процесса, не давая ему развиваться. Чаще всего рвота наблюдается в течение суток, но может продолжаться до 3 дней.
- Диарея. В тяжелых случаях женщина посещает туалет каждый час, при легком течении болезни понос повторяется до 4 раз в сутки. Наблюдается выделение водянистых каловых масс, которые пенятся и имеют зловонный запах. Такое проявление может продолжаться до 6 суток. Оно опасно обезвоживанием и требует быстрого устранения. Обычно понос наблюдается после того, как женщину вырвало.
- Повышение температуры. Легкая форма болезни может сопровождаться температурой 37 – 37,5 градусов, а при тяжелом ее протекании градусник иногда показывает более 39 градусов. Такое проявление – реакция организма, который запускает иммунитет, чтобы побороть чужеродного внутриклеточного паразита. Температура при ротавирусе может держаться повышенной в течение двух-трех суток.
- Боли в желудке и животе. Возможны тянущие боли или неприятные ощущения, напоминающие схватки. Болезненным может быть верх или низ живота. При поносе и рвоте боль обычно усиливается. Причиной является сильный спазм мышечной ткани кишечника.
- Учащение биения сердца (только в тяжелых случаях).
Лечение ротавируса при беременности
Ротавирус у беременных требует лечения, чтобы предотвратить неблагоприятные последствия.
Анализы
Для выявления причины и лечения, проводятся анализы:
- Общий анализ крови определит скорость оседания эритроцитов, количество лейкоцитов, превышение численности которых говорит о наличии воспалительного процесса в организме.
- Общий анализ мочи определит наличие изменений в лейкоцитах, протеинах, эритроцитурии.
- Анализ кала покажет наличие возбудителя инфекции.
- В мазке у беременной женщины может оказаться кишечная палочка – даёт похожие симптомы.
После выздоровления анализы приходят в норму.
Медикаментозное лечение
Сложнее лечить ротавирус при беременности в начале – большинство лекарств принимать нельзя из-за отсутствия плацентарного барьера. Без разрешения врача нельзя самостоятельно начинать приём препаратов – рискуете навредить несформировавшемуся организму. При беременности лечение основано на безопасности для плода.
Действия до похода к врачу
Если попасть к доктору не получается сразу, начинайте соблюдение диеты для облегчения состояния.
Нельзя употреблять в пищу при ротавирусной инфекции:
- Сладости.
- Жирное.
- Жаренное.
- Солёное.
- Молочное.
- Сырые фрукты, овощи.
Допускается употреблять во время кишечного гриппа:
- Каши, сваренные на воде.
- Тушёные овощи.
- Рисовый отвар.
- Сухарики, печенье без сахара.
Переболевшие говорят: при правильном соблюдении диеты состояние улучшается на следующие сутки.
Медикаменты
Препараты для лечения желудочного гриппа:
- Антисептики – Нифуроксазид, Бактисубтил.
- Напитки для восстановления водно-солевого баланса – Регидрон, минеральная вода без газа.
- Адсорбирующие препараты – Смекта.
- Чтобы восстановить микрофлору кишечника – Линекс, Хилак форте.
- При резком скачке температуры допустимо принять Парацетамол. Сбить температуру помогут водные обтирания, прохладные компрессы с уксусом. Прикладывают ко лбу, на запястья.
Принимать антибиотики допустимо после выявления источника заболевания. Врач назначает их, если женщина заразилась сальмонеллёзом или дизентерией. В остальных случаях можно обойтись без приёма серьёзных средств, однако не все противопоказаны во время беременности. Приём антибиотиков запрещён с 38 недели. Лекарство назначается врачом, без рекомендаций ничего принимать нельзя – на беременность влияет даже безобидное, проверенное средство.
Народные средства
Ротавирусная инфекция часто лечится народными средствами. Проверенный способ – совместить два метода лечения. Рецепты основаны на сборах из трав, положительно влияющих на микрофлору кишечника.
- Для избавления от болезни применяется рисовый отвар. Варить рис следует в пропорции 1 к 7 на медленном огне. Когда рис разварится, оставьте настаиваться, после слейте жидкость. Принимайте по 70 мл с промежутком в 2 часа.
- Отвар из коры дуба призван вывести токсины у взрослого человека, улучшить работу кишечника. 40 г сбора прокипятите в литре воды, пейте в горячем виде по половине стакана пять раз в день.
- Не противопоказано мумие при беременности. Убрать неприятный запах поможет обыкновенный лимон. Принимают мумие по 0,2-0,5 г дважды в день – утром и вечером.
У каждого продукта свои противопоказания. Перед применением народного средства необходимо проконсультироваться с лечащим врачом!
Ротавирус при беременности: чем лечить, опасна ли инфекция на ранних сроках, отзывы
Любое инфекционное заболевание – это риск для плода и будущей матери. Возбудителем инфекционных заболеваний у беременных и детей является ротавирус. Опасность этой инфекции при беременности в случае своевременного начала лечения — практически отсутствует. Однако, затяжное течение может привести к значительному обезвоживанию и выраженному интоксикационному синдрому.
Заразиться ротавирусом очень просто. Механизм передачи фекально-оральный и контактно-бытовой. Чаще всего заражение происходит через плохо вымытые овощи или фрукты. Признаки заболевания проявляются на 2-3 день после заражения.
Во время болезни беременная мама является переносчиком, поэтому необходимо ограничиваться контакты с детьми, которые сильно подвержены воздействию этого возбудителя.
Ротавирусная инфекция проявляется следующими симптомами:
- тошнота;
- головокружение;
- рвота 3-4 раза в первые дни заболевания;
- повышение температуры выше 38,5 градусов;
- боль в животе;
- жидкий стул.
Температура держится на высоких цифрах первые дни заболевания. Затем становится нормальной. Рвота также отмечается первые 2-3 дня. Однако, при отсутствии лечения вышеуказанные жалобы могут наблюдаться более длительное время.
Влияние ротавируса на беременность
Ротавирус – представитель семейства Reoviridae. Обладает двунитевой РНК, окруженной белковой оболочкой. Очень хорошо сохраняется во внешней среде и весьма устойчив к воздействию низких температур.
Санитарные меры, применяемые против других вирусов и бактерий недостаточно для воздействия на ротавирус, поэтому уровень заболеваемости до сих пор остается высоким.
Чем опасен ротавирус на ранних сроках
Главная опасность – возможное развитие врожденных патологий. Перенесенное с 7 по 11 неделю заболевание, может привести к повышению риска следующих осложнений:
- гипоксия плода;
- отслойка плаценты;
- развитие внутриутробной инфекции.
Риск развития данных состояний на фоне инфекции крайне низок.
Опасность ротавируса на поздних сроках
Осторожно!Если инфекция развивается в последние недели беременности (38,39) всегда есть опасность осложнения родов. При прохождении ребенка через родовые пути он также может заразиться от больной мамы. В период новорожденности заболевания протекает очень тяжело и требует квалифицированной медицинской помощи, поэтому выписка из роддома может сильно задержаться.
Последствия для ребенка
Зачастую, они отсутствуют. Однако, тяжелое течение заболевания может привести к следующим проблемам:
- гипоксия;
- задержка развития;
- повышение риска внутриутробных инфекций.
При появлении признаков инфекции необходимо немедленно обратиться за помощью к врачу. Это позволит значительно снизить риск возможных осложнений.
Что делать, если беременная заболела ротавирусной инфекцией
Первое что должна сделать каждая беременная — обратиться за помощью к специалисту. При отсутствии возможности получения квалифицированной медицинской помощи, необходимо соблюдать следующие рекомендации:
- Немедленно начать отпаивать больную. Пить больше жидкости — одно из главных правил при большинстве инфекционных заболеваний, сопровождающихся рвотой и жидким стулом.
- При повышении температуры сбить ее парацетамолом. Важно помнить, что нельзя пить данный препарат чаще, чем 4 раза за 24 часа. Превышение суточной дозы может привести к избыточной нагрузке на печень.
- Дать выпить активированный уголь. На каждые 10 кг веса беременной, нужна 1 таблетка угля. Таким образом, если она весит 60 кг, нужно 6 таблеток.
- Вызвать скорую помощь или самостоятельно добраться до больницы.
Не нужно заниматься самолечением. Помимо ротавируса сходная клиническая картина имеется у ряда заболеваний. Только специалист может поставить точный диагноз и назначить соответствующее лечение.
Диагностика
Не требуется проведения специфических обследований. Специалисту достаточно сбора анамнеза и оценки жалоб пациента, чтобы поставить правильный диагноз.
В некоторых случаях, дополнительно назначаются следующие обследования:
- общий анализ крови;
- общий анализ мочи;
- бакпосев кала;
- ИФА на ротавирус.
Лечение ротавируса у беременных
Терапия состоит из нескольких основных компонентов.
Так, необходимо следующее:
- Восстановление водно-электролитного баланса. С этой целью используется Регидрон. Рекомендуется пить его небольшими глотками, каждые 15-20 минут. Также, после каждого эпизода жидкого стула или рвоты необходимо выпить 200 мл воды.
- Нормализация температуры. Для ее снижения используются нестероидные противовоспалительные средства, в частности парацетомол.
- Применение адсорбентов. Для быстрого выведения токсинов и продуктов жизнедеятельности бактерий, можно использовать активированный уголь. Также подойдут такие препараты как полисорб и смекта.
- Нормализация микрофлоры кишечника. Для восстановления нормальной флоры рекомендуется использовать такие средства как Хилак-форте или Линекс.
В целом, лечение исключительно симптоматическое. Никаких специфических мероприятий не требуется. Самое главное, в случае появления признаков инфекции необходимо немедленно обратиться за помощью к специалисту. Своевременное начало лечебных мероприятий позволит избежать серьезных осложнений.
В 1 триместре
Лечение ничем особенным не отличается. Единственное, что следует помнить будущим мамам – при возникновении заболевания в первые недели несет больший риск.
Явления ротавируса очень похожи на проявления токсикоза, поэтому, когда она возникает на 12 или 13 неделе, беременная связывает свое состояние именно с этим.
Температура не является характерным признаком токсикоза, поэтому при сочетании рвоты с повышением температуры необходимо немедленно обратиться за помощью к лечащему врачу.
Чем лечить в домашних условиях
Терапия ротавирусной инфекции вполне возможна в домашних условиях.
Помимо вышеуказанных способов лечения, рекомендуется соблюдать следующие правила:
- пить больше жидкости;
- соблюдать диету;
- своевременно сбивать температуру (не чаще чем 4 раза за сутки);
- исключить контакт со здоровыми людьми.
Если быстро справиться с проявлениями заболевания не получается, а жалобы усиливаются, необходимо обратиться к врачу. Народные средства для лечения применять не рекомендуется, в особенности это касается различных отваров из трав. При неправильном применении можно значительно ухудшить состояние.
Что можно пить и есть беременным
Диетотерапия при ротавирусе – одно из основных звеньев лечения. В обязательном порядке, беременная должна исключить из своего рациона следующее:
- молочные продукты;
- сырые овощи и фрукты;
- жирные и жареные блюда;
- сладкое;
- крепкий кофе;
- сладкие газированные напитки.
В дни обострения заболевания необходимо отдать предпочтение блюдам из нежирного отварного мяса, бульонам и кашам, приготовленным на воде. Пить нужно много, лучше бутилированную воду. Хороший эффект показывает частое употребление «Боржоми». Данная минеральная вода помогает быстро восстановить кислотно-щелочное равновесие.
Профилактика
Чтобы защититься от заболевания беременной рекомендуется следовать следующим правилам.
- Соблюдение правил личной гигиены. Перед едой всегда необходимо мыть руки.
- Для приготовления пищи использовать исключительно кипяченую или бутилированную воду.
- Тщательно мыть овощи и фрукты перед употреблением.
- Исключить контакт с болеющими детьми и взрослыми.
Влияние на плод при отсутствии лечения
При нормальном протекании беременности, когда женщина заболела, сразу обращайтесь к врачу. Инфекция не несёт опасности плоду. Единственная опасность для ребёнка – нехватка кислорода из-за потери жидкости от естественного обезвоживания материнского организма.
Последствие для организма женщины
Если беременная женщина не начнёт принимать необходимую терапию, появится риск возникновения неприятных осложнений для организма. Вирус даёт осложнения в виде перехода в хроническую форму. Возможно возникновение патологий желудочно-кишечного тракта, сбоя в работе поджелудочной железы, функциональной диспепсии.
Симптомы кишечного гриппа
Острая стадия заболевания развивается через 1–4 часа после появления первых симптомов. Продолжительность скрытого течения патологии — 1–3 дня. Иногда латентный период сокращается до 14 часов.
Признаки ротавируса легко спутать с пищевым отравлением, токсикозом. Отличие — при инфекционной патологии повышается температура.
Кишечный грипп при беременности сопровождается:
- Рвотой. Приступ чаще однократный. Рвотные массы не водянистые, в них присутствуют фрагменты желчи, не переваренной пищи. Тошнота беспокоит в течение суток, реже — 2–3 дня.
- Диареей. Начинается через 1–2 часа после рвоты. Опорожнение кишечника происходит 3–8 раз в сутки, при тяжелом течении болезни — более 20. Стул водянистый, пенистый, с большим количеством слизи, имеет резкий запах. Примесей крови в каловых массах быть не должно.
- Болью в животе схваткообразного или тянущего характера. Локализуется в верхней или нижней части. Дискомфорт усиливается при рвоте, поносе. Вторичные симптомы — метеоризм, вздутие.
- Повышением температуры. Гипертермия возникает сразу после завершения инкубационного периода. При легких формах показатели не превышают 37,5°, в тяжелых случаях достигают отметки 39°.
- Интоксикацией. Больного беспокоит слабость, головная и суставная боль, одышка, снижение или полное отсутствие аппетита, сильная жажда.
Внимание! В редких случаях может диагностироваться насморк и кашель.
При легкой форме болезни явные проявления начинают стихать на 2–4 день после начала активной стадии, а на 5–6 сутки исчезают полностью.
Иногда ротавирусная инфекция протекает без выраженных симптомов. О заражении свидетельствует слабость, утомляемость, сонливость, урчание в животе.
Профилактика ротавирусной инфекции
Правила защиты от ротавирусной инфекции:
- Мыть руки с мылом перед едой, после возвращения домой с улицы.
- Мыть продукты перед употреблением в пищу.
- Соблюдать правила личной гигиены.
- Делать ежедневные влажные уборки.
- Пить очищенную воду.
- Защищать приготовленные блюда, продукты от насекомых.
- Тщательно соблюдать правильный рацион питания.
- Термически обрабатывать пищу – поможет убить микробов.
- Не употреблять в пищу грибы.
- Не купаться в водоёмах.
Помните: каждый триместр беременности важен. Правила соблюдаются щепетильно во время всего периода беременности.
Диета после ротавирусной инфекции
В острый период кишечного гриппа не рекомендуется кушать вообще ничего. Особенно это касается тех блюд и продуктов, которые раздражают кишечник и пищеварительный тракт в целом. После перенесенного заболевания также необходимо соблюдение специфической щадящей диеты.
Поскольку организм беременной женщины столкнулся с активным воспалительным процессом, в ее крови оказывается повышен фибриноген. Чтобы нормализовать его значение, необходимо правильно питаться как минимум в течение 5-7 дней после окончательного исчезновения неприятных симптомов этого недуга.
- Основу рациона будущей мамы в период выздоровления от кишечного гриппа должны составлять каши, сваренные на воде.
- На обед очень полезно кушать тушенные или протертые овощи, а также картофельное пюре без добавления молока.
- Из напитков предпочтение лучше всего отдавать киселю, который имеет вязкую консистенцию.
- Побаловать себя вы можете только сухариками или несладким печеньем.
Любые жареные блюда, молочные продукты, свежие фрукты и овощи, а также сладости и кондитерские изделия в это время лучше не употреблять, чтобы не усугубить ситуацию и не спровоцировать повторное возникновение неприятных симптомов болезни.
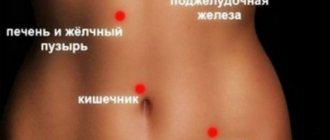
Другие опасности, связанные с ЖКТ во время беременности
При беременности могут возникнуть у будущей мамы разные заболевания ЖКТ. Распространённые заболевания желудочно-кишечного тракта, схожие по симптомам с ротавирусом: кишечная палочка, отравление. При ротавирусной инфекции повышается температура тела. У беременной женщины повышенная температура может держаться весь первый триместр – это норма, не паникуйте. Учитываются симптомы в целом. Стоит знать и проводить меры профилактики.
Способы заражения
Пик заболеваемости ротавирусной инфекцией приходится на теплые времена года – весну и лето. Возможны только 2 типа передачи ротавируса от зараженного человека:
- Фекально-оральный – из-за недостаточной гигиены больного. Вирусные частицы могут долгое время сохраняться в воде (поэтому часто заражение происходит после купания в море), на бытовых предметах, на руках.
- Воздушно-капельный тип передачи – через кашель или чихание при тесном контакте с зараженным человеком. Этот способ заражения более редкий, так как концентрация вирусных частиц в слюне значительно ниже, чем в фекалиях.
После того как вирус попадает в организм человека, происходит его размножение в кишечнике. Клинически это времяникак не проявляется и носит название инкубационный период. Его длительность составляет в среднем от 2 до 5 дней. Продолжительность инкубационного периода зависит от количества вирусных частиц, которые попали в организм, и от наличия сопутствующих заболеваний желудочно-кишечного тракта.
Кишечная палочка
Нередко анализ показывает наличие кишечной палочки в моче, посеве при беременности. При обнаружении женщина сильно пугается. Бактерия может сильно подействовать на кишечную систему, спровоцировать сильнейшие расстройства – рвота, понос. Место обитания – толстый отдел кишечника, мочевой пузырь. Выведена допустимая норма содержания кишечной палочки в моче, но она не должна там присутствовать.
Симптомы:
- Диарея.
- Рвота.
- Лихорадка.
- Тошнота.
- Нарушение аппетита.
- Тянущие боли в животе.
Заболевание опасен для будущей мамы и плода. Он может сильно снизить иммунитет женщины, организм становится уязвимым для болезней. Сначала бактерия (эшерихия коли) попадает в мочевыводящие пути, откуда поднимается в мочевой пузырь. У ребёнка появляются патологии, способные привести к смерти.
Бактерия эшерихия коли
Профилактика
Чтобы кишечную палочку не нашли в бакпосеве, выделениях из мочевого пузыря, проводится тщательная профилактика заболевания.
- Соблюдайте правила личной гигиены. Подмываться нужно в направлении от влагалища к анальному отверстию. Иначе заносятся во влагалище остатки кала и бактерия появится в мочевыводящих путях.
- Нельзя постоянно носить трусы стринги. Бельё создаёт эффект трения, влияет на перенос инфекции во влагалище.
- Исключите половые контакты со смешением микрофлоры кишечника и мочеполовой системы.
- Не стоит использовать ароматизированные прокладки, туалетную бумагу.
Палочка может жить в организме, не проявляясь. Женщина живёт полной жизнью, не подозревает о присутствии кишечной палочки в мочевом пузыре. Рекомендуется периодически сдавать анализы. Врач назначает бак посев, мазок при беременности для определения наличия инфекции. Ведение беременности проводится так, что анализы сдаются из триместра в триместр. Кишечную палочку в посеве пропустить невозможно – анализ берётся часто, чтобы вовремя поймать возможную инфекцию, не допустить её прогрессирования.
Анализ на кишечную палочку
Лечение
Если анализ показал наличие инфекции, приступайте к лечению. Она вызывает серьёзное заболевание почек – пиелонефрит. Заболевание опасно при беременности. При пиелонефрите возникают сильные боли. Его проще предупредить, чем вылечить – страдают почки. Сохраняется опасность для ребёнка. Беременность заканчивается выкидышем, внутриутробной гибелью плода, гибелью матери.
При беременности применяется щадящее лечение. Реже назначают серьёзные препараты, влияющие на ребёнка – Канефрон, Амоксиклав, Фурагин.
От кишечной палочки лечатся народными средствами. Применяются отвар подорожника, подсолнечник, чистотел лекарственный. Перед самолечением при беременности нужно проконсультироваться с лечащим врачом.
Опасна ли ротавирусная инфекция при беременности
Кишечный грипп — патология, получившая название от возбудителя, который внешне напоминает колесо. Чаще болезнь диагностируют осенью.
Патология передается воздушно-капельным и алиментарным путем. Опасность для здорового человека представляют люди с явными проявлениями заболевания, бессимптомные носители инфекции. Заразиться можно при использовании грязных санитарно-технических приспособлений (унитаза) и бытовых предметов (посуды), при контакте с почвой, рукопожатии.
У людей старше 20 лет формируется иммунитет к ротавирусу, но беременные все равно попадают в группу риска. После зачатия происходит естественное ослабление защитных функций, организм теряет способность бороться с любыми патогенами.
Ротавирусная инфекция очень опасна при беременности. Из-за высокой температуры, рвоты повышается риск развития обезвоживания.
Непосредственно для ребенка ротавирус не опасен, поскольку не может проникать через плацентарный барьер. При инфицировании во время беременности антитела передадутся новорожденному с грудным молоком, но только при легкой форме патологии. Последствия заболевания с тяжелым течением предсказать сложно.
Внимание! Существует 9 разновидностей возбудителей ротавирусной инфекции. Но для людей опасны только 6 видов вирусов.
Отравление при беременности
Женщине при беременности нужно быть вдвойне аккуратной в употреблении продуктов. В зоне риска – мясная и колбасная продукция, молочные продукты, консервы, майонезные салаты. Большую опасность для жизни эмбриона представляют грибы – токсины способны преодолевать плацентарный барьер, оказывают влияние на плод.
Симптомы отравления при беременности:
- Тошнота.
- Рвота.
- Диарея.
- Боли в животе.
- Редкое повышение температуры.
Если рвота происходит один раз, жидкий стул 2-3 раза в сутки, не поднимается температура – лечиться можно самостоятельно. Если состояние тяжёлое, лучше проконсультироваться с докторами.
Лечение
Выведите из желудка отраву. Рвоту лучше не вызывать – организм справится. Единственная помощь – обильное питьё. С помощью воды ядовитый продукт быстрее покинет организм. После опорожнения желудка примите абсорбент (Активированный уголь), соединяющий токсины для дальнейшего выведения.
Когда состояние улучшится, восстановите потерю жидкости – подойдёт кипячёная вода.
Отравление при беременности требует диеты. Не отказывайтесь от еды – необходимо питаться лёгкой пищей, маленькими порциями. Можно есть кашу на воде, картофельное пюре, отварное мясо, рыбу, чай с сухим хлебом, печеньем.
Ротавирус у ребенка
Ротавирус у детей: симптомы, лечение, профилактика.
Ротавирусная инфекция
— острое инфекционное заболевание с фекально-оральным путем передачи, характеризующиеся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Ротавирус является ведущей причиной гастроэнтеритов у детей в возрасте младше 5 лет. .В России наиболее часто регистрируется в зимне-весенний период.
Причины инфекции:
Возбудитель — ротавирус, относится к семейству
РНК-содержащих вирусов. Заразными для человека считаются 1 — 4, 8 и 9 типы вируса.
Источник инфекции ― человек (больной или вирусовыделитель). Число бессимптомных носителей вируса среди детей может достигать 5–7%. Вирус способен на протяжении нескольких месяцев сохранять жизнеспособность во внешней среде, устойчив при низких температурах, быстро погибает при нагревании.
В целом по РФ удельный вес заболевших детей до 1 года составляет 20,6%, в возрасте 1–2 лет — 44,7%. К 2-летнему возрасту почти каждый ребенок хотя бы 1 раз переносит ротавирусную инфекцию и более 2/3 заболевают повторно. Учитывая высокую контагиозность (заразность) является частой причины вспышек в организованных коллективах (детский сад, школа) и больницах.
Механизм передачи
ротавируса
― фекально-оральный: реализуется пищевым, водным и контактно-бытовым путем. Учитывая крайне высокую контагиозность ротавируса и устойчивость возбудителя к средствам бытовой химии, даже очень строгие меры гигиены (в т.ч. мытье рук после каждого контакта с больным) зачастую могут оказаться неэффективными. Инкубационный период составляет всего несколько суток ― в среднем от 1 до 3 дней.
Клиническая картина
Основные симптомы ротавирусного гастроэнтерита — общая интоксикация (лихорадка, вялость, рвота, головная боль) и изменения со стороны ЖКТ: боли в животе, частый жидкий водянистый стул. Ротавирусному гастроэнтериту свойственны два варианта начала болезни: острый (около 90% больных), когда все основные симптомы появляются в 1-е сутки болезни, и подострый, когда к 1-2 симптомам (чаще боли в животе и интоксикация) на 2-3 день болезни присоединяются диарея, рвота, лихорадка.
Общеинфекционный синдром.
Большинство случаев ротавирусной инфекции начинается остро с повышения температуры до фебрильных цифр (38,0 градусов) или даже гипертермии, однако длительность лихорадки, несмотря на её выраженность, редко превышает 2-4 дня. Лихорадка сопровождается симптомами интоксикации: слабостью, вялостью, снижением аппетита вплоть до развития анорексии и адинамии при тяжелых формах болезни. У детей старшего возраста при легких формах заболевание может протекать на фоне субфебрильной температуры с умеренно выраженными симптомами интоксикации или их отсутствием.
Синдром местных изменений (гастрит, гастроэнтерит и/или энтерит).
Одним из первых, а нередко и ведущим проявлением ротавирусной инфекции, является рвота. Она может возникать одновременно с диареей или предшествовать ей, носить повторный или многократный характер на протяжении 1-2 дней. Поражение ЖКТ протекает по типу гастроэнтерита или (реже) энтерита. Диарейный синдром при ротавирусной инфекции является одним из наиболее важных и постоянных проявлений, в ряде случаев определяющих клиническую картину заболевания. Стул обильный, водянистый, пенистый, желтого цвета, без видимых патологических примесей, или с небольшим количеством прозрачной слизи, иногда отмечается характерный кислый запах испражнений. Частота стула в среднем не превышает 4–5 раз в сутки, но у детей младшего возраста может достигать 15–20 раз. Продолжительность диареи в среднем колеблется от 3 до 7 дней, но может сохраняться и более продолжительное время (до 10-14 дней, чаще у детей раннего возраста). Для ротавирусной инфекции характерно сочетание диареи с явлениями метеоризма, которые наиболее выражены у детей первого года жизни. Болевой абдоминальный синдром при ротавирусной инфекции появляется в дебюте заболевания. Абдоминальные боли различной степени выраженности могут носить разлитой характер или локализоваться в верхней половине живота, также могут встречаться эпизоды схваткообразных болей.
Синдром дегидратации.
Тяжесть течения ротавирусного гастроэнтерита определяется объемом патологических потерь жидкости с рвотой и диарей и развитием эксикоза (обезвоживания) I–II, реже II-III степени. Степень эксикоза у больных зависит не только от выраженности патологических потерь жидкости и электролитов, а также от адекватности проводимой регидратационной терапии (адекватного восполнения жидкости). О развитии дегидратации сигнализируют следующие признаки: постоянная жажда, западение глаз и большого родничка, сухость кожи, склер и слизистых оболочек. Кожные покровы приобретают землисто-серый оттенок, губы становятся яркими и сухими, снижает тургор кожи, уменьшается количество мочи. Самым опасным состоянием считается стадия обезвоживания, при которой жажда сменяется полным отказом от питья и происходит выраженное урежение мочеиспусканий вплоть до его полного отсутствия.
Синдром катаральных изменений.
У 60–70% больных при ротавирусной инфекции имеют место катаральные явления со стороны верхних дыхательных путей, которые могут предшествовать дисфункции кишечника. Он характеризуется умеренной гиперемией и зернистостью задней стенки глотки, мягкого неба и небных дужек, заложенностью носа, покашливанием. Однако наличие катаральных явлений в ряде случаев может быть обусловлено сопутствующей респираторной вирусной инфекцией, особенно в период сезонного подъема заболеваемости.
Внекишечные осложнения:
— дегидратация
— вторичная инфекция
— возможно развитие судорог
— неправильном водном режиме РВГЭ может стать причиной отека мозга, ДВС-синдрома, острой почечной недостаточности и других жизнеугрожающих состояний
Наиболее тревожный признаки! (Необходимо вызвать СМП
)
-выраженная слабость и вялость, практически постоянный сон или наоборот непрекращающиеся беспокойство
— непрекращающаяся рвота
— невозможность напоить ребенка
— отсутствие мочеиспускания или очень редкое концентрированной мочой
— у детей до года — западение родничка
— примесь крови в стуле
Прогноз заболеваения:
Прогноз заболевания при адекватной гидратации, как правило, благоприятный, длительность болезни редко превышает 5−7 дней. После перенесенного ротавирусного гастроэнтерита ребенок может заразиться повторно из-за сезонной смены циркулирующих серотипов ротавируса, но перенесенная естественная инфекция может снижать тяжесть течения последующих инфекций.
Диагностика:
ИФА кала и ОКИ -тест (так же включает ПЦР исследование на другие типы вирусов, вызывающих острые кишечные инфекции, сальмонеллез и дизентерию)
Первая помощь:
-Обильное дробное питье. Для этого предпочтительнее использовать специализированные солевые растворы — Регидрон, Регидрон — Био. В первые часы, что бы не провоцировать рвоту, можно давать по 1 ч.л. или ст.л. каждые 5 — 10 минут.
ВАЖНО ПОМНИТЬ! За сутки в зависимости от возраста ребенок должен выпить минимум 1 — 1,5 литра воды. Поэтому особенно в первые стуки ребенка СЛЕДУЕТ продолжать поить и во сне, контролируя что бы ребенок не поперхнулся.
— Маленького ребенка положить на бок, чтобы в случае приступа рвоты он не захлебнулся рвотными массами.
-Жаропонижающие средства — только если температура выше 38,5.
— первые 3 часа после рвоты не кормить, далее небольшими порциями.
Грудное вскармливание обязательно продолжать!
— В остром периоде, для ускоренной нормализации стула и выведения вируса из организма, применяются вяжущие и адсорбирующие вещества (карболен, полифепан, смекта, энтеросгель и пр.)
Диета:
При лечении кишечных инфекций, провоцирующих развитие ферментопатии, особое внимание уделяется диете. Так как в ходе развития патологического процесса нарушается активность ряда пищеварительных ферментов, в частности, лактазы, в острый период заболевания из пищевого рациона ребенка следует исключить цельное молоко и молочные продукты и ограничить прием пищи, богатой углеводами (сладкие фрукты, фруктовые соки, выпечка, бобовые культуры). Также в острый период болезни не разрешается кормить детей мясом, бульонами, мясными продуктами, жирными и жареными блюдами. Пищу больному ребенку дают часто, небольшими порциями. В список разрешенных продуктов входят слизистые каши, овощные пюре и супы, белые сухарики и печеные яблоки.
Грудное вскармливание при наличии кишечной инфекции не прекращают, так как в материнском молоке содержаться антитела, нейтрализующие ротавирус и иммуноглобулины, облегчающие течение заболевания.
Частые ошибки:
— Дача антибиотика. В данном случае виновник вирус и любой антибиотик совершенно бессилен против него. Он не принесет никакой пользы, тлько увеличит вероятность осложнений.
— при обильном поносе использование любых противодиарейных средств по типу лоперамида (без консультации врача). Их прием может усилить интоксикацию, удлинить период выздоровления.
Профилактика:
Против ротавируса существует специфическая профилактика- вакцинация
Вакцинация (Ротатек). Курс состоит из трех доз с интервалом введкения от 4 до 10 недель.. Первое введение вакцины в возрасте от 6 до 12 недель. Последнеее введение до 32 недели жизни. (Совместима с любыми вакцинами из национального календаря кроме БЦЖ)
Кроме того:
Производится изоляция пациентов в домашних условиях с легкими формами ротавирусной инфекции т в течение 7 дней, после чего переболевший может быть допущен в организованный коллектив (в том числе детский) на основании справки врача о выздоровлении без дополнительного вирусологического обследования.
• Использование для питья только кипяченой воды;
• Тщательное мытье рук перед едой;
• Предварительное мытье фруктов и овощей при помощи щетки;
• Достаточная термическая обработка пищи.
Возможные осложнения
Пневмония на рентгенологическом снимке
Опасные последствия ротавируса развиваются на фоне сильного обезвоживания, тяжелого течения инфекционной патологии на ранних сроках беременности.
Возможные осложнения:
- резкое снижение иммунитета, частые простуды;
- гипотония;
- токсический шок (развивается при сильном повышении температуры тела);
- почечная недостаточность;
- пневмония, бактериальный бронхит.
Последствия обезвоживания — маловодье, преждевременные роды, недостаток грудного молока. При нехватке жидкости в организме уменьшается объем циркулирующей крови, активизируется выработка окситоцина, отвечающего за сокращение матки.
На фоне обезвоживания кровь становится более вязкой, увеличивается риск образования тромбов. У плода при нехватке жидкости возникают дефекты нервной трубки, развивается гипоксия.