Что считается хроническим запором
Специалисты считают констипацией (запором) задержку стула минимум на двое суток. Иными признаками этого недуга являются затруднение акта дефекации и незначительное отхождение кала, после которого у пациента сохраняется чувство заполненности кишечника. Также к этому недугу можно отнести состояние, при котором опорожнение кишечника происходит каждый день, но объем выделяемого кала небольшой.
Хронический запор у взрослого патология, которая встречается довольно часто. Если задержка стула не вызывает дискомфортных ощущений, в кале отсутствуют примеси (кровь, слизь, гной, плохо переваренная еда), это состояние считается нормой.
В норме опорожнение кишечника должно происходить 1- 3 раза в сутки, а также до одного раза в 2 дня. В случае если показатели превышают эти цифры, клиницисты проводят комплексное обследование и на его основании устанавливают диагноз «хронический запор».
Как на организм влияет недельный и более запор
Первые признаки отравления организма отходами собственной жизнедеятельности у детей проявляются быстрее, чем у взрослых, обычно в течение недели. При задержке дефекации более, чем на 3 дня, у малыша начинает портиться аппетит, нарушается сон, появляется плаксивость и раздражительность. Из внешних признаков недельного запора наиболее часто встречаются сухость кожи и сыпь. Накопление кала в кишечнике спровоцирует образование большого комка, который может повредить сфинктер, вызвав болевые ощущения и кровотечения в прямой кишке.
Если говорить о том, к чему приводит сильный запор у женщин, то нерегулярный стул отражается на внешнем виде: появляется усталый внешний вид, цвет лица становится серым, сохнет кожа, на ней появляются мелкие морщинки и воспаления. Вздутие живота, повышенное газообразование не прибавляют женщине уверенности в себе и привлекательности. Страдает тело, кожа головы: появляется перхоть, зуд.
У мужчин отсутствие стула в течение нескольких дней чревато воспалительными процессами в предстательной железе. У взрослых и детей продолжительный запор приводит к застоям желчи, болезням печени, поджелудочной железы.
Причины развития хронического запора
Причины недуга не всегда обусловлены патологическим характером, нередко они могут быть проявлением следующих факторов:
- недостаточным потреблением жидкости;
- малоподвижным образом жизни;
- частыми стрессовыми ситуациями;
- неправильным режимом и рационом питания;
- жестким рабочим графиком;
- регулярными переездами и др.
В ряде случаев констипация указывает на возникновение синдрома раздраженного кишечника, характеризующегося нарушением перистальтики с изменением частоты стула. Периодически возникают поносы, которые сменяются хроническими запорами.
Также существуют и патологические причины заболевания. В большинстве случаев они требуют срочного хирургического вмешательства. Данная патология – непроходимость кишечника, возникающая в процессе сужения просвета кишечника из-за глистных инвазий, спаек, опухолей, образования рубцов и иных факторов.
Причиной запоров нередко бывает страх перед дефекацией. Данное состояние свойственно при некоторых недугах, которые проявляются болями при опорожнении кишечника. К данным патологиям относятся трещины ануса, геморрой, парапроктит и др.
Причины
Запоры могут возникать по следующим причинам:
- Неправильное питание. Большинство людей страдают этим из-за того, что в их рационе мало растительной клетчатки, которая стимулирует работу кишечника. Запоры возникают, если человек своё предпочтение отдаёт белковой калорийной пище, а также различным сладостям и выпечке.
- Нехватка жидкости. Очень часто человек употребляет меньше воды, чем нужно, или заменяет её другими напитками, например, кофе, чаем, сладкими соками.
- Гиподинамия. Данная причина распространена у тех людей, кто ведёт малоподвижный образ жизни и не занимается физическими нагрузками.
- Откладывание дефекации. Человек может не реагировать на позыв по разным причинам, но если такое поведение становится частым и постоянным, то это приведёт к уменьшению позывов и, как следствие, к запору.
- Приём лекарственных препаратов. Некоторые лекарства негативным образом влияют на перестальтику кишечника и могут нарушить его работу. Обычно о данном побочном эффекте указывается в инструкции по применению препарата.
- Беременность. В это время запор может быть вызван гормональными перестройками организма, а также связан с давлением матки на область кишечника.
- Нарушение психоэмоционального состояния, вызванное длительным стрессом, изменениями в жизни, депрессией.
Эти причины могут вызвать запор у практически здоровых людей. Также запор может возникнуть из-за хирургического вмешательства, аномалий развития внутренних органов, из-за различных заболеваний.
Виды хронических запоров
В медицине хронические запоры подразделяются на несколько видов:
- алиментарные – обусловленные неправильным питанием;
- неврогенные – возникают в процессе нарушения нейро-рефлекторной функции;
- ятрогенные – появляются после приема лекарственных средств;
- токсические – являются следствием интоксикации;
- проктогенные – возникают из-за нарушения работы мышечной мускулатуры малого таза;
- механические – вызваны образованием препятствий в кишечнике ( рубцов, полипов, опухолей, различных аномалий развития и пр.);
- аноректальные болезни – к ним относятся трещины, геморрой и др.;
- психогенные – обусловлены изменением эмоционального состояния.
Осложнения и последствия
При отсутствии своевременного адекватного лечения последствия хронического запора достаточно серьезные. Как правило, из-за твердого стула у пациента появляются трещины заднего прохода, что служит причиной развития геморроя. Констипация нередко является катализатором таких болезней как колит, энтерит и воспаление аппендикса. Нередки случаи появления гепатита, а также осложнений функционирования желчевыводящих путей.
Однако самое серьезное осложнение хронического запора – рак. Развитие опухолей толстой или прямой кишки объясняется длительным нахождением канцерогенов внутри кишечника. Запор, как заболевание, возникает постепенно, но нередко приобретает хронический характер. В случае появления первых симптомов нужно обратиться к специалисту и своевременно начинать лечение.
Диагностика
В процессе диагностики этого состояния специалист учитывает, что этот недуг не является самостоятельным заболеванием, чаще всего его проявление является следствием проявления иной патологии или вызвано особенностью диеты и образа жизни. В ходе комплексного обследования врач исключает медикаментозную констипацию вследствие патологии кишечника (дивертикулеза, болезни Крона, колоректального рака, а также приобретенных аномалий толстой кишки).
Обследование больного включает в себя опрос пациента, общий осмотр, пальпацию, ректальное исследование, радиологические исследования (ирригоскопию, рентгенографию брюшной полости),колоноскопию. В зависимости от предполагаемого диагноза специалист может назначить больному с данной патологией анализ кала на наличие крови, копрограмму, биопсию кишечника, бактериологическое исследование кала, различные манометрические методики (сфинктерометрию, аноректометрию), а также консультации терапевта, кардиолога, пульмонолога, эндокринолога и других специалистов.
Основная группа риска
В зону риска попадают следующие категории людей:
- Младенцы. У детей первого года жизни не полностью сформирована пищеварительная система, что приводит к возникновению различных проблем, в том числе запоров. Введение нового продукта, несоблюдение диеты кормящей мамой приводят к нарушению стула.
- Офисные работники, ведущие сидячий малоподвижный образ жизни. Обязательно нужно заниматься спортом, чтобы избежать проблем с пищеварением.
- Пожилые люди. В старшем возрасте наблюдается ослабление мышц кишечника, которые не справляются со своевременным выведением продуктов распада из организма.
- Пациенты, находящиеся на длительном медикаментозном лечении. Серьезные антибактериальные препараты уничтожают полезные бактерии в желудке, которые отвечают за процессы пищеварения. Именно поэтому происходит застой каловых масс в толстой кишке. Восстановлением нормальной микрофлоры кишечника удается решить эту проблему.
Методы лечения
Выделяют несколько методов лечения хронического запора, к ним относятся:
- медикаментозное лечение;
- иглоукалывание;
- физио- и рефлексотерапия;
- фитотерапия;
- назначение специальной диеты.
Традиционная медицина ориентируется на применение препаратов от хронического запора. Во многих случаях они оказывают моментальное или разовое действие, поэтому помимо приема лекарственных средств рекомендуется изменить образ жизни.
Медикаментозное лечение
Слабительные средства при запорах нередко провоцируют проблемы из-за привыкания к препаратам этой группы. При выборе этого метода нужно придерживаться рекомендаций специалиста:
- принимать один вид препарата;
- следовать строго предписанному курсу;
- в случае снижения эффекта незамедлительно обратиться к врачу.
Препараты, облегчающие и ускоряющие дефекацию, имеют два вида. Первые активно продвигают содержимое в кишечнике, их состав основан на бисакодиле, антрахинонах, пикосульфате, а также включают крушину и ревень.
Вторая группа лекарств выполняет другую функцию – обогащает кишечник водой, что благоприятно сказывается на консистенции стула (он становится менее плотным). Их состав включает в себя различные соли, а в качестве активного вещества используют лактулозу или макрогол.
Как лечить хронический запор в домашних условиях
Медикаментозное лечение нередко дополняют проверенными народными методами, к ним относятся:
Сенна
Одно из наиболее действенных слабительных средств, состав из сенны. Для этого нужно 2 ч. л. сенны смешать со 100 г чернослива. Смесь заварить 0,5 л кипятка и настоять в течение 3-х часов и процедить. Принимать 3-5 ст. л. через каждый час до полного исчезновения запоров.
Применение этого средства имеет не много противопоказаний. В редких случаях: боли в животе, снижение аппетита. Его действие наступает через 5-8 часов после приема.
Чернослив
0,5 кг чернослива нужно залить 3,5 л воды, кипятить в течение 20 мин., добавить 50 г коры крушины и опять кипятить 20-30 минут. Остудить, процедить, налить в полученный состав 200 г «Холосаса» (вытяжка плодов шиповника). Целебный отвар принимать на ночь по 100 г.
Отруби
Отруби – довольно эффективное средство от запоров. В первые 10 дней рекомендуется принимать отруби по 1 ч. Л., заваривая кипятком, а отстоявшийся мякиш нужно употреблять 3 раза в день. Следующий цикл продолжительностью 2 недели, но доза отрубей увеличена и составляет 2 ст. ложки на один прием – так же 3 раза в день. После сухие отруби принимают по 2 ч. л. во время приема пищи. Этот курс лечения рассчитан на 2 месяца.
Прием в пищу отрубей улучшает перистальтику кишечника, позволяет легко избавляться от продуктов распада.
Диета
Правильное питание – отличный способ избавиться от хронического запора. Диета строится на рационе, обогащенном натуральными продуктами и пищевыми волокнами. Натуральные продукты насыщены жидкостью, фитонутриентами и витаминами, которые ускоряют работу кишечника. Люди, страдающие данной патологией либо подверженные ей, должны ежедневно употреблять 0, 5 кг овощей и фруктов.
Также следует сделать акцент на кисломолочных продуктах, хлебобулочных изделиях только из муки грубого помола и крупах: гречневой, ячневой и овсяной. Эти продукты благотворно влияют на процесс дефекации. Больным данным недугом рекомендуется употреблять тыкву, шпинат и продукты пчеловодства.
В случае если диагностирован хронический запор, следует уделить особое внимание употреблению жидкости. Питье должно быть частое и обильное. Рекомендуется больше пить минеральную воду и соки. Лимонный сок является натуральным слабительным компонентом, его рекомендуется добавлять в питьевую воду и другие напитки. Напитки на основе крапивы, моркови, одуванчика и семени льна также эффективны в лечении запоров. Квас и пиво также способствуют облегчению запоров, однако в их состав входит алкоголь, что является противопоказанием при лечении любого заболевания.
Питье необходимо включать в рацион перед приемом пищи, перед сном и сразу после него. Во время лечения хронического запора лучше воздержаться от кофе, черного и зеленого чая.
Профилактика
Ввиду таких тяжелых последствий недуга, как интоксикация и развитие патологий, данное состояние требует контроля специалистов. При этом профилактические меры имеют не меньшее значение, чем своевременная помощь. Значительно снизить риск развития подобного состояния могут следующие меры:
- Соблюдение режима питания. Принимать пищу нужно 3-4 раза в день, соблюдая перерыв между приемами пищи не более 3-5 часов. Рекомендуется отказаться от еды за 2 часа до сна.
- Коррекция рациона. В профилактических целях важно употреблять продукты, содержащие в составе пищевые волокна: отруби, орехи, свежие овощи, фрукты и а также кисломолочную продукцию. Стоит ограничить мясо, вязкие каши, жир, алкоголь – они способствуют обратному (укрепляющему) эффекту. Необходимо выпивать 1,5-2 л жидкости (в случае отсутствия противопоказаний), отдавая предпочтение питьевой воде и компотам без сахара.
- Контроль стрессовых ситуаций. Одной из мер профилактики запоров является умение избегать нервного напряжения. Нужно постараться контролировать свое душевное состояние во время стресса.
- Соблюдение режима дефекации. Это также важно, как соблюдение режима питания. При нормальной работе ЖКТ первая дефекация должна проходить примерно через 15–30 мин. после завтрака. Быстрому срабатыванию гастро кишечного рефлекса способствует стакан любого сока, выпитого натощак. Чтобы не вызвать расстройство кишечника не рекомендуется подавлять позывы дефекации. Также следует избегать бесконтрольного приема таблеток и чаев от запора, поскольку их продолжительное использование может вызывать «синдром ленивого кишечника».
- Физическая активность. Подвижный образ жизни благотворно влияет на движение каловых масс в кишечнике, улучшает его перистальтику и кровоснабжение. Также существуют специальные упражнения, которые можно выполнять для профилактики запоров и улучшения работы всей пищеварительной системы в целом.
Хронический запор – это патология, от которой можно излечиться. Если соблюдать все вышеперечисленные профилактические меры, можно избавиться от хронического запора навсегда и предупредить дальнейшее развитие заболевания.
Диагностика частых запоров у взрослых
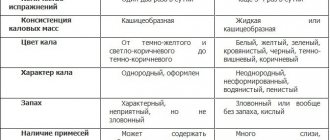
Если запор является новым симптомом, то необходима особенно тщательная диагностика пациента.
Необходимо установить частоту и вид стула, проблемы, связанные с выведением кала, продолжительность запора. Отсутствие чувства позыва к опорожнению кишечника или внезапная потребность опорожнения, как правило, наблюдаются при идиопатическом запоре. Каловые массы в виде отдельных твердых комков, которые напоминают орехи, либо плотные продолговатые комковатые фрагменты встречаются при функциональных нарушениях акта дефекации. Жалобы на вынужденное усилие чтобы опорожнить кишечник, необходимость помощи при опорожнении, ощущение неполного опорожнения и другие симптомы, также относятся к функциональным частым запорам. Если у пациента наблюдаются сопутствующие симптомы, такие как лихорадка, боли в животе, наличие крови в кале, рвота или были перенесенные заболевания важно провести обширную диагностику.
Также важно оценить психическое здоровье пациента, проверить наличие симптомов эндокринных заболеваний или болезней нервной системы, которые протекают с запорами. Проктологи Юсуповской больницы проводят пальцевое обследование и оценивают напряжение анального сфинктера, наличие язв и трещин, выпадения прямой кишки и геморроидальных узлов. Проверяют тревожные симптомы, которые могут указывать на вероятность органической причины. К таким симптомам относят:
- Снижение массы тела;
- Лихорадку;
- Кровь в кале (визуально определяется или скрытая);
- Анемия;
- Оценивают, происходят ли изменения при объективном обследовании;
- Боли в животе;
- Семейный анамнез, который может указывать на рак толстого кишечника;
- Неспецифические колиты.
Также проктологи Юсуповской больницы, при необходимости прибегают к следующим дополнительным методам исследования:
- Скрытая кровь в кале;
- Лабораторные анализы крови, такие как общий анализ крови, уровень глюкозы и кальция в сыворотке крови;
- Биопсия прямой кишки, если есть подозрение на болезнь Гиршпрунга;
- Рентгенологическое и Эндоскопическое обследование толстого кишечника. Колоноскопия является обязательным видом обследования у людей старше 50 лет, либо при сопутствующих симптомах у пациентов с целью выявления рака толстого кишечника.