Причины возникновения спаек
Операция удаления аппендицита является одним из самых распространенных хирургических вмешательств.
В основном при отсутствии проблем с аппендиксом процесс восстановления после данной операции занимает всего пару недель.
Однако нередко в результате определенных провоцирующих факторов в организме начинают образовываться спайки.
Полезная статья? Поделись ссылкой Вконтакте
Подобный процесс считается осложнением и пренебрегать им не стоит. Как только проявились первые симптомы спаек, следует начать лечение.
Если удастся устранить симптомы в самом начале развития заболевания, то можно остановить патологические изменения тканей.
Спайки образовываются после операции, если в организме шел воспалительный процесс. Таким образом, совокупность этих 2 причин приводит к возникновению уплотнений соединительной ткани – спаек.
Наиболее распространенные провоцирующие факторы:
- нарушена техника проведения операции;
- оставление инородных для организма предметов в ране после хирургического вмешательства;
- нарушение кровообращения в тканях в течение длительного времени;
- во время операции началось кровотечение;
- несоблюдение пациентом специальной диеты;
- недостаток физической активности после проведения операции.
В чем опасность спаек после операции аппендицита?
Если после операции появились спайки, следует незамедлительно приступить к лечению этой патологии, ведь она может спровоцировать серьезные осложнения:
- Кишечная непроходимость. Развивается вследствие передавливания петель кишечника тяжами спаек. В результате содержимое кишечника не может нормально по нему продвигаться.
- Бесплодие. Если после аппендэктомии женщина не может забеременеть, это может говорить о поражении спайками придатков, нарушении проходимости маточных труб.
- Некротический процесс ― наиболее опасное осложнение. Спайки, оказывая давление на ткани, могут пережать кровеносные сосуды, что приведет к нарушению кровообращения в части ткани кишечника. Обескровленный участок начинает отмирать, образуется некроз. В этом случае требуется незамедлительное хирургическое вмешательство для удаления пораженной ткани и остановки некротического процесса.
Вернуться к оглавлению
Симптоматика заболевания
Согласно статистике, спайки появляются практически у 90 % людей после операции. Образование уплотнений начинается спустя несколько суток после проведения операции.
Постепенно спайки ограничивают функциональность кишечника, в это время начинают проявляться первые симптомы заболевания.
Следует отметить, что при незначительных патологических изменениях симптомы могут частично или полностью отсутствовать.
Основные симптомы появления уплотнений:
- болевые ощущения в нижней части живота, которые могут менять свой характер при изменении погоды, а также усиливаться при физических нагрузках.
- снижение аппетита;
- потеря веса;
- изжога и отрыжка вследствие нарушения пищеварения;
- при длительном развитии заболевания возможен запор;
- у женщин могут появиться проблемы с зачатием.
Процесс образования спаек может стать причиной развития кишечной непроходимости, из-за которой нарушается выделение кишечных газов и кала.
При появлении непроходимости значительно усиливаются боли, проявляются симптомы интоксикации организма, увеличивается температура тела, порой симптомы включают сильную рвоту с частицами кала.
Видео:
Такое осложнение часто можно определить по сильному вздутию живота, при пальпации которого боль усиливается.
Достаточно часто у женщин воспаление распространяется на придатки, что приводит к препятствию для зачатия.
Поэтому если длительное время женщина не может забеременеть без явных причин, а недавно были проведены операции в районе ЖКТ, то стоит провести обследование на наличие спаек, которые могли нарушить проходимость в маточных трубах.
Лечение кишечной непроходимости в основном производится при помощи операции, т. к. важно провести вмешательство в наиболее короткие сроки.
Симптомы обострения спаечной болезни включают в себя острые боли, запор, некоторые признаки кишечной непроходимости.
Осложнения
Спаечные образования могут провоцировать некоторые осложнения. Наиболее часто доктора встречают кишечную непроходимость острой формы. Она формируется от передавливания кишки, что ухудшает прохождение пищи по ЖКТ. Также медиками диагностируется некроз определённого участка кишки — нарушается кровоснабжение кишки, что приводит к пережатию спайкой артерии, вследствие чего стенки органа отмирают. При таких серьёзных осложнениях больному нужно проводить дополнительную операцию на полное удаление кишки или только поражённой части.
Помимо указанных осложнений, спайки могут привести к таким последствиям:
- перитонит;
- бесплодие;
- нарушенный менструальный цикл;
- загиб матки;
- непроходимость маточных труб;
- внематочная беременность.
Лечение болезни
Лечение спаечного заболевания врач подбирает в зависимости от этапа патологических изменений.
Если повреждения незначительные, то лечение чаще всего состоит из таких процедур:
- медикаментозное лечение: употребление фолиевой кислоты, витамина E, препарата Алоэ в виде ампул. Помните, что назначать лекарства и определять дозу может только врач, самолечением можно ухудшить здоровье;
- лечение с применением физиотерапии: магниевый, цинковый или новокаиновый электрофорез, парафиновые аппликации на область живота. Подобные процедуры особенно эффективны на начальном этапе заболевания.
Если лечение вышеперечисленными средствами не помогло устранить неприятные симптомы, то проводится операция по удалению спаек.
Хирургическое вмешательство может проходить при помощи электроножа, лазерным или традиционным методами.
Видео:
Ни в коем случае нельзя пренебрегать лечением спаек, ведь это заболевание не пройдет само по себе, а при длительном развитии может привести к серьезным нарушениям метаболизма и пищеварительных процессов. Наиболее тяжелыми осложнениями являются некроз кишечника и кишечная непроходимость.
При первом подозрении на спайки следует сообщить об этом врачу, чтобы тот назначил необходимые анализы для диагностики.
Помните, что чем раньше начать лечить заболевание, тем быстрее можно от него избавиться и остановить воспалительные процессы.
Диагностика
Определить спаечную болезнь на ранних этапах развития практически невозможно, так как клиническая картина отсутствует. По мере нарастания симптоматики пациент обращается за медицинской помощью и проходит ряд обследований:
- Общий и биохимический анализ крови. Некоторые изменения говорят о воспалительном процессе: увеличение числа лейкоцитов, повышение скорости СОЭ, наличие С-реактивного белка в большом количестве.
- УЗИ. Соединительная ткань плохо визуализируется, а пузырьки газа препятствуют диагностическому поиску. Информацию с помощью ультразвука можно получить только в случае запущенного заболевания.
- Рентгенография с введением контрастного вещества. Позволяет определить область сужений, структуру тканей.
- Диагностическая лапароскопия. Наиболее информативный метод, с его помощью можно определить точную локализацию спаек и решить вопрос о повторном хирургическом вмешательстве.
Терапия состоит из двух направлений: консервативного и хирургического. Консервативное лечение подразумевает использование ряда медикаментов и процедур.
В самом начале врачи добиваются снижения выраженности болевого синдрома с помощью клизм, если он вызван запором и метеоризмом, и приемом спазмолитических средств (Дротаверин, Папаверин).
Для угнетения воспалительного процесса и дальнейшего разрастания соединительной ткани используют НПВС (Кеторол, Ибупрофен, Нимесил). Вводят перорально или внутримышечно.
Особое внимание уделяется питанию пациента. Ему необходимо сделать акцент на продуктах, обогащенных растительной клетчаткой: крупах, свежих овощах и фруктах
Сложный углевод стимулирует перистальтику и способствует выведению каловых масс.
Из рациона исключаются:
- газированные напитки;
- бобовые культуры;
- капуста белокочанная;
- кукуруза;
- сдоба;
- черный хлеб;
- цельное молоко.
Все эти продукты усиливают газообразование в кишечнике и выраженность болей в животе.
Из физиопроцедур отдается предпочтение парафиновым аппликациям, диатермии, грязевым ваннам и ионофорезу. Физические нагрузки и поднятие тяжестей стоит временно исключить.
В течение операции (при оперативном лечении) врачи раздвигают спайки, при обнаружении некротизированных тканей область удаляют, восстанавливают проходимость кишечника или накладывают стому. Доктора должны соблюдать профилактические меры, снижающие риск повторного формирования соединительнотканных тяжей. К ним относятся:
- выполнение широких надрезов;
- своевременное удаление излившейся крови и полноценную остановку кровоизлияния;
- устранение пересыхания слоев брюшной стенки.
В конце всех манипуляций хирурги вводят ферменты, лекарства, обладающие противовоспалительным эффектом.
Профилактические меры
Чтобы после удаления аппендицита не появились спайки, следует принять некоторые профилактические меры, а главное, строго соблюдать все рекомендации врача.
Профилактические меры:
- по прошествии нескольких часов после проведенной операции можно, лежа в постели, выполнять некоторые движения, чтобы избежать гиподинамии. На второй день можно ходить по палате в течение недолгого времени;
- доказано, что избежать появления спаек можно, проводя операцию эндоскопическим методом. Это позволяет устранить риск занесения инфекции и минимизирует влияние на внутренние ткани. Таким образом, шов после операции заживает намного быстрее и спайки не появляются;
- в целях профилактики к основному курсу лечения добавляют вспомогательный, состоящий в употреблении таких препаратов, как Фибринолизин, Стрептокиназа и Трипсин. Подобные средства растворяют вещество, которое образуется в области спаек, – фибрин. Также врачи часто прописывают антибиотики и препараты, способствующие снятию воспаления.
Профилактика спаек и любых осложнений после удаления аппендицита обязательно включает в себя соблюдение определенной диеты.
В первую неделю после хирургического вмешательства лучше всего есть куриный бульон и блюда, приготовленные на пару или отваренные.
Рацион может содержать каши на воде, различные запеканки и омлеты с овощами. Следите, чтобы блюда и продукты не содержали много соли, сахара и не повышали кислотность.
Запрещается употребление таких продуктов:
- жирная кисломолочная продукция: кефир, сливки, творог с высоким процентом жирности;
- наваристые супы на жирном мясе – лучше заменить их легкими куриными или овощными бульонами;
- бобовые в любом виде;
- любые острые или слишком соленые блюда;
- копченые или маринованные продукты;
- выпечка;
- жилистое или жирное мясо, т. к. оно сильно раздражает ЖКТ;
- любые соусы в готовом виде;
- такие овощи, как перец и томаты.
Мед, сухофрукты и другие продукты с большим количеством сахара или клетчатки также следует употреблять с осторожностью, лучше их вовсе устранить из рациона.
Подобные ограничения нужно соблюдать в течение первого месяца после проведенной операции.
Это позволит избежать возникновения спаек и других осложнений, а также нормализует работу желудочно-кишечного тракта.
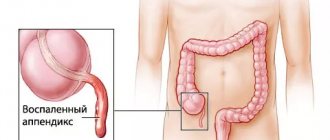
Одним из самых часто встречающихся заболеваний у людей, которые нуждаются в хирургическом вмешательстве, является воспаление аппендицита.
Атрофированная часть толстой кишки и является аппендиксом, похож он на червеобразный отросток слепой кишки. Образуется аппендикс между толстой и тонкой кишкой.
К причинам возникновения данной патологии принято относить возникновение глистов, развитие паразитов, но точно нельзя сказать, что же на самом деле вызывает воспаление аппендикса.
Врачи отмечают, что предугадать и предупредить недуг достаточно сложно. Специалисты не рекомендуют пить обезболивающее в случае с аппендицитом.
Прием будет мешать врачу поставить правильный диагноз пациенту. Заниматься этим должен исключительно специалист, который назначит пройти УЗИ.
Благодаря ним можно будет понять, какая форма у воспалившегося аппендикса. Он может быть закупоренным или же вздутым. Удалять его можно исключительно хирургическим путем.
Типы аппендицита
Сегодня известно 4 типа аппендицита. Это: катаральный, флегмонозный, перфоративный; гангренозный.
Диагноз катаральный аппендицит ставится в том случае врачом, если было отмечено проникновение лейкоцитов в оболочку слизистой червеобразного органа.
Флегмонозный сопровождается наличием лейкоцитов в слизистой, а также иных глубоких слоях ткани аппендикса.
Перфоративный наблюдается в том случае, если стенки воспаленного отростка слепой кишки были разорваны, а вот гангренозный аппендицит представляет собой пораженную лейкоцитами стенку аппендикса, которая полностью омертвела.
Симптоматика
К симптомам заболевания стоит отнести:
- острую боль в области живота, а точнее в правой половине в районе паховой складки;
- повышение температуры тела;
- рвоту;
- тошноту.
Боль будет постоянной и тупой, если же попытаться сделать поворот туловища, она станет еще сильнее.
Нужно заметить, что не исключен случай, когда после сильного приступа боли синдром исчезает.
Больные примут это состояние за то, что им стало лучше, но на самом деле утихание боли несет в себе большую опасность, указывая, что фрагмент органа отмер, не просто так нервные окончания перестали давать реакцию на раздражение.
Заканчивается подобное успокоение боли перитонитом, который является опасным осложнением после аппендицита.
Также могут наблюдаться в симптоматике проблемы с ЖКТ. Человек будет ощущать чувство сухости во рту, его может беспокоить диарея, жидкий стул.
Давление может скакать, сердцебиение увеличиваться до 100 ударов в минуту. Человека замучает одышка, которая будет спровоцирована нарушенной работой сердца.
Если же у пациента хроническая форма аппендицита, то все вышеуказанные симптомы не проявляются, за исключением болевых ощущений.
Самые распространенные осложнения после аппендицита
Конечно же, доктора ставят перед собой задачу исключить все осложнения после удаления аппендицита, но порой их просто не избежать.
Ниже будут представлены самые распространенные последствия аппендицита.
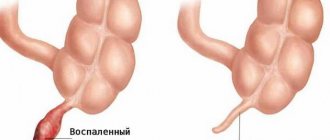
Перфорация стенок аппендикса
В данном случае наблюдается разрывы на стенках червеобразного отростка. Содержимое его окажется в брюшной полости, а это провоцирует сепсис иных органов.
Инфицирование может быть весьма тяжелым. Не исключен летальный конец. Подобная перфорация стенок аппендицита наблюдается у 8-10% больных.
В случае, если это гнойный перитонит, то риск смерти высок, а также не исключены обострения симптомов. Такое осложнение после аппендицита наблюдается у 1% пациентов.
Аппендикулярный инфильтрат
Данные осложнения после проведения операции по удалению аппендицита наблюдаются в случае спайки органов. Процент подобных случаев — 3-5.
Начинается развитие осложнения на 3-5 сутки после образования заболевания. Сопровождается болевой синдром нечеткой локализацией.
Со временем боль утихает, а в области брюшной полости появляются контуры воспаленной области.
Инфильтрат с воспалением приобретает выраженные границы и плотную структуру, а также будет наблюдаться напряжение рядом расположенных мышц.
Около 2-х недель опухоль будет отходить, а боли прекратятся. Температура также стихнет, а показатели крови придут в норму.
Во многих случаях не исключено, что воспаленная часть после аппендицита станет причиной развития абсцесса. О нем будет рассказано ниже.
Абсцесс
Развивается заболевание на фоне нагноения аппендикулярного инфильтрата или же операции в случае диагностирования перитонита.
Как правило, на развитие заболевания уходит 8-12 суток. Все абсцессы нуждаются в скрытии и санировании.
В целях улучшения оттока гноя, врачи ставят дренаж. Во время лечения осложнения после аппендицита принято использовать антибактериальные средства медикаментозной терапии.
Если имеется подобное осложнение после аппендицита необходимо провести срочное оперативное вмешательство.
После этого больного будет ждать долгий реабилитационный период, сопровождающийся медикаментозным лечением.
Осложнения после аппендэктомии
Даже если операцию по удалению аппендицита провели до момента наступления тяжелой симптоматики, это еще не дает гарантии, что осложнений не будет.
Многие случаи летальных исходов после аппендицита заставляют людей обращать более пристальное внимание на любые тревожные симптомы.
Ниже будут указаны самые распространенные осложнения, которые могут возникнуть после удаления воспаленного аппендикса.
Спайки
Одна из самых частых патологий, которая появляется после удаления аппендикса. Сопровождаются тянущими болями и дискомфортом.
Диагностику провести сложно, ведь УЗИ и рентген их не видят. Нужно провести курс лечения рассасывающими препаратами и прибегнуть к лапароскопическому методу удаления спаек.
Грыжа
Явление действительно частое после аппендицита. Наблюдается выпадение части кишечника в область просвета между волокнами мышц.
Если же рекомендации врача не были соблюдены, то зачастую подобного осложнения после аппендицита избежать не удается. Все физические нагрузки исключены после аппендицита.
Выглядит грыжа, как опухоль в районе шва, увеличивающаяся в размерах. Предусмотрено оперативное вмешательство. Хирург подошьет ее, усечет или же удалит часть кишки и сальника.
Абсцесс
Возникает в большинстве случаев после аппендицита с перитонитом. Он способен инфицировать органы.
Необходим курс антибиотиков и особых физиотерапевтических процедур.
Пилефлебит
Очень редкое осложнение после операции по удалению аппендицита. Наблюдается воспаление, которое распространяется на область воротной вены, брыжеечной вены и отросток.
Сопровождается повышением температуры, тяжелым поражением печени, острыми болевыми ощущениями в области брюшной полости.
Если же это острая стадия патологии, то все может привести к смерти. Лечение сложное, нужно введение антибиотиков в системы воротной вены.
Кишечные свищи
Встречается после аппендицита у 0,2-0,8% человек. Кишечные свищи образуют тоннель в области кишечника и кожи, порой и в стенках внутренних органов.
Причинами их появления могут быть плохие санации гнойного аппендицита, ошибки врача-хирурга, воспаления тканей во время дренирования внутренних ран и очагов развития абсцесса.
Лечить патологию сложно. Иной раз врачи назначают резекцию пораженного места, а также проведение удаление верхнего слоя эпителия.
Нужно заметить, что появление осложнения способствует игнорирование советов врача, отсутствие не соблюдений правил гигиены, нарушения режима.
Ухудшение состояние может наблюдаться и на 5-6 сутки после проведения операционного вмешательства.
Это будет говорить о развитии патологических процессов во внутренних органах. Во время послеоперационного периода не исключены случаи, когда нужно будет проконсультироваться с лечащим врачом.
Не стоит избегать этого, напротив, ваш организм дает сигналы, что развиваются иные недуги, они даже могут не иметь отношения к аппендэктомии.
Важно уделять должное внимание своему здоровью и не стесняться обращаться за помощью к врачу.
Повышение температуры тела
Воспалительный процесс может затронуть и иные органы, а потому не исключено возникновение дополнительных проблем со здоровьем.
Женщины часто страдают от воспаления придатков, что затрудняет диагностику и точную причину заболевания.
Зачастую, симптомы острой формы аппендицита можно спутать с подобными патологиями, а потому врачи назначают осмотр гинеколога и УЗИ органов малого таза, если операция не является экстренной.
Также повышение температуры тела говорит о том, что возможен абсцесс или же иные заболевания внутренних органов.
Если же температуры поднимется после проведения операции, то нужно пройти дополнительный осмотр и сдать анализы снова.
Расстройства пищеварения
Поносы и запоры могут говорить о сбое в работе функций ЖКТ после аппендицита. В это время пациенту тяжело с запорами, тужиться и напрягаться нельзя, ведь это чревато выпячиванием грыж, разрывами швов и прочими проблемами.
Чтобы не было расстройства пищеварения, нужно придерживаться диеты, следя за тем, чтобы стул не был закреплен.
Болевые приступы в животе
Как правило, на 3-4 недели болевых ощущений после операции не должно быть. Столько времени требуется, чтобы прошел процесс регенерации тканей.
В некоторых случаях боль говорит о грыжах, спайках, а потому не нужно пить обезболивающие, стоит обратиться к врачу.
Стоит заметить, что аппендицит часто встречается в медицинской практике врачей. Патология нуждается в срочной госпитализации и операции.
Все дело в том, что воспаление может быстро перейти на иные органы, что повлечет за собой много тяжелых последствий.
Дабы этого не было, важно своевременно прийти на прием к врачу, вызвать скорую. Не игнорируйте те сигналы организма, которые говорят о развитии недуга.
Аппендицит опасен, ни раз даже при проведенной удачно операции наблюдались смертельные исходы, что уже говорить о том, когда пациенты пренебрежительно относятся к своему здоровью.
Профилактика
Особых профилактических мер аппендицита не существуют, но есть некоторые правила, которые стоит соблюдать, чтобы снизить риск развития воспаления в области червеобразного отростка слепой кишки.
Ниже будут представлены полезные рекомендации:
- Отрегулируйте рацион питания. Умерьте потребление в рационе свежей зелени (петрушки, зеленого лука, укропа, щавеля, салата), твердых овощей и спелых фруктов, семечек, жирных и копченых угощений.
- Следите за здоровьем. Стоит обращать на все сигналы о сбое в своем организме. Ни раз были в медицинской практике зафиксированы случаи, когда воспаление аппендикса было спровоцировано проникновением в него патогенных микроорганизмов.
- Проводите выявление глистных инвазий, а также своевременное лечение.
Подводя итоги
Пусть аппендицит и не относят к опасным заболеваниям, но у патологии есть большой риск развития осложнений после оперативного удаления отростка слепой кишки. Как правило, они проявляются у 5% людей после аппендицита.
Пациент может рассчитывать на квалифицированную медицинскую помощь, но важно не упустить момент и обратиться к врачу своевременно.
Обязательно нужно соблюдать все рекомендации специалиста во время процесса реабилитации после аппендицита.
Нужно носить бандаж, женщины могут надеть утягивающие трусики. Эта мера будет способствовать не только исключению осложнений после аппендицита, но и сохранению шва аккуратным, не вызвав его дефективность.
Обращайте внимание на свое здоровье, а уж если и был выявлен аппендицит, постарайтесь делать все, что указывает врач во избегание проблем в будущем.
Полезное видео
Больным, перенесшим операцию по удалению воспаленного придатка слепой кишки (аппендикса), нужно знать о возможных спаечных процессах после хирургического вмешательства в брюшную полость. Изучив симптомы спаек после аппендицита, можно контролировать собственное самочувствие и уже при малейших подозрениях на патологию обратиться к врачу, чтобы избежать серьезных осложнений.
Боли в месте удаления аппендикса – симптомы спаек
Симптомы и первые признаки
Как показывает врачебная практика, после аппендэктомии тяжи образуются более чем у 85% пациентов. Основной признак осложнения – выраженная боль в области удаленного червеобразного отростка. Дискомфорт ощущается в правой части под ребрами.
Стоит учитывать, что болезненность будет непостоянной: недомогание усиливается после физической активности, при смене положения и из-за резких движений. Кроме дискомфорта в прооперированном участке, наблюдается дисфункция кишечника, сопровождающаяся такими симптомами:
- метеоризм, вздутие живота;
- ощущение тяжести в брюшной полости;
- трудности при дефекации;
- постоянная тошнота (у 35% пациентов наблюдается рвота);
- общая ослабленность, головные боли, головокружения;
- повышение температуры тела до 38°С;
- частая изжога и отрыжка;
- интоксикация организма;
- снижение кровяного давления.
У пациентов с сердечно-сосудистыми заболеваниями могут наблюдаться сбои в работе миокарда.
Стоит учитывать, что первое время после операции по удалению аппендицита новообразования практически не будут давать о себе знать. У пациента будет проявляться только симптоматика, указывающая на дисфункцию кишечника. По мере прогрессирования патологии и увеличения размера новообразований присоединяются другие признаки: проблемы с дефекацией, тяжесть в животе.
Чтобы минимизировать риск последующих осложнений, требуется своевременно обратиться к врачу, который после осмотра расскажет, что нужно предпринять дальше.
Игнорировать подобную симптоматику нельзя, так как образование спаек – опасная патология. При отсутствии своевременного лечения нарушение приводит не только к непроходимости кишечника и некрозу тканей, но и негативно отражается на состоянии органов малого таза. Особенно опасны спайки для женщин, так как они нередко переходят на яичники, что становится причиной трудностей с зачатием ребенка.
Справка. Если образовались спайки после удаления аппендицита, брюшная область будет особенно сильно болеть во время пальпации.
Спайки кишечника после операций
Спаечные процессы чаще всего ассоциируются с операциями на брюшной полости. Спайки служат как-бы естественным препятствием в брюшине для ограничения в ней воспалительного процесса. Плохо, что при этом нарушается нормальное взаимодействие и работа внутренних органов не только брюшной полости, но и органов малого таза. Нередки и случаи невозможности забеременеть по подобной причине.
Внимание! Если говорить о механизме образования спаек медицинским языком, то многие аспекты спаечной болезни останутся непонятными, но все нюансы знать нам и не нужно. Важно понимать, что любое хирургическое вмешательство в область брюшной полости, проведенное даже самым лучшим хирургом в самой лучшей больнице, может спровоцировать образование спаек.
Врачи некоим образом не могут препятствовать возникновению спаек, но они должны сообщить больному о возможных симптомах спаек и как можно уменьшить риск их образования. Соблюдайте все врачебные предписания и шансы у спаечной болезни значительно сократятся.
Что такое спайки?
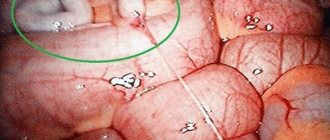
Спайки после аппендицита – самое распространенное последствие операции. Вследствие хирургического вмешательства нежелательные образования из соединительной ткани проявляются в той или иной степени у трети пациентов. Тяжи, именно так называются эти образования, возникают между петлями кишечника и другими органами брюшной полости. При этом происходит как-бы склеивание, сращивание их серозных оболочек между собой. Спаечной болезни способствует особенность брюшины к адгезии (прилипанию).
Образование спаек в кишечнике
Интересно узнать! Брюшина – это оболочка, множественная тонкая серозная поверхность, окутывающая органы. Образована она двумя листками — висцеральным и париетальным, переходящими друг в друга с формированием замкнутого мешка — полости брюшины, которая заполнена серозным содержимым.
Если по какой-то причине возникает воспалительный очаг в брюшной полости, оболочка брюшины надежно прикрепляется, прилипает к воспаленному месту, чем препятствует распространению патологии дальше. Можно было бы сказать, что это хорошая защитная функция, но иногда подобный процесс проходит с деформаций органов и нарушением их работы. Часто обнаруживается сжимание кровеносных сосудов, сужение кишечника.
Основные причины спаек после аппендицита
Существует несколько факторов, при которых могут возникнуть спайки после аппендицита. Среди них обладают особым значением:
- Хирургическое вмешательство. При лапароскопическом доступе риск образования спаек несколько ниже, чем при лапаротомии.
- Длительный воспалительный процесс. При постоянной миграции иммунокомпетентных клеток в зону инфекционного поражения постепенно разрастается соединительная ткань.
- Некачественно проведенная операция. При наличии ватного шарика или бинта в ране формируется хроническое воспаление с последующими осложнениями.
- Коагуляция сосудов. В процессе прижигания врач может задеть соседние ткани и повредить их.
После аппендэктомии по поводу катарального аппендицита спайки образуются редко. Подобное — результат распространенных или тяжелых форм заболевания, в том числе перфоративного аппендицита и перитонита. При удалении отростка, не подвергшегося значительным изменениям, объем операции минимален. Соответственно, спайки не образуются.
Симптомы спаечной болезни
Симптомы спаек после аппендицита, как и после любой операции или серьезной травмы в области живота проявляются в первую очередь периодическими болями в месте вмешательства – внизу живота с правой стороны. Чаще всего болезненное ощущение пациент начинает подмечать при физической нагрузке либо при резких движениях.
Спаечная болезнь не имеет патогномоничных симптомов, а складывается из всех симптомов, обусловливающих состояние больного в целом. В основном – это различные виды функциональных нарушений кишечника, но не только:
- боль в животе;
- метеоризм;
- частые запоры;
- тошнота, рвота;
- нарушение сердечной деятельности;
- снижение артериального давления;
- общая слабость.
Обратите внимание! Симптомы спаек кишечника после аппендицита ярко выражены лишь в острой форме спаечной болезни. Симптомы проявляются, когда есть уже угроза здоровью больному и требуется проведение еще одной операции. Следите за самочувствием: боль в животе и сильный запор должны вас насторожить.
Определить спайки при помощи УЗИ не получается. Для точной диагностики используется лапароскопия, но подобная современная малоинвазивная процедура доступна не везде и это все-таки операция.
Методы диагностики
Если после операции появилась боль в животе, нужно обратиться к врачу как можно раньше. Для постановки диагноза врач назначит специальное обследование:
- Сбор анамнеза. Врач проводит первичный осмотр, фиксирует жалобы пациента. При возникновении подозрения на спаечную болезнь, особенно если относительно недавно человек перенес аппендицит, назначает дальнейшее обследование.
- Лабораторный анализ крови. Выявляет наличие воспалительного процесса в организме.
- УЗИ. Посредством этого метода выявляется наличие, расположение и размер спаечных тяжей. Несколько дней перед процедурой пациент должен придерживаться специальной диеты.
- Рентгенография. Процедура проводится с применением контрастного вещества. Показывает общую картину повреждения кишечника.
- Диагностическая лапароскопия. Через небольшой разрез в брюшную полость вводится специальный прибор, оснащенный камерой и системой света. Позволяет максимально четко увидеть имеющиеся тяжи на кишечнике.
Вернуться к оглавлению
Как убрать спайки?
Лечение спаек после аппендицита зависит от того, на каком именно этапе развития они были обнаружены. Если процесс только начался, его можно постараться остановить консервативным путем. Современная фармакология может предложить широкий ряд препаратов, но принимать их без консультации врача строго запрещается!
Если спайки не дают больному нормально жить, назначается операция, которая аналогично удалению аппендикса, может быть либо традиционной, либо лапароскопией. Последний метод предпочтительней, ведь после него спайки убираются навсегда, а сама операция не оставляет шрамов.
Удаление спаек при помощи лапароскопии
Что делать, чтобы не возникали спайки? После операции на аппендиксе пациент некоторое время находится под наблюдением. Чтобы не возникали спаечные процессы в кишечнике, хирурги рекомендуют очень скоро после операции начать двигаться.
Важно следовать всем рекомендациям и не жалеть себя! Двигайтесь в разумных пределах, ходите, старайтесь, чтобы тело было чаще в вертикальном положении. Если тело будет двигаться, будет некоторое движение и во внутренних органах, а этого уже достаточно в большинстве случаев, чтобы не возникали симптомы спаек после аппендицита.
Методы лечения
Схема терапии подбирается с учетом стадии патологического процесса, сопутствующих нарушений и возраста пациента. Если осложнение было выявлено на начальной стадии, в большинстве случаев назначается консервативное лечение:
- Прием медикаментов. Вылечить спайки можно при помощи алоэ в ампулах, токоферола и фолиевой кислоты. Дозировка и длительность приема определяются индивидуально для каждого пациента.
- При сильных болезненных ощущениях, вызванных запором и метеоризмом, назначаются обезболивающие препараты, такие как «Папаверин» и «Дротаверин».
- Чтобы блокировать воспалительный процесс и дальнейшее разрастание соединительных тканей, назначают НПВС: «Ибупрофен» и «Кеторол».
- Физиотерапия. Методика дает эффект только на начальных стадиях формирования спаек. Наиболее действенным считается курс электрофореза с магнием, а также парафиновые аппликации на брюшную полость.
Особое внимание уделяется рациону. Желательно, чтобы его основу составляли продукты, насыщенные растительными волокнами: крупы, овощи и фрукты. Сложные углеводы стимулируют работу кишечника и способствуют выведению каловых масс.
Во время лечения из рациона исключают:
- газированные напитки;
- консервы;
- фастфуд;
- горох и бобы;
- капусту;
- кукурузу;
- сдобу;
- натуральное молоко.
Эти продукты повышают газообразование, поэтому при наличии спаек их употребление усиливает болезненность.
Если медикаментозная терапия и физиопроцедуры не дали результата и пациент продолжает жаловаться на болезненную симптоматику, назначается оперативное вмешательство. В ходе него хирург рассекает спайки. Операция может быть выполнена классическим методом, при помощи лазера или электроножа. При обнаружении некроза удаляются пораженные ткани.