Причины заболевания
К развитию пролапса слизистой желудка могут приводить следующие факторы:
- генетическая предрасположенность (наличие заболевания у ближайших родственников);
- хронические воспалительные заболевания желудка или пищевода (гастрит или эзофагит);
- недостаточность пищеводно-желудочного клапана;
- аномалии развития пищевода;
- длительное наличие желудочно-пищеводного рефлюкса (гастроэзофагеальной рефлюксной болезни);
- избыточный вес, склонность к абдоминальному типу ожирения;
- сердечная или печеночная недостаточность, которые сопровождаются накоплением жидкости в абдоминальной полости;
- генетические аномалии развития соединительной ткани (уменьшение тонуса связок);
- врожденная или приобретенная кила диафрагмы;
- чрезмерные статические нагрузки (в первую очередь связанны с перенесением тяжестей, занятие тяжелой атлетикой);
- длительное ношение тугой одежды;
- несбалансированное питание;
- длительное нахождение в горизонтальном положении.
Роль хеликобактерного инфицирования желудка пока достоверно не изучена.
Среди всех причин наиболее часто встречается диафрагмальная грыжа, при которой происходит выпирание верхней части желудка в грудную клетку.
Что такое гастроэзофагеальный пролапс и как его лечить?
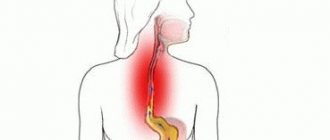
Гастроэзофагеальный пролапс – это такое выпячивание органа кишечного тракта в грудную зону через образовавшееся отверстие в диафрагме вследствие разрыва соединительной мембраны.
Изменение положения отделов желудка – патология, приводящая к нарушению сокращения мышц, что способствует повышению внутрибрюшного давления.
Заболевания желудочно-кишечного тракта сопровождаются грыжей пищеводного отверстия, эзофагитом.
Особенности патологии
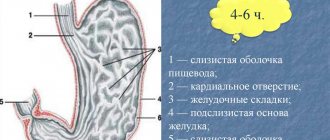
Гастроэзофагеальный пролапс – смещение отделов или слизистой оболочки желудка через соединительную диафрагму в полость расположения пищевода.
Выпячивание органа кишечного тракта способствует произвольному забросу кислоты, раздражающей внутренние стенки, вследствие чего образовываются эрозии, рубцовые деформации, язвы. Редкий случай – обнаружение желудочно-пищеводного пролапса.
Патология характеризуется смещением органа с селезенкой, двенадцатиперстной кишкой, поджелудочной железой. При гастроэзофагеальном пролапсе наблюдается перемещение слизистой оболочки желудка в нижний отдел пищевода.
Разновидности заболевания
Гастроэзофагеальный пролапс имеет три разновидности, различающиеся смещенным отделом:
- скользящий;
- параэзофагеальный;
- смешанный.
При скользящей разновидности верхняя часть желудка выпячивается в грудную зону. Через отверстие диафрагмы смещаться может отдел пищевода. Параэзофагеальная форма патологии характеризуется изменением положения только слизистой оболочки желудка в грудную зону.
При смешанном виде наблюдается самопроизвольное перемещение любых отделов органов кишечного тракта. Врожденная форма ГЭРБ характеризуется выпадением желудка из-за короткой длины пищевода.
Причины возникновения
Пролапс возникает из-за внутренних причин, связанных с сопутствующими патологиями и внешними факторами – следствием образа жизни. Причинами появления патологии являются:
- наследственная предрасположенность;
- врожденная патология – укороченный пищевод;
- повреждения внутренних стенок эпителия пищевода вследствие гастроэзофагеальной рефлюксной болезни, эзофагита острой формы;
- асцит;
- холецистит;
- патология сфинктера — нарушение моторной функции;
- слабость соединительной ткани диафрагмы;
- дивертикул;
- патологии пищеварительной системы, сопровождаемые рвотой, метеоризмом, запорами: гастрит, язва, наличие эрозий на слизистой оболочке;
- панкреатит;
- гастродуоденит;
- патологии органов дыхания: туберкулез, воспаление легких, пневмония;
- химические, термические ожоги пищевода;
- хирургическое вмешательство, травмы в области живота;
- беременность;
- возрастные особенности — старше 50 лет;
- ожирение;
- ношение облегающей, обтягивающей одежды;
- физические нагрузки, поднятие тяжестей;
- злоупотребление табачной продукцией.
Основными внутренними причинами пролапса слизистой оболочки желудка в пищевод являются сопутствующие патологии, связанные с нарушением функционирования кишечного тракта, двенадцатиперстной кишки. Воспалительные процессы возникают из-за неправильного рациона, несоблюдения правил питания, злоупотребления вредными привычками.
На развитие пролапса влияют генетика, врожденные патологии пищевода, изнашивание мышц вследствие возрастных изменений. Основными внешними факторами являются физическое перенапряжение, подъем тяжести. Это способствует повышению внутрибрюшного давления, нарушению функционирования сфинктера нижнего отдела пищевода.
Симптоматика
При выпячивании желудка в полость пищевода наблюдаются неприятные симптомы, вызывающие дискомфорт. Основными признаками пролапса являются:
- режущие, колющие, схваткообразные спазмы в области поджелудочной железы, груди;
- тошнота;
- выделение рвоты;
- отрыжка воздухом или с привкусом кислоты, горечи;
- изжога;
- проблемы глотания пищи;
- повышение артериального давления;
- нарушение сердечного ритма.
Основная симптоматика пролапса – боль. Спазмы возникают во время или после употребления еды, физического труда, кашля. Резкая боль ощущается в области грудины и отдает в спину. Спазмы притупляются после изменения положения тела, отхождения воздуха, выделения рвоты.
Тошнота появляется при сильных болевых ощущениях. Отрыжка, изжога, сильный метеоризм – признаки сопровождающих заболеваний кишечного тракта: рефлюкса, гастрита, эзофагита. При пролапсе желудка в пищевод может наблюдаться икота, бледность кожных покровов, затрудненное глотание.
Диагностирование
Для выявления патологии, постановки диагноза проводят исследование пищевода, желудка. Диагностика заболевания включает:
- эндоскопию;
- рентгенографию;
- ультразвуковое исследование;
- забор биологического материала;
- pH-кислотность;
- ЭКГ.
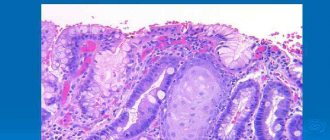
Эндоскопия предполагает визуальный осмотр слизистой оболочки желудка. Данный вид исследования позволяет определить диафрагмальную грыжу пищеводного отверстия, наличие эрозий, язв на внутренней оболочке желудка. Рентгенография показывает характер, форму пролапса. УЗИ назначается для оценивания функционирования органов брюшной полости, последствий давления на мышцы вокруг желудка.
Забор клеток слизистой оболочки при проведении эндоскопии — дополнительный метод диагностики. Исследование внутреннего эпителия позволяет выявить раковые новообразования. Контроль уровня pH-кислотности на протяжении суток назначается при рефлюксе. Смещение желудка оказывает большое давление на сердце, поэтому ЭКГ – обязательный метод диагностики.
Терапия
Лечение пролапса предполагает прием лекарственных средств, корректировку рациона питания. При тяжелых формах заболевания назначается хирургического вмешательство для анатомического уменьшения отверстия диафрагмы, через которое выпячивается желудок в отдел пищевода.
Лекарственная терапия
Основной метод лечения – прием медикаментов. Эффективными препаратами являются:
- антациды;
- антисекреторные препараты;
- прокинетики.
Антациды позволяют нейтрализовать соляную кислоту. Антисекреторные препараты способствуют предотвращению избыточной выработке желудочного сока. Прокинетики нормализуют моторную функцию органов пищеварительной системы.
При возникновении болевых ощущений необходимо принять спазмолитики. Лекарственные препараты направлены на снятие сопутствующих симптомов. Медикаменты не смогут устранить отверстие в диафрагме вследствие разрыва соединительной мембраны.
Правильное питание
Здоровая, сбалансированная диета — соблюдение правил питания:
- регулярное употребление пищи 5-6 раз на протяжении суток;
- минимальный объем порций – не более 200 граммов за один прием;
- соблюдение режима питания;
- нельзя переедать, голодать;
- включение в рацион перетертой, измельченной, термически обработанной пищи;
- отказ от жареных, жирных, копченых, маринованных блюд;
- соблюдение температурного режима еды;
- последний прием пищи не позднее, чем за 3 часа до отхода к ночному сну;
- отказ от вредных привычек;
- избегание занятий спортом после еды.
Во избежание возникновения патологии рекомендуется вести здоровый образ жизни, правильно питаться, не злоупотреблять алкоголем, регулярно посещать врача при обнаружении опасных симптоматических признаков.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
врачу Рекомендуем: Первые признаки рака пищевода и можно ли его вылечить
Источник: https://gastrot.ru/pishhevod/gastroezofagealnyj-prolaps
Клиническая картина заболевания
Гастроэзофагальный пролапс слизистой оболочки желудка часто сопровождается стертой клинической картиной. Часто от появления первых симптомов к моменту обращения за медицинской помощью проходит несколько лет. Обычно на первый план выходят следующие признаки:
- боль ноющего, режущего или жгучего характера, которая возникает через несколько минут после приема пищи, усиливается при горизонтальном положении туловища, физическом напряжении или нажатии на эпигастральную область живота;
- тошнота;
- снижение или отсутствие аппетита;
- появление белого налета на языке;
- ощущение изжоги в горле, или за грудиной;
- малопродуктивный кашель;
- отрыжка кислым.
Значительная часть этих симптомов спровоцирована не самим пролапсом слизистой оболочки, а ГЭРБ, гастритом или другой причиной его развития. Возможно также специфическое осложнение данного состояния – развитие неатопической бронхиальной астмы, при которой наблюдается приступы удушья с затруднением выдоха в преимущественно ночную часть суток.
На медкомиссии
Данное патологическое состояние часто вызывают серьезные проблемы со здоровьем, самочувствием человека. В этих случаях у молодых людей призывного возраста возникает резонный вопрос — возьмут ли в армию с пролапсом слизистой желудка в пищевод.
Как показывает практика, данное заболевание не является достаточным основанием для освобождения от службы в рядах вооруженных сил. При этом в некоторых случаях это заканчивается неприятностями. Например, молодого человека с данным диагнозом призывают на службу, а уже через несколько недель у него открывается язва. В этом случае его приходится срочно комиссовать.
Диагностика
Диагностику заболевания проводит квалифицированный врач терапевт или гастроэнтеролог. Сначала он тщательно расспрашивает пациента о его жалобах, особое внимание придается тому, когда возникают симптомы диспепсии, от чего они усиливаются. Обязательно врач должен уточнить характер работы больного, и наличие чрезмерных физических нагрузок.
Из лабораторных исследований выполняется общий анализ крови (в нем растет количество лейкоцитов, нейтрофилов и скорость оседания эритроцитов при наличии воспалительного процесса).
Золотым стандартом диагностики пролапса слизистой желудка является проведение фиброгастродуоденоскопии. Она позволяет точно установить наличие и выраженность патологии. При этом при ФГДС также проводится поиск воспалительных процессов верхней части пищеварительного тракта. Обязательно делается экспресс тест на наличие хеликобактерной инфекции и измерение кислотности.
Диагностировать причину развития пролапса слизистой оболочки помогают инструментальные методы:
- ультразвуковое исследование органов брюшной полости;
- КТ (компьютерная томография);
- МРТ (магниторезонансная томография).
Лечение
Основные признаки недуга
Понять, что развивается пролапс, не всегда является возможным, так как иногда специфическая симптоматика заболевания у человека полностью отсутствует. Нередко патология сфинктера между желудком и пищеводом обнаруживается как случайная находка во время проведения инструментального обследования органов ЖКТ. Но по большей части заболевание сопровождают тяжелые клинические проявления. Гастроэнтерологи отмечают, что наиболее часто возникают следующие тревожные симптомы, свидетельствующие о развитии пролапса:
- спонтанно возникающие при физических нагрузках или во время еды резкие болевые ощущения за грудиной колющего или режущего характера. Их провоцирует выпячивание складки слизистой желудка. Пропадают они также неожиданно при возвращении ее обратно;
- на пике боли возникает тошнота и рвота съеденной только что пищей;
- изжога, усиливающаяся во время лежания или при наклонах;
- проблемы с глотательным рефлексом;
- при развитии на фоне пролапса рефлюксной болезни у человека появляются такие неприятные признаки, как постоянное срыгивание пищей, после чего во рту остается ощущение горечи или кислоты.
Медикаментозная терапия
Применение лекарственных средств при пролапсе слизистой оболочки желудка направлено на устранение симптоматики. Оно не является радикальным, поскольку не устраняет причину заболевания. При этом используются следующие группы медикаментов:
- ингибиторы протонной помпы (омепразол или пантопразол), которые понижают кислотность;
- антациды («Альмагель», «Маалокс», «Гавискон» и другие) – препараты, которые способны защищать слизистую оболочку, обволакивая ее;
- прокинетики (Метоклопрамид, Домперидон) – средства, что стимулируют нормальную моторику пищеварительного тракта;
- спазмолитики (Дротаверин) – уменьшают тонус стенок пищевода и желудка, что способствует снижению интенсивности боли;
Симптомы
Сам по себе пролапс слизистой желудка в пищевод практически никогда не диагностируется, этому предшествует грыжа.
Связано это с тем, что болезнь очень редко вызывает какие-либо симптомы, особенно на начальном этапе. И при той, и при другой болезни, диагностические мероприятия и лечение схоже.
После полного отсутствия симптоматики, состояние может резко поменяться в другую сторону.
Болезненные ощущения и другие признаки попросту не дают нормально жить человеку. При наблюдении каких-либо симптомов, необходимо обратиться за помощью.
К самым наблюдаемым признакам относят:
- Резкие, мучительные боли. Возникают во время приема пищи или, когда человек физически перетрудился. Исчезают самостоятельно после возвращения слизистой оболочки на место.
- Также после еды может наблюдаться тошнота и рвота.
- Изжога.
- Отрыжка.
- Сухой кашель.
- Плохой аппетит.
- Белый налет на слизистой языка.
Все эти симптомы чаще всего проявляются, когда имеются сопутствующие заболевания. Иногда и вовсе патология выясняется случайно.
Точный диагноз можно поставить, используя инструментальную диагностику.
Оперативное вмешательство
Хирургическое лечение гастроэзофагеального пролапса проводят, если причиной его развития стала грыжа диафрагмы. Существует несколько видов вмешательств:
- Ушивание пищеводного отверстия с пластикой связок, которые его укрепляют.
- Гастрокардиоплексия – вид операции, при котором проводят подшивание кардиального (верхнего) отдела желудка и пищевода к преаортальной связке (методика по Хиллу).
- Реконструкция кардиального отдела желудка с искусственным воссозданием связочного аппарата.
- Фундопликация по Ниссену – операция, суть которой заключается в том, что верхнюю часть желудка оборачивают вокруг нижнего края пищевода. При этом искусственно воссоздается нарушенный сфинктер.
Хирургические вмешательства также используют при наличии аномалий развития пищевода. Здесь питаются восстановить нормальное анатомическое строение органа.
Образ жизни и питание как профилактика осложнений
Важной составляющей борьбы с осложнениями желудочно-пищеводного пролапса является питание, цель которого — снижение кислотности желудочного сока и предотвращение его избыточного образования, а также предупреждение метеоризма и запоров, которые увеличивают внутрибрюшное давление.
Питание при указанной патологии должно быть дробным, пищу необходимо принимать небольшими порциями, тщательно ее пережевывая, что исключает перегрузку пищеварительного аппарата и предупреждает избыточное давление на диафрагму и нижний пищеводный сфинктер. Следует исключить или существенно ограничить:
- жирные, жареные, кислые, копченые, соленые блюда;
- продукты, вызывающие повышенное газообразование: бобовые, капусту, грибы, газированные напитки, молоко, сдобную выпечку, свежий хлеб;
- жгучие специи и все, что может раздражать слизистую желудка и пищевода.
Народные методы
Народная медицина способна снизить выраженность симптоматики при заболевании. Однако ее эффективность не выше медикаментозных и хирургических методов, и может использоваться только в дополнение к ним. Наиболее часто используют:
- отвар или настой из семян льна – природное антацидное средство;
- растворенная в стакане воды столовая ложка меда;
- отвар из плодов шиповника – ингибирует продукцию соляной кислоты и снижает кислотность в верхнем отделе пищеварительного тракта.
Коррекция питания при этой патологии
Правильно организованный рацион является основным этапом в избавлении человека от проблем с желудочно-пищеводным сфинктером. Существует несколько правил, обязательных для пациентов с этой проблемой:
- пища должна приниматься регулярно, не менее 6 раз в день, а порции по объему должны быть минимальными;
- кушать следует в одно и то же время;
- лежать после еды категорически не рекомендуется;
- ежедневное меню должно состоять из полужидких каш и протертых супов;
- полностью запрещены к употреблению холодные и горячие блюда;
- перед приемом пищи необходимо обязательно выпить стакан чистой воды;
- ужинать необходимо не позднее чем за 3–4 часа до сна;
- к запрещенным продуктам относятся копчености, маринады, соленья, жирные и жареные блюда, а также алкоголь.
Упражнения и физическая активность
Большое значение для нормализации функционирование пищеварительной системы имеют умеренные физические нагрузки, которые направлены на снижение массы тела пациента и укрепления мышц диафрагмы. Этим проводится модификация причин развития пролапса слизистой оболочки. Обычно пациентам рекомендуют:
- динамические неигровые виды спорта – бег, велоспорт;
- дыхательную гимнастику;
- занятие йогой;
- курсы массажа передней стенки брюшной полости.
В лечебную физкультуру включают упражнения, которые направлены на накачку мышц передней стенки живота. Очень важно, чтобы занятия не проводились «на полный желудок», поскольку это провоцирует заброс его содержимого в пищевод и возникновение дискомфорта или боли.
Пролапс слизистой желудка в пищевод: симптомы, причины, лечение и последствия
Пролапс слизистой желудка в пищевод – довольно распространенное заболевание, особенно среди пациентов старше 50-ти лет. Они регулярно начинают страдать от таких опасных и неприятных признаков, как отрыжка, тошнота после приема пищи, изжога.
Данные патологические проявления в официальной медицинской терминологии носят название гастроэзофагеального рефлюкса. По сути, это обратный заброс еды в пищевод из желудка.
В этой статье мы расскажем о причинах, симптомах, лечении и последствиях данного заболевания.
Особенности недуга
Одна из самых распространенных ошибок при возникновении пролапса слизистой желудка в пищевод заключается в том, что пациенты пытаются самостоятельно вести борьбу с заболеванием.
Причем, как правило, они пытаются устранить только сами симптомы, не задумываясь о том, что могло стать причиной данной патологии.
В действительности же страдания им приносит тот самый гастроэзофагеальный рефлюкс, который еще называют грыжей пищеводного отверстия диафрагмы. Чтобы осознать всю опасность и коварность этого недуга, познакомимся с ним поближе.
По сути, пролапс слизистой желудка в пищевод – это выпячивание или выпадение в пищевод части желудка, которое происходит через диафрагму. Данная патология может быть двух видов – параэзофагеальная и скользящая.
Параэзофагеальный вид характеризуется смещением до грудного отдела пищевода только части желудка. А вот при скользящем пролапсе слизистой желудка в пищевод, который диагностируют в большинстве случаев, весь орган пищеварения свободно начинает проходить через пищеводное отверстие в одну и другую сторону.
Методы лечения
Отметим, что в большинстве случаев специализированное лечение пролапса слизистой желудка в пищевод не требуется. Перечень тех или иных терапевтических мероприятий определяется наличием у пациента конкретного перечня симптомов.
При регулярном возникновении кислотного рефлюкса и постоянной изжоге назначается медикаментозное лечение. Оно основывается на приеме препаратов, которые занимаются блокировкой выделений и нейтрализацией кислоты, находящейся в желудочном соке.
Фактически они предназначены для устранения симптомов изжоги.
При лечении пролапса слизистой желудка оперативное хирургическое вмешательство требуется только в том случаев, когда консервативная терапия не приносит никаких результатов. Однако признает, что в подавляющем большинстве случаев прибегать к крайним мерам не приходится.
Иногда бывает целесообразно провести лечение излишней эластичности складки слизистой основного пищеварительного органа, а также понижения прочности диафрагмы. Такой подход считается разумным только в том случае, если пациент испытывает сильный дискомфорт.
Перечень лечебных мероприятий в этом случае основан на приеме определенных лекарственных препаратов. Это ингибиторы протонной помпы (“Рабепразол”), спазмолитики (“Дротаверин”), антациды (“Фосфалюгель”), прокинетики (“Домперидон”).
Чтобы купировать отдельные неприятные ощущения, которые могут доставлять пациенту сильный дискомфорт, как правило, достаточно применить какое-то одно из средств. Чтобы полностью избавиться от этой патологии, потребуется хирургическая операция.
Только благодаря ей, у больного появится возможность восстановить изначально существовавшее анатомическое положение органов.
Однако операция не всегда считается целесообразной, ее проводят только в случае отсутствия реакции на медикаментозное лечение, а также когда грыжевой мешок вырастает до слишком больших размеров.
Ретроградный пролапс
Остановимся подробнее на разновидностях изучаемого заболевания, которые могут встречаться в настоящее время. При ретроградном пролапсе слизистой желудка в пищевод происходит переход кардиальной части желудка в абдоминальный сегмент. При этом может появиться фестончатое образование, но оно будет находиться не в самом желудке, а в его преддверии.
Между выпавшей слизистой оболочкой и стенками пищевода образуется слой контрастного вещества, которое на снимке напоминает по внешнему виду узкое кольцо. Если в это время пищевод внедряется в кардиальную часть желудка, его венчик становится максимально четким на снимках.
Типичной для ретроградного пролапса слизистой желудка становится переменчивость рентгеновских снимков. Отметим, что подобные изменения не следует путать с грыжей в пищеводном отверстии диафрагмы.
Грыжа
Одна из распространенных причин данного патологического состояния – грыжа пищеводного отверстия диафрагмы. Данное состояние в обиходе называют коротким внутренним пищеводом.
Считается, что это аномальное развитие слизистой оболочки пищевода. При этом нередко за подобную патологию у пациентов принимают рвотный рефлекс.
Как считает большинство специалистов, данная картина свидетельствует об аномальном развитии подслизистого слоя.
Чтобы поставить верный диагноз, необходимо получить визуализацию грыжевой полости. В некоторых случаях полезным может оказаться глубокое дыхание и дополнительное раздувание грыжевой полости, которые вызовут движения диафрагмы.
На этом основании можно прийти к выводу, что для диагностики грыжи пищеводного отверстия требуется сочетания нескольких функциональных и анатомических признаков.
Это наличие грыжевой полости, сокращение расстояние от кардии до передних резцов, транскардиальный пролапс слизистой желудка (что это, приходится знать всем специалистам-гастроэнтерологам).
В таких случаях происходят кардинальные изменения, которые свидетельствуют о наличии серьезной проблемы.
На медкомиссии
Данное патологическое состояние часто вызывают серьезные проблемы со здоровьем, самочувствием человека. В этих случаях у молодых людей призывного возраста возникает резонный вопрос – возьмут ли в армию с пролапсом слизистой желудка в пищевод.
Как показывает практика, данное заболевание не является достаточным основанием для освобождения от службы в рядах вооруженных сил. При этом в некоторых случаях это заканчивается неприятностями. Например, молодого человека с данным диагнозом призывают на службу, а уже через несколько недель у него открывается язва. В этом случае его приходится срочно комиссовать.
Осложнения
Важно вовремя приступить к лечению пролапса слизистой желудка. Только в этом случае вам удастся избежать опасных и неприятных последствий этого недуга.
Одним из самых опасных и неприятных осложнений в этой ситуации являетсяреф люкс-эзофагит, то есть заброс кислого желудочного содержимого в пищевод. Он представляет повышенную опасность.
Большинство остальных осложнений связаны с воздействием кислоты, а также других агрессивных компонентов на стенки пищевода. Если не заниматься лечением этой патологии, начинают развиваться воспалительные процессы в желудке и пищеводе, кровотечения, язвы, эрозии, изменение структуры слизистой пищевода, анемия.
Физическая активность
Большую пользу при пролапсе слизистой желудка в пищевод имеет умеренная физическая активность, особенно если пациент находится в группе риска и есть вероятность развития у него подобного заболевания.
Лечебная физкультура многим помогает предотвратить образование пролапса. Она способствует нормализации работы желудка, налаживанию обмена веществ, укреплению нижнего пищеводного сфинктера и диафрагмы. Главное, чтобы нагрузка распределялась умеренно. Упражнения следует выполнять, когда после еды пройдет не менее двух часов.
Самый простой, но при этом действенный способ укрепить мышцы живота и снизить внутрибрюшное давление, это дыхательная гимнастика. Упражнения следует выполнять в положении сидя или стоя.
Во время вдоха выпячивайте живот, фиксируйтесь в этом положении на две-три секунды, после медленно выдыхайте и расслабляйте все тело.
Для получения эффекта упражнения следует выполнять несколько месяцев по три-четыре раза в день.
Источник: https://FB.ru/article/449816/prolaps-slizistoy-jeludka-v-pischevod-simptomyi-prichinyi-lechenie-i-posledstviya
Диета при заболевании
Диета при пролапсе слизистой оболочки желудка фактически идентична таковой при гастрите с повышенной кислотностью. Из рациона пациента исключают следующие блюда:
- мясные бульоны и борщи;
- свежие хлебобулочные изделия, а также изделия из сдобного теста;
- кофе и крепкий черный чай;
- цитрусовые;
- кисломолочные продукты;
- алкогольные напитки;
- капусту, шпинат, щавель, квашеные овощи, грибы, репу, лук, чеснок, огурцы;
- бобовые;
- кукурузную крупу;
- консервированные продукты без исключения;
- жгущие пряности и соусы;
- газированные напитки.
В сутки пациент должен питаться более малыми порциями, но чаще (5-6 раз). После приема пищи желательно около часа пребывать в вертикальном положении.
Пролапс слизистой желудка в пищевод
Современная экология, различные патологии и плохое питание – все это ведет к развитию проблем пищевода.
Пролапс слизистой желудка в пищевод – это патология, при которой слизистая оболочка желудка сворачивается в одну складку и выходит в просвет пищевода.
Очень часто люди ее определяют, как грыжу пищеводного отверстия диафрагмы. На самом деле, это 2 разные проблемы, но при этом, они очень часто возникают совместно.
Симптомы
Сам по себе пролапс слизистой желудка в пищевод практически никогда не диагностируется, этому предшествует грыжа.
Связано это с тем, что болезнь очень редко вызывает какие-либо симптомы, особенно на начальном этапе. И при той, и при другой болезни, диагностические мероприятия и лечение схоже.
После полного отсутствия симптоматики, состояние может резко поменяться в другую сторону.
Болезненные ощущения и другие признаки попросту не дают нормально жить человеку. При наблюдении каких-либо симптомов, необходимо обратиться за помощью.
К самым наблюдаемым признакам относят:
- Резкие, мучительные боли. Возникают во время приема пищи или, когда человек физически перетрудился. Исчезают самостоятельно после возвращения слизистой оболочки на место.
- Также после еды может наблюдаться тошнота и рвота.
- Изжога.
- Отрыжка.
- Сухой кашель.
- Плохой аппетит.
- Белый налет на слизистой языка.
Все эти симптомы чаще всего проявляются, когда имеются сопутствующие заболевания. Иногда и вовсе патология выясняется случайно.
Точный диагноз можно поставить, используя инструментальную диагностику.
Причины
Прежде чем начать лечение, будет благоразумно выявить фактор, который поспособствовал развитию такой патологии.
К самым явным и частым причинам относят:
- Недостаточность пищеводно-желудочного клапана.
- Наследственность.
- Заболевания ЖКТ в хронической форме.
- Ожирение.
- Врожденные аномальные изменения органа.
- Печеночная или сердечная недостаточность.
- ГЭРБ.
- Статические неконтролируемые нагрузки.
- Изменения развития соединительной ткани на генетическом уровне.
- Кила диафрагмы.
- Частое ношение сильно сдавливающей одежды.
- Неправильное питание, чрезмерное употребление жирной, острой, горячей пищи.
- Лежачий образ жизни.
Формы заболевания
Существует 3 основных типа развития патологии. Формы гастроэзофагеального пролапса:
- Параэзофагеальный. Такой вид болезни распространяется только на слизистую желудка. Она перемещается вверх, но пищевод при этом совершенно не страдает.
- Скользящий. Характеризуется выпадением брюшной части пищевода и рядом находящегося отдела желудка. Состояние отличается периодичностью. Слизистая, то выходит за рамки и образует складку, то снова возвращается на прежнее место.
- Смешанный.
Методы диагностики
Только после аппаратного обследования и постановки точного диагноза, назначают лечение.
К самым распространенным способам диагностики относят:
- Ренгеноскопия при использовании контрастного вещества для установления состояния внутри пищеводной трубки.
- УЗИ брюшной полости.
- Фиброгастродуоденоскопия. С ее помощью специалисты выявляют на сколько серьезно развилось заболевание, выявляют воспалительный процесс в верхних частях пищеварительного тракта. Также специалисты проводят специальный тест на выявление бактерии хеликобактер пилори и ее влияние на процесс.
- Импедансометрия, рН-метрия, биопсия слизистой оболочки. Назначаются, если есть в этом необходимость.
- Общий анализ крови. Выявляют количество нейтрофилов, лейкоцитов, эритроцитов. Уровень последних указывает на наличие или отсутствие воспаления в организме.
Все назначения на обследование нужно получать у лечащего врача. Занимается этими вопросами терапевт или гастроэнтеролог.
Лечение
Безусловно одними медикаментами с проблемой не справится, да и вообще они мало какую роль играют.
С их помощью можно поддерживать состояние пациента в реабилитационный период и на протяжении всего периода снимать симптоматику.
Очень важно с помощью медикаментов устранить первопричину, особенно, если это патологии пищевода и остальных органов пищеварительной системы.
Группа медикаментов, необходимых при лечении заболевания:
- Антисекреторные средства. Их действие направлено на то, чтобы при необходимости, снизить выработку желудочного сока.
- Антацидные лекарства. Эта группа медикаментов помогает устранить повышенную кислотность, обволакивают слизистую оболочку и выполняют защитную функцию. Популярные антациды: Маалокс, Альмагель, Гевискон.
- Прокинетические препараты. Они стабилизируют моторику ЖКТ. К таким средствам относят: Домперидон, Метоклопрамид.
- При необходимости, когда имеются острые боли, назначают спазмолитики. Самый известный препарат этой группы – Дротаверин. Могут применяться его аналоги.
Очень часто люди обращаются за помощью к специалистам уже на серьезной стадии развития патологии.
Это прежде всего связано с тем, что клиническая картина весьма размыта и без особых симптомов может протекать на протяжении нескольких лет.
В этом случае, лечение препаратами может не оказать желаемого результата, а значит появляется необходимость в проведении операции.
Когда состояние острое, то встает острый вопрос неотложного вмешательства. Таким образом, хирургическое вмешательство – единственный вариант качественной помощи пациенту.
Чаще всего, такое лечение применяется при грыже диафрагмы в отверстии пищевода.
Разновидности хирургического вмешательства:
- Гастрокардиоплексия. При такой операции подшивают верхний отдел желудка и пищевода к преаортальной связке.
- Фундопликация по Ниссену. Искусственным путем создают разрушенный сфинктер. Для этого верх желудка оборачивают вокруг нижней части пищеводной трубки.
- Еще один способ оперативного вмешательства – это уменьшение пищеводного входа с пластикой связок. Они его должны укреплять.
- Возможно полное изменение кардиальной части желудка. Связочный аппарат делают искусственный.
Помимо самого лечения, пациент самостоятельно должен проконтролировать свое поведение, сделать выводы и устранить все негативные факторы из своей жизни.
Только в таком случае, можно рассчитывать на положительный результат. Прежде все, это такие факторы, как:
- Вредные привычки. И алкоголь, и курение пагубно влияют и на пищевод, и на желудок. Если их не исключить, то болезнь постоянно будет возвращаться, а лекарства не дадут необходимой эффективности.
- Питание должно быть сбалансированным. Желательно, чтобы продукты в меньшей степени оказывали нагрузку на желудок и другие пищеварительные органы. Исключить слишком горячую и острую пищу.
- Употреблять еду надо маленькими порциями, но не реже 5 раз.
- Нельзя ложится сразу после поедания пищи. Лучше походить немного или хотя бы посидеть.
- Частые наклоны тоже противопоказаны.
- Никакой тесной одежды быть также не должно.
- Во время сна голова всегда должна быть выше ног.
- Если есть склонность к запорам, то их рекомендуют устранять и не допускать их образования. При этом соблюдается специальная диета, которая поможет избежать появление запоров.
- Нельзя перенапрягаться физически.
- Необходимо следить за своим весом.
Пролапс слизистой желудка в пищевод у детей
Наблюдать такую патологию у ребенка можно в маленьком возрасте. На их появление прежде всего влияют врожденные аномалии пищевода или диафрагмы.
Когда трансхиатальный пролапс присутствует у младенца, в первую очередь возникают диспепсические симптомы. Малыш очень часто срыгивает. После еды проявляется тошнота и даже рвота.
Если в комплексе у ребенка развивается кетоацидоз, то присутствуют дополнительные признаки в виде:
- Неприятного запах изо рта. Остро чувствуется ацетон.
- Общего недомогания, слабости и вялости.
- Головной боли.
Народная медицина
Комплекс различных мероприятий дает безусловно положительные результаты. На эффект от лечения можно рассчитывать, если ответственно подходить к этому процессу.
Народные рецепты не раз выручали людей и показывали свою универсальность. Никто не говорит о том, чтобы исключить медикаментозное лечение и надеется только на натуральные компоненты.
Они безусловно хороши, но только в совокупности. Народная медицина при пролапсе включает в себя:
- Медовую воду. Для этого в стакане чистой кипяченной, но остывшей воды растворяют 1 столовую ложку пчелиного продукта.
- Семена льна. Это натуральный продукт, обладающий антацидным свойством. Применяют в виде настойки или отвара.
- Отвар шиповника. Препятствует излишней выработки соляной кислоты и снижает выраженность ее кислотности в верхней части пищеварительного тракта.
Правильное питание
Очень важное условия при всех заболеваниях ЖКТ, пищеварительного тракта и многих других органах.
Назначает диету специалист, который ориентируется на состояние пациента и учитывает все особенности организма.
Такое питание очень будет схоже с тем, что устанавливают при гастрите с высокой кислотностью.
При пролапсе слизистой желудка необходимо убрать из своего меню:
- Цитрусы.
- Бульоны наваристые и супы на их основе.
- Крепкий черный чай.
- Кофе.
- Любую свежую выпечку и сдобы.
- Кукурузную крупу.
- Алкоголь.
- Кисломолочные продукты.
- Овощи: огурцы, щавель, капусту, шпинат, чеснок, грибы, репу, лук.
- Квашенные продукты тоже нужно исключить.
- Консервированную пищу.
- Бобовые.
- Острые продукты. Это и соусы, и специи, и пряности.
- Газированные напитки.
При этом питание должно быть сбалансированным и разнообразным. В интернете множество вкусных рецептов, которые помогут наслаждаться едой.
Питание должно быть частым, а порции маленькими. После еды нельзя принимать горизонтальное положение около часа и не следует наклоняться.
Возможные последствия
Если вовремя не заметить образование пролапса, то к нему добавляются другие патологии. Осложнения:
- Образование эрозий и язв.
- ГЭРБ.
- Гастрит.
- Эзофагит.
- Гипотрофия.
- Кровотечение внутри желудка.
- Кетоацидоз (возникает у детей вместе с пролапсом).
- Появление новообразований в пищеводе. В последствии они могут перерасти в раковую опухоль.
Вывод
Пролапс слизистой желудка в пищевод – серьезное заболевание, которое на начальной стадии может поддаваться консервативным методам лечения.
Чем раньше будет замечена патология, тем быстрее ее получится вылечить.
Осложнен процесс именно тем, что обращаются люди уже при запущенных формах, когда только оперативное вмешательство способно решить проблему.
Источник: https://jeludokbolit.ru/pishhevod/prolaps-slizistoj-zheludka-v-pishhevod.html
Грыжа
Одна из распространенных причин данного патологического состояния – грыжа пищеводного отверстия диафрагмы. Данное состояние в обиходе называют коротким внутренним пищеводом. Считается, что это аномальное развитие слизистой оболочки пищевода. При этом нередко за подобную патологию у пациентов принимают рвотный рефлекс. Как считает большинство специалистов, данная картина свидетельствует об аномальном развитии подслизистого слоя.
Чтобы поставить верный диагноз, необходимо получить визуализацию грыжевой полости. В некоторых случаях полезным может оказаться глубокое дыхание и дополнительное раздувание грыжевой полости, которые вызовут движения диафрагмы.
На этом основании можно прийти к выводу, что для диагностики грыжи пищеводного отверстия требуется сочетания нескольких функциональных и анатомических признаков. Это наличие грыжевой полости, сокращение расстояние от кардии до передних резцов, транскардиальный пролапс слизистой желудка (что это, приходится знать всем специалистам-гастроэнтерологам). В таких случаях происходят кардинальные изменения, которые свидетельствуют о наличии серьезной проблемы.
Лечение
Безусловно одними медикаментами с проблемой не справится, да и вообще они мало какую роль играют.
С их помощью можно поддерживать состояние пациента в реабилитационный период и на протяжении всего периода снимать симптоматику.
Очень важно с помощью медикаментов устранить первопричину, особенно, если это патологии пищевода и остальных органов пищеварительной системы.
Группа медикаментов, необходимых при лечении заболевания:
- Антисекреторные средства. Их действие направлено на то, чтобы при необходимости, снизить выработку желудочного сока.
- Антацидные лекарства. Эта группа медикаментов помогает устранить повышенную кислотность, обволакивают слизистую оболочку и выполняют защитную функцию. Популярные антациды: Маалокс, Альмагель, Гевискон.
- Прокинетические препараты. Они стабилизируют моторику ЖКТ. К таким средствам относят: Домперидон, Метоклопрамид.
- При необходимости, когда имеются острые боли, назначают спазмолитики. Самый известный препарат этой группы – Дротаверин. Могут применяться его аналоги.
Правильное питание
Чтобы успешно бороться с данным заболеванием, важной составляющей будет правильное и сбалансированное питание. Его основная цель — предотвратить избыточное образование желудочного сока и снизить кислотность. Также диета поможет предупредить запоры и метеоризм, значительно увеличивающие внутрибрюшное давление.
При указанной патологии питание должно быть обязательно дробным. Пищу следует принимать небольшими порциями, тщательно пережевывать. Это позволит исключить избыточное давление на нижний пищеводный сфинктер и диафрагму.
Из рациона необходимо исключить продукты, провоцирующие газообразование. Это капуста, бобовые, грибы, молоко, газированные напитки, свежий хлеб, сдобная выпечка. Также не следует употреблять жареные, жирные, кислые, соленые и копченые блюда. Обратите внимание, что жгучие и острые специи способны сильно раздражать пищевод и слизистую оболочку желудка.
В качестве профилактики данных осложнений рекомендуется строго выполнять перечень несложных правил, которые обезопасят вас от данной патологии. Вот что следует начать делать:
- бороться с запорами и лишним весом;
- отказаться от спиртного и сигарет;
- избегать тяжелой физической работы, особенно той, которая связана с наклонами туловища вперед и поднятием тяжестей;
- не есть в горизонтальном положении и перед сном;
- не спать на левом боку;
- не находиться продолжительное время в наклонном положении;
- не носить тесную одежду и тугие ремни.
Основные характеристики и причины патологии
О том, что это за заболевание, лучше всего расскажут специалисты. Из их объяснений становится понятно, что пролапс — это выпадение (выпячивание) через диафрагму в пищевод части желудка. Такая патология может быть двух видов – скользящая и параэзофагеальная:
- при скользящем пролапсе, диагностируемом чаще всего, весь основной орган пищеварения свободно проходит через пищеводное отверстие туда и обратно;
- параэзофагеальный вид характеризуется тем, что смещаться может только часть желудка до грудного отдела пищевода.
До сих пор неизвестна точная причина, которая приводит к возникновению этого недуга. По данным проводимых медицинских исследований, у некоторых людей он развивается вследствие ослабления диафрагмальной мышечной ткани, возникающего из-за какого-либо повреждения.
Также появлению таких патологических изменений может поспособствовать повышенное внутрибрюшное давление на мышцы, располагающиеся вокруг желудка. Эта причина провоцируется подъемом тяжестей, чрезмерной физической активностью, длительной прорывной рвотой и сильным кашлем, частыми запорами, а также беременностью.
Существуют также и факторы непосредственного риска, способствующие потере мышцами диафрагмы эластичности и их ослаблению, что приводит к образованию пролапса желудка в пищевод. Чаще всего на развитие этого патологического процесса оказывают влияние следующие факторы:
- длительное и частое курение;
- брюшной асцит;
- старение;
- ожирение.
Специалисты рекомендуют людям из группы риска внимательнее относиться к своему здоровью и при появлении первых признаков гастроэзофагиального рефлюкса, чаще всего свидетельствующих о возможном наличии пролапса, пройти диагностическое исследование для выяснения истинной причины возникновения негативной симптоматики.