Информация о желчевыделительной системе
Желчь — это жидкость, которая вырабатывается в печени. Она помогает переваривать пищу. Желчь поступает из печени через желчные протоки в тонкий кишечник.
Если желчный проток сужен или заблокирован рубцовой тканью или опухолью, желчь больше не может течь в начальный отдел тонкой кишки — двенадцатиперстную кишку (см. рисунок 1). Поэтому желчь скапливается в печени. Застой желчи в печени может стать причиной инфекции, вызывать тошноту, рвоту, жар, зуд и желтуху (кожа и белки глаз становятся желтыми).
Рисунок 1. Суженный или заблокированный желчный проток.
Информация о дренажном катетере желчных путей
Если желчный проток заблокирован, врач может предложить вам установить катетер для дренажа желчи. Это поможет выводить желчь из печени.
Обеспечить отток желчи из печени можно тремя разными способами. Врач обсудит с вами возможные варианты до проведения процедуры.
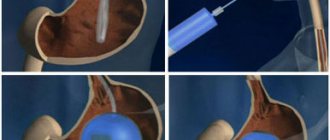
- Наружный дренажный катетер вводится под кожу в желчные протоки. Его вводят над местом закупорки (см. рисунок 2). После этой процедуры катетер, выходящий из вашего тела, будет прикреплен к дренажному мешку.
Рисунок 2. Наружный дренажный катетер желчных путей.
- Внутренне-наружный дренажный катетер вводится под кожу в желчные протоки и проходит через закупорку. Один конец катетера будет введен в тонкую кишку, а другой — выведен из тела наружу и прикреплен к дренажному мешку (см. рисунок 3). Этот катетер пропускает желчь в двух направлениях: либо во внешний контейнер, либо в тонкий кишечник. Это самый распространенный вид дренажного катетера, но такой способ подходит не всем пациентам.
Рисунок 3. Внутренне-наружный дренажный катетер желчных путей.
- При внутреннем дренировании (стентировании) желчных протоков устанавливают металлический цилиндр (который называется стент), чтобы заблокированная область оставалась открытой. После этой процедуры из тела может выходить небольшой катетер. Если вам установят катетер, вам нужно будет еще раз прийти в отделение интервенционной радиологии позже в тот же день или на следующий день, чтобы врач проверил, правильно ли работает стент. Если все в порядке, катетер извлекут.
Дренажный катетер или стент устанавливает интервенционный радиолог. Интервенционный радиолог — это врач, который специализируется на проведении процедур под визуальным контролем.
После процедуры, во время которой вам установили дренажный катетер, он будет прикреплен к мешку для сбора желчи. Врач расскажет вам о том, какой объем дренированной желчи ожидается.
Вернуться к началу
Диета во время реабилитации
Желчный пузырь накапливал желчь, синтезируемую печенью, и она выбрасывалась в тонкий кишечник. После удаления органа желчь поступает в кишечник постепенно и поэтому на переваривание пищи уходит больше времени. Чтобы ускорить пищеварение важно соблюдать предписания по диетическому питанию.
При употреблении «правильных» продуктов пища будет быстрее перевариваться, а значит, не возникнет рефлюкса, повышенного газообразования, брожения и гниения в кишечнике. В первые дни можно есть только каши, ненаваристые супы, кисломолочные продукты, нежирное отварное мясо, пюре из овощей, бананы. После выписки из стационара больной также должен придерживаться диеты.
Рекомендуется стол No5
Запрещается есть жареные и жирные блюда, копчености, пряности, консервы, маринады, сладости, сливочное масло, яйца, нельзя пить кофе, алкоголь. Пищеварение быстрее восстановится, если не только придерживаться диеты, но и соблюдать график приема пищи. На протяжении месяца после выписки из больницы необходимо организовать 5–6-разовое питание.
До процедуры
Задайте вопросы о ваших лекарствах
До процедуры вам может потребоваться прекратить прием некоторых из ваших лекарств. Поговорите со своим врачом о том, прием каких лекарств вам можно прекратить. Внизу приведено несколько распространенных примеров.
Если вы принимаете лекарства, влияющие на свёртываемость крови, спросите проводящего процедуру врача как вам лучше поступить. Контактная информация врача указана в конце этого материала. К таким лекарствам относятся:
| apixaban (Eliquis®) | dalteparin (Fragmin®) | meloxicam (Mobic®) | ticagrelor (Brilinta®); |
| aspirin | dipyridamole (Persantine®) | нестероидные противовоспалительные препараты (НПВП), такие как ibuprofen (Advil®) или naproxen (Aleve®) | tinzaparin (Innohep®) |
| celecoxib (Celebrex®) | edoxaban (Savaysa®) | pentoxifylline (Trental®); | warfarin (Coumadin®) |
| cilostazol (Pletal®) | enoxaparin (Lovenox®) | prasugrel (Effient®); | |
| clopidogrel (Plavix®) | Fondaparinux (Arixtra®) | rivaroxaban (Xarelto®); | |
| dabigatran (Pradaxa®) | heparin (подкожное введение) | sulfasalazine (Azulfidine®, Sulfazine®) |
Ваш врач примет решение продолжать ли вам принимать определенное лекарство, в зависимости от причины, по которой вы его принимаете. Не прекращайте прием каких-либо лекарств, не поговорив с вашим врачом.
Ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin и другие нестероидные противовоспалительные препараты (НПВП) . Он содержит важную информацию о лекарствах, которые вам не следует принимать до процедуры, а также указывает, какими лекарствами вы можете их заменить.
Если вы принимаете insulin или другие лекарства для лечения диабета, до проведения процедуры вам может потребоваться изменить дозу. Спросите врача, который назначил вам лекарство для лечения диабета, что вам делать утром перед проведением процедуры.
Если вы принимаете какие-либо мочегонные препараты (лекарства, которые вызывают у вас частое мочеиспускание), вам может потребоваться прекратить их приём в день проведения процедуры. К таким препаратам относятся furosemide (Lasix®) или hydrochlorothiazide. Поговорите с вашим врачом.
Если контрастное вещество когда-либо вызывало у вас аллергию, сообщите об этом врачу, проводящему процедуру установки дренажного катетера желчных протоков. Возможно, он назначит вам лекарства перед процедурой.
Сообщите нам, если вы заболели
Если перед проведением процедуры вы испытываете какое-либо недомогание (повышение температуры, простуду, боль в горле или грипп), позвоните медсестре/медбрату в отделение интервенционной радиологии по номеру 212-639-2236. Часы работы медсестры/медбрата — с понедельника по пятницу с 9:00 до 17:00. Если вы звоните после 17:00, в выходные и праздничные дни, наберите номер 212-639-2000 и позовите дежурного специалиста отделения интервенционной радиологии.
Запишите время и место вашего визита
Сотрудник Отделения интервенционной радиологии (Interventional Radiology) позвонит вам за два рабочих дня до вашей процедуры. Вам сообщат, в какое время вы должны прийти в больницу для проведения процедуры. Если проведение процедуры запланировано на понедельник, вам позвонят в предшествующий четверг.
Вам также скажут, куда нужно прийти в день проведения процедуры. Операция будет проводиться по одному из следующих адресов:
|
|
Если вам не позвонили до 12:00 часов в рабочий день перед днем проведения процедуры, позвоните по номеру 212-639-5051.
Если по какой-либо причине вам нужно отменить процедуру, сообщите об этом тому врачу, который запланировал ее проведение.
Инструкции по употреблению пищи и напитков перед проведением процедуры
- Не ешьте после полуночи накануне дня проведения процедуры. Это также касается леденцов и жевательной резинки.
- В период между полуночью и за два часа до запланированного времени прибытия в больницу вы можете выпить не более 12 унций (350 мл) воды (см. рисунок).
- Воздержитесь от приема пищи и напитков за два часа до запланированного времени прибытия в больницу. Это также касается воды.
Вернуться к началу
Как осуществляется процедура дренирования
Проведение дренирования не требует предварительной подготовки, поэтому манипуляцию осуществляют по следующему алгоритму:
- Сдача общего и биохимического анализа крови для изучения общих показателей (обязательно проверяют свёртываемость);
- Перед проведением операции пациенту назначают приём антибактериальную терапию, так как во время хирургического вмешательства может произойти непроизвольное инфицирование;
- Дренирование не подразумевает назначение общего наркоза, так как во время операции обезболивающие, седативные средства вливаются внутривенно, а пациент подключён к оборудованию для контроля общего состояния жизненно важных органов;
- Хирургическая операция проводится при помощи рентгенографии с введением контрастного вещества, которое позволяет контролировать общий ход оперативного вмешательства;
- Непосредственное осуществление дренирования основывается на введении трубок в область, расположенную немного выше области закупорки желчного протока и последующей врезкой в орган. Трубки выводятся наружу и сшиваются с кожей, а к системе подсоединяют контейнер для сбора желчи;
- После осуществления всех необходимых манипуляций пациент переводится в палату для дальнейшего восстановления.
При осуществлении внутреннего дренирования используют специальный эндопротез, который подсоединяют к жёлчному протоку и второй конец соединяют с кишечником. Прибор изготавливают из металла или полимерного материала.
Если наблюдается положительная динамика и благоприятное восстановление организма, то в дальнейшем производят удаление наружной трубки.
День проведения процедуры
Что необходимо запомнить
- Примите только те лекарства, которые ваш врач назначил для приема утром в день проведения процедуры. Запейте их несколькими маленькими глотками воды.
- Не наносите на кожу крем или вазелин (Vaseline®). Вы можете использовать дезодоранты или легкие лосьоны для увлажнения кожи. Не наносите макияж на глаза.
- Снимите все ювелирные украшения, включая пирсинг на теле.
- Оставьте все ценные вещи, такие как кредитные карты и ювелирные украшения, дома.
- Если вы носите контактные линзы, по возможности наденьте вместо них очки. Если у вас нет очков, захватите с собой в больницу контейнер для контактных линз.
Что взять с собой
- Список принимаемых вами лекарств
- Лекарства, принимаемые при нарушениях дыхания (например ингаляторы), лекарства от боли в груди, или же и те, и другие
- Футляр для очков или контейнер для контактных линз
- Бланк доверенности на принятие решений о медицинской помощи, если вы его заполнили
- Если для сна ночью вы используете аппарат СИПАП (CPAP) или аппарат двухфазной вентиляции с положительным давлением в дыхательных путях (BiPAP), по возможности возьмите его с собой. Если вы не можете взять с собой такой аппарат, мы выдадим его вам для использования во время пребывания в больнице.
Чего стоит ожидать
Когда вы приедете в больницу, врачи, медсестры/медбратья и другой медицинский персонал несколько раз попросят вас назвать и продиктовать по буквам ваше имя, а также дату рождения. Это необходимо для вашей безопасности. Люди с одинаковыми или похожими именами могут проходить процедуру в один день.
Вы придете на прием к врачу, который установит вам катетер. Он расскажет вам о процедуре и попросит подписать форму информированного согласия.
Вас отведут в процедурный кабинет. Если у вас не нет внутривенного (intravenous (IV)) катетера, медсестра/медбрат установит вам его. Через ВВ-катетер вы будете получать снотворное.
Участок установки катетера будет обезболен при помощи укола анестезии. Чтобы установить катетер, врач будет использовать рентгеноскопию (рентген в режиме реального времени).
Вернуться к началу
Как проводится дренирование
Операция проходит за полтора или два часа. Особой подготовки пациента не требуется. Поэтому вмешательство проводят как в плановом, так и в экстренном порядке.
Наружное дренирование жёлчных протоков проводится в определённой последовательности:
- Берут кровь для анализа. Кроме клинического, проводят исследование на свёртываемость.
- В день проведения хирургического вмешательства больной принимает антибактериальные средства. Во время операции может быть занесена инфекция. Важно предупредить её развитие.
- Во время операции пациента не вводят в сон. Больной находится в сознании. Через венозный катетер в кровь поступают седативные и болеутоляющие препараты. Также к пациенту подключают оборудование для контроля артериального давления и других жизненно важных параметров.
- Хирургическое вмешательство проводят в операционной с рентгенологическим оборудованием. Такая необходимость связана с обеспечением контроля проводимых манипуляций. С той же целю пациенту вводят специальный раствор – контраст.
- При помощи рентгенологического оборудования врач вводит в печень местные анестетики. Затем делается разрез.
- Следующим этапом является введение внешнего дренажа жёлчных путей. При помощи проводника трубка подводится к месту, расположенному выше области «закупорки». Далее, выполняется «врезка» в жёлчевыводящие протоки. Трубки, диаметр которых составляет 2─3 миллиметра, выводятся наружу и подшиваются к кожному покрову. Затем система подсоединяется к специальному пакету для сбора жёлчи.
- После операции пациента переводят в палату.
Неоперабельным больным выполняют внутренний дренаж. Для него нужен эндопротез. Его изготавливают из металла, полиэтилена и других полимеров. Металлические эндопротезы служат дольше.
Последовательность операции внутреннего дренирования аналогична внешнему. Исключение составляет установка эндопротеза. Устройство подсоединяют к протокам вместе с трубкой для наружного выведения жёлчи. Другой конец эндопротеза выводят в кишку. После проведения контрольных мероприятий и выявления положительной динамики, наружную трубку удаляют.
После процедуры
После проведения процедуры вас поместят в палату послеоперационного наблюдения. Вам будет нужно оставаться в постели до того, как закончится действие успокаивающего лекарства.
В палате послеоперационного наблюдения медсестра/медбрат продолжит следить за вашим состоянием, сердцебиением, дыханием и артериальным давлением. Они будут наблюдать за вашим катетером для выявления возможных кровотечений.
О вашем катетере
На ваш катетер в верхней части диска нанесут черную метку (см. рисунок 4). Медсестра/медбрат покажут её вам. Эта метка всегда должна находится на одном и том же расстоянии от верхней части диска. Если расстояние изменилось, это означает, что катетер сдвинулся. Вы должны позвонить в отделение интервенционной радиологии, чтобы его сотрудник проверил положение катетера.
Рисунок 4. Черная метка в верхней части диска.
Внешний конец катетера подключается к 3-ходовому кранику (см. рисунок 5). Он называется трехходовым краном, потому что имеет 3 точки соединения и краник, который можно поворачивать для управления потоком желчи. Дренажный мешок будет прикреплен к точке соединения напротив катетера. Третья точка соединения имеет защитный клапан-крышечку, через которую вы можете вводить жидкости. Этот клапан называется безыгольный соединитель.
Рисунок 5. Трехходовой краник.
К катетеру прикрепят дренажный мешок. Вы увидите желчь (желтовато-зеленую жидкость), стекающую в мешок. Жидкость может быть кроваво-красной в первый день или в первые два дня. В конечном итоге цвет станет золотисто-желтым или зеленоватым в зависимости от того, в каком именно месте вашего организма установлен катетер.
Фиксатор CathGrip® — это устройство, которое предотвратит выход катетера из тела в случае, если вы случайно потянете катетер.
Вернуться к началу
Сколько длится реабилитация
В зависимости от выбранного хирургом метода холецистэктомии будет зависеть длительность реабилитации. После открытой операции трудоспособность восстанавливается в течение 1–2 месяцев, а после лапароскопии человек находится на больничном не более 20 дней. Реабилитационный период можно разделить на несколько этапов:
Почему болит живот, если поднял тяжесть?
- ранний (в стационаре). Длится двое суток после операции. В этот период врачи следят за состоянием пациента: как он себя чувствует после наркоза, если ли послеоперационные осложнения. При необходимости проводится симптоматическая терапия;
- поздний этап. Больной все еще находится в больнице. Доктора следят за тем, как организм работает без желчного пузыря, не нарушена ли работа кишечника, как проходит заживление раны. Данный период 3–6 дней при лапароскопии и до 14 дней после лапаротомии;
- амбулаторная реабилитация. Организм полностью адаптируется к новым условиям, восстанавливается пищеварение и самочувствие. Длится в зависимости от вида вмешательства 1–3 месяца.
В течение 4–6 часов после лечения не разрешается есть и пить, вставать с постели. Через шесть часов можно встать, но только осторожно, так как после наркоза может быть головокружение. С болезненностью в области разреза сталкиваются все пациенты, но интенсивность и длительность болевого синдрома различна.
Так, после лапаротомии пациенту даются наркотические обезболивающие (Промедол), а потом ненаркотические анальгетики (Трамадол, Парацетамол), а после лапароскопии болезненность описывается как терпимая и человек не нуждается в обезболивающих. На следующие сутки после удаления органа разрешается вставать, немного походить.
При выписке из стационара врач расскажет, как ускорить восстановление после холецистэктомии. Касаются рекомендации диеты, физической нагрузки, приема лекарств, ухода за швом. Только соблюдая предписания врача можно быстро восстановиться и избежать послеоперационных осложнений.
Принятие душа с дренажным катетером
Вы можете принимать душ, но ваша лейкопластырная повязка должна оставаться сухой. Использование душа с гибким шлангом предотвратит попадание воды на лейкопластырную повязку. Вы также должны защитить свою лейкопластырную повязку. Если лейкопластырная повязка намокла, смените ее. Влажные лейкопластырные повязки — распространённая причина проблем с кожей.
Перед принятием душа, снимите ремень и опорожните дренажный мешок. Закрепите дренажный мешок при помощи липкой ленты на теле рядом с катетером или используйте ремень, чтобы прикрепить его к талии. Закрепите при помощи липкой ленты пищевую плёнку или достаточно большой целлофановый пакет поверх лейкопластырной повязки, чтобы она оставалась сухой.
Вы также можете использовать пластырь AquaGuard — одноразовое водонепроницаемое покрытие для защиты лейкопластырной повязки. Во время принятия душа убедитесь, что ваш катетер полностью накрыт, чтобы он не намок.
Использование водонепроницаемого пластыря AquaGuard
- Рисунок 12. Загибание уголков и снятие съемной ленты с пластыря AquaGuard
По краям водонепроницаемого пластыря AquaGuard наклеена съемная лента. Отогните уголок ленты с каждой стороны (см. рисунок 12).
- Держите водонепроницаемый пластырь AquaGuard стрелками вверх. Снимите верхнюю полоску и прикрепите верхний край водонепроницаемого пластыря AquaGuard над лейкопластырной повязкой. Разгладьте его.
- Затем возьмитесь за загнутый уголок и снимите полоску с одной стороны, расправляя водонепроницаемый пластырь AquaGuard по мере приклеивания.
- Выполните те же действия для нижней и другой стороны.
Не допускайте чтобы лента водонепроницаемого пластыря AquaGuard касалась лейкопластырной повязки. Она может потянуть и сорвать вашу повязку, когда вы будете снимать водонепроницаемый пластырь AquaGuard после принятия душа.
Вернуться к началу
Разрешенные виды деятельности при установленном дренажном катетере желчных путей
- С установленным катетером вы можете ходить на работу и выполнять физические упражнения. Избегайте движений, связанных с боковой растяжкой или многочисленными наклонами. Это может сместить катетер.
- Не плавайте, не принимайте ванну и не погружайте катетер в воду. Если у вас запланирован отпуск, поговорите со своим врачом из отделения интервенционной радиологии, чтобы вам объяснили, что делать в различных ситуациях.
- Следите за тем, чтобы трубка всегда была надёжно прикреплена к телу с помощью фиксатора CathGrip.
- Не дергайте катетер когда одеваетесь. Не допускайте того, чтобы трубка перекручивалась под одеждой, например под колготками или ремнем. Старайтесь не ложиться на катетер во время сна. Это предотвратит перекручивание катетера. Как правило, одежда скрывает катетер.
Вернуться к началу
Дренирование при механической желтухе
Механическая желтуха развивается на фоне неправильного оттока желчи от печени в двенадцатиперстную кишку. При прогрессировании заболевания желчные кислоты, билирубин поступают в кровь, что вызывает сильную интоксикацию в организме.
В большинстве случае причиной возникновения желтухи считают появление новообразований в области жёлчного пузыря:
- Опухоли, которые расположены вблизи желчевыводящих путей и сдавливают желчные протоки;
- Метастазы, образовавшиеся в печени, которые сдавливают орган и нарушают естественный отток желчи в двенадцатиперстную кишку;
- Наличие камней в протоках или жёлчном пузыре;
- Значительное сужение жёлчного протока;
- Панкреатит в острой или хронической форме;
- Выраженная отёчность поджелудочной железы;
- Появление образований непосредственно в желчных протоках.
Вышеописанные образования имеют злокачественный характер образования и в большинстве случаев выявляются на последней стадии заболевания, что обеспечивает для организма необратимые последствия.
Основные симптомы заболевания: желтизна кожных покровов, глазных белков, слизистых оболочек, выраженным зудом, ноющими болями в эпигастральной области, стулом белого цвета и тёмной мочой.
Лечение механической желтухи при образовании опухоли исключает применение химиотерапии, поэтому необходимо временное дренирование, которое обеспечивает нормальный отток желчи и предотвращает развитие дополнительных осложнений в организме.
Особые инструкции для внутренне-наружного дренажного катетера желчных путей
Если вам установили внутренне-наружный дренажный катетер желчных путей, врач может предложить вам пройти тест с закупориванием. Во время этого теста внешняя часть катетера будет закрыта, чтобы вся желчь могла течь по катетеру вниз непосредственно в ваш организм, и чтобы вам больше не приходилось использовать дренажный мешок (см. рисунок 13).
Рисунок 13. Закрытый дренажный катетер желчных путей
Ваш катетер могут закрыть в больнице перед тем, как вы отправитесь домой, но скорее всего вас сначала выпишут из стационара и порекомендуют закрыть его после того, как вы побудете дома несколько дней.
Чтобы закрыть катетер, отсоедините трехходовой краник от катетера и прикрепите вместо него к концу безыгольный соединитель.
Продолжайте промывать катетер по тому же графику через безыгольный соединитель.
Когда дренажный катетер закрыт
Если вы закрыли внутренне-наружный дренажный катетер, вам необходимо следить за такими симптомами:
- подтекание в месте установки катетера;
- боль в брюшной полости (в животе) вокруг места введения катетера;
- температура 100,4 °F (38 °C) и выше или озноб.
Эти симптомы могут возникать в любое время после закрытия катетера. Если у вас появился какой-либо из этих симптомов, позвоните и сообщите об этом в Отделение интервенционной радиологии (Interventional Radiology). Затем откройте катетер. Для этого снимите безыгольный соединитель (колпачок) с катетера и снова прикрепите катетер к дренажному мешку. Симптомы должны исчезнуть в течение 30–45 минут.
Не закрывайте катетер вновь, не позвонив в Отделение интервенционной радиологии.
Вернуться к началу
Возможные осложнения
Механическая желтуха – достаточно опасное нарушение. При отсутствии своевременного лечения развиваются тяжелые патологические явления. Поэтому необходимо восстановить проходимость желчных протоков, улучшить отток веществ, снизить нагрузку на органы.
Установка дренажа – самый эффективный способ лечения. В отличие от консервативных способов, он позволяет быстро устранить непроходимость, восстановить нормальный отток. Наружный и наружновнутренний дренаж устанавливается без осложнений. Такие варианты считаются безопасными, в редких случаях вызывают побочные явления. Чаще всего осложнения возникают при чрескожно чреспеченочном способе.
Это интересно: Как меняется цвет мочи и кала при желтухе? Причины изменений, лечение и прогноз
Негативные последствия процедуры:
- Геморрагические нарушения
- Перитонит вследствие истечения желчи в брюшную полость
- Болевой синдром
- Развитие холангита
- Смещение дренажного катетера, трубку, протеза
- Нагноение в области внедрения
Благодаря применению современных медицинских инструментов, аппаратуры, риск осложнений минимален.
Позвоните медсестре/медбрату или врачу в отделение интервенционной радиологии, если:
- у вас температура 100,4 °F (38 °C) и выше;
- появились симптомы непроходимости (закупорки), такие как боль или подтекание из катетера;
- не происходит отток желчи по катетеру или её количество намного меньше обычного;
- дренированная жидкость похожа на кровь;
- обнаружено подтекание вокруг места установки;
- невозможно промыть катетер, или обнаружено подтекание во время промывки;
- изменилось положение черной метки;
- нет оттока жидкости из катетера, когда трехходовой кран находится в вертикальном положении;
- зажим ослаблен или открыт;
- в трубке есть перегиб, приводящий к закупорке, который вы не можете выпрямить;
- место введения катетера болит, чувствительно к прикосновению или опухло;
- кожа вокруг катетера покраснела, раздражена или отличается от своего обычного состояния;
- вас тошнит;
- появилась или усилилась желтуха;
- вас беспокоит что-то связанное с вашим катетером.
Вернуться к началу
Показания к дренированию желчных протоков
Дренирование общего желчного протока имеет свои показания и противопоказания. Так, к дренированию приступают, если необходимо:
Дренирование общего желчного протока имеет свои показания и противопоказания
- Извлечь зараженную и застоявшуюся жидкость из печени и проходов.
- Устранить сужение просвета холедоха и восстановить проходимость желчи в другие органы.
- Промыть желчный пузырь и его проходы при помощи антисептиков или антибиотиков.
- Для избегания образований рубцов на месте проведения операции в ЖВП.
- Для предотвращения образования свищей после проведения операции на протоке.
- Для отведения жидкости из печени, чтобы почистить полость пузыря.
Информация для оформления заказа
Перед тем как вы отправитесь домой, медсестра/медбрат предоставит вам все материалы в количестве, достаточном для 2 недель использования. Обычно после этого материалы для вас заказывает патронажная служба.
Если вы хотите заказывать материалы самостоятельно, позвоните в отделение интервенционной радиологии по номеру 212-639-2236 и оставьте заказ, указав нижеприведенные артикулы материалов. Вы можете забрать свой заказ через два рабочих дня в IR Clinic, расположенной по адресу 16 East 60th Street, между Fifth Avenue и Madison Avenue.
| Наименование | Номер центра MSK | Условия доставки |
| Средство для удаления клея | 3170 | упаковка |
| спиртовые салфетки; | 3330 | упаковка |
| Фиксатор CathGrip | 2675 | шт. |
| Набор для сбора дренажа, достаточный на срок 4 недели | 3115 | набор |
| Безыгольный соединитель | 9697 | шт. |
| Бумажный пластырь Micropore | 4326 | упаковка |
| Нестерильные латексные перчатки | 4545 | упаковка |
| Обычная марля | 3424 | упаковка |
| Раствор для обработки кожи | 3332 | упаковка |
| Перфорированный перевязочный материал Telfa | 3327 | шт. |
| Трехходовой краник (ТМ Cook) | 5192 | шт. |
| Дренажный мешок Uresil | 3361 | шт. |
| Лейкопластырная повязка Uresil | 3226 | упаковка |
Предварительно заполненные шприцы
Вам понадобится рецепт на предварительно заполненные обычным физраствором шприцы. Вы можете получить рецепт в клинике IR Clinic. Если в вашей местной аптеке нет шприцев, вы можете получить их в амбулаторной аптеке в больнице Memorial Hospital по адресу 1275 York Avenue, между East 67th Street и East 68th Street. Она работает с понедельника по пятницу, с 09:00 до 17:45. Телефон аптеки: 646-888-0730.
Вернуться к началу