Эхогенность в медицине – это термин, относящийся исключительно к ультразвуковой диагностике. Он характеризует способность тканей отражать ультразвуковые волны, задерживая их проникновение в более глубокие слои. Соответственно, чем орган плотнее, тем больше волн он отразит, тем более светлым будет изображение на экране монитора. Такое состояние трактуется, как повышение эхогенности структур.
Физические основы эхогенности поджелудочной железы
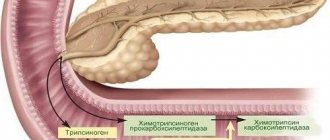
Ультразвуковой датчик излучает ультразвуковые волны, которые легко проходят через воздушные структуры и отражаются от более плотных. В норме поджелудочная железа имеет среднюю плотность ткани (не жидкую, не плотную) и равномерно отражает волны всей своей поверхностью. Возвратившиеся волны улавливаются этим же датчиком, что регистрируется на экране монитора.
Важно! Повышение или понижение эхогенности поджелудочной железы – это не диагноз. Подобные изменения – это лишь признак наличия хронического патологического процесса в органе. В данном случае врач обязан назначить дополнительную диагностику с целью установления основного заболевания и коррекции терапии.
Лечение заболевания
Далеко не все знают, что такое повышенная эхогенность поджелудочной железы и что предпринять в этом случае. Необходимо проконсультироваться с медицинским специалистом. Он назначит дополнительные исследования, которые помогут определить точную причину повышенного уровня эхогенности. После того, как известна причина, врачом составляется курс лечения. Если причиной стал липоматоз, то нет никакой необходимости в лечении.
В той же ситуации, когда у вас обнаружен панкреатит с острым течением, это может значить госпитализацию. Ведь это заболевание характеризуется сильными болезненными ощущениями в области живота. Также нередко проявляются такие симптомы, как тошнота или диарея. Довольно часто диагностируется смешанная эхогенность поджелудочной железы, это говорит о том, что ткань органа неоднородна.
В каких случаях повышается эхогенность ткани поджелудочной железы
Повышение проницаемости поджелудочной железы могут изменяться в норме либо при возникновении какой-либо патологии. Таким образом, повышение эхогенности – признак таких заболеваний и патологических состояний как:
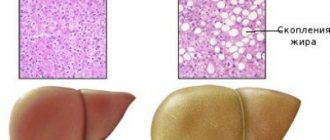
- Липоматоз – жировое перерождение ткани органа. Нормальные панкреатоциты заменяются клетками жировой ткани – адипоцитами. В результате этого процесса поджелудочная железа уплотняется и постепенно перестаёт в полной мере выполнять присущие ей функции. Липоматоз может наблюдаться в норме у пожилых людей. У молодых людей и людей среднего возраста перерождение поджелудочной железы по типу липоматоза – признак серьёзной системной патологии, требующей дообследования.
- Фиброзирование – замещения нормальной ткани поджелудочной железы плотной соединительной тканью. На экране монитора будет виден очаг уплотнения, неровные контуры поджелудочной железы, бугорки на е поверхности. Фиброзирование – исход хронического долго текущего воспалительного или инфекционного процесса, в результате которого соединительная ткань прорастает отмершие клетки, тем самым закрывая дефект в органе.
- Отёк капсулы и стромы поджелудочной железы. Данное явление наблюдается в острую фазу панкреатита. При этом сам орган набухает, уплотняется. Одновременно наблюдаются диспепсические расстройства: рвота, жидкий стул, метеоризм и вздутие живота.
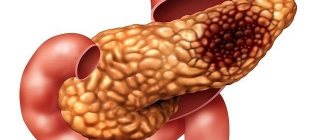
- Раковое перерождение поджелудочной железы. Рак может прорастать в орган целиком или в его часть. Опухолевая ткань имеет структуру, отличную от нормальной, что на мониторе фиксируется как участок повышенной эхогенности. В пользу рака говорят симптомы похудения и слабости, снижения аппетита. При подозрении на рак больного направляют на дополнительное обследование.
- Прогрессирующая гибель клеток поджелудочной железы вследствие токсического отравления, панкреатита. Больной при этом будет находиться в тяжёлом состоянии симптомами болей в животе, гипертермией, рвотой.
- Сахарный диабет 1 или 2 типа.
Диагностика доброкачественных опухолей поджелудочной железы
Врачи Юсуповской больницы устанавливают окончательный диагноз на основании характерной клинической картины некоторых доброкачественных опухолей, результатах инструментальных и гистологических методов исследования. Консультация гастроэнтеролога позволяет предположить тип опухоли, выяснить, как давно появились симптомы и прогрессируют ли они.
Биохимический анализ крови в случае глюкагономы и инсуломы подтверждает изменение уровня глюкозы в крови. Обязательно проводится определение онкомаркеров: карциноэмбрионального антигена, СА 19-9. Их уровень в случае доброкачественной природы заболевания не повышен.
Наиболее информативными методами диагностики доброкачественных опухолей поджелудочной железы в гастроэнтерологии являются инструментальные исследования. Ультразвуковое исследование органов брюшной полости врачи Юсуповской больницы проводят с целью визуализации образования, определения размеров опухоли, состояния регионарных лимфатических узлов. Высокоинформативными методами исследования являются магнитно-резонансная и компьютерная томография. Они позволяют обнаружить доброкачественные опухоли поджелудочной железы небольших размеров.
Для определения доброкачественных опухолей поджелудочной железы с множественными очагами в Юсуповской больнице проводится сцинтиграфия. В организм вводят радиоактивные препараты, которые активно накапливаются клетками опухоли. Их излучение фиксируется на снимке. При подозрении на гемангиому поджелудочной железы врачи выполняют ангиография с целью оценки тока крови в образовании и его связи с системным кровотоком. Для того чтобы изучить гистологическую структуру новообразования, провести дифференциацию его от злокачественных опухолей хирурги выполняют пункционную биопсию поджелудочной железы с последующим морфологическим исследованием биоматериала.
Виды эхогенности структур и тканей
Повышение эхогенности принято классифицировать по временному критерию. Выделяют временное и постоянное повышение эхогенности структур.
- Постоянные – это результат липоматоза, фиброзирования, ракового перерождения, сахарного диабета, когда в органе уже наступили необратимые изменения. Лечение медикаментозными препаратами не может полностью исправить ситуацию, они лишь облегчают симптомы, замещая функции повреждённой поджелудочной железы.
- Временные – это те изменения, которые легко поддают медицинскому лечению, поэтому полностью обратимы при условии адекватного лечения основного заболевания. Временное повышение эхогенности возникает при острых респираторных вирусных и бактериальных инфекциях, после приёма пищи, при изменении привычного образа жизни. Кроме того, замечено, что уплотнение ткани наиболее часто наблюдается в осенний и весенний периоды.
Также классифицируют по степени распространения. Выделяют локализованное повышение эхогенности и диффузное.
Локальное повышение проницаемости определяется лишь в небольшом участке органа, при этом окружающие ткани не повреждены. Патологическое образование располагается в пределах доли или небольшой дольки. Ими могут быть:
- Кистозные и псевдокистозные участки – округлые полости, располагающиеся внутри ткани, окружённые капсулой и не выходящие за пределы. Эти полости заполнены мутной жидкостью. Кисты и псевдокисты – это осложнение острого или хронического панкреатита.
- Участки кальцификации и петрификации, возникшие как осложнение хронических воспалительных процессов.
- Участки липоматоза – жирового перерождения, затрагивающего одну из долей железы.
- Участки фиброзирования – рубцевание с замещением соединительной тканью одной или двух долей поджелудочной железы.
- Камни протокового отдела.
- Метастатический отсев раковой опухоли в одну из долей железы.
Диффузное повышение эхогенности наблюдается при отёке капсулы (признак острого панкреатита), липоматозе и фиброзе, затрагивающем все отделы и доли органа. А также при раковом перерождении.
Какие заболевания возможны при повышении эхогенности
Повышенная эхогенность поджелудочной железы может свидетельствовать о следующих патологиях:
- липоматоз (функциональные клетки железы замещаются жировыми, содержащими мало жидкости);
- панкреонекроз (гибель железистых клеток);
- сахарный диабет;
- некоторые разновидности опухолей;
- метастазы в поджелудочной железе при раковых заболеваниях.
Не следует забывать, что отеки, свойственные острому панкреатиту, как и опухоли, содержащие жидкость, проявляются на экране аппарата УЗИ снижением эхогенности.
Принципы лечения
Так как повышение эхогенности – это не диагноз, а лишь признак заболевания, то лечения оно само по себе не требует. Если при ультразвуковом обследовании у вас было выявлено повышение проницаемости, врач обязан вас отправить на дополнительное обследование, где выявится основное заболевание.
Важно! Повышение эхогенности само по себе не лечится. Чтобы избавиться от уплотнения органа и снять его навязчивые симптомы, нужно искать и лечить основное заболевание.
Если изменения вызваны воспалением (панкреатитом), проводится консервативная терапия, направленная на устранение симптомов и перевода заболевания в фазу ремиссии. Если жирового перерождения – рекомендуется снижение массы тела и ограничение жиров в рационе питания. При фиброзе, петрификации и камнях на консилиуме решается вопрос о хирургическом лечении путём операции на поджелудочной железе, в результате которого будет решена проблема повышения эхогенности структур поджелудочной.
Диагностика
Начальный этап заключается в осмотре пациента и сборе анамнеза.
Стандартом диагностики заболеваний поджелудочной является сочетание ультразвукового обследования и лабораторных анализов крови и мочи, комплексный подход позволяет поставить точный диагноз.
В исследованиях крови важен показатель активности альфа-амилазы. Определяется клиренс амилазы в сравнении с клиренсом креатинина, при панкреатите отношение первого ко второму бывает выше 5. В моче исследуется содержание амилазы, повышенный показатель говорит о панкреатите.
В ходе УЗИ специалист анализирует структуру железы, ее протоков и сосудов. Если обнаружен отек органа и увеличение диаметра вирсунгова протока, можно говорить об остром панкреатите. Отек дает на экране картину пониженной эхогенности, это связано с увеличением содержания жидкости в органе. Низкой эхогенностью характеризуется и преобладающая часть опухолей.
Диффузное умеренное повышение эхогенности поджелудочной железы не влечет за собой постановки диагноза, требуются дополнительные исследования.
Наличие конкрементов, кальцинатов, рубцовых изменений, псевдокист, других нарушений гомогенности позволяет предположить хроническое течение панкреатита.
При большом скоплении газа в кишечнике волны ультразвука не дают возможности четко и полностью визуализировать ПЖ. Такая особенность налагает требования к питанию в период подготовки к УЗИ — необходимо исключить продукты, повышающие газообразование.
Интересное видео: Увеличение эхогенности поджелудочной железы
Диффузные изменения паренхимы поджелудочной железы
Поджелудочная железа представляет собой крупный орган внутренней и внешней секреции. Она находится на задней брюшной стенке в забрюшинной зоне, состоит из головки, тела, хвоста, спереди частично прикрывается желудком. В толще поджелудочной железы имеется её проток направленный от хвоста к головке. Железа вырабатывает панкреатический сок, содержащий ферменты, способствующие перевариванию белков, жиров и углеводов.
В ткани поджелудочной железы размещаются железы внутренней секреции, вырабатывающие инсулин для усвоения глюкозы. Здоровая поджелудочная железа имеет однородную ткань, крупные контуры. Причиной диффузных изменений в паренхиме поджелудочной железы, как считают медики, является острый и хронический панкреатит, повышенный уровень сахара в крови.
Нередко диффузные изменения паренхимы поджелудочной железы диагностируются у людей преклонных лет, при различных проблемах сердечно-сосудистой системы, заболеваниях печени и желчевыводящих путей, органов пищеварительного тракта. Причиной изменения паренхимы поджелудочной железы также может быть инфекционно-воспалительные заболевания внутренних органов, способствующих нарушению обмена веществ.
Повышенная эхогенность паренхимы поджелудочной железы
При проведении ультразвуковой диагностики можно узнать плотность внутренних органов. Если выявлены пониженная или повышенная эхогенность поджелудочной железы, то это серьезный повод для прохождения обширного обследования, обеспечивающего точный диагноз и определяющего методы устранения проблем.
Повышенная эхогенность паренхимы поджелудочной железы выявляется при воспалении с образованием фиброза, развивающегося на фоне нарушения обмена веществ, при замещении здоровой ткани паренхимы на жир, при остром панкреатите и рецидиве хронического воспаления изменяющего плотность паренхимы.
Величина коэффициента поглощения ультразвукового излучения зависит от повышенной эхогенности паренхимы. Злокачественные опухоли, формирующиеся в паренхиме, отличаются более высоким коэффициентом поглощения ультразвуковой энергии, чем доброкачественные опухоли.
Уплотнение паренхимы поджелудочной железы
Методы исследования паренхимы поджелудочной железы включают опрос и осмотр больного, лабораторные, инструментальные и рентгенологические методы. Уплотнение паренхимы может быть следствием различных заболеваний поджелудочной железы.
Среди симптомов отмечаются боли в подложечной области и левом подреберье, расстройства пищеварительной системы, вызывающие у человека чувство дискомфорта, общая слабость, сильное снижение веса. Определенное влияние на появление уплотнения паренхимы органа имеет режим и характер питания, наличие желчнокаменной болезни, холецистита, муковисцидоза.
Неоднородная структура паренхимы поджелудочной железы
Поджелудочная железа здорового человека имеет однородную структуру, одинаковую эхогенностью, хорошо видимые контуры, крючковидный отросток, правильное положение и нормальные размеры головки и хвоста. Отклонение от нормы определяется увеличением размеров отдельных частей поджелудочной железы и неоднородностью структуры её тканей.
Неоднородность поджелудочной железы – свидетельство наличия различных заболеваний, в том числе панкреатита и сахарного диабета. Эта патология может быть обнаружена в любой части данного органа. Диффузно-неоднородные изменения могут обуславливаться отеком, воспалительным процессом и образованием псевдокист.
Реактивные изменения паренхимы поджелудочной железы
Реактивные изменения паренхимы – следствие воспаления поджелудочной железы из-за агрессивного воздействия на нее печени и желчного пузыря. Это вызывает болевой синдром, диспепсию и повышение уровня сахара в крови и происходит потому, что железистая ткань паренхимы при реактивной поджелудочной железе вырабатывает панкреатический сок и гормоны в недостаточном количестве. Одной из часто встречающихся причин появления реактивных изменений паренхимы может стать аллергическая реакция.
Диффузные изменения важного органа способствуют реактивному изменению, равномерно распространяющемуся по всей поджелудочной железе без наличия локальных очагов, указывающих на новообразования или формирование камней. Лечение данной патологии является одним из актуальных вопросов современной гастроэнтерологии.
Сочетание лекарственных средств, которые назначает лечащий врач и правильно организованного питания может предотвратить развитие различных осложнений. Необходимо помнить, что своевременное обращение к доктору и тщательное выполнение предписаний может быть гарантией успешного лечения.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность – «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
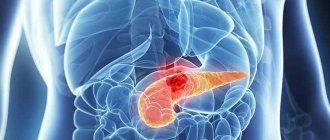
Жалобы человека на сильные боли в левом подреберье часто свидетельствуют о воспалении поджелудочной железы. Обследование пациента начинается с проведения УЗИ органов брюшной полости. Метод диагностики, основанный на измерении интенсивности отражения звуковых волн от поверхности тканей органов, позволяет выявить мельчайшие отклонения в работе пищеварительной системы.
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
Поджелудочная железа
расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
Поджелудочную железу
относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
Поджелудочную железу
разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.
Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа
проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа
чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Что такое эхогенность
Эхогенность – это знаковая система узистов, позволяющая установить соответствие анатомии органов к уровню отражения и поглащения волн высокой частоты. Для жидких тканей поджелудочной железы характерен средний показатель эхогенности. В качестве образца нормы используется эхоплотность паренхимы печени.
p, blockquote 5,0,0,0,0 –>
Шкала эхогенности для оценки результатов исследования
С помощью ультразвука можно не только определять степень восприятия внутренними органами высокочастотных волн, но и получать сведения о других не менее важных параметрах. В ходе исследования железы тщательному изучению подвергаются следующие параметры:
p, blockquote 6,0,0,0,0 –>
- Размер.
- Форма.
- Структура.
- Контур.
При определении объемов поджелудочной железы высчитывается длина головки, тела и хвоста. В идеале они не должны превышать 30, 24 и 25 мм соответственно. Увеличение последних указывает на локальные или общие воспаления в органе. Аномально большие размеры – типичный признак панкреатита. Причинами повышенного размера также могут быть: травмы брюшной полости, муковисцидоз, дискинезия желчных путей, гепатит, инфекционные заболевания. Локальные изменения связаны со злокачественными опухолями и кистами.
p, blockquote 7,0,0,0,0 –>
Внешним видом пищеварительная железа напоминает запятую и имеет продолговатую форму. Иногда наблюдается утолщение в области головки. Кольцевидная, добавочная, расщепленная формы – отклонения от нормы. Неправильное развитие органов пищеварительной системы связано с нарушениями процессов эмбриогенеза.
p, blockquote 8,0,1,0,0 –>
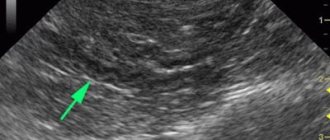
Здоровая поджелудочная железа. Темная продольна полоса — гипоэхогенная тень протока.
Что касается внешних контуров, на продольном и поперечном сечении они должны быть четко очерчены. Размытость любого из отделов железы может свидетельствовать о развитии воспалительного процесса. Неясность очертаний и отеки также вызывают заболевания соседствующих с поджелудочной железой органов (язвы желудка и двенадцатиперстной кишки). Неровность границ создают опухоли, кисты, камни. Контуры злокачественных образований – бугристые, расплывчатые.
p, blockquote 9,0,0,0,0 –>
Структура пищеварительной железы должна быть однородная, мелкозернистая. Обнаружив в органе единичные жировые включения или многочисленные кальцинаты и псевдокисты, врач имеет все основания подозревать у больного фибролипоматоз и хронический панкреатит.
p, blockquote 10,0,0,0,0 –>
К погрешностям в результатах исследований может привести недостаточная подготовка самого человека. За три дня до процедуры больному необходимо придерживаться питания, исключающего возможность повышенного газообразования. Для профилактики пациентам рекомендуется прием адсорбентов. В день процедуры желательно опорожнить кишечник и ограничить прием пищи.
Виды изменения
При обследовании поджелудочной железы ее эхогенность сравнивают с аналогичным показателем здоровой печени, в нормальном состоянии плотность ПЖ такая же, как у печени, или немного больше. Изменения могут иметь разную степень и распространенность в теле железы. Диффузное (охватывающее весь объем органа) повышение эхогенности поджелудочной железы не всегда означает заболевание, наличие локальных уплотнений чаще всего свидетельствует о патологии.
Эхогенность отображается на экране аппарата в виде шкалы оттенков серого, чем выше плотность исследуемых тканей, тем ближе оттенок к белому цвету.
Незначительно
При незначительном повышении эхогенности специалист УЗИ указывает на наличие изменений, но не делает диагностических заключений. Небольшое повышение плотности тканей поджелудочной железы может наблюдаться у здоровых людей.
С возрастом плотность поджелудочной железы повышается, критерием нормы в таких случаях служит однородность (гомогенность) тканей, при ее сохранности патологию исключают. Также у пожилых людей не считается патологией обнаружение мелких гиперэхогенных включений.
Умеренно
При сохраненной однородности железы диффузное повышение плотности может не означать заболевания. Для трактовки результата имеют значение: возраст пациента, его режим питания, состояние близлежащих органов. Иногда такое изменение носит временный характер, при нормализации питания повторное обследование может не обнаружить отклонения от нормы.
Сегментарное увеличение плотности железистой ткани свидетельствует о патологии даже при умеренной выраженности изменения.
Значительно
Значительное диффузное повышение эхогенности поджелудочной железы свидетельствует о дегенеративном поражении органа. При локальном очаговом увеличении эхосигнала также можно заподозрить опасное заболевание. Оба состояния чаще всего сопровождаются выраженными клиническими проявлениями и требуют принятия терапевтических мер.
Что означает повышенная эхогенность
Нестандартное повышение силы отдачи волн свидетельствует об уплотнении паренхимы и сокращении в ней количества жидкости. Диффузная гиперэхогенность, причинами возникновения которой являются внешние факторы, не считается патологией. Чаще всего она проявляется в жаркое время года, после употребления горячей и обильной пищи, в период простудных заболеваний.
p, blockquote 12,0,0,0,0 –>
Эхогенность заметно повышается при воспалении. Поводом для беспокойства могут стать: опухоли, метастазы, кальциевые отложения и камни, кисты, фиброзы. Подобные включения являются последствиями игнорирования ранних симптомов панкреатита.
На острый панкреатит указывает ряд параметров:
p, blockquote 14,0,0,0,0 –>
- Общее увеличение размеров органа.
- Присутствие крупных эхогенных участков.
- Неоднородность структуры.
- Превышение показателя ширины протока железы.
- Размытость границ.
Более тяжелая форма болезни предполагает изменение плотности и контуров соседних органов. Возможно образование псевдокист.
p, blockquote 15,0,0,0,0 –>
При постановке диагноза хронического панкреатита наблюдается следующая картина:
p, blockquote 16,0,0,0,0 –>
- Незначительно повышается эхогенность.
- Увеличивается ширина протока более чем на 2 мм.
- Растут размеры самой железы.
- Неясный контур.
- Неоднородная структура.
- Присутствует жидкость в сальниковой сумке позади желудка.
Заболевание может сопровождаться образованием камней. На картинке они отображаются в виде пятен с эхогенным следом. Прогрессирующую болезнь легко заметить благодаря значительному несоответствию соотношений размеров железы к вирсунгову протоку. Последний сильно раздут в ширине.
p, blockquote 17,1,0,0,0 –>
Такие параметры, как повышение эхогенности и размытость контура, дают основания предположить, что здоровые клетки в органе сменили жировые, что бывает при липоматозе. Гиперэхогенность наряду с уменьшением поджелудочной железы указывают на развитие фиброза. Рост соединительной ткани и замещение ею нормальных клеток сопровождается появлением рубцов.
Случаи повышения эхогенности
Незначительное диффузное увеличение плотности поджелудочной железы без развития ее патологии наблюдается в следующих случаях:
- нарушение питания (переедание);
- курсовой прием некоторых медицинских препаратов;
- стрессы, недосыпание, другие психоэмоциональные перегрузки;
- злоупотребление алкоголем;
- нарушения функции печени, желчного пузыря;
- развитие простудного заболевания верхних дыхательных путей.
Часто ультразвуковые признаки подобные нарушений исчезают после нормализации питания, благополучного лечения сопутствующих болезней и улучшения общего состояния организма.
Локальная гиперэхогенность требует уточнения диагноза.
Неоднородность структуры
У здорового человека ткани поджелудочной железы однородные, мелкозернистые, гомогенные. Эхоструктура подозрительно повышается при подостром и хроническом панкреатите, кистах и опухолях.
p, blockquote 20,0,0,0,0 –>
Острый интерстициальный панкреатит часто диагностируют людям, злоупотребляющим алкогольными напитками и жирной калорийной пищей. При пальпации они ощущают резкие боли. Неприятные симптомы связаны с отечностью железы. Обращением к врачу могут послужить жалобы человека на спазмы в верхней части живота.
p, blockquote 21,0,0,0,0 –>
Неоднородность структуры указана стрелками (белые и темные области).
Сильные боли в левом или правом подреберье возникают при хроническом панкреатите. В периоды обострения заболевания у пациента отмечается повышение температуры, нарушение кровяного давления, изменение цвета кожи и склер (желтушность). Больного беспокоит постоянная тошнота, рвота, отсутствие аппетита. Помимо неправильного питания, на развитие панкреатита могут повлиять следующие заболевания:
p, blockquote 22,0,0,0,0 –>
- Холецистолитиаз.
- Пенетрация язвы.
- Вирусный гепатит.
- Паразиты (глисты).
- Брюшной и сыпной тиф.
- Злоупотребление алкоголем.
Любителей спиртосодержащих напитков много среди мужчин, поэтому вероятность возникновения хронического панкреатита у сильной половины человечества значительно выше, чем у женщин.
p, blockquote 23,0,0,0,0 –>
Неоднородность структуры у детей
Изменения в однородности структуры поджелудочной железы нередко бывают и в детском возрасте. Проявляются они сбоями в работе желудочно-кишечного тракта. Нарушения происходят из-за спазмов протоков железы и повышения активности ферментов. Затрудненный отток последних вызывает отеки поджелудочной железы у ребенка.
p, blockquote 24,0,0,0,0 –>
Такая форма заболевания встречается даже у малышей 1 года жизни. Винить в этом можно родителей, не соблюдающих график введения прикорма (раннее включение в меню мясных и рыбных блюд).
p, blockquote 25,0,0,1,0 –>
Симптомы и диагностика заболеваний сосудистой системы
Поджелудочная железа – это чрезвычайно чувствительный орган, реагирующий на самые незначительные аномалии. Особенно если речь зашла о патологии ее кровоснабжения.
Медицинская практика отмечает, что диагностировать нарушения иннервации (обеспеченности тканей нервными клетками) и кровообеспечение поджелудочной железы довольно трудно, так как данная патология не выступает самостоятельным заболеванием, а является производной от тяжелой клиники сердечно-сосудистой системы.
В этом случае первичным становится диагноз основного заболевания.
К таким первопричинам относится:
- атеросклероз;
- сердечная недостаточность;
- артериальная гипертензия как следствие атеросклероза.
Диагностирующий вывод делается с учетом вышеназванных причин, которые в решающей степени влияют на эффективность кровеносного русла.
Эти заболевания ведут к патологическим изменениям в паренхиме (функционально активных клетках). В результате чего гибнут нормальные клетки поджелудочной, а их место занимают соединительные ткани. Как следствие – возникает фиброз, т. е. разрастание соединительных тканей и образование рубцов. В этом случае говорить о нормальном функционировании органа будет излишне.
Сердечная недостаточность приводит к нарушению венозного кровоснабжения. И, как следствие, наступает отек панкреатического органа, увеличение ее размеров и дисфункция. В паренхиме активизируются воспалительные процессы, которые диагностируются повышением диастазы (фермента альфа-амилазы) в мочи и крови.
Ничего удивительного или запредельного для понимания не произойдет, если читатель в очередной раз прочтет утверждение, что алкоголь является самым опасным из субъективных факторов, приводящих к нарушениям в кровоснабжении ПЖ. Субъективных — потому что только сам человек, включив или же заблокировав свой волевой триггер, способен предопределить дальнейший путь развития событий.
Чем опасны отклонения
Халатное отношение к панкреатиту может повысить риск зарождения новых очагов воспаления. Совокупность заболеваний отражается на общем состоянии здоровья человека. Критичным проявлением осложнений является инвалидность.
p, blockquote 26,0,0,0,0 –>
Если лечение болезни не начинать в ее ранней стадии, ферменты поджелудочной железы поступают в кровь и создают условия для инфицирования других органов. Соответствующий отклик находит несколько заболеваний:
p, blockquote 27,0,0,0,0 –>
- Печеночная и почечная недостаточность.
- Кровотечения в желудке и кишечнике, эрозии, язвы.
- ДВС-синдром (нарушение свертываемости крови).
- Гнойно-некротический парапанкреатит.
- Механическая желтуха.
- Гепатоз печени.
- Холангит, холецистит.
- Абсцесс брюшной полости.
Некроз паренхимы железы развивает опухоли и кисты. Злокачественные образования часто появляются у пожилых мужчин. Несвойственная худоба, потеря аппетита, боли в области живота – основные симптомы заболевания. Понизить шансы возникновения подобных осложнений может только адекватная своевременная терапия.
p, blockquote 28,0,0,0,0 –>
Венозный отток
Нельзя упускать из виду и венозные сосуды, рассматривая кровоснабжение. Поджелудочная железа имеет весьма развитую артериальную сетку. Отток крови также осуществляется массой мелких сосудов, которые сливаются в множественные ветви и в конце концов впадают в систему воротной вены.
От головки железы, крючковидного отростка и двенадцатиперстной кишки кровь собирается по сосудам, которые идут параллельно поджелудочно-двенадцатиперстным артериям. Наиболее функциональными являются нижние поджелудочно-двенадцатиперстные вены, которые один, реже двумя стволами включаются в верхнюю брыжеечную вену. Дополнительно кровь с головки железы и частей двенадцатиперстной кишки собирается в правой желудочно-сальниковой вене.
Что касается хвоста и тела железы, то отток крови в данном случает осуществляется посредством поджелудочных ветвей селезеночной вены. Также кровь собирается большой нижней веной, которая впоследствии впадает в нижнюю или верхнюю брыжеечную вену.
Влияние алкоголя на кровоснабжение
Если употреблять алкогольные напитки в больших объемах, это несет большую опасность для здоровья. Нередки случаи, когда столь пагубные привычки приводят к умиранию клеток.
Негативный эффект от употребления спиртных напитков связан с работой небольших сосудиков железы. Под воздействием алкоголя происходит сужение артерий, из-за этого они не переносят вещества, в которых имеются полезные витамины для питания клеток. Отсутствие полезных веществ ведет к отмиранию клеток.
При долгом употреблении алкогольных напитков возникает ситуация, когда отмирают цельные куски ткани. Также возможны ситуации, когда в хвосте поджелудочной железы происходит концентрация солей. Причем у женщин этот процесс происходит гораздо быстрее, чем у противоположного пола. Диагностика этого процесса, как правило, происходит на поздних стадиях, в связи с чем, процесс лечения довольно сложен.
Артериальное кровоснабжение
Собственных артериальных сосудов ПЖ не имеет. Процесс кровоснабжения происходит от аорты (ее брюшной части). От нее ответвляется чревный ствол, разделяющийся на сосуды, осуществляющие артериальное кровоснабжение ПЖ. Они образуют целую сеть из артерий мелкого калибра и артериол. Всего в кровотоке участвуют:
- верхние передние и задние сосуды ПЖ,
- нижняя панкреатодуоденальная артерия с передними и задними ветвями,
- нижняя панкреатическая артерия,
- дорсальная панкреатическая,
- артерия хвоста.
Каждый из перечисленных сосудов ветвится на артерии более мелкого калибра вплоть до мельчайших артериол и капилляров, принимающих участие в кровоснабжении каждой дольки ПЖ.
Лимфоотток осуществляется по лимфатическим сосудам, которые проходят вдоль кровеносных: лимфа вливается в близлежащие панкреатодуоденальный и поджелудочный лимфоузлы, далее — в чревные и селезеночные.
Желудочная артерия
Сосуд располагается непосредственно за отделом, в котором производится контроль поступления еды в желудок. В начальных отделах они пересекают кишечник.
Длина артерии составляет в диапазоне от 25 до 40 миллиметров, их диаметр составляет 5 миллиметров. Патологические изменения зачастую связаны с её положением в брюшине.
Повреждения этих сосудов связаны с аномальными проблемами по отхождению артерий между собой. Чтобы избавиться от нависшей опасности, проводят шунтирование кровеносной артерии печени, которая находится справа.
Говоря о роли вен поджелудочной железы, необходимо отметить множество их функций. В частности, благодаря этой вене происходить сопровождение хода артерии железы.
Пока у больного нет потребности в проведении хирургического вмешательства, то аномалия для его состояния не оказывает серьезного влияния.
Бывают случаи, когда артерия печени попадает в брыжеечную артерию, что располагается в верхней части. Тогда как в правильном положении она должна быть частью ветви чревного ствола. В этом случае возникают серьезные проблемы в организме.
Важно. Панкреатодоуденальные артерии производят отток крови, которая поступает в железу
Они производят обеспечение кровью печени.
Секреторная активность органа и нервные импульсы
Многие люди интересуются вопросами о том, как работает поджелудочная железа. Кровоснабжение и иннервация — важные вопросы, которые стоит рассмотреть.
Как уже упоминалось, активность органа регулируется парасимпатическими волокнами блуждающего нерва. Нервные импульсы, поступившие из данных нервных окончаний, активируют процессы выработки и выделения пищеварительных ферментов.
Симпатические нервы действуют по-другому. Кратковременное раздражение чревного нерва приводит к остановке секреции панкреатического сока. Тем не менее длительная стимуляция также сопровождается интенсивным выделением ферментов.
Стоит отметить, что даже при повреждении вышеописанных нервов секреция поджелудочной железы не прекращается, так как поддерживается гуморальными механизмами регуляции.