Протоки поджелудочной железы представляют собой систему мощных коллекторов, которые сформированы протоками первоначального строя, впадающих в главный выводной канал. В то же время они образованы из каналов, имеющих диаметр поменьше. За счет них продвигаются ферменты сока поджелудочной железы, который выделяется с помощью секреторных клеток ацинусов в проход тонкого кишечника, куда раскрывается канал органа. Сформировавшиеся в железе поджелудочной энзимы проходят в 12-перстную кишку сквозь главный отвод в районе фатерова сосочка ДПК за счет сфинктера Одди.
Анатомия
Это орган продолговатой формы, длина которого около 20 см. Занимает часть забрюшинного пространства, сзади находится поясничный отдел позвоночника, а спереди желудок. Структурные части:
- Головка. Тесный контакт с подковообразным углублением, сформированным изгибами 12-перстной кишки позволяет протокам поджелудочной железы открываться в данный отдел кишечника и обеспечивать процесс пищеварения необходимыми ферментами.
- Тело. Имеет три грани и напоминает призму. На границе с головкой имеется вырезка для брыжеечных сосудов.
- Хвост. Направлен к селезенке.
Вдоль оси органа проходит проток Вирсунга. Орган находится в соединительнотканной капсуле. Передняя поверхность железы покрыта брюшиной.
Протоки поджелудочной железы: сколько каналов в поджелудочной и какие у них патологии
Протоки поджелудочной железы выполняют ответственную функцию в процессе пищеварения: они соединяют орган с кишечником, благодаря чему процесс переваривания пищи протекает физиологично.
Патологий протоков не так много, но все они доставляют серьезный дискомфорт. Рассмотрим, как устроены эти протоки и какие симптомы говорят об их поражении.
Строение протоков поджелудочной железы
Протоки необходимы данному органу, чтобы панкреатический секрет смог попасть в просвет двенадцатиперстной кишки и начал активно участвовать в процессе пищеварения.
Печеночные протоки, проходящие через поджелудочную железу, соединяются, образуя холедох. Проток поджелудочной железы объединяется с желчным: они вместе впадают в двенадцатиперстную кишку. Так бывает чаще всего, но существуют и другие варианты строения:
- В половине всех случаев обнаруживается именно этот вариант. Панкреатический проток и общий желчный объединяются до вступления в ДПК с образованием ампулы.
- Образования соединяются друг с другом, но общая ампула при этом у них не формируется. В процентном соотношении данный тип занимает 33%.
- Холедох и проток поджелудочной железы впадают в кишку обособленно друг от друга: они не объединяются между собой, в ДПК имеется два сосочка (большой и малый).
- Холедох и панкреатический проток соединяются друг с другом задолго до впадения в двенадцатиперстную кишку. Этот вариант составляет 8% случаев.
У некоторых людей бывает дополнительный проток поджелудочной железы. Его наличие не является патологией. Поэтому на вопрос о том, сколько каналов в поджелудочной железе у человека, можно ответить лишь после дополнительного обследования.
Что такое вирсунгов проток?
Главный панкреатический проток поджелудочной железы называется вирсунговым. Он залегает в толще органа, идет от самого хвоста до головки. Получается в результате слияния более мелких, дольковых протоков. Вирсунгов проток повторяет все анатомические изгибы органа, это особенно важно в области головки железы.
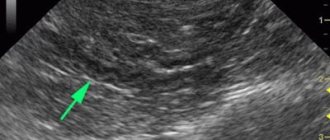
Его можно четко визуализировать с помощью ультразвукового исследования. Длина в норме составляет от 16 до 23 см, диаметр просвета различен в зависимости от локализации. В хвосте он будет меньше, а в области головки наблюдается расширение вирсунгова протока поджелудочной железы: он увеличивается в 3-4 раза.
По форме может быть дугообразным, S-образным или коленообразным.
На конце находится сфинктер Одди: сам проток поджелудочной железы открывается в 12-перстную кишку, куда далее попадает секрет.
Основные патологии
На состояние панкреатических и желчных протоков влияют любые заболевания органов желудочно-кишечного тракта. Патология может быть:
- врожденной – чаще всего это аномалии развития, характеризующиеся нарушением строения, формы, аплазией и т.д.;
- приобретенной – проблемы возникают в течение жизни.
Основные патологии, которые обнаруживаются в протоках железы, – стеноз, расширение протока поджелудочной железы, обструкция и нарушение проходимости, а также воспаление.
Закупорку просвета могут спровоцировать различные кисты поджелудочной железы, опухолевые образования, рубцы, спаечный процесс, панкреатит и многие другие заболевания.
Причины и симптоматика
Протоки поражаются у человека по разным причинам. Среди них выделяют предрасполагающие факторы:
- неправильное питание;
- запущенные инфекции органов пищеварения, эндокринные нарушения;
- чрезмерное употребление алкоголя;
- тяжелые и длительные стрессы;
- аутоиммунные инфекции;
- обменные нарушения (сахарный диабет).
Клинические проявления болезней могут быть крайне разнообразными. Проблема может никак себя не проявлять, но иногда отмечается резкое ухудшение состояния. Симптомы также могут нарастать постепенно по мере прогрессирования заболевания. Признаки нарушения в протоках могут быть следующими:
- Дискомфорт в области правого подреберья, который может длиться от нескольких часов до недели и даже месяца.
- Боли опоясывающего характера, захватывающие верхнюю часть живота.
- Изменение цвета кожных покровов: кожа и слизистые начинают желтеть из-за нарушения оттока желчи.
- Изменение цвета кала: он становится светлым из-за дефицита стеркобилина.
- Зуд кожных покровов – чаще всего появляется при желтухе.
- Потемнение мочи вследствие нарушения обмена билирубина.
- Общие признаки воспалительного процесса: повышенная утомляемость, слабость, лихорадка.
Все эти симптомы говорят о том, что в пищеварительной системе имеются проблемы, которые ни в коем случае нельзя запускать. Это может привести к серьезным последствиям и осложнениям.
Диагностика
Патологиями поджелудочной железы и ее протоков занимается врач-гастроэнтеролог. Именно к этому специалисту нужно обращаться при болях в верхней части живота, нарушении стула и других характерных симптомах, перечисленных выше.
Врач проводит осмотр, после чего для уточнения диагноза обязательно назначает дополнительные обследования:
- общий анализ крови для выявления признаков воспаления;
- анализ мочи;
- копрограмма;
- биохимический анализ крови (особенно важен уровень билирубина, щелочной фосфатазы, ферментов: амилазы, липазы, количество трансаминаз);
- ультразвуковое исследование (является основным методом диагностики, при этом визуализируется не только панкреатический проток, но и находящиеся рядом структуры);
- МРТ и КТ (показывают точную картину состояния органов брюшной полости и окружающих тканей, можно посмотреть, не расширен ли панкреатический проток, оценить его ход и извитость);
- биопсия под контролем УЗИ подозрительных участков железы.
На УЗИ или МРТ вместе с поджелудочной железой нужно также посмотреть печень, желчный пузырь и его протоки, желудок и двенадцатиперстную кишку. Это необходимо для проведения дифференциальной диагностики. Например, при легком течении воспаления панкреатический проток не будет дифференцироваться при обследовании.
Лечение
Лечение патологии зависит от ее тяжести и общего состояния организма. При острой фазе воспалительного процесса назначают НПВС, в более тяжелых случаях – антибактериальные средства, в стационаре проводится дезинтоксикационная терапия.
Как правило, врачи стараются лечить заболевания консервативными способами, при необходимости ограничиваются малоинвазивными методиками.
Виды вмешательств на протоках:
- Холедохолитотомия – хирургическая операция, когда общий желчный проток частично иссекают. Это проводится с целью избавления пациента от желчнокаменной болезни.
- Установка стента в проток: в его просвет ставится металлическая конструкция, которая устраняет сужение протока и его непроходимость.
- Дренирование желчных протоков. В просвет вводится катетер, вся процедура осуществляется под эндоскопическим контролем.
Источник: https://zhkt.life/podzheludochnaya/zabolevaniya/anatomiya-protokov-podzheludochnoy-zhelezy-i-ih-patologii/
Функция внешней (экзокринной) секреции
Паренхима органа образует сок поджелудочной железы, имеющий щелочную реакцию с целью нейтрализации кислого пищевого комка. Объем сока в сутки составляет до 2 литров.Основу сока составляют вода, бикарбонаты, ионы калия, натрия и ферменты.
Некоторые ферменты неактивны, потому что они очень агрессивны. К данным ферментам относятся:
- трипсин, его неактивной формой является трипсиноген, который активируется кишечной энтерокиназой;
- химотрипсин, который образуется из химотрипсиногена путем активации трипсином.
Они являются протеолитическими энзимами, то есть, расщепляющими белок совместно с карбоксипептидазой.
- амилаза — расщепляет углеводы (крахмал), имеется также в полости рта;
- липаза расщепляет жиры, частично разбитые на мелкие капельки желчью;
- рибонуклеаза и дезоксирибонуклеаза действуют на РНК и ДНК.
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры,
- протеаза — белки,
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
Желчь является катализатором для ферментов ПЖ и ДПК. Качественный состав и количество выделяемых энзимов зависят от употребляемой пищи.
В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью,
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
ЖП не является незаменимым органом: после его резекции функции накопления желчи выполняет ДПК.
Как связан желчный пузырь с поджелудочной железой?
Желчный пузырь связан с ПЖ анатомически и функционально.
Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу,
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы,
- 3 тип — 4%: каналы не объединяются,
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
Особенно связь между органами выражена при первом типе строения протоков, когда они соединяются в один общий с образованием ампулы, куда поступают и поджелудочный сок, и желчь одновременно. Такое строение чаще приводит к патологии, поскольку общий проток может обтурироваться камнем, опухолью, перекрываться полипом, прекращая выход содержимого в кишечник.
Существует и тесная функциональная связь этих органов. Переваривание пищи происходит при непосредственном участии поджелудочного сока, содержащего ферменты. Именно они расщепляют углеводы, жиры и белки на более простые составляющие, которые всасываются в кровь и участвуют в дальнейших процессах жизнедеятельности человека. Стимулируют выделение панкреатического секрета желчные кислоты, входящие в состав желчи. В свою очередь, выход желчи в просвет кишечника регулируется гуморальным и нервным путем.
Энзимы поступают в канал ДПК в неактивном виде. Для их полноценной деятельности необходима энтерокиназа — фермент, вырабатываемый клетками стенки тонкой кишки. Активной она становится под воздействием желчных кислот, выбрасываемых ЖП в ответ на сигналы вегетативной нервной системы при поступлении химуса (пищевого комка) в просвет ДПК. Процесс переваривания пищи не может происходить без секрета ПЖ или желчи. Любое нарушение в их синтезе или поступлении в ДПК приводит к заболеваниям органов пищеварения и тяжелым осложнениям. Патология в одном из этих органов может влиять на развитие изменений в другом.
Функция внутренней (эндокринной) секреции
Строение поджелудочной железы подразумевает наличие отдельных островков Лангерганса, которые занимают 1-2% ее паренхимы. Выделяется ряд гормонов:
- Бета-клетки синтезируют инсулин. Он является «ключиком» для поступления глюкозы в клетки, стимулирует синтез жира, уменьшает его распад, активирует синтез белка. Вырабатывается в ответ гипергликемию.
- Альфа-клетки отвечают за выработку глюкагона. Обеспечивает выход глюкозы из депо в печени, что повышает сахар крови. Синтез активирует снижение уровня глюкозы, стрессовое влияние, чрезмерные физические нагрузки. Тормозит продукцию инсулина и гипергликемию.
- Дельта-клетки синтезируют соматостатин, который оказывает тормозное влияние на работу железы.
- PP-клетки синтезируют панкреатический полипептид, уменьшающий экскреторную работу железы.
Панкреатический сок выделяется при:
- эвакуации пищевого комка в двенадцатиперстную кишку;
- выработке холецистокинина, секретина и ацетилхолина;
- работе парасимпатического отдела нервной системы.
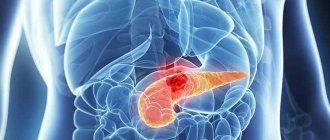
Панкреатит
С клинической точки зрения панкреатит (воспалительный процесс поджелудочной железы) способен протекать в острой или хронической форме. Причиной заболевания может быть прекращение поступления сока, вырабатываемого органом, в двенадцатиперстную кишку из-за закупорки протока. При затяжном воспалении ферменты железы начинают переваривать свои собственные клетки. Причиной воспаления может быть также повреждение железы, обусловленное ее отеком.
Острый панкреатит чаще обусловлен наличием желчных камней, которые блокируют протоки, или алкоголизмом, следствием которого выявляется непроходимость мелких протоков органа.
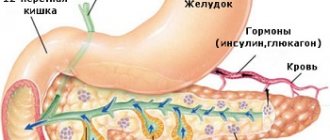
Протоки
На рисунке видно, что протоки поджелудочной железы открываются в двенадцатиперстную кишку.
- Санториниев проток (добавочный).
- Малый и большой дуоденальные сосочки.
- Проток Вирсунга.
Самым важным является Вирсунгов, он полностью повторяет форму и изгибы железы и служит коллектором для междольковых канальцев. Протоковое «дерево» может быть рассыпным, то есть канальцы впадают в главный в большом количестве (около 60) и пронизывают всю толщу железы. Магистральный тип насчитывает около 30 канальцев и они расположены на большем расстоянии друг от друга.
Заинтересовался особенностями строения главного протока поджелудочной железы анатом из Германии Вирсунг, который впоследствии получил его имя. Вирсунг отметил, что ход протока полностью повторяет форму поджелудочной железы. Исток протока берет начало в хвостовой части и имеет незначительный диаметр. В области тела диаметр становится шире. На уровне головки проток незначительно изгибается и сливается с общим желчным протоком, имея наибольший диаметр.
Образование панкреатического секрета начинается мелкими структурами долек органа — ацинусами. Секрет выходит через внутридольковые протоки, а затем они соединяются с междольковыми, формируя главный. Сформировавшиеся протоки поджелудочной железы открываются в нисходящую часть двенадцатиперстной кишки.
Позднее ученый Фатер подробно описал большой сосочек двенадцатиперстной кишки и, как многие ученые, назвал своим именем. Сосочек окружен сфинктером Одди. Из наблюдений Фатера стало ясно, что сосочек является единым отверстием (95% случаев) для панкреатического и общего желчного протоков. Изучение трупного материала показало, что может присутствовать дополнительный малый сосочек для устья добавочного протока. Имеются данные, что существует особый вид протока, который встречается в 5% случаев. Он начинается в толще головки, нарушается его миграция и он заканчивается сфинктером Хелли на стенке 12-перстной кишки.
Главный проток поджелудочной железы
Главный проток носит названия Вирсунгов, в честь немецкого ученного, который открыл его для науки. Свое начало главный проток берет от хвостовой части органа и тянется до 12 перстной кишки. Поступление жидкости регулируется с помощью сфинктера, который располагается в конце протока. Его размер изменяется по всей длине – вначале он имеет диаметр два миллиметра, к середине доходит до трех, а на краю уже более четырех. По внешнему виду канал напоминает дугу, которая повторяет строение поджелудочной железы.
Проток имеет по всей длине незначительные каналы, которые впадают в него. Их численность индивидуальна для каждого человека, и, в зависимости от этого, меняется их расстояние. Существует два вида протоков – магистральный и рассыпной, при первом каналов может быть около 35 штук, а при втором типе насчитывается более 60. При магистральной форме расстояние расположения протоков вирируется около 1,5 см, а вот при втором типе значительно сокращается. В длину главный поток может достигать 20 сантиметров.
Классификация
Выводные протоки состоят из двух крупных (главный панкреатический и добавочный) и множества мелких, берущих начало в дольках ПЖ. Слизистая оболочка протоков содержит клетки, вырабатывающие гормон холецистокинин, который участвует в управлении пищеварением (контролирует чувство сытости и аппетит).
Главный
Второе его название — вирсунгов проток. Начинается в хвосте поджелудочной, проходит через все ее тело, затем, соединившись с общим желчным протоком, приближается к большому доуденальному соску, через который осуществлен выход в двенадцатиперстную кишку. Главный проток имеет длину до 25 см. Его диаметр в хвостовой части ПЖ — до 1,5 мм, в теле железы — примерно 2,5 мм, а в головке — до 3,3 мм.
Добавочный
Также он имеет название санториниев проток. Начинается в головке поджелудочной, затем сливается с главным протоком (у части людей добавочный проток имеет самостоятельный выход в пищеварительный тракт).
Нормы размера Вирсунгова протока поджелудочной железы
Вид главного протока зависит от индивидуальных особенностей организма человека. Чаще он напоминает по форме дугу, но бывает и коленообразный тип. Также у пациентов встречается S-образный канал, который в точности повторяет форму поджелудочной железы.
В организме основной проток схож по своим свойствам с речкой, в которую впадают маленькие ручейки. От их количества во многом зависит форма и размер. Чем больше каналов входит в систему, тем она шире. Существует определенная норма, при которой допустимы незначительные отклонения:
- головка имеет размер около 3,3 мм;
- тело вирируется в диаметре от 2 до 3 мм;
- хвост может быть от 1 до 1,7 мм.
Строение и функции
В главный канал по всей его длине вливаются мелкие выводящие протоки, количество которых разнится в зависимости от индивидуальных особенностей (от 20 до 60). Анатомическому строению панкреатического канала присуща большая вариабельность. Примерно 60% людей имеют объединенный выход желчного и главного поджелудочного протока через большой доуденальный (фатеров) сосок в двенадцатиперстную кишку.
Добавочный проток ПЖ есть не у всех, и при его наличии индивидуальные анатомические особенности также имеют варианты. Исследовательские данные пока не дают четкого процентного соотношения всех форм строения, по приблизительным оценкам примерно треть человечества имеет отдельный вывод дополнительного протока через малый доуденальный сосок. Функция контроля и регулировки поступления секрета в ЖКТ осуществляется на выходе протоков.
Куда впадают протоки поджелудочной железы
Главный проток сливается с общим желчным протоком через отдельный сфинктер панкреатического канала. После слияния они образуют ампулу фатерова соска, внутри которого расположена гладкая круговая мышца — сфинктер Одди. Этот орган играет роль клапана, управляющего поступлением желчи и секрета поджелудочной железы в пищеварительный тракт, препятствуя обратному захвату. Пока процесс пищеварения не начался, сфинктер Одди сжат. Когда пища поступает в двенадцатиперстную кишку, сфинктер открывается, обеспечивая выход желчи и ферментов.
Пороки развития
Помимо индивидуальных особенностей, в строении протоков отмечают аномалии и пороки развития. Примерно у каждого десятого индивидуума конечный отдел главного протока бывает атрофирован, весь секрет поджелудочной железы поступает в двенадцатиперстную кишку через дополнительный проток. Еще реже (около 4%) наблюдаются раздельные выходы желчного и панкреатического протоков.
Редко встречающаяся аномалия — добавочная (аберрантная) поджелудочная железа. Это отдельное локальное скопление тканей ПЖ, которое может иметь свой канал вывода.
Аномалии строения
Чаще, аномалия в строении поджелудочной железы связана с генетическим дефектом. Во время формирования органа произошел сбой. В случае, когда главный проток имеет два ответвления, у человека наблюдается врожденный стеноз. Тогда проблемы возникают и в выводных каналах. Они в большинстве случаев сужаются, что провоцирует развитие различных патологий пищеварительной системы. Самая распространенная болезнь поджелудочной железы – панкреатит. Он может протекать в хронической форме, то есть формирует воспалительный процесс в поджелудочной железе. Также может сопровождаться новообразованиями в головке органа. Образования довольно часто перерастают в злокачественные опухоли, и больному ставится диагноз онкология. Если пациент вовремя не начал лечение, не обойдется без операционного вмешательства. Хирургу требуется удалить часть органа, чтобы ничего не угрожало жизни человеку.
Важно. При нарушениях в протоках возможно изменение в водном балансе, что приводит к кистозному фиброзу. Желчевыводящие пути напрямую связаны с системой протоков в поджелудочной железе. При любой патологии с ними у человека возникают проблемы с пищеварением и поджелудочной железой.
Кроме того, главный проток может не только сужаться, но и расширяться. Это следствие иных расстройств. Например, это происходит при наличии образования кист или панкреатита. Протоки главные и дополнительные поджелудочной железы увеличиваются, за счет отечности мягких тканей вокруг органа. Симптомы проявляются в зависимости от самих болезней. Лечить изменение в размере протока можно только при комплексной терапии, то есть требуется устранить само заболевание. При грамотном и квалифицированном лечении, протоки восстановят свой привычный размер и будут правильно функционировать. Самое главное вовремя обратить внимание на проявляющиеся признаки расстройств пищеварения. Так как вылечить начальную форму болезни значительно легче. Ведь при тяжелой форме потребуется больше времени, также не исключено, что врач назначит хирургическую операцию. А удаление части органов, приводит к тому, что внутренние системы уже не будут нормально функционировать, как в здоровом организме. Потребуется соблюдать определенный режим питания. Для выявления нарушений необходимо раз в полгода проходить полное обследование внутренних органов.
Также советуем просмотреть: Лекарства для больной поджелудочной: какие, зачем, как долго?
Причины аномалий
Часть аномалий протоков ПЖ имеет генетические причины. Другие пороки развиваются под влиянием вредных привычек матери или внутриутробных инфекций.
Длительный прием некоторых препаратов может оказать воздействие на плод и привести к развитию аномалии.
Увеличение диаметра главного протока может свидетельствовать о хроническом панкреатите, наличии камней, реже можно заподозрить опухоль головки поджелудочной или ампулы фатерова соска. Также расширение вирсунгова протока может быть вызвано послеоперационными спайками или травмами.
Патологии протоков ПЖ
Изменение строения и отклонения в структуре протоков являются аномалиями развития. Но описана и приобретенная патология.
Генетические дефекты могут вызвать раздвоение общего канала: он разделяется на две ветви.
К основной патологии протоков относятся:
- стеноз;
- расширение;
- обструкция;
- воспаление.
В паренхиме ПЖ развивается кистозный фиброз — из-за застоя и изменения жидкости.
При сужении протоков участки, предшествующие стенозу, расширяются, что приводит к застою в них. При расширении вирсунгова протока в этом месте создается повышенное давление.
Закупорка главного протока — основная причина развития панкреатита. Встречается закупорка мелких каналов и их расширение за местом стеноза — в них создается повышенное давление.
Причины и симптоматика
Норма протока установлена: у него должны быть гладкие стенки, а просвет — чистым, без конкрементов. При патологии протока поверхность его внутренних стенок становится неровной – в дальнейшем это ухудшает его состояние. Для выявления таких изменений на УЗИ нужно визуализировать не только головку ПЖ, но и весь билиарный тракт.
К причинам расширения протоков относятся:
- злокачественное образование головки ПЖ или ампулы фатерова сосочка ДПК — это сопровождается механической желтухой;
- камни, перекрывающие проходимость общего поджелудочного протока, которые часто сочетаются с желчными камнями и дилятацией (расширением) холедоха;
- хронический воспалительный процесс в ПЖ;
- стриктуры, развившиеся после операций (частичной панкреатэктомии, резекции по Уипплу).
При развитии опухоли или образовании конкрементов симптоматика отсутствует до тех пор, пока образование не увеличивается до 4 см. Это повышает опасность заболевания и сложность диагностики: лишь при достижении внушительных объемов опухоль или камень начинает нарушать функционирование органа. Как правило, рак ПЖ выявляется на 3 или 4 стадии, когда новообразование уже активно разрастается в жизненно важных органах и сосудах, что делает невозможным его полное удаление. Шансы на выживаемость в таких случаях крайне низкие.
Поскольку в процесс вовлекается и общий желчный проток, соединяющийся в большинстве случаев в области головки ПЖ с вирсунговым протоком, одним из первых признаков является желтуха. По механизму развития она — обтурационная, механическая. Развивается холецистит. В дальнейшем образуются конкременты, которые могут забивать желчный пузырь и его протоки. Патологический процесс усиливается, забитый камнями пузырь воспаляется и трансформируется в желчнокаменную болезнь (ЖКБ).
Помимо желтухи, появляются другие симптомы:
- боль различной интенсивности в левом подреберье с иррадиацией в поясницу;
- снижение аппетита и быстрое снижение веса;
- тошнота, рвота, дискомфорт в желудке при приеме пищи — поскольку желудок, печень, тонкая кишка и толстая (ободочная) и другие пищеварительные органы граничат с ПЖ и вовлекаются в патологический процесс;
- жажда, общая слабость, резкое снижение трудоспособности.
По медицинской статистике, камни в протоках развиваются редко, но входят в список патологии ПЖ. Они могут возникать самостоятельно или быть результатом панкреатита. Если же камень сформировался в вирсунговом канале, в месте его локализации возникает обструкция, повышается внутрипротоковое давление. Ферменты не отводятся в ДПК, под давлением ретроградно попадают в ткани железы, и начинается процесс аутолиза — самопереваривания. Паренхима железы разрушается — развивается панкреонекроз, происходит массовая гибель клеток ПЖ. Это соответствует тяжелому панкреатиту с высокой летальностью. Консервативная терапия неэффективна. Лечение проводится хирургическим путем.
Диагностика
Диагностика осуществляется с помощью лабораторных и инструментальных методов исследования.
К лабораторным относится определение биохимических анализов:
- диастаза крови и мочи;
- трансаминазы (АЛТ, АСТ, ГГТ), билирубин, общий белок и фракции;
- копрограмма – анализ кала.
Помимо этого, применяются:
- УЗИ органов брюшной полости и забрюшинного пространства;
- ЭФГДС – эзофагодуоденоскопия;
- КТ или МРТ;
- ангиография ПЖ;
- лапароскопическая диагностика.
Самый простой метод функциональной диагностики — УЗИ. Если смотреть ПЖ полностью, от головки к хвосту — заметно изменение диаметра главного общего протока: просвет канала увеличивается в размерах. Также можно четко увидеть прилегающие к нему паренхиматозные органы, определить увеличение или уменьшение размеров самой железы и главного протока, определить патологические образования в виде кист, конкрементов, опухолей, оценить плотность и однородность тканей. Воспаление в паренхиме органа может значительно повысить его плотность, а также толщину стенок протоков. В таком случае вирсунгов проток и изменения в нем могут не визуализироваться, и для уточнения диагноза необходимо провести дополнительные методы исследования.
ФГДС позволяет с помощью специального оптического прибора оценить состояние слизистой пищевода, желудка, луковицы ДПК, обнаружить сужение ДПК при кольцевидной ПЖ.
Для получения послойных срезов назначается МРТ — самый точный способ детального изучения вирсунгова протока.
Лечение
Бессимптомные аномалии протоков ПЖ не требуют лечения. Терапия патологии выводных каналов ПЖ сводится к коррекции заболеваний, которые вызвали изменения в протоках или их осложнения. Она зависит от тяжести заболевания и объема поражения ПЖ. Применяются консервативные и оперативные лечебные методы.
Всем пациентам с функциональными нарушениями ПЖ в плане комплексной терапии назначается диета № 5п по Певзнеру. Она исключает из употребления жирную, жареную, острую, копченую, соленую еду. В период обострения заболеваний пищеварительного тракта, возникших из-за ферментных нарушений, пищу рекомендуется принимать небольшими порциями 5−6 раз в день. Еда должна быть приготовлена на пару, ее необходимо варить или тушить, но не жарить. Необходимо включать достаточное количество легкоусвояемых белков (нежирное мясо, рыба), много клетчатки (каши, обработанные термически и измельченные фрукты и овощи).
Назначается заместительная ферментная и, при необходимости, сахароснижающая терапия при нарушении углеводного обмена.
В условиях отделения реанимации используется группа препаратов, оказывающих антисекреторное действие, — ингибиторы протеаз. Они ингибируют секрецию ферментов поджелудочной железой — Контрикал, Трасилол, Гордокс. Пантрипин. В последнее время их роль в лечении снизилась, а применение ограничено из-за высоких побочных действий — выраженных аллергических реакций, которые по тяжести и опасности превышают терапевтический эффект.
Помимо этого, терапия состоит из комплекса мероприятий, способствующих восстановлению функциональной деятельности пищеварительных органов. Для этого используются:
- спазмолитические, холинолитические, анальгетические препараты для купирования болевого симптома;
- новокаиновая блокада при боли высокой интенсивности;
- искусственный соматотропин − гормон роста (Октреоцид, Сандостатин), для снижения выработки ферментов;
- ингибиторы протонной помпы при повышенной кислотности желудочного сока, который значительно усиливает синтез ферментов поджелудочной железы;
- антибактериальные препараты для лечения или профилактики инфекции в сочетании с противомикробным препаратом (Метронидазол);
- антигистаминные препараты;
- мочегонные при отеке ПЖ.
Симптомы
Неправильное строение протоков может совсем не иметь клинических проявлений, иногда симптоматика бывает малозаметной. Для распознания симптомов важно иметь четкое понимание взаимосвязи патологий протоков (панкреатического и общего желчного) с функционированием поджелудочной железы и желчного пузыря.
Изменение диаметра протоков поджелудочной или их спазм проявляется нарушениями в работе пищеварительной системы — это боли в животе (колики), диарея, запор.
Более выражена симптоматика при возникновении острого панкреатита. Наблюдаются интенсивные боли в проекции поджелудочной железы (или опоясывающие), тошнота, рвота, после которой наступает краткое облегчение. Боль нередко отдает в спину, человек стремится принять положение эмбриона, дающее незначительное улучшение состояния.
Панкреолитиаз
Панкреолитиазом называют патологическое состояние, характеризующееся образованием камней в вирсунговом протоке железы или его разветвлениях. Признаками заболевания являются спазматические боли в эпигастральной зоне, иррадиирующие в поясничную область.
Наличие камней, препятствуя оттоку поджелудочного сока, приводит к нарушениям пищеварения. При подобном застое на УЗИ выявляется, что вирсунгов проток расширен, и наблюдается растяжение стенок мелких протоков.
Однако стоит помнить, что ультразвуковая картина не дает полноценной информации для постановки диагноза. Необходимо проведение дополнительных обследований. Так как нередко при выявлении диффузных видоизменений поджелудочной железы или печени, например, вирсунгов проток не визуализируется. Изучить его более детально помогают иные методы диагностики.
Диагностика
Существующие диагностические методы позволяют обнаружить минимальные патологии протоков. Наиболее часто используется УЗИ. При этом исследовании хорошо наблюдается главный проток, имеется возможность оценить его размер, обнаружить сужение или расширение.
Иногда не визуализируется какая-либо область протоков или процедура бывает затруднена (например, при избыточной массе тела), в таких случаях применяется ультразвуковое эндоскопическое исследование, представляющее собой соединение УЗИ и эндоскопии и позволяющее подвести датчик непосредственно к объекту исследования.
Наиболее информативная методика — эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ).
В ходе процедуры врач под контролем эндоскопа наполняет каналы рентгенконтрастным веществом, после чего наблюдает протоки с помощью рентгеновской установки. Недостатком этого метода является его инвазивность.
Значение имеют и лабораторные исследования: биохимический анализ крови, определение концентрации пищеварительных ферментов поджелудочной (отклонение их от нормы в сторону уменьшения говорит о наличии проблемы).
Как диагностировать и различить патологии?
Патологии ПЖ и желчного пузыря по своим клиническим симптомам имеют много общего. При панкреатите, как и при воспалении в ЖП, может болеть в правом подреберье. Боли становятся интенсивными после нарушения диеты и употребления жирной, острой, жареной пищи, алкоголя, даже в небольших количествах.
Физические нагрузки и стрессы тоже могут вызвать дискомфорт и боли в подреберьях с иррадиацией в руку, плечо, поясницу, при панкреатите они становятся опоясывающими.
Появляются диспепсические проявления:
- тошнота,
- рвота,
- изжога,
- отрыжки,
- метеоризм.
Возникает симптоматика астенического синдрома:
- резкая слабость,
- утомляемость,
- плохой сон,
- отсутствие аппетита.
Дифференцировать обострение хронического воспалительного процесса в железе и ЖП иногда сложно из-за схожести клинической картины, которую можно при определенном анамнезе связывать с каждым из органов пищеварения. Особенностями при панкреатите являются:
- панкреатический понос — жирный сероватого цвета частый стул со зловонным запахом и остатками непереваренной пищи (одно из первых проявлений болезни),
- многократная рвота, не приносящая облегчения,
- боли различной локализации.
Патология ЖП, помимо перечисленных признаков, проявляется билиарной гипертензией, вызванной застоем желчи. Проявляется:
- желтушностью кожных покровов и слизистых,
- зудом кожи,
- увеличением селезенки, а в дальнейшем синдромом гиперспленизма (анемия, лейкопения, тромбоцитопения),
- асцитом в тяжелых случаях без лечения.
Клинических проявлений для уточнения пораженного органа недостаточно. Пациента нужно обследовать детально, проверить функции желчного пузыря и ПЖ. Для исключения объемных процессов требуется проверка состояния органа с помощью функциональных исследований:
- УЗИ,
- МРТ,
- КТ,
- спленопортография – рентгенография сосудов портальной системы с контрастом,
- допплерография сосудов печени.
Эти методы позволяют определить состояние паренхимы и границ ПЖ, стенок, наличие конкрементов, полипов, других образований в ЖП.
Лабораторные исследования включают целый ряд показателей, которые необходимо проверять для уточнения диагноза:
- общеклинический анализ крови,
- кровь на сахар,
- диастаза мочи и крови,
- билирубин (общий, прямой, непрямой),
- общий белок и его фракции,
- холестерин, щелочная фосфатаза,
- коагулограмма.
Врач индивидуально назначает конкретные обследования с учетом жалоб, анамнеза, объективного статуса и тяжести состояния, в котором обратился пациент. На основании полученных данных назначаются лекарственные средства или решается вопрос о других методах лечения.
Лечение
Цель консервативной терапии — снять воспаление и болевой синдром. Врач-терапевт назначает лечение, совпадающее с устранением панкреатита. Оно включает:
- отказ от еды на 1-2 дня;
- спазмолитики;
- препараты, содержащие пищеварительные ферменты.
Иногда при стенозе вирсунгова протока требуется хирургическое вмешательство.
Диета
В комплексной терапии заболеваний протоков поджелудочной важное место занимет оздоровительное питание, придерживаться которого необходимо длительное время.
Диета направлена на уменьшение секреции железы. Достигается это с помощью корректирования состава, разового объема и графика приема пищи. В питании должна преобладать белковая составляющая, необходимо отказаться от соленого, острого, жирного, жареного и растительной клетчатки. Пищу предпочтительнее готовить на пару.
Запрещены холодные и слишком горячие блюда, прием пищи следует проводить в одно и то же время. Суточный объем питания должен быть разделен на 5-6 приемов, запрещается переедать. Хлеб лучше использовать вчерашний. Во многих больницах и санаториях необходимый режим питания носит название диета №5.
Как почистить протоки поджелудочной железы
Чистка протоков — мера сомнительная, не имеющая одобрения официальной медицины. При наличии камней стимулирование выделения секрета может привести к закупорке протока. Но в случае застоя выводящие каналы могут постепенно забиваться сгустками панкреатического сока, что ведет к образованию камней.
Некоторые народные рецепты, направленные на профилактику застоя секрета, имеют разумные физиологические основания, но их применение требует достоверного исключения камней в панкреатических и желчных протоках. Перед началом процедур следует на неделю ограничить питание: исключить алкоголь, жареное, соленое, жирное, острое, пить как можно больше воды. Примеры рецептов:
- 6-8 лавровых листьев залить 1 стаканом кипятка, оставить в термосе на ночь. Употреблять настой по 50 г перед каждым приемом пищи в течение недели;
- вечером 1 стакан гречневой крупы залить 0,5 л нежирного кефира, половину получившейся массы съесть на завтрак, вторую половину — за 2 часа до сна.
Среди других растительных средств, способствующих чистке каналов поджелудочной, — корни петрушки и цикория, лист облепихи.
Ультразвуковая картина
Видоизменения поджелудочной железы (нарушение паренхимы органа) могут быть вызваны различными причинными факторами. Они видимы при ультразвуком обследовании, которое позволяет оценить размер и структуру паренхимы, увидеть контуры, наличие патологий, а также состояние протоков железы. Признаки отдельных заболеваний, диагностируемых при обследовании, показывают и вероятные отклонения, которые могут охватить вирсунгов проток поджелудочной железы.
Кстати, стоит отметить, что у многих здоровых людей могут наблюдаться симптомы диффузных изменений, связанных с экологической ситуацией и употреблением продуктов с различными консервантами и стабилизаторами.
Профилактика заболеваний протоков
Первичная профилактика направлена на исключение негативного воздействия вредных привычек, психоэмоционального переутомления, недосыпания, травм живота. Ведение активного образа жизни, создание благоприятной психологической обстановки, здоровое питание — эти рекомендации помогают избежать заболеваний ПЖ и протоков.
Вторичная профилактика нужна, если болезнь уже диагностирована. Для предупреждения обострений важно, чтобы ПЖ функционировала без перегрузок, протоки исправно выводили секрет через сфинктеры, открывающиеся и закрывающиеся вовремя. Выполнение предписаний врача и соблюдение диеты поможет нормализовать все процессы и предотвратить рецидивы.
Симптомы болезни
Клиническая картина эктопированного органа зависит от его локализации и величины. При расположении добавочного протока на стенке желудка человек будет ощущать симптомы гастрита: изжогу и боль после еды. При локализации патологии в области ДПК пострадавший почувствует резь в левой верхней части живота, тошноту, слабость. У многих людей никаких признаков наличия в организме добавочного органа нет. Симптомы начинают проявляться при возникновении следующих осложнений:
Симптомы начинают проявляться при возникновении запоров.
- запоров;
- кишечной непроходимости;
- воспалительного процесса;
- некроза;
- кровотечений.
При изменении диаметра просвета в каналах человек чувствует колики и боли в животе, спазм мышц. Пищеварение у него нарушается.
Аномалии развития протоков
Аномалии протоков — это отклонение от нормы их анатомического строения или функциональной деятельности. Аномалии выводных каналов ПЖ бывают:
К аномалиям, которые имеются при рождении, относятся:
- отсутствие санториниева выводного канала;
- раздельное впадение в тонкую кишку вирсунгова и дополнительного протока;
- кистозные изменения протоков;
- кольцевидная ПЖ, у которой проток имеет форму петли;
- спиральная ПЖ (общий канал железы также спиралевидный);
- добавочная ПЖ.
Приобретенные аномалии включают кистозно-фиброзный панкреатит, развивающийся, преимущественно, у младенцев. Это чаще всего связано с атрезией – патологическим недоразвитием или полным отсутствием каналов, в результате которой возникают кистозные образования. Отсутствие или резко уменьшенное количество канальцев приводит к тому, что ферменты не поступают в кишку, и их количество в кишечном соке резко снижено. Это вызывает нарушение процессов переваривания и всасывания в кишечнике питательных веществ. Такое состояние постепенно приводит:
- к низкому набору веса младенца при хорошем аппетите;
- к постепенному истощению ребенка без видимых причин;
- к отставанию в росте;
- к кишечной непроходимости.
Если ребенок родился с аномалией, представленной кольцевидной ПЖ, в течение всей жизни она может не проявляться никакими клиническими признаками. Иногда обнаруживается случайно при детальном обследовании только в преклонном возрасте. Проток ПЖ в таких случаях образует петлю. Неправильное развитие заключается в том, что ткани ПЖ опоясывают нисходящую часть ДПК, постепенно со временем суживая ее просвет. При этом неполное развитие протоков приводит к застою в антральном отделе желудка и, как следствие, к нарушению работы в луковице ДПК. На этом фоне развиваются:
- язвенная болезнь желудка или ДПК;
- желчнокаменная болезнь.
Установлено также, что развитие всех ацинозных желез, к которым относится и ПЖ, и слюнные (в том числе — подъязычная), протекает одинаково. Существует связь между врожденной патологией этих желез. Иногда встречается врожденное расширение холедоха — общего желчного протока — с дальнейшим развитием воспалительного процесса — холангита.
Причины возникновения аномалий
Причины аномального развития протоков в большинстве случаев неизвестны. Чаще всего их вызывают:
- генетические изменения;
- неблагоприятные факторы, которым подвергается беременная женщина: курение, алкоголь, наркотики, а также влияние облучения, высокой температуры;
- инфекции у женщины в период беременности: краснуха, герпес, листериоз (поражает иммунные ткани и печень) и другие;
- постоянные стрессовые ситуации;
- употребление запрещенных для беременных лекарственных препаратов.
Из-за несвоевременной диагностики и отсутствия адекватного лечения изменения в протоках ПЖ постепенно могут привести к нарушению процессов пищеварения и необратимым последствиям в тканях органа. Чтобы этого избежать, необходимо внимательно относиться к своему здоровью, отказаться от вредных привычек, правильно питаться, избегать стрессов и при плохом самочувствии обращаться к специалистам, не занимаясь самолечением.
Поджелудочная железа выполняет важную роль в пищеварительной системе организма. Две основные функции поджелудочной железы — это внутри-секреторная и внешне-секреторная. В связи с этим её и называют смешанной. Одна часть вырабатывает панкреатический сок, а другая выбрасывает гормоны. Тем самым регулирует обмен веществ в организме.
Протоки поджелудочной железы
Вспомогательная функция, это процесс выработки и контроль инсулина, определяющего уровень сахара в крови.