Панкреатогенный сахарный диабет появляется чаще всего после панкреатита, но его может вызывать и травма, операция, опухоль поджелудочной железы. Механизм развития связан с разрушением клеток, вырабатывающих инсулин и другие гормоны. Течение чаще скрытое, долго не проявляется симптомами. Особенности: провоцирует алкоголизм, у больных нет ожирения, есть склонность к падению сахара (гипогликемические состояния).
Для выявления обязателен тест на толерантность к глюкозе (сахарная нагрузка), типична норма сахара натощак и высокие показатели после еды. Лечение включает диету, применение ферментов (Фестал, Мезим), таблетки для снижения сахара.
Что такое панкреатогенный сахарный диабет
Панкреатогенный сахарный диабет – это повышение сахара в крови на фоне панкреатита (воспаления поджелудочной железы). Такой диабет называется вторичным и по своему течению отличается от 1 и 2 типа.
Обнаруживают его в 10-90% случаев хронического воспалительного процесса, так как не всегда своевременно обнаруживается связь между панкреатитом и сахарным диабетом. Ним страдают обычно мужчины, склонные к употреблению алкоголя и жирной пищи. Специфический панкреатогенный сахарный диабет в 15% случаев осложняет острое воспаление поджелудочной.
Какова связь между поджелудочной железой и диабетом?
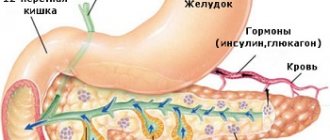
Поджелудочная железа — это орган, который вырабатывает инсулин и играет важную роль в регулировании уровня глюкозы в крови. Есть четкая связь между поджелудочной железой и диабетом.
Диабет 1 типа возникает, когда поджелудочная железа не вырабатывает достаточное количество инсулина. Диабет 2 типа развивается, когда организм не может правильно использовать инсулин.
В этой статье мы рассмотрим, какая имеется связь между поджелудочной железой и диабетом. Мы также опишем осложнения диабета, связанные с поджелудочной железой и другими нарушениями органа.
Как панкреатит и сахарный диабет связаны
Острый и длительно текущий хронический панкреатит приводит к сахарному диабету, что объясняется:
- разрушением ткани поджелудочной железы;
- уменьшением числа клеток, вырабатывающих инсулин, глюкагон и панкреатический белок (полипептид);
- нарушением переваривания пищи;
- ухудшением образования в кишечнике инкретинов (гормонов, стимулирующих выброс инсулина в ответ на прием пищи).
Поэтому сахарный диабет на фоне панкреатита возникает на фоне инсулиновой недостаточности. Нехватка гормона препятствует усвоению углеводов, сахар в крови повышается после еды и недостаточно снижается. Из-за нарушений пищеварения, одновременного дефицита многих гормонов, регулирующих пищеварение, сахарный диабет после панкреатита протекает необычно. У больных отмечаются частые перепады глюкозы крови.
Классификация
Панкреатогенный сахарный диабет одно время входил в классификацию под обозначением диабет 3с типа, он бывает по механизму развития:
- фиброкалькулезным – на фоне хронического воспаления образуются участки уплотнения, разрастания рубцовой ткани и кальцинаты (отложения солей кальция);
- протеинодефицитный – протекает на фоне белковой недостаточности.
В зависимости от причин самого панкреатита, диабет может быть из-за алкогольной интоксикации или болезней печени, желчных путей (билиарный). В первом случае отмечено более тяжелое нарушение углеводного обмена.
Как поджелудочная железа связана с диабетом?
Диабет характеризуется высоким уровнем сахара в крови. Это является следствием недостаточной выработки инсулина, что может быть одним из последствий проблем с поджелудочной железой. Люди с диабетом испытывают высокий или низкий уровень сахара в крови в разное время, в зависимости от того, что они едят, принимают ли они инсулин или препараты от диабета. Диабет 1 и 2 типа связан с поджелудочной железой.
Сахарный диабет 1 типа
Диабет 1 типа развивается вследствие того, что поджелудочная железа не вырабатывает достаточного количества инсулина или вообще не вырабатывает его. Без инсулина клетки не могут получать достаточно энергии из пищи. Эта форма диабета возникает в результате воздействия иммунной системы на инсулин-продуцирующие бета-клетки поджелудочной железы. Бета-клетки повреждаются, и со временем поджелудочная железа перестает вырабатывать достаточно инсулина для удовлетворения потребностей организма. Люди с диабетом 1 типа могут сбалансировать свой уровень глюкозы в крови, принимая инъекции инсулина. Врачи назвали этот тип «ювенильным диабетом», так как зачастую он развивается в детском или подростковом возрасте. Нет явной причины диабета 1 типа. Некоторые данные свидетельствуют, что данная форма диабета является результатом генетических или экологических факторов.
Сахарный диабет 2 типа
Этот тип возникает, когда развивается инсулинорезистентность. Хотя поджелудочная железа все еще вырабатывает гормон, клетки организма не могут эффективно его использовать. В результате поджелудочная железа начинает вырабатывать больше инсулина для потребностей организма. При недостаточном количестве инсулина в организме развивается диабет. Со временем бета-клетки повреждаются и могут вообще перестать вырабатывать инсулин. Диабет 2 типа также вызывает повышение уровня сахара в крови, что мешает клеткам получать достаточно энергии. Диабет 2 типа может быть результатом генетики и семейного анамнеза. Факторы образа жизни, такие как ожирение, отсутствие физических упражнений и плохое питание, также играют в этом роль. Лечение зачастую включает физическую активность, улучшение диеты и прием некоторых препаратов. Врач может обнаружить диабет 2 типа на ранней стадии, которая называется преддиабет. Человек с преддиабетом в состоянии предотвратить или отсрочить развитие заболевания, внеся изменения в свой рацион и выполняя физические упражнения.
Как проявляется панкреатит при сахарном диабете 1 и 2 типа
При сахарном диабете 1 и 2 типа острый панкреатит протекает с выраженными симптомами:
- боль в подложечной области, в левом подреберье, бывает опоясывающей, отдает под левую лопатку;
- болевой приступ не стихает, а его интенсивность только нарастает, хуже становится в положении лежа на спине;
- ухудшает состояние острая и жирная пища, жареные блюда, алкоголь;
- рвота неукротимая, не дает облегчения;
- повышение температуры тела;
- лихорадка;
- желтушность склер глаз, реже кожи;
- вздутие живота, изжога.
При хроническом панкреатите симптоматика периодически уменьшается, характерно чередование поносов и запоров, потеря массы тела, отвращение к еде. По мере прогрессирования панкреатита обострения становятся более частыми, а периоды ремиссии (стихания боли) укорачиваются.
Особенности течения
Сахарный диабет при развитии после панкреатита имеет особенности течения:
- появляется обычно во взрослом возрасте у пациентов с худощавым или нормальным телосложением (1 тип возникает у детей и подростков, а 2 у тучных);
- всегда присутствуют выраженные симптомы нарушения пищеварения – вздутие живота, метеоризм, тошнота, изжога;
- есть болезненность в верхней части живота, усиливающееся к обострению;
- повышение глюкозы в крови умеренное;
- часто сахар падает, а повышений, типичных для диабета (гипергликемическое и кетоацидотическое состояние) нет;
- при сахаре до 10 ммоль/л нет симптомов, а только при более высоких возникает жажда, сухость во рту и кожи, обильное выделение мочи.
Диагностика больного
Выявить заболевание достаточно сложно, так как признаки сахарного диабета часто стертые. Для диагностики нужно всем пациентам с панкреатитом пройти консультацию эндокринолога, он вначале устанавливает дополнительные факторы риска:
- перенесенные операции, травмы брюшной полости;
- употребление алкоголя;
- применение гормональных препаратов.
Лабораторное обследование включает:
- анализ крови общий;
- тест толерантности к глюкозе: обычно натощак сахар в норме или немного повышен, а после сахарной нагрузки обнаруживают высокие показатели;
- биохимия крови с определением активности ферментов поджелудочной железы (амилаза, липаза, трипсин);
- анализ мочи (глюкозы и кетоновых тел, как правило, нет).
Инструментальные методы диагностики:
- УЗИ органов брюшной полости;
- томография поджелудочной железы.
Эти способы изучения структуры помогают найти места с неоднородной тканью, уплотнения, кальцинаты. Если у эндокринолога возникают сомнения, не является ли сахарный диабет классическим вариантом 1 типа, то он назначает исследование крови на антитела к клеткам поджелудочной железы, С-пептид и инсулин. Для 2 типа типично ожирение, устойчивость тканей к инсулину, крайне редко возникают приступы падения сахара.
Диета при сахарном диабете и панкреатите: принципы построения питания
Основные правила составления диеты при сахарном диабете и панкреатите похожи по принципам питания и запретам на продукты, содержащие сахар, алкоголь и жирную пищу. Также рекомендуется:
- введение в рацион овощей, каш;
- использование нежирных сортов рыбы и мяса;
- кулинарная обработка в виде отваривания, запекания, обжаривать и тушить с маслом нельзя;
- в меню должны быть некислые и нежирные молочные продукты – йогурт, ряженку, творог;
- питание частое и дробное;
- при обострении нужно максимально ограничивать животные жиры и измельчать пищу (протертые супы и каши, мясо перекручивают дважды через мясорубку).
Запрещенные продукты
При диабете в список запрещенных продуктов входят:
- алкогольные и газированные напитки, квас;
- баранина, свинина, сало, жирный и острый сыр;
- жирные сливки и сметана, сливочное масло;
- навары: мясной, рыбный, грибной;
- полуфабрикаты;
- консервы, маринады, соления, копчености;
- колбасные изделия;
- шоколад;
- мороженое;
- кондитерские изделия;
- сдоба, слоеное тесто;
- фаст фуд, чипсы, сухарики с солью и специями;
- сгущенное молоко;
- майонез, кетчуп, уксус, хрен, горчица, перец;
- редис, шпинат, лук, чеснок;
- пшено, перловая крупа;
- кислые фрукты и ягоды.
Разрешенные продукты
Что можно включать в рацион:
- вегетарианские супы;
- мясо: говядина, телятина, курятина, индейка, кролик;
- рыба: щука, минтай, треска, судак, окунь;
- творог 2-5% жирности, 1,5-2% йогурт, ряженка, простокваша, 10% сметана;
- овощи: кабачок, тыква, цветная капуста, брокколи, стручковая фасоль, молодой зеленый горошек;
- белок яиц для парового омлета;
- крупы: гречневая, овсяная, рис, макароны из твердой муки;
- запеченные яблоки, сливы и абрикосы для добавления в компот, запеканки;
- подсушенный серый хлеб;
- компот, кисель, слабый чай, травяной из мяты и ромашки;
- вместо сахара добавляют стевию или фруктозу.
Диабет и рак поджелудочной железы
По данным Сообщества по борьбе с раком поджелудочной железы, у людей, которые живут с диабетом в течение 5 или более лет, вероятность развития рака поджелудочной железы в 1,5-2 раза выше.
Появление диабета 2 типа в более позднем возрасте может быть симптомом этого типа рака.
Прямая связь между диабетом и раком поджелудочной железы пока еще плохо установлена. Известно, что диабет увеличивает риск развития этого типа рака, а рак поджелудочной железы иногда может привести к диабету.
Другие факторы риска рака поджелудочной железы:
- ожирение
- старение
- плохое питание
- курение
- генетическая наследственность
На ранних стадиях этот тип рака может не вызывать никаких симптомов. Врачи чаще всего диагностируют его на поздних стадиях, когда пациент уже, как правило, не операбелен. Поэтому необходимо ежегодно проходить обследование органов желудочно-кишечного тракта.
Пример меню при панкреатите и сахарном диабете
При обострении панкреатита и сахарном диабете меню может быть таким:
- завтрак: каша овсяная, запеченное яблоко без кожуры, некрепкий чай;
- второй завтрак: паровой омлет из белков;
- обед: суп из кабачка, цветной капусты, моркови, котлеты из куриной грудки (паровые), каша гречневая вязкая;
- перекус: творожное суфле, йогурт;
- ужин: отварная рыба с отварным картофелем, компот;
- перед сном: ряженка.
Вне обострения рацион может быть расширен:
- завтрак: рисовая запеканка с тыквой, цикорий с молоком;
- второй завтрак: хлеб подсушенный или вчерашний с адыгейским сыром, чай;
- обед: суп овощной с фрикадельками из рыбы, запеченная индейка с морковью и зеленью, компот;
- полдник: творог с запеченным яблоком, кисель;
- ужин: отварная курица с гречневой кашей, отварная капуста с зеленью, слабый чай;
- перед сном: кефир, печенье на фруктозе.
Лечение сахарного диабета при панкреатите
Самое главное условие при лечении сахарного диабета и панкреатита – это одновременная терапия двух заболеваний. Для этого необходимо:
- строго придерживаться диеты на постоянной основе, а не только при обострении;
- отказаться от курения и употребления алкоголя;
- принимать препараты с ферментами для заместительной терапии (Креон, Фестал);
- использовать сахароснижающие таблетки с обязательным ежедневным контролем уровня сахара в крови (Сиофор, Глюкофаж), нельзя опускать его ниже 4,5 ммоль/л.
Если проводится операция при панкреатите (частичное или полное удаление хвоста), то больного с сахарным диабетом обязательно переводят на инсулин. Уколы проводят небольшими дозами перед приемами пищи. После стабилизации уровня сахара возможно назначение таблеток на постоянной основе.
При крайне тяжелом течении панкреатита может быть необходима операция по пересадке собственных островковых клеток, вырабатывающих инсулин. После этого поджелудочная железа удаляется. Такой метод лечения доступен только в крупных специализированных эндокринологических центрах.
Лечение
Поджелудочная восстанавливается без затруднений при сахарном диабете. После определения заболевания специалист разрабатывает подходящую терапевтическую методику и режим питания, рекомендует посетить диетолога. Это основной этап в процессе восстановления поджелудочной.
Режим питания считается основополагающим фактором, влияющим на улучшение работы в органах, уровень выделения глюкозы.
Кроме соблюдения диетического рациона, придётся регулярно делать зарядку. Если физическая нагрузка и правильный режим питания не приносит желаемого результата, врач прописывает лекарство. Медикаменты способствуют выработке необходимых гормонов или стимулируют использование естественного инсулина, который вырабатывается в организме.
Лекарства
Лекарства для поджелудочной железы при сахарном диабете снимают боль и воспаление, вводятся через капельницу, предотвращают активность ферментов поджелудочной. В сложных ситуациях приходится употреблять антибиотики.
Восстановить поджелудочную при панкреатите труднее. Больного приходится положить в стационар. Сначала устраняется воспаление. При панкреатите все процедуры проводятся под наблюдением специалистов.
Первые несколько дней терапии требуется отказ от еды. Голодание поможет снизить интенсивность воспаления, нормализовать выработку ферментов поджелудочной. После этого в течение 2 недель пациент соблюдает диету и употребляет медикаменты, при этом возобновляются недостающие ферменты. Нельзя употреблять спиртное, жирную, копченую, маринованную еду.
Число бета-клеток при панкреатите снижается, возобновление с помощью лекарственных средств невозможно. Хирургические процедуры помогают временно облегчить состояние пациента. Наилучшим вариантом лечения является инсулиновая терапия.
Народные рецепты
Для того чтобы улучшить работу поджелудочной железы при диабете, в комплексе с медикаментами используются средства народной медицины. В бытовых условиях можно употреблять отвары из лечебных растений.
Перечислим несколько рецептов:
- Настойка из лавровых листьев. Ингредиенты завариваются в кипятке полчаса. Настой употребляется по одной столовой ложке перед едой. Такой отвар улучшает обмен веществ, нормализует количество сахара.
- Ромашка, мята, зверобой в сочетании позволяют добиться общеукрепляющего эффекта, снизить боль.
- Монастырский чай помогает укрепить поджелудочную и нормализовать уровень сахара.
Перед употреблением отваров нужно предварительно консультироваться с врачом.
Такие средства не избавляют от болезни полностью, но в комплексе с другими лекарствами помогают облегчить состояние больного.
Диета
Диета используется в комплексе с другими методами. Диабетику нужно употреблять только полезные продукты. Восстановление поджелудочной требует времени. Соблюдать правильное питание, не есть слишком много белковой пищи, жиров углеводов. Всем видам продуктов диетологи присваивают гликемический индекс. Таблица с такими значениями помогает определить подходящий рацион каждому пациенту.
Рекомендации по корректировке режима питания:
- В день можно употреблять примерно 350 г углеводов, 100 г белков, 60 г жира.
- Нужно организовать дробное питание небольшими порциями 5-6 раз в день.
- Готовить еду нужно в пароварке, в духовке, варить. Жарить ничего нельзя, а запекаются продукты в состоянии ремиссии.
- Использовать острые приправы, чеснок, уксус, перец нежелательно. Слизистая кишечника будет раздражена такими веществами.
- Жирную, соленую, копченую сдобную еду нужно исключить из рациона.
Работа поджелудочной железы при сахарном диабете требует регулярного наблюдения у врача. Рецепты народной медицины в комплексе с диетой и лекарствами помогают улучшить состояние пациентов.
Возможные осложнения без лечения при обострении панкреатита при сахарном диабете
Если пациент не придерживается лечения и пренебрегает диетой, курит, употребляет алкоголь, то неизбежны частые обострения панкреатита и ухудшение течения сахарного диабета. Развиваются сосудистые осложнения со стороны:
- почек – диабетическая нефропатия;
- сетчатки глаз – ретинопатия;
- кровеносного русла – ангиопатия;
- нервной системы: периферической (конечности) в виде нейропатии, головного мозга – энцефалопатия.
Из-за нарушения переваривания пищи недостаточно усваиваются витамины и микроэлементы, поэтому поражения сосудов протекают тяжело. Для пациентов с диабетом 3с типа характерны резкие колебания сахара в крови. Приступы гипогликемии протекают с ощущением голода, потливость, общим возбуждением, дрожанием рук, кожа бледнеет и покрывается холодным потом. Если в это время не принять сладкий чай или ложку меда, то наступает потеря сознания с судорогами, возможно коматозное состояние.
Причины возникновения заболевания
К ведущим причинам появления панкреатогенной формы сахарного диабета причисляют хроническое и острое поражение поджелудочной железы. Помимо этого, выделяют такие факторы, которые способны провоцировать образование воспалительной реакции внутреннего органа. Речь идет об употреблении алкогольных напитков, операционных вмешательствах на поджелудочной железе.
Сахарный диабет и панкреатит могут развиться по причине наличия конкрементов в области желчного пузыря. Отдельного внимания заслуживает лишний вес, употребление вредных продуктов питания, а также медикаментозное поражение органа. Провоцирующим фактором может оказаться онкологическое заболевание (в том числе метастазирующее и вне зависимости от стадии). Не следует забывать о травматическом поражении поджелудочной, развитии панкреонекроза (на фоне панкреатита) и генетической предрасположенности.
Симптомы, классификация, лечение диабетической нефропатии
Прогноз и профилактика
Если своевременно поставить диагноз сахарного диабета на фоне панкреатита и точно следовать рекомендациям по терапии, то прогноз при панкреатогенном повышении сахара в крови хороший. Удается нормализовать пищеварение и показатели углеводного обмена. Хуже прогноз при опухоли и обширной операции на поджелудочной железе. К факторам, которые затрудняют процесс лечения, относится алкоголизм, курение, игнорирование диеты.
Для предупреждения диабета 3с типа важно обратиться к врачу при симптомах панкреатита и пройти полное обследование у эндокринолога. Не реже одного раза в год (даже при нормальных анализах и самочувствии) проводятся профилактические курсы приема медикаментов для улучшения работы поджелудочной железы. Диета назначается на постоянной основе.
Панкреатогенный сахарный диабет появляется из-за воспаления поджелудочной железы, он приводит к резким колебаниям сахара в крови. Обязательно соблюдение диеты, применение ферментов и сахароснижающих таблеток, отказ от алкоголя.
Другие заболевания поджелудочной железы
Муковисцидоз может также привести к развитию инсулин-зависимого диабета (первого типа).
У человека с муковисцидозом постоянно образующаяся липкая слизь вызывает образование рубцовой ткани на поджелудочной железе, а образование рубцов может препятствовать выработке достаточного количества инсулина этим органом. В результате может развиться диабет, связанный с муковисцидозом (CFRD).
Признаки и симптомы CFRD могут напоминать симптомы муковисцидоза. Человек может и не знать, что у него не муковисцидоз, а диабет, пока он не сдаст соответствующие анализы.