Причины кровотечения в кишечнике
Существует несколько факторов, по которым может открыться кровотечение, они бывают:
- Специфическими.
- Неспецифическими.
К специфическим причинам возникновения относят:
- заболевания органов пищеварения с появлением язв и воспаления;
- полипы, опухоли и злокачественные образования;
- травматические повреждения слизистой оболочки;
- геморрой, при условии, что он носит внутренний характер.
К причинам кишечного кровотечения неспецифического характера можно отнести:
- Различные нарушения в работе эндокринной системы.
- Носовые или легочные кровотечения с забросом биологической жидкости в пищевод.
- Прием пищи, в состав которой входят красители, способные изменить цвет стула.
Эти причины чаще других приводят к появлению крови из органов пищеварительной системы, но подобное явление также наблюдается при сифилисе или туберкулезе.
Болезни органов ЖКТ – основной фактор возникновения внутреннего кровотечения. Появившиеся на поверхности кишечника язвы и повреждения, при прохождении каловых масс начинают обильно кровоточить, что приводит к развитию патологического состояния.
Важно:
Кровотечение приводит к появлению неспецифической симптоматики, если оно не обильное и протекает в скрытой форме.
В пример можно привести неспецифический язвенный колит или Болезнь Крона. При течении этих заболеваний на поверхности кишечника появляются множественные или единичные очаги эрозии.
Полипы и опухоли, а также образования злокачественного характера – представляют собой нарастания соединительной, железистой или иной ткани. В результате естественных процессов пищеварения, образования, опухоли или полипы получают повреждения, отсюда и появляется кровь в кале.
Травмы слизистой стоит расценивать, как повреждения органов пищеварения, они могут появиться при попадании инородного тела в желудок и кишечник. Геморрой — заболевание прямой кишки, которое возникает по причине расширения вен.
В ходе течения патологического процесса на внешней стороне ануса или внутри прямой кишки образуются различного размера венозные узлы. Они могут травмироваться каловыми массами и обильно кровоточить.
Причины появления
Внутренне кровотечение возникает в результате различных причин. Сегодня врачи выделяют более 200 факторов, которые приводят к поражению желудочно-кишечного тракта, а также провоцируют выраженные симптомы нарушения.
Поражение пищевода развивается в результате варикозного расширения вен, локализующихся в области органа. Кровотечение из прямой кишки в большинстве случаев возникает при геморрое, анальных трещинах и травмах слизистых оболочек.
Отмечается, что чаще всего патология развивается у мужчин в возрасте 45-60 лет, что связано с особенностями профессиональной деятельности и некоторыми факторами. Почти 50% всех случаев внутреннего кровотечения приходится на поражение желудка, около 30% — на двенадцатиперстную кишку. Остальная часть случаев приходится на другие части пищеварительного тракта.
Среди наиболее частых причин патологии, не зависящих от формы нарушения, можно выделить следующие:
- Гастрит острой и хронической формы.
- Язвенные поражения слизистой оболочки желудка и двенадцатиперстной кишки. Эта причина считается наиболее распространенной.
- Эрозивные поражения кишечника, а также пищевода.
- Постоянные стрессовые ситуации, которые приводят к повышенной выработке желудочного сока и раздражению слизистой оболочки пищеварительного тракта.
- Профессиональная деятельность, связанная с постоянными ночными сменами и невозможностью своевременно употреблять пищу.
- Злоупотребление жирными, жаренными, копчеными и острыми продуктами, которые негативно отражаются на состоянии пищеварительного тракта.
- Эндокринные патологии, которые сопровождаются нарушением функции паращитовидных желез.
- Заболевания печени и поджелудочной железы хронической формы с регулярными обострениями.
- Опухоли, локализующиеся в желудке, кишечнике.
- Неконтролируемый и частый прием препаратов из группы нестероидных противовоспалительных, которые негативно отражаются на состоянии слизистой оболочки органов.
Причины внутреннего кровотечения желудочно-кишечного тракта
Эти причины могут провоцировать поражение любой части пищеварительного тракта, поэтому врачи не выделяют факторы в зависимости от разновидности кровотечения. Иногда патология развивается в результате одного фактора, чаще – вследствие совокупности нескольких причин.
Разновидности заболевания
Кровотечение, как состояние имеет определенную классификацию, оно бывает:
- острым или обильным;
- умеренным;
- незначительным.
Обильное или острое характеризуется значительной потерей крови, протекает активно и требует экстренной госпитализации пациента.
Умеренная потеря крови на протяжении незначительного периода времени может оставаться незамеченной. Но как только возникнут изменения в состоянии человека, потребуется госпитализация.
Незначительные потери крови считаются опасными, поскольку могут длительное время оставаться незамеченными. В этот период на фоне состояния возникают определенные изменения в человеческом организме.
При обильном кровотечении пациента сразу госпитализируют, а при незначительном лечение проводят амбулаторно.
Диагностика тонкой кишки?
Есть несколько методов диагностики тонкой кишки. В большинстве случаев, первым шагом является эндоскопия и/или энтероскопия. Если с помощью этих методов не удается найти источник кишечного кровотечения, то следующим шагом является капсульная эндоскопия. Возможно также использование лучевых методов диагностики, включая рентген с пассажем бария или компьютерную томографию (также известный как) тонкой кишки. Осмотр тонкой кишки также стал возможным благодаря методу энтероскопии – специальный эндоскоп имеет области с надувными шарами и/или внешними трубками, которые позволяют как бы «подтягиваться» по кишечнику все дальше и дальше. Крайним вариантом, который обычно используется только тогда, когда другие методы потерпели неудачу, является интраоперационная энтероскопия. Все эти методы будут подробно рассмотрены ниже.
Признаки, симптомы и первая помощь при кишечном кровотечении
Заболевание имеет ряд характерных признаков, они зависят от вида состояния и от заболевания, которое привело к потере биологической жидкости.
Какие симптомы внутреннего кровотечения в кишечнике:
- Боль в животе.
- Общая слабость.
- Бледность кожных покровов.
- Привкус железа во рту.
- Изменение цвета каловых масс.
- Рвота или диарея с кровью.
На фоне инфекционного заболевания, помимо крови в кале у человека поднимается температура, возникают признаки интоксикации организма.
Слабость, бледность кожных покровов, снижение уровня АД – это признаки железодефицитной анемии, которая развивается при умеренном и незначительном кровотечении.
Но если же потери биологической жидкости носят острый характер, наблюдается резкая боль в животе, потеря сознания, частые позывы к дефекации с выходом сгустков крови и слизи.
Признаки кровотечения в кишечнике могут нарастать, носить скрытый характер, проявляться периодически. При сборе анамнеза, пациент припоминает 2–3 случая, когда он заметил появление прожилок красного оттенка в кале, изменение его цвета.
О чем расскажет оттенок
О том, какой характер носит кровотечение рассказать может цвет каловых масс:
- если стул изменил оттенок, стал темным, жидким и человек жалуется на частые позывы, то потери крови обильные;
- если в кале есть сгустки крови и слизи, стул имеет яркий красный или алый оттенок, то кровотечение носит либо умеренный, либо обильный характер;
- если каловые массы не изменили цвет и лишь иногда на их поверхности появляются прожилки, напоминающие кровь, то потери биологической жидкости незначительны.
По оттенку фекалий доктор может определить, в какой части кишечника расположен очаг кровотечения:
- Если стул темный, то обследовать стоит толстый кишечник.
- Если каловые массы имеют более яркий оттенок – тонкий кишечник.
- Если же кровь появляется после опорожнения и напоминает алую струйку, находящуюся на поверхности, то причиной такого явления считается геморрой.
Как признак заболевания:
- туберкулез кишечника: длительная диарея с примесью крови, значительная потеря веса, общая интоксикация организма;
- неспецифическое воспалительное заболевание: поражение глаз, кожных порывов и суставов;
- инфекции: повышение температуры тела, длительного течения диарея с примесью слизи и крови;
- геморрой и анальная трещина: боль в области промежности, затрудненное опорожнение кишечника, кровь на туалетной бумаге;
- онкологические опухоли: боль в области живота, обильная рвота с кровью, снижение аппетита, ухудшение общего самочувствия.
Если кал изменил цвет, а акт дефекации не доставляет человеку дискомфорта, нет боли и самочувствие нормальное, то причиной всему могут быть употребляемые накануне продукты. Окрасить каловые массы могут фрукты, ягоды и овощи (черника, гранат, свекла и т. д.).
Как остановить кишечное кровотечение
Если потери крови носят обильный характер, то в домашних условиях необходимо оказать человеку первую помощь:
- Уложить его на ровную поверхность.
- Положить на область живота лед или бутылку с холодной водой.
- Вызвать Скорую помощь.
Чего делать не рекомендуется:
- пить горячие напитки;
- принимать пищу;
- купаться в горячей ванной.
Запрещается выполнять любые физические нагрузки, которые могут стать причиной повышения уровня АД и усиления интенсивности кровотечения.
Когда прибудет бригада врачей, она окажет пациенту следующую помощь:
- измерит уровень артериального давления;
- внутривенно введет препараты, кровоостанавливающего действия.
Установить причину патологического состояния без специального оборудования у медиков не получиться. По этой причине человеку сделают инъекцию препарата, который поможет уменьшить интенсивность потери крови. После укола больного уложат на носилки и отвезут в больницу.
Симптомы
Проявления патологии во многом зависят от степени ее запущенности и сопутствующих осложнений.
Наиболее частые симптомы заболевания:
- Беспричинная и сильная слабость, недомогание, которое сохраняется даже после продолжительного отдыха. При этом пациент не может понять причину нарушения, старается вести привычный образ жизни.
- Головокружение и головная боль, которая связана с недостаточным поступлением кислорода к головному мозгу. При приеме анальгетиков состояние больного не улучшается, что связано с отсутствием нормальной абсорбции лекарства в пищеварительном тракте.
- Сильная жажда и полное отсутствие аппетита. Даже при попытках употребить пищу, больной ощущает тошноту.
- Возможно развитие обморочного состояния, что связано с критическим снижением показателей артериального давления.
- Учащение пульса и появление на лбу капелек холодного пота.
- У некоторых пациентов отмечается нарушение сознания, сопровождающееся заторможенностью или чрезмерной возбудимостью.
- Частая рвота и жидкий стул.
Среди внешних проявлений можно выделить бледность и влажность кожного покрова, посинение губ и кончиков пальцев на ногах, руках. Пациент принимает вынужденное положение, то есть лежит на боку с пожатыми к грудной клетке коленями. Помимо этого, изменяется консистенция и цвет каловых, рвотных масс.
Рвота повторяется от 3 до 6 раз в сутки, имеет черный цвет. В медицине этот симптом называют рвота «кофейной гущей». Стоит отметить, что при черном цвете можно говорить о средней степени запущенности состояния, если же в рвотных массах присутствует алая кровь, скорее всего, у пациента повреждена слизистая оболочка пищевода.
Виды рвоты с кровью
Каловые массы также приобретают черный цвет, а также дегтеобразную тягучую консистенцию. Жидкий стул повторяется реже, чем рвота, но сочетание этих двух проявлений приводит к развитию обезвоживания, которое значительно ухудшает состояние пациента и может провоцировать другие осложнения.
При изменении показателей артериального давления врач может отметить их постепенное снижение по мере прогрессирования состояния. Частота сердечных сокращений увеличивается, что также ухудшает течение патологии.
Стоит отметить, что боль в области поражения желудочно-кишечного тракта присутствует не всегда. Некоторые больные не ощущают дискомфорта. Если же при появлении признаков кровотечения у пациента присутствует боль, она почти всегда ослабляется при рвоте.
Диагностика
При появлении патологических признаков стоит обратиться:
- к гастроэнтерологу;
- к эндокринологу.
Консультация у гастроэнтеролога поможет установить точный факт болезни, но, помимо этого специалиста необходимо обратиться и к эндокринологу. Он поможет установить связано ли патологическое состояние с нарушениями обменных процессов в организме.
Первые диагностические процедуры:
- Потребуется сдать кровь на клинический анализ, для того, чтобы определить концентрацию эритроцитов, нефроцитов, гемоглобина и гематокрита.
- А также кал на наличие скрытой крови (коагулограмму) исследование актуально в различных отраслях медицины, применяется в кардиологии при постановке диагноза. Назначается при инфаркте миокарда, различной этиологии кровотечениях.
При проведении осмотра гастроэнтеролог обращает внимание:
- на цвет кожных покровов пациента;
- на частоту пульса.
Врач должен измерить уровень артериального давления и выяснить случились ли ранее у человека потери сознания.
Проводят ручное или пальпаторное обследование прямой кишки, для выявления наличия в этой области геморроидальных узлов, которым могли быть нанесены значительные повреждения, в результате чего и появилась кровь.
Геморрой лечит проктолог, а не гастроэнтеролог, поэтому врач может перенаправить пациента к другому специалисту, если причиной кровотечения стал варикоз прямой кишки.
Какие исследования помогут поставить диагноз:
- Эндоскопия.
- Ректороманоскопия.
- Колоноскопия.
Эндоскопическое исследование проводят путем введения через естественные пути специальных приборов-эндоскопов, с помощью которых врачам удается под многократным увеличением рассмотреть слизистую оболочку органа, выявить область, подвергшуюся патологическим изменениям и поставить пациенту диагноз.
Ректороманоскопия – обследование, проводимое с использованием специального эндоскопа, который помогает выявить наличие очагов воспаления в области толстой и прямой кишки. Эндоскоп вводят через анус, без применения анестезии.
Таким образом:
Полученной информации достаточно, чтобы определить очаг локализации патологического процесса, выявить изменения слизистой оболочки. Ректороманоскопия требует предварительной подготовки.
Колоноскопия – это современный метод диагностики с использованием эндоскопа в виде тонкой трубки с микрокамерой на конце. Трубку вводят пациенту в анус, при этом идет подача воздуха.
Это позволяет разгладить складки кишечника. Фиброколоноскоп помогает определить состояние слизистой оболочки органов, вывить вяло текущее кровотечение. При обнаружении опухоли или полипа собрать материал для биопсии.
Эндоскопического характера обследование, с введением зонда помогают не только поставить диагноз пациенту, но и провести процедуры по локализации очага кровотечения. С помощью электродов прижечь сосуд или провести полипэктомию. Обнаружить в полости органа тромб и определить его характеристики.
Если установить причину потери крови так и не удалось, назначают проведение:
- Мезентерикографии – подразумевает введение в брыжеечную артерию меченых эритроцитов. После чего пациенту делают рентгенографию. На снимке видно передвижение специально окрашенных телец. Процедура позволяет выявить характерные архитектурные сосудистые особенности, с помощью контраста.
- Сцинтиграфии — метод радиоизотопной диагностики. Процедура весьма специфическая, подразумевает введение в организм радиофармпрепарата и отслеживание, и регистрацию производимого излучения. Изотопы могут находиться в органах и тканях, что помогает опознать патологические очаги воспаления, кровотечения. Процедура помогает оценить работу того или иного органа и выявить отклонения.
Мезентерикография эффективна только в том случае, если потеря крови составляет 0,5 мл в минуту или она носит более интенсивный характер. Если обнаружить очаг удалось, то введённый ранее катетер врачи могут использовать для проведения склерозирования.
Если интенсивность кровотечения ниже, составляет не более 0,1 мл в минуту, то назначают сцинтиграфию — введение в организм человека меченных изотопом эритроцитов.
Зачем это нужно:
Внутривенное введение кровяных телец помогает обнаружить очаг кровотечения, но четкой информации о его локализации обследование дать не сможет. В рамках диагностики отслеживается процесс передвижения эритроцитов, делается это с помощью специальной камеры.
В последнюю очередь проводят рентгенографические исследования пассажа кишечника. Для того чтобы обследование состоялось, пациент принимает бариевую взвесь.
Это контрастное вещество, продвижение которого будут отслеживать с помощью рентгенографических снимков. Контраст пройдет по толстому и тонкому кишечнику. А когда пассаж войдет в слепую кишку, исследование считают заверенным.
Рентгенография кишечника может исказить результаты других обследований, проводимых с использованием эндоскопа. По этой причине исследование проводят в последнюю очередь, а его результаты оценивают уже после остановки кровотечения, не раньше чем через 48 часов.
Желудочное кровотечение
Желудочное кровотечение – это истечение в просвет желудка крови из поврежденных сосудов. Данное патологическое состояние занимает лидирующую позицию среди всех причин экстренной госпитализации в хирургические стационары.
Источник: cardio-life.ru
Известно более ста патологий, способных привести к развитию желудочного кровотечения. Наиболее часто встречающейся из них является язвенная болезнь желудка – кровотечение возникает примерно у 20% пациентов с язвой желудка в анамнезе в отсутствие адекватного лечения.
В случае обильного желудочного кровотечения обязательна госпитализация в отделение реанимации и интенсивной терапии.
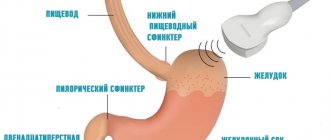
Желудок – полый мышечный органом, располагающийся между пищеводом и двенадцатиперстной кишкой. Функцией желудка является накопление пищевой массы, ее механическая и химическая обработка, всасывание некоторых веществ, продвижение далее по пищеварительному тракту.
Кроме того, желудок осуществляет продукцию гормонов и биологически активных веществ, выполняет защитную и экскреторную функции. Объем пустого желудка составляет примерно 0,5 л, после принятия пищи желудок может растягиваться до 1–4 л.
Лечение кишечного кровотечения
После транспортировки пациента в стационар начинают проведение процедур. Если потери биологической жидкости значительны, то назначают капельное введение плазмы или крови.
Объемы переливаний:
- Плазма: 50—10 мл, реже 400 мл.
- Кровь: 90—150 мл.
- Если кровотечение обильное: 300—1000 мл.
Помимо капельного переливания, используют внутримышечное введение белка крови, показанием к подобным процедурам является артериальная гипертензия. При высоком уровне АД переливание крови капельным образом нецелесообразно.
Общие рекомендации:
- пациенту необходим полный покой;
- соблюдение постельного режима.
Больной должен находиться в постели, не испытывать никаких эмоциональных или физических нагрузок, способных ухудшить его состояние.
Практикуется и введение гомеостатических препаратов, способных остановить или замедлить потерю биологической жидкости:
- Сернокислый Атропин.
- Раствор Бензогексония.
- Рутин, Викасол.
Раствор Бензогексония вводят только в том случае, если уровень артериального давления не снижен, он помогает уменьшить перистальтику кишечника, снизить тонус сосудов, приостановить потери крови.
Важно:
Наравне с медикаментами человеку дают глотать гемостатическую губку, измельченную на куски.
Если резко понизилось артериальное давление, применяют препараты для повышения его уровня: Кофеин, Кордиамин. Если давление ниже 50 мм, то переливание крови приостанавливают до тех пор, пока уровень давления не стабилизируется.
Методы лечения
Для лечения болезни используются традиционные и нетрадиционные методы.
Выбор зависит от формы и степени тяжести состояния.
Первая помощь
Если у человека появились все симптомы внутреннего кровотечения, ему необходимо оказать первую помощь до приезда врача.
Следует пошагово выполнить следующие манипуляции:
- Уложить больного на кровать.
- Под ноги положить валик из одежды или подушку, чтобы ноги находились выше уровня головы.
- Обеспечить приток свежего воздуха и расстегнуть стесняющую одежду.
- Приложить к области желудка грелку со льдом или бутылку с холодной водой, предварительно завернув ее в тонкую ткань или полотенце.
- Дать пациенту несколько кубиков льда и попросить их проглотить.
- Вызвать врача.
Категорически противопоказано давать какие-либо медикаменты без назначения специалиста. Это связано с тем, что простой человек, не имеющий отношения к медицине, не сможет отличить симптомы разного вида кровотечений и препаратами может только ухудшить течение болезни.
Лекарственные препараты
После попадания пациента в стационар хирургического отделения ему назначают несколько средств для устранения симптомов. Схема может отличаться.
Но в большинстве случаев применяют следующие препараты:
- Аминокапроновая кислота – раствор, который обладает выраженными кровоостанавливающими свойствами, помогает остановить выделение крови и предотвратить осложнения. Считается очень эффективным средством, вводится внутривенно с помощью капельницы по 100 мл 2 раза в сутки. Длительность курса составляет 5-10 дней. Стоимость препарата – от 50 руб. за 100 мл.
- Дицинон – кровоостанавливающее средство для внутримышечного введения, помогает быстро справиться с симптомами, улучшает состояние пациента. Раствор вводят в мышцу 3 раза в сутки по 2 мл. Курс длится от 7 до 14 дней. Средство очень эффективное, стоимость его составляет 50-80 руб.
- Викасол – еще один эффективный медикамент для остановки крови и восполнения дефицита витамина К. Препарат не обладает быстрым действием, но почти всегда включается в курс терапии. Больному вводят по 1 мл лекарства 2 раза в сутки, курс длится 10 дней. Цена лекарства – от 70 руб.
- Транексам – очень эффективный и быстродействующий кровоостанавливающий препарат, который вводится внутривенно по 5 мл в сутки. Помогает быстро справиться с симптомами заболевания и предотвращает массивную потерю крови. Лечение длится от 3 до 10 дней в зависимости от выраженности симптоматики. Цена средства – от 30 руб. за ампулу.
- Омепразол – ингибитор протонной помпы, отличающийся высокой эффективностью. Средство помогает снизить выработку соляной кислоты, которая раздражает стенки пищеварительного тракта. В сутки пациенту вводят 1 флакон препарата после добавления в 200 мл натрия хлорида, вводится раствор внутривенно капельно на протяжении 10 дней. Цена средства – от 50 руб. за флакон
- Реополиглюкин – раствор для восстановления водного баланса, обладающий высокой эффективностью. Вводится пациентам на протяжении 7 дней после купирования острых симптомов по 200 мл в сутки с помощью капельницы. Цена лекарства – от 130 руб.
- Трисоль – еще один препарат, который обладает эффективностью и содержит необходимые соли для восстановления водного баланса. Средство вводится с помощью капельницы по 200-400 мл в сутки. Длительность курса – до 14 дней. Цена средства – от 100 руб.
- Глюкоза 5% с добавлением аскорбиновой кислоты также считается эффективным средством для остановки кровотечения. В 200 мл глюкозы добавляют 6 мл аскорбиновой кислоты, после чего вводят внутривенно с помощью капельницы. Повторяют процедуру 7-10 дней подряд. Цена средства – от 30 руб. за глюкозу и от 60 руб. за аскорбиновую кислоту.
В некоторых случаях пациенту вливают свежезамороженную плазму, которая стимулирует восстановление слизистых оболочек пищеварительного тракта. Дозировка и продолжительность использования каждого медикамента может отличаться.
Народные методы
Внутреннее кровотечение желудочно-кишечного тракта (симптомы патологии не стоит игнорировать) невозможно вылечить с помощью народных методов. Однако после купирования острых симптомов некоторые средства ускоряют выздоровление.
Отвар крапивы считается хорошим кровоостанавливающим средством. Приготовить его можно из 20 г сухой травы и 500 мл воды, варить 5 мин, настаивать не менее 30 мин. Профильтрованный отвар принимать по 50 мл 2 раза в сутки на протяжении 1 недели.
Отвар на основе коры дуба обладает вяжущими свойствами и помогает справиться с заболеванием. На 1 л воды стоит взять 30 г предварительно измельченной и высушенной коры, варить 10 мин. Профильтрованный после 1 часа настаивания отвар принимать по 30 мл 3 раза в сутки. Курс лечения – 10 дней.
Любое народное средство можно использовать только после разрешения врача. Самолечение может быть очень опасным для жизни больного.
Прочие методы
Среди дополнительных методов лечения можно выделить только хирургическое вмешательство, которое показано в случае тяжелого течения патологии, отсутствия эффекта от консервативной терапии и развития осложнений.
Операция может проводиться с помощью эндоскопа без повреждения тканей. Это позволяет справиться с мелкими очагами. Помимо этого, остановка кровотечения может осуществляться методом прижигания сосудов в области изъязвления.
Инъекционный метод предполагает введение вокруг очага поражения кровоостанавливающих препаратов. Наиболее опасным и серьезным методом считается резекция части органа с целью устранения очага. Проводится под общим наркозом, предполагает устранение очага с последующим сшиванием тканей.
После операции пациент проходит длительную реабилитацию, придерживается диеты и принимает медикаменты.
Оперативное вмешательство
Показания для проведения экстренного хирургического вмешательства:
- Язва. При условии, что остановить кишечное кровотечение не удается или после остановки возник рецидив состояния. Наибольшей эффективностью отличаются процедуры, проведенные в первые двое суток с момента обращения в медицинское учреждение.
- Цирроз печени. При условии, что болезнь носит запущенный характер, и лечение ее с помощью консервативной медицины не привело к желаемым результатам.
- Тромбоз. В совокупности с синдромом острого живота.
- Опухоли онкологического и иного характера. При условии, что остановить кровотечение не удается.
Если причину кровотечения установить так и не удалось, то операцию проводят в срочном порядке. При ее проведении хирург вскрывает брюшную полость и пытается самостоятельно установить причину потери крови. Если очаг обнаружить не удается, то проводят резекцию – удаление части кишечника.
Есть и другие менее травматичные методы оперативного лечения:
- Склерозирование — введение в кровоточащий, лопнувший или поврежденный сосуд специального вещества, который его «склеивает» и тем самым останавливает потерю биологической жидкости.
- Эмболию артерий — перевязывание ее специальными коллагеновыми или иными кольцами, в результате чего кровотечение останавливается, поскольку на конкретном участке приток крови к органу ограничен.
- Электрокоагуляцию – прижигание лопнувшего или поврежденного сосуда горячим электродом.
Но если в процессе вскрытия брюшной полости хирург обнаружил опухоль или полип, он вырезает образование, а полученный материал отправляет на гистологическое исследование. Дальнейшее лечение пациента будет зависеть от результатов гистологии.
Возможные осложнения
Отсутствие правильного и своевременного лечения непременно приводит к осложнениям.
Наиболее частые из них:
- Анемия.
- Развитие коматозного состояния.
- Патологии сердца.
- Поражение головного мозга в результате дефицита кислорода.
- Увеличение площади очага поражения.
Наиболее опасным осложнением считается летальный исход в результате критического снижения показателей артериального давления и отсутствия медицинской помощи.
Внутреннее кровотечение считается очень опасным поражением желудочно-кишечного тракта, при котором возможно развитие тяжелых осложнений. Симптомы патологии не всегда указывают на истинную причину нарушения, поэтому важно при первых проявлениях обратиться к врачу для прохождения обследования, назначения правильного лечения.
Выводы
Кровотечение из тонкой кишки является редкой, часто трудно диагностируемой причиной желудочно-кишечного кровотечения. артериовенозные мальформации составляют от 30 до 40% случаев, и являются основным источником кишечного кровотечения у пациентов в возрасте старше 50. Другими источниками кишечных кровотечений являются опухоли (доброкачественные и злокачественные), полипы, болезнь Крона, язвы и некоторые другие.
Для поиска и лечения источника кровотечения в тонкой кишке используются различные методы, в том числе:
- эндоскопия,
- энтероскопия,
- рентгеновские методы исследования,
- капсульная эндоскопия,
- глубокая энтероскопия тонкой кишки
- интраоперационная энтероскопия.
Артериовенозные мальформации обычно лечатся прижиганием с помощью специального зонда, проводимого через канал эндоскопа или энтероскопа. Опухоли (доброкачественные и злокачественные) могут быть взяты на анализ с помощью биопсийных щипцов и иметь их местоположение помечено с помощью инъекции специального состава с использованием эндоскопа. Но для их удаления как правило потребуется хирургическое вмешательство. Другие заболевания тонкой кишки, такие как болезнь Крона, часто лечат с помощью лекарственных средств.
Ключевым фактором лечения кишечных заболеванием является опыт специалиста, проводящего исследование. Важно найти хорошего гастроэнтеролога и эндоскописта и выполнять все их рекомендации. Если у Вас есть хоть малейшее подозрение на кишечное кровотечение, незамедлительно обращайтесь к врачу, поскольку любое промедление опасно для жизни.
Что такое капсульная эндоскопия?
В 2000 году группа врачей из Англии сообщили об использовании нового инструмента для определения причин кишечных кровотечений в тонкой кишке. Это устройство было названо эндоскопической капсулой и имеет размеры 26 ммх11 мм — размер большой таблетки.
Она состоит из батареи с 8-часовой продолжительности жизни, сильного источника света, камеры и небольшого передатчика. После проглатывания капсула начинает передавать изображения внутренней части пищевода, желудка и тонкой кишки на приемник носимый пациентом. Капсула делает два снимка в секунду, в общей сложности около 55 000 изображений за процедуру. Через 8 часов пациент возвращает приемник врачу, который загружает информацию на компьютер, а затем просматривает в деталях каждое полученное изображение кишечника, ища аномалии, которые являются возможными источниками кровотечения. Капсула же продолжает свой путь через толстую кишку пациента и выводится естественным путем.
Приведенные технические параметры могут отличаться у различных систем капсульной эндоскопии. Существуют видеокапсулы, работающие дольше 8 часов и снимающие чаще 2 кадров в секунду.
Проглотить капсулу довольно легко и безопасно, однако, капсула может застрять в тонкой кишке. Задержка видеокапсулы может произойти в следующих случаях:
- если ранее пациенту были проведены абдоминальные операции, вызвавшие образование рубцов в кишечнике
- у пациентов в кишечнике есть патология, которая привела к сильному сужению его просвета.
Если капсула застревает, то потребуется извлечь ее эндоскопически или хирургически. Положительным моментом является то, что задержка капсулы практически никогда не приводит к острой непроходимости, а место задержки непосредственно соседствует с патологическим очагом. В этом случае вместе с извлечением капсулы проводятся лечебные мероприятия по удалению найденной патологии.
В 15% случаев, капсула не успевает пройти всю тонкую кишку и сфотографировать ее слизистую поскольку у нее садится батарея, в этом случае исследование, возможно, придется повторить. Такое явление больше характерно для видеокапсул со временем работы 8 часов. У видеокапсул с 12 часами работы вероятность неполного обследования тонкой кишки существенно ниже.
Как и рентгеновские лучи, видокапсула является чисто диагностическим методом и не может использоваться, для взятия биопсии, проведения лечения, или проведения татуажа для последующего хирургического лечения. Кроме того, капсулой нельзя управлять. Поэтому у врача нет возможности вернуться к подозрительному участку и более детально его осмотреть. Несмотря на эти ограничения, капсульная эндоскопия является золотым стандартом для поиска скрытых кишечных кровотечений в тонкой кишке (скрытым называется кишечное кровотечение, которое не удалось обнаружить стандартными эндоскопическими методами, но при этом все симптомы кровотечения присутствуют).
Популярные публикации:
- Видеокапсульная эндоскопия: часто задаваемые вопросы — 11/12/2013 17:02 — Прочитано 42683 раз
- Черный кал. Почему? Причины? — 01/07/2015 05:06 — Прочитано 42448 раз
- Капсульная эндоскопия. Описание, отзывы, достоинства и недостатки — 24/03/2013 17:15 — Прочитано 39070 раз
- Абдоминальный синдром. Боль в животе — 01/10/2015 05:02 — Прочитано 22218 раз
- Капсульная колоноскопия — показания, противопоказания, цена — 30/10/2015 07:20 — Прочитано 17295 раз
Ключевые слова: Тонкокишечное кровотечение, кровотечение из тонкой кишки, капсульная эндоскопия, эндоскопия, энтероскопия
- < Назад
- Вперёд >