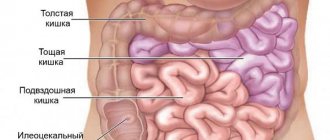
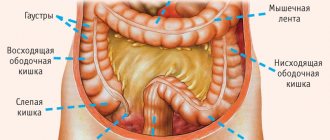
Общие причины развития патологий толстого кишечника
В большинстве случаев заболевания толстой кишки возникают в результате травмирования слизистой оболочки кишечника и последующего воспаления, нарушения его микрофлоры и моторики. К ним приводят:
- Бактерии и инфекции;
- Стрессы, нервное напряжение;
- Прием лекарственных препаратов в течение длительного времени;
- Аллергические реакции;
- Неправильный и несбалансированный рацион;
- Нарушенный обмен веществ;
- Малоподвижный образ жизни;
- Вредные привычки (курение и злоупотребление алкоголем).
И лишь малая часть патологий при этом обусловлена генетической предрасположенностью пациента.
Что способствует развитию патологии
Любая болезнь не появляется сама по себе, ее возникновению способствует ряд первопричин и предпосылок. Что же становится детонатором воспалительной аномалии толстой кишки? К сожалению, факторов, которые приводят к образованию этой патологии, много:
- Инфекции.
- Неправильное питание.
- Интоксикация организма некачественными продуктами.
- Неполноценное кровообращение в области толстого кишечника.
- Наследственность.
- Нарушение баланса здоровой микрофлоры.
Воспаление толстого кишечника может проявляться такими патологиями:
- Энтерит.
- Дуоденит.
- Мезаденит.
- Колит.
При этом воспалительное явление может протекать в:
- Хронической форме (от 6 месяцев).
- Острой форме (до 12 месяцев).
Помимо этого, патология может развиться в любом отделе кишечника:
- Слепом.
- Прямом.
- Двенадцатиперстном.
- Сигмовидном.
- Толстой кишке.
Запор – частая причина воспаления толстой кишки
Колит (воспаление слизистой оболочки толстого кишечника) может быть нескольких видов:
- Острый.
- Хронический.
- Язвенный.
- Спастический.
- Болезнь Крона.
Диагностирование патологий осуществляется только врачом, который после обследования назначает соответствующее лечение.
Признаки и Симптомы заболеваний толстой кишки
Заболевания толстой кишки относят к самым распространенным среди болезней желудочно-кишечного тракта. Все они имеют схожие первичные симптомы:
- Нарушение стула – одни больные жалуются на запоры, другие – на диарею;
- Вздутие – особенно беспокоит в послеобеденное время;
- Боли в животе, утихающие в вечернее время.
Первым признаком болезни, как правило, становятся слабые болевые ощущения в области живота и заднего прохода. По мере развития заболевания к ним прибавляются:
- Наличие в каловых массах слизи или крови;
- Повышенное газообразование;
- Выраженные признаки неврастении (раздражительность, бессонница), возможна депрессия и проявление плаксивости;
- Слабость, быстрая утомляемость, апатия.
Если у вас появились такие признаки, то желательно сразу обратится за консультацией к врачу. Так вы сможете предупредить развитие патологии кишечника и возможные осложнения.
Симптомы
Воспаленная толстая кишка не будет о себе молчать, особенно если воспаление слизистой стало реакцией на развитие болезни. Поэтому человек вряд ли будет чувствовать себя хорошо, а скорее отметит у себя такие симптомы:
- боль в животе без четкой локализации;
- боль в области анального отверстия или прямой кишки;
- боль может усиливаться при дефекации;
- ложные позывы к дефекации, увеличение частоты позывов;
- изменение цвета стула и его запаха, кал становится зловонным;
- поносы или запоры, также они могут быть поочередными;
- наблюдаются примеси слизи, гноя или даже крови в кале;
- вместо кала может выходить одна слизь;
- урчание и вздутие живота;
- метеоризм;
- потеря аппетита и веса;
- иногда наблюдаются явления интоксикации — тошнота, рвота, обезвоживание;
- повышение температуры тела;
- общее недомогание и слабость;
- снижение работоспособности.
Если человек отмечает у себя несколько этих симптомов или даже все, то это симптомы воспаления толстого кишечника, и чтобы успешно восстановить слизистую от повреждений, нужно обратиться к гастроэнтерологу или проктологу для получения лечения, а также проведения комплексной диагностики.
Синдром раздраженного кишечника
Данный недуг связан с проблемами опорожнения и наличия боли в толстом кишечнике. Появление синдрома раздраженного кишечника вызвано аномальным движением стенок кишечника. Это движение вызывает болевые ощущения и разные расстройства в работе органа.
Лечение заболевания сводится к изменению образа жизни. Нужно свести к минимуму стрессовые ситуации (наиболее распространенная причина недуга). Очень важны регулярные физические упражнения, они способствуют улучшению функции кишечника. Немаловажным для выздоровления будет отказ от вредных привычек, негативно влияющих на работу органа.
Если симптомы болезни усилились, можно снять спазмы с помощью теплого компресса на живот. Кроме этого, показано питье теплой воды. Стоит помнить и о том, что для данного заболевания характерно чередование запора и поноса.
Обратить внимание необходимо и на питание. Из своего рациона следует исключить сладости, молочные продукты высокой жирности, кофе, красное мясо, алкоголь и продукты с большим количеством различных усилителей вкуса и добавок. И, наоборот, рекомендуется употреблять в пищу нежирный йогурт, фрукты и овощи, нежирную рыбу, мясо птицы.
Тифлит
Топическая постановка диагноза зачастую затруднена, что объясняется полиморфностью и неспецифичностью клинической картины заболевания. Диагностический поиск при подозрении на тифлит предусматривает комплексное обследование пациента с применением современных лабораторных и инструментальных исследований. Наиболее информативными являются:
- Микроскопическое исследование кала
. В копрограмме определяется большое количество исчерченных мышечных волокон, зерен крахмала и растительной клетчатки. На развитие воспалительного процесса указывает кислая реакция кала и обилие йодофильной микрофлоры. Дополнительно выполняется анализ кала на скрытую кровь для исключения кровотечений из кишечника. - УЗИ абдоминальных органов
. В случае тифлита сонография позволяет обнаружить утолщение и отечность слепой кишки, сглаженность складок слизистой. Также при УЗИ органов брюшной полости обращают внимание на состояние червеобразного отростка и прилежащих отделов кишечника. В начальной стадии заболевания метод может быть недостаточно информативным. - Рентгенологическое исследование
. Обзорная рентгенография брюшной полости производится с целью экспресс-диагностики и оценки общего состояния ЖКТ. Для визуализации структуры слепой кишки проводят ирригоскопию с двойным контрастированием. При тифлите обнаруживают сужение просвета кишечника, сглаженность гаустр, деформацию и укорочение слепой кишки.
В общем анализе крови наблюдаются типичные признаки воспалительного процесса: лейкоцитоз, увеличение СОЭ, возможно появление зернистости в нейтрофилах. В биохимическом анализе крови все показатели обычно в пределах нормы. Для установления этиологии заболевания осуществляют бактериологический посев кала с последующим определением чувствительности выделенных микроорганизмов к антибиотикам. В сложных случаях рекомендована диагностическая лапароскопия.
В первую очередь тифлит необходимо дифференцировать с острым аппендицитом. Решающее значение в постановке правильного диагноза имеют данные ультразвукового исследования (утолщение стенок слепой кишки, отсутствие изменений в червеобразном отростке). Также учитывается скорость развития болезни (острое начало характерно для аппендицита) и наличие симптомов раздражения брюшины. У пожилых больных нужно проводить дифференциальную диагностику с опухолевыми образованиями. Пациентов с тифлитом обследует проктолог, хирург.
Ишемический колит
Когда артерии толстого кишечника сужаются и происходит их закупорка, уменьшается кровоток и как следствие возникает ишемический колит. Уменьшение кровотока вызывает боль в брюшине с левой стороны и приводит к травмам толстой кишки. Закупорка же приводит к отмиранию тканей кишечника и в связи с этим требуется немедленное проведение операции по удалению отмершей ткани. В основном с такой проблемой сталкиваются люди старше шестидесяти лет.
Положение усугубляется, если симптомы проявляются с правой стороны. Кровью, проходящей через артерии с правой стороны, снабжаются и толстая, и тонкая кишка. Болевые проявления в этом случае носят более интенсивный характер.
К факторам риска можно отнести возраст старше шестидесяти лет, высокий уровень холестерина, нарушение свертываемости крови, сердечную недостаточность, перенесенную полостную операцию. Обращение к врачу обязательно, если возникла достаточно сильная боль, не дающая сидеть, и в случае, если в кале появились кровяные выделения.
Лечение в случае ишемического колита предполагает использование антибиотиков (которые назначает только лечащий врач) либо проведение хирургической операции по удалению или восстановлению поврежденной части.
Коллагеновый колит
Относится к микроскопическим колитам. Болезнь развивается за счет увеличения количества белых кровяных клеток в эпителии кишок. С подобной проблемой чаще всего сталкиваются женщины в сорокапятилетнем возрасте.
Лечение проводится согласно традиционной терапии, назначенной лечащим врачом. В этом случае назначаются препараты на основе топического стероида будесонида. Предполагается также и диета. Из рациона исключают все продукты, способные стимулировать перистальтику – это кофе, жирное мясо и рыба, копчености. Полезным также является употребление отваров из таких трав, как лапчатка, иван-чай, кора дуба.
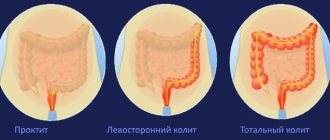
Язвенный колит
Воспаление, в процессе которого образуются язвы и эрозии на внутренней стороне толстой кишки. Характерными признаками недуга являются ноющие боли с левой стороны живота, диарея, а в запущенных случаях кровотечения после дефекации. Причины возникновения язвенного колита не установлены.
Симптомы болезни выражаются в кровотечении из прямой кишки, поносе, боли с левой стороны брюшины. Наблюдаются слабость, быстрая утомляемость.
Лечение основано на применении гормональной и базисной терапии. Больным назначают противовоспалительные средства, включающие в себя аминосалицилаты, кортикостероиды и иммунодепрессанты. Основной задачей медикаментозной терапии является ликвидация эрозий и предупреждение рецидивов.
В питании обязательно применение диеты:
- Рацион должен состоять из продуктов, богатых белками и витаминами;
- Рекомендуются нежирные сорта мяса и рыбы, овощи;
- Все продукты желательно готовить на пару.
Виды течения воспаления толстого кишечника и их признаки
В основании формирования колита лежит воспалительный процесс, который гастроэнтерологи подразделяют на два типа течения: острый и хронический.
Острый колит
Этот вид воспаления диагностируется чаще всего у людей в возрасте с 17 до 40 и с 55 до 70 лет. Высокий процент заболеваемости у этих групп обусловлен частым контактом с разными инфекциями и ослабленностью системы пищеварения из-за не соблюдения правил полезного питания и систематического приема лекарственных препаратов, которые агрессивно влияют на слизистую оболочку желудка и кишечника.
Острый колит может протекать с ярко выраженными симптомами, такими как:
- боли;
- тошнота, рвота;
- вздутие живота;
- частые болезненные позывы к дефекации;
- выделения слизи из ануса;
- понос;
- гнойно-кровяные примеси в каловых массах.
К этим симптомам могут добавляться: общее недомогание, слабость, температура, потеря веса (кахексия), артралгия и миалгия.
Тяжелое течение воспаления, особенно у пациентов со слабым иммунитетом, становится причиной появления абсцессов кишечной стенки, дегидратационного шока, сепсиса, перитонита.
Иногда острая форма имеет другую картину заболевания: в течение нескольких недель пациент мучается диареей, у него происходит бурление и ощущается дискомфорт в животе, возможны другие местные незначительные симптомы. Из-за кажущейся незначительности пациент не связывает их с серьезным воспалением. А за время латентного течения колит может перерасти в хроническую форму.
Хронический колит
Он проявляется циклично возникающими рецидивами и приводит к трудно излечимым дисфункциям пищеварительной системы. При хронической форме велик риск развития различных осложнений со стороны органов ЖКТ. Чаще всего возникают язвенные или деструктивно-дегенеративные поражения подслизистой и слизистой толстой кишки, кровотечения (внутренние), различного рода новообразования (доброкачественного и злокачественного характера).
Изменения, происходящие в органе при хроническом воспалении толстого кишечника, таковы:
- стенки кишечника утончаются и сужается просвет на пораженном участке;
- нарушается процесс кровоснабжения пораженной области;
- язвы, возникшие на поверхности, проникают вовнутрь мышечного слоя кишки, появляются нагноения;
- возможно появление новообразований – псевдополипов.
При исследовании крови наблюдается яркая картина воспаления – выраженный лейкоцитоз.
Возможны следующие симптомы:
- наблюдаются попеременно приступы диареи и запоры;
- присутствуют болевые ощущения в зоне живота без конкретной локализации, они усугубляются тошнотой, отрыжкой;
- могут возникать частые позывы к дефекации с выделением слизи вместе с прожилками крови;
- метеоризм и вздутие живота;
- потеря аппетита, привкус горечи во рту;
- выделение каловых масс со зловонным запахом.
Общее самочувствие больного колеблется от удовлетворительного до крайне дискомфортного. На фоне возникшей слабости и недомогания сильно падает работоспособность, растет раздражительность и нервозность.
Симптомы различных видов колита
На ранней стадии воспаления толстого кишечника могут возникать такие симптомы:
- урчание в животе;
- позывы к дефекации или учащенный стул;
- ощущение небольшого дискомфорта в кишечнике до или после опорожнения.
Эти симптомы мало выражены и могут не мешать обычному ритму жизни пациента, но, по мере развития воспаления, к перечисленным симптомам могут присоединиться и другие:
- тошнота, временами рвота;
- спазмы в животе;
- общее недомогание.
После этого этапа, который чаще приобретает хронический характер, возможно развитие язвенного колита. На стенках кишечника появляются эрозии, которые способны вызвать кровотечение. Могут возникать даже гнойные или слизистые образования.
Псевдомембранозный колит
Этот вид колита возникает при длительном приеме лекарств от бактерий — антибиотиков. Результатом такого лечения могут быть фибринозные бляшки. Симптомы могут быть различны, все зависит от стадии воспалительного процесса:
- При легкой форме может возникать диарея, которая быстро прекращается. Симптоматика напоминает расстройство пищеварительного тракта.
- При средней тяжести заболевание имеет более четкую картину – у пациента появляются ложные позывы к дефекации, боль в животе, в кале могут наблюдаться слизь и кровь, возможно вздутие живота.
- При тяжелой форме наблюдаются нарушения в области сердца: может развиться тахикардия и гипотония, иногда случается перфорация прямой кишки.
Неспецифический язвенный колит
Этот тип воспаления чаще встречается у женщин, чем у мужчин. Средний возраст пациенток с этим диагнозом – 20-40 лет.
Заболевание характеризуется геморрагическим воспалением толстой кишки со следующими симптомами:
- сильный болевой синдром (преимущественно в левой области живота);
- субфебрильная температура;
- кровотечения из прямой кишки;
- хронический запор;
- неприятные ощущения в суставах;
- кровяные и гнойные выделения из заднего прохода.
Со временем такие симптомы делаются менее яркими, создавая период ремиссии, но при обострении болезни состояние больного становится тяжелым. Могут возникать: поносы, боли, развивается анемия (из-за кровопотерь), физическое истощение.
Этот вид колита очень опасен осложнениями:
- развитием расширения кишечника;
- частыми внутренними кровотечениями;
- риском перфорации стенок кишки, перитонитом;
- формированием благоприятных условий для возникновения онкологии.
Спастическое воспаление отделов толстого кишечника
Этот колит является функциональным расстройством, а значит, не является тяжелой патологией. Он возникает на фоне хронической усталости, стрессов и т.д.
В основе такого воспаления лежат спазмы, сокращения стенок кишечника разной силы и частоты, что приводит к появлению у пациента таких симптомов, как:
- метеоризм;
- боли.
- запор;
- затрудненная дефекация или диарея;
Спастический колит является менее опасным по сравнению с остальными. Главным его симптомом считается трансформированный кал, напоминающий по виду округлые мешочки. При дефекации больной может ощущать боли.
Энтероколит
Энтероколит сочетает в себе воспалительный процесс в толстом кишечнике с поражением слизистой желудка. Острый энтероколит появляется при инфекции или воздействии неинфекционного характера (аллергены, яды, пищевое отравление, химические вещества).
Первичное воспаление может появиться внезапно:
- спастические боли в области живота;
- вздутие, урчание в животе;
- тошнота, иногда рвота;
- диарея.
Если энтероколит инфекционного происхождения, то могут появиться кровь и слизь в каловых массах, увеличиться температура, на языке будет обильный белый налет, при ощупывании живота будут определяться очаги болезненности.
Болезнь Крона
Редкое заболевание, при котором поражается не только толстый кишечник, но и весь пищеварительный тракт. Медики выделяют два возможных варианта его происхождения:
- инфекционная причина воспаления (тогда заболевание хорошо поддается лечению антибиотиками);
- аутоиммунная (предполагается, что иммунные клетки начинают повреждать ткани собственного кишечника).
Могут поражаться другие органы. Развиваются стоматиты, коньюктивиты, артриты в суставах, цирроз печени, воспаление желчных протоков, пиелонефрит.
В лечении используют Преднизолон и Сульфасалазин. При обострении назначают курс антибиотиков.
Кроме того, обязательно соблюдать строгую диету. Из рациона следует исключить копчености, сладости, жирные сорта мяса и рыбы, кофе, шоколад.
Помните, что самолечение в случае такой серьезной болезни недопустимо. Медикаментозное лечение назначает только лечащий врач.