Психотерапевт
Крашкина
Ирина Ивановна
Стаж 30 лет
Врач-психотерапевт, кандидат медицинских наук, член Российской профессиональной психотерапевтической лиги
Записаться на прием
К терапевтам чаще всего обращаются с жалобами, которые характерны для расстройств пищеварительной системы. А что такое симптомы диспепсии у взрослого, должен знать каждый. В диагностике требуется серьезный дифференциальный подход, так как в эту группу входят все неспецифические признаки симптомокомплексов желудочно-кишечного тракта. Лечение диспепсии напрямую зависит от причин болезни, а это в большинстве случае дефицит пищеварительных ферментов либо неправильное питание.
Симптомы и признаки диспепсии
Синдром диспепсии представляет собой расстройства пищеварения и симптомы, которые свойственные различным заболеваниям желудочно-кишечного тракта и их пограничным фазам.
Когда нарушается пищеварение, то появляются симптомы, которые объединены общим названием – диспепсия желудка, сюда относится:
- проблемы с глотанием;
- тошнота и рвотные приступы;
- отрыжка;
- боли в области желудка;
- изжога;
- урчание в животе;
- вздутие живота;
- запор, диарея.
Диспепсия желудка и кишечника вызывает боли в эпигастральной области. Они могут быть как достаточно интенсивными, так и в виде легкого дискомфорта. Возникает чувство быстрого насыщения и переполненности, а вследствие этого еще и тошнота, отрыжка, изжога. Еще один тревожный признак – утрата аппетита, причем быстро и резко. После этого у человека начинается беспричинно снижаться вес. Кишечная диспепсия сопровождается урчанием в животе, метеоризмом, поносом или запором.
Нарушение процесса переваривания еды в кишечнике может указывать на такие патологии как дисбактериаоз, дивертикулит, энзимопатия, энтерит, колит, опухоли в кишечнике, синдром раздраженного кишечника, заболевания поджелудочной железы, патологии метаболизма. Также диспепсия кишечника может свидетельствовать о том, что в нем развивается инфекция (дизентерия, холера, туберкулез кишечника, сальмонеллез и пр.).
Выделяют 2 основные группы диспепсических расстройств – функциональную диспепсию и органическую. В первом случае обнаруживаются только нарушения деятельности органа, то есть функциональные поражения, а во втором они носят исключительно органический характер. В последнем случае симптоматика будет более выраженной, при этом расстройства продолжаются долгое время.
Как лечить расстройство желудка?
Некоторые люди могут испытывать облегчение симптомов расстройства желудка в результате:
- неспешного потребления пищи в небольших количествах, содержащей незначительное количество жиров (в течение дня);
- воздержания от курения;
- воздержания от употребления кофе, газированных напитков и алкоголя;
- прекращения использования препаратов, способных раздражать слизистую оболочку желудка, таких как аспирин или противовоспалительные препараты;
- достаточного количества отдыха;
- уменьшения эмоционального и физического напряжения, например, с помощью релаксационной терапии или йоги.
Подробно об продуктах и натуральных средствах, облегчающих расстройство желудка вы можете узнать на этой странице — Что можно есть и принимать при расстройстве желудка.
Врач может порекомендовать прием антацидных препаратов или лекарств, снижающих выработку соляной кислоты или способствующих более быстрому опорожнению желудка. Многие из этих препаратов можно приобрести без рецепта. Продаваемые без рецепта лекарства следует использовать только в указанных дозировках, не превышая при этом продолжительность приема по времени, указанного на этикетке. Если вы наблюдаетесь у врача, в начале использования нового препарата всегда информируйте его об этом, т.к. это имеет важное значение.
Для облегчения расстройства желудка, как правило, рекомендуют следующие антациды:
- Алка-Зельтцер
- Маалокс
- Миланта
- Rolaids
- Риопан
Многие бренды на рынке используют различные комбинации трех основных солей – магния, кальция и алюминия с гидроксид-ионами или бикарбонат-ионами для нейтрализации желудочной кислоты. Однако, при приеме антацидов могут наблюдаться побочные эффекты. Соли магния могут спровоцировать возникновение диареи, а соли алюминия могут вызвать запор. Соли магния и алюминия часто присутствуют в одном продукте, чтобы сбалансировать эти эффекты.
Антациды с карбонатом кальция, такие как Тамс, Титралак и Алка-2, также могут являться дополнительным источником кальция, хотя они могут вызвать запор.
К блокаторам H2-гистаминовых рецепторов (H2RAs) относятся следующие препараты:
- Ранитидин (Зантак)
- Циметидин (Тагамет)
- Фамотидин (Пепсид)
- Низатидин (Аксид)
H2RAs устраняют симптомы расстройства желудка за счет снижения продукции соляной кислоты. Они работают дольше, но не так быстро срабатывают, как антациды. Среди побочных эффектов блокаторов Н2-гистаминовых рецепторов могут наблюдаться головная боль, тошнота, рвота, запор, диарея и возникновения необычных кровотечений или кровоподтеков.
К ингибиторам протонной помпы (ИПП) относятся следующие препараты:
- Омепразол (Омез, Прилосек, Зегерид)
- Лансопразол (Превацид)
- Пантопразол (Протоникс)
- Рабепразол (Ацифекс)
- Эзомепразол (Нексиум)
ИПП являются более мощными препаратами, чем блокаторы Н2-гистаминовых рецепторов, хотя они также устраняют симптомы расстройства желудка путем снижения продукции желудочной кислоты. Ингибиторы протонной помпы наиболее эффективны в лечении симптомов расстройства желудка у людей, которые также страдают ГЭРБ. Среди побочных эффектов применения ИПП могут наблюдаться боли в спине, ноющие боли, кашель, головная боль, головокружение, боль в животе, метеоризм, тошнота, рвота, запор и диарея.
Прокинетики, такие как Метоклопрамид (Реглан) могут быть полезными для людей, страдающих затрудненным опорожнением желудка. Метоклопрамид также улучшает мышечную активность в желудочно-кишечном тракте. К частым побочным эффектам прокинетиков относятся: усталость, сонливость, депрессия, тревога и непроизвольные мышечные спазмы.
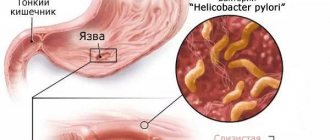
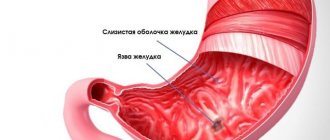
Если результаты анализов показывают, что в желудке присутствуют бактерии, вызывающие язвенную болезнь, врач может прописать антибиотики для подавления этой инфекции.
Причины возникновения
Выделяют несколько форм в зависимости от причин, которые вызывают развитие синдрома:
- простую диспепсию. Она еще называется алиментарной. Вызвана проблемами с питанием. В свою очередь бывает жировой (мыльной), бродильной и гнилостной диспепсией. В последнем случае она развивается, если в еде преобладают белковые продукты или используется несвежее мясо. Бродильная развивается от чрезмерного употребления углеводов (хлеба, капусты, бобовых, сахара) и напитков, вызывающих брожение (пиво и квас). Жировая диспепсия развивается при неумеренном потреблении жирной еды, особенно это касается свинины и баранины;
- диспепсию, связанную с дефицитом выделяемых ферментов для переваривания еды в кишечнике и желудке. В свою очередь она бывает гастрогенной (недостаток ферментов в желудке), панкреатогенной (дефицит веществ поджелудочной железы), энтерогенной (нехватка кишечных соков), гепатогенной (недостаточное выделение желчи из печени);
- диспепсию, которая связана с проблемами всасывания еды в кишечнике при синдроме мальабсорбции. В результате этого питательные компоненты не поступают из кишечника в кровь;
- диспепсия, которая связана с кишечными инфекциями. В данном случае это может быть как дизентерия, так и сальмонеллез.
- интоксикационную. Она проявляется из-за отравления при разных болезнях, в том числе гриппе, хирургических патологиях в острой форме, а также при употреблении ядов.
Все эти факторы могут способствовать возникновению болезни. Симптомы и лечение диспепсии желудка и кишечника напрямую зависят именно от причин.
Факторы риска
К ним относятся:
- частые и сильные стрессы, эмоциональное напряжение. В этом случае патология будет иметь невротический генезис;
- некоторое употребление медикаментов. Это касается антибиотиков, гормональных или противоопухолевых и других средств;
- неправильное питание. Чаще всего это касается переедания;
- интоксикация. В данном случае может быть как заболевание вирусного или бактериального происхождения, так и бытовое отравление;
- чрезмерное выделение соляной кислоты;
- проблемы с моторикой желудочно-кишечного тракта.
Это основные факторы, которые способствуют появлению диспепсии.
Осложнения
Желудочная диспепсия возникает при таких болезнях, как эзофагит, ГЭРБ, рак, стеноз или язва пищевода, рак или наличие доброкачественных опухолей, периэзофагит, склеродермия, дивертикул. Также наличие диспепсии желудка и кишечника может указывать на заболевания мышц, центральной и периферической нервной системы, патологии внутренних органов, к примеру, сужение пищевода может быть вызвано кистами и опухолями, которые его притесняют извне. Также это касается аневризмы аорты, сосудистых аномалий, гиперплазии щитовидной железы.
Осложнения диспепсии чаще всего связаны с основным недугом, которые вызывает появление этого синдрома. Больной может резко худеть, утрачивать аппетит на длительное время. Одним из тяжелых последствий является синдром Мэллори-Вейса. В этом случае разрываются слизистые прослойки нижней части пищевода, где он переходит в желудок. Из-за этого начинается желудочное кровотечение. Оно может быть достаточно интенсивным и даже привести к летальному исходу. Чаще всего возникновение синдрома Мэллори-Вейса связано с многократными приступами рвоты.
Когда следует обратиться к врачу
За лечением диспепсии желудка или кишечника нужно обращаться к гастроэнтерологу. Не стоит затягивать с походом к врачу. Особое внимание нужно уделить таким симптомам как боли в животе ночью, резкое беспричинное похудение, тошнота, рвота, частые отрыжки, приступы изжоги. Диагностику можно провести в АО «Медицина» (клиника академика Ройтберга), которая расположена в центре Москвы.
Лечение: что делать с недугом?
Лечить опущенный орган следует комплексно. Назначают:
- диету;
- комплекс лечебной физкультуры;
- народные методы терапии.
Синтетические медикаменты прописываются гастроэнтерологом, основываясь на результатах диагностики и общем состоянии пациента. Доктор прописывает препарат, дозировку и схему применения. Методика избавления от патологии исходит из причин ее появления. Следует устранять не симптом недуга, а факторы, которые его провоцируют. Применяется комплексная терапии с правильным питанием и упражнениями. Лечение рецептами «от бабушки» помогут уменьшить симптоматику, ускорить процесс выздоровления, но самостоятельно побороть снижение тонуса мышц не могут.
Принципы питания
При этой патологии рекомендуется исключить из рациона белый хлеб.
При этой патологии нет особой диеты. Важно употреблять пищу маленькими порциями, но не менее 5 раз в сутки, не допуская переедания. Максимальный интервал между едой 4 часа. Нужно исключить пряные блюда, белый хлеб, манную кашу, жирную и жареную пищу. Следует отказаться от какао, сдобы и риса. Меню обогащают фруктами и овощами, чтобы дать организму необходимое количество витаминов, минерал с легкой усвояемостью. Первый час после еды физические нагрузки противопоказаны. Рекомендуется есть хлеб из отрубей, каши из круп и молочнокислые блюда.
Лечебная физкультура
Постельный режим и отсутствие нагрузки может только усугубить положение. Все нагрузки должны быть умеренными, правильно распределенными и согласованными с доктором. Упражнения выполняются в лежачем на спине положении, при вытянутых конечностях. Делается глубокие выдохи и вдохи, при этом воздух нужно выталкивать мышцами пресса — 10 повторов. Рекомендуется поочередно поднимать вытянутые ноги по 5 раз каждую. Можно имитировать езду на велосипеде, совершать подъемы рук. Полезное упражнение: глубокий вдох, с выдохом правая нога прижимается к груди, выдох — опускается. Так делается по 5 подходов на каждую ногу. Все движения должны быть плавными, не допуская появления рывков и болевых ощущений.
Народные методы терапии
С помощью настоек из полыни, цикория, тысячелистника, аира либо золототысячника регулируют аппетит. Для этого 25 г сухих трав заливают стаканом кипятка и настаивают полчаса. Пить настойку нужно по 25 мл за 30 мин. до приема пищи. Секреторную функцию нормализуют отваром подорожника. 75 г лекарственного растения заливаются 0,5 л воды и кипятится на медленном огне. Пить по 100 мл за полчаса до употребления еды. Можно делать глиняные компрессы. Смешивают глину с водой и прикладывать лепешку к животу на 3 часа.
Диагностика диспепсии
Прежде чем начать лечение диспепсии, необходимо пройти обследование, которое включает не только описание жалоб, внешний осмотр, но и следующее:
- лабораторные исследования – общий и биохимический анализ крови, изучение кала на наличие крови, копрограмму;
- инструментальные исследования – тест на выделения кислоты желудком, эзофагогастродуоденоскопию, исследование желудочных материалов на наличие хеликобактер пилори, УЗИ органов брюшной полости, колоноскопию, рентгенографию, компьютерную томографию, эзофагеальную и антродуоденальную манометрию.
Пройти диагностику можно в АО «Медицина» (клиника академика Ройтберга), которая располагается в центральном округе Москвы, недалеко от станций метро Тверская, Новослободская, Белорусская, Чеховская. При наличии заболевания вам может понадобиться не только консультация гастроэнтеролога, но и других специалистов: психиатра, невропатолога, кардиолога, эндокринолога.
Лечение патологии
Лечение зависит от тяжести патологии и вида травмы. Если у человека проявляются симптомы того, что он надорвал живот, то необходима консультация хирурга. Если повреждение мышц незначительное, то лечение проводится амбулаторно (в домашних условиях).
При возникновении грыжи, ее ущемлении, а также разрыве мышечной ткани показано хирургическое лечение.
Консервативное лечение надрыва живота:
- Использование бандажа для фиксации мышц и уменьшения болевых ощущений, он также является профилактическим средством опущения внутренних органов. Бандаж необходимо надевать в положении лежа на ровной поверхности,
- Применение обезболивающих препаратов при сильной боли,
- Противовоспалительная терапия,
- Соблюдение охранительного режима: отказаться от подъема тяжестей, нельзя делать резких движений и наклонов, плавный, постепенный подъем из горизонтального положения,
- Питание правильное и полноценное.
Хирургическое лечение:
- Восстановление целостности мышечной ткани,
- Пластика при грыжевом выпячивании.
В послеоперационном периоде требуется ношение бандажа, исключить повышение внутрибрюшного давления (сильный смех, ношение тяжестей, запоры), соблюдать рекомендации, данные лечащим хирургом.
Золотника (пупа) в животе
При смещении золотника необходимо установить его на место. Однако сделать это не так-то и просто. Выполнять данную процедуру должен обученный человек.
Самостоятельно ставить золотник на место нельзя, так как это может привести к смещению и опущению органов брюшной полости и малого таза.
Поставить золотник на место можно с помощью массажа или банки:
- Лечение с помощью массажа. При этом кожа живота и руки массажиста намыливаются. Выполняются круговые движения по всему животу. Сначала круги большие (под ребрами и над лобком), но постепенно круг уменьшается и образуется вокруг пупка. Этот метод безболезнен,
- Лечение с помощью банки. Живот смазывают растительным маслом и массажными движениями стараются установить пуп на место. После чего на пупок кладется кружок картофеля, обернутый материей, концы которой торчат наружу (они должны быть смочены спиртом). Концы поджигаются, на пупок ставится банка. Держать банку 10 минут, после чего ее удаляют аккуратно. Проверить, на правильном ли месте золотник.
Правка живота
Правка осуществляется при положении пациента лежа на спине в расслабленном состоянии.
Вправление грыжи и надрыва следует осуществлять только при наличии соответствующих знаний и навыков.
Массажист смазывает руки кремом, чтобы улучшить скольжение. Вправление осуществляется массажными аккуратными движениями. Нельзя сильно давить или тянуть вниз, это может привести к ущемлению грыжи, а также опущению органов.
Воздушная грыжа (воздух в грыжевом мешке) вправляется спиралевидными движениями.
Народные методы
Что делать если надорвал или сорвал живот? Можно воспользоваться народными рецептами. Но это можно осуществить только при легком повреждении мышечных волокон.
Народные методы лечения:
- Прогревание с помощью глины. Необходимо сделать лепешку из красной глины, которую нагревают, заворачивают в материю и прикладывают к больному месту до остывания и высыхания,
- В первые дни к пораженному месту прикладывают охлажденные капустные листья,
- Соль завернуть в материю. Полученный кулек смочить и прикладывать к больному месту.
Лечение
Для лечения диспепсии необходима медикаментозная терапия. Отдельно требуется избавиться от поноса или запора, а для этого назначают специальные средства. Также назначаются другие препараты для лечения диспепсии и облегчения состояния больного:
- обезболивающие (спазмолитики);
- средства, которые снижают уровень кислотности в желудке;
- ферментные средства для улучшения процессов пищеварения.
Лечение должно быть комплексным и системным. Необходимо проводить терапию заболевания, которая вызвала диспепсию, то есть гастрита, дуоденита, ГЭРБ, холецистита, язвенной болезни желудка или кишечника, недуги поджелудочной железы.
Следует помнить
- Термин «расстройство желудка» используется для описания одного или нескольких симптомов, к которым относятся чувство переполненности желудка во время еды, дискомфорт, связанный с чувством переполненного желудка после еды и жжение или боль в верхней части живота.
- Расстройство желудка может быть вызвано заболеванием в пищеварительном тракте, таким как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвенная болезнь, рак или аномалии поджелудочной железы или желчных протоков.
- Иногда у человека могут присутствовать симптомы расстройства желудка, причины которого могут быть не определены. Этот тип расстройства желудка называется функциональной диспепсией.
- Расстройство желудка и изжога являются различными состояниями, но человек может страдать и тем и другим одновременно.
- Чтобы поставить диагноз «расстройство желудка», врач может направить вас на рентгеновское исследование желудка и тонкой кишки; на анализы крови и кала; на эндоскопию с биопсией, чтобы правильно поставить диагноз и выявить причину, необходимую для успешного лечения.
- Некоторые люди могут испытывать облегчение, сделав некоторые изменения в образе жизни и снизив уровень стресса (см. Как избавиться от стресса — 10 лучших способов).
- Для лечения расстройства желудка, врач может прописать антациды, антагонисты Н2-гистаминовых рецепторов (H2RAs), ингибиторы протонной помпы (ИПП), прокинетики или антибиотики.
Мифы и опасные заблуждения в лечении диспепсии
Основные заблуждения:
- тошнота, тяжесть и вздутие пройдут самостоятельно. Они временные, так что можно не идти в больницу;
- спазмолитики или ферментные средства убирают тяжесть в желудке, неприятные ощущения в кишечнике;
- если употребить кислое или острое, то дискомфорт исчезнет.
Все перечисленные мнения в корне неверные. Не стоит опираться на мифы, в которые раньше верили. При появлении тревожных симптомов необходимо обратиться к специалисту.