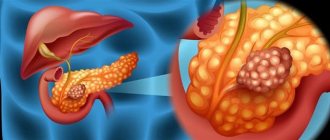
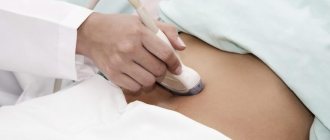
Лапароскопическая операция при заболеваниях поджелудочной железы
Поджелудочная железа – орган, заболевание которого чаще всего незаметно для человека в начальной стадии, поэтому больной узнает о нем после приступа острой боли. Поэтому для своевременного и действенного лечения необходимо сразу обращаться к специалисту за качественной диагностикой. Одним из наиболее эффективных методов диагностики и лечения поджелудочной железы является лапароскопия.
Преимущества лапароскопии
Лапароскопия – относительно новый метод проведения хирургических и диагностических процедур. С ее помощью процесс дифференциального исследования органов брюшной полости упрощается, особенно это касается осложнений, связанных с поджелудочной железой. Лапароскопия упрощает проведение холангиографии с использованием контраста, рентгенографии, биопсии и цветного фотографирования внутренних органов. Метод делает возможным найти причину болезни, что особенно помогает в экстренных случаях. Таким образом, можно выделить плюсы проведения лапароскопии:
- не остается шрама на передней стенке живота;
- результаты диагностики более точные;
- проведение процедуры безболезненно;
- маленькие кровопотери;
- количество возможных осложнений намного меньше;
- послеоперационный период в стационаре сокращается;
- реабилитационный период после хирургического вмешательства меньше.
Такие операции крайне редко требуют переливаний крови в отличие от обычных, когда практически всегда это необходимость.
Двигать мышцами живота можно уже через сутки после хирургического вмешательства, выписывают больного примерно через 4 дня, так как риск возникновения осложнений крайне мал.
Противопоказания лапароскопии
Лапароскопия при панкреатите не проводится в таких случаях:
- Недостаточная техническая оснащенность, невозможность создать максимальный доступ к пораженной части органа и обзор оперируемой области.
- Спаечные соединения в верхней области живота, сальника.
- Ожирение.
- Нарушение свертываемости крови.
- Возможность проведения очищения брюшной полости другим, менее инвазивным, способом.
При раке ПЖ в случае отсутствия доступа к пораженным участкам органа более эффективным методом считается лапаротомия – обычная операция с разрезом брюшной полости.
Также следует обратить внимание, что, в отличие от многих других видов раковых заболеваний, при онкологии поджелудочной пункцию рекомендуется не делать, так как ввиду особенностей ее расположения существует большой риск открытия кровотечения, травмирования соседних органов, образования свища. По этой причине хирурги стараются создать оптимальный доступ к органу и удалить опухолевое образование.
Перед принятием решения о проведении лапароскопии следует убедиться, что другими, менее инвазивными методами, решить поставленную задачу нет возможности.
К возможным осложнениям после проведения манипуляции относятся:
- Травмы кровеносных сосудов, кишечника.
- Переохлаждение от сухих газов, которые вводятся для раздувания живота.
- Ожоги от электродов.
- Развитие инфекций.
В лапароскопии очень важно найти профессионального опытного врача, так как от этого на половину зависит успех манипуляции.
Как лечебный метод, лапароскопия применяется при такой патологии, как хронический панкреатит. С помощью ее использования обнаруживаются:
- киста;
- камень;
- новообразование (рак в начальной стадии разной локализации).
Обнаружение опухоли или кисты требует при резекции онкологической настороженности.
При лапароскопии острого панкреатита приходится выводить часть железы из забрюшинного пространства в брюшную полость. Диагностика проводится по косвенным признакам, поскольку сама железа в силу своего топографического расположения за брюшиной непосредственному осмотру недоступна.
Отказ в лапароскопии может быть лишь в случае, если у пациента выявлены:
- ожирение;
- патология свертывающей системы крови;
- проявления психических расстройств.
Вышеперечисленное учитывается при плановой лапароскопии. В ургентных случаях процедура должна выполняться во всех необходимых ситуациях, за исключением:
- клинической смерти;
- агонии;
- осознанного отказа больного от проведения манипуляции.
Показания
Лапароскопию, как метод хирургии назначают при:
- формировании панкреонекрозов при наличии острого панкреатита;
- необходимости осмотреть деформации поджелудочной железы при панкреатите;
- наличии кисты и разного рода новообразований, как следствия хронического панкреатита.
Лапароскопия, как метод исследования применяется при:
- желтухе, которая прогрессирует, когда нужно узнать ее происхождение;
- гепатомегалие, генезис которой неизвестен;
- асцитах, происхождение которых невозможно диагностировать другим путем (часто параллельно находят циррозы печени или раковые клетки);
- исключении наличия раковых клеток в желчном пузыре;
- определения болезней мочевыводящих путей.
Лапароскопическая диагностика позволяет проверить, на какой стадии находится панкреатит, его серьезность.
Резекция поджелудочной при злокачественных опухолях
Цистаденомы (доброкачественные опухоли поджелудочной) поддаются такой резекции чаще всего, эффективно применение процедуры для нейроэндокринной опухоли, что находится в том же органе. Злокачественные образования запрещается удалять таким путем. Тем не менее, если придерживаться правил работы с онкологическими клетками, лапароскопическую резекцию можно считать одним из наиболее безопасных и надежных методов.
Большим минусом такой резекции можно считать то, что людей, которые проходили процедуру мало, поэтому метод считается экспериментальным и требует подтверждения и дальнейшего изучения.
Часто лапароскопией выявляют злокачественные опухоли, которые до процедуры считались безопасными новообразованиями. Если такая ситуация произошла, берут во внимание такие факты:
- какие у больного сопутствующие болезни;
- есть ли клетки опухоли в крае резекции;
- есть ли возможность провести эффективное лечение;
- нужно ли делать еще одну резекцию, но уже по правилам онкопроцедур.
Если пациенту необходима такая резекция в поджелудочной при панкреатите, к ней необходимо подготовиться, а именно:
- провести внешний визуальный осмотр;
- провести лабораторную биохимическую диагностику, чтоб определить, нет ли вероятности, что опухоль гормонально-активная;
- сделать КТ со срезами 0,3-0,4 см;
- провести эндоскопическое УЗИ и биопсию если есть подозрение, что новообразование злокачественное;
- иногда необходимо сделать ретроградную холангиопан-креатографию.
Биохимический анализ проводится выборочно. Параметры диагностики определяются зависимо от симптоматики. Если данные биохимии неоднозначные, возможно проведение провокационного теста или исследований в конкретных местах.
Лапароскопическая дистальная панкреатэктомия
Показания для проведения процедуры такие же, как и для проведения другой операции. Но дистальную панкреатэктомию не используют для работы со злокачественными новообразованиями. Такой метод подходит для удаления псевдокист и опухолей в железе или ее хвосте. Использование такого способа запрещается для:
- злокачественных опухолей поджелудочной;
- врачей, которые не имеют навыков в открытом оперативном вмешательстве или сложных процедур, в которых используется такая методология.
В каких случаях назначается ее проведение?
Лапароскопия поджелудочной железы проводится при:
- Некрозе тканей поджелудочной, сопровождающемся развитием инфекций и абсцесса.
- Ферментном перитоните.
- Полиорганной недостаточности, которая развилась и сохраняется на протяжении трех дней после осуществления консервативной терапии, так как это явный симптом отмирания тканей железы и забрюшинной зоны.
- На КТ или МРТ обнаружено 50-ти процентное отмирание тканей железы.
- Распространении некроза на забрюшинную область.
- Образовании кист.
- Обрастании железы рубцовой тканью для восстановления оттока пищеварительных ферментов при длительном хроническом панкреатите.
- Образовании камней, закупоривающих желчный, поджелудочный проток и просвет двенадцатиперстной кишки.
- Опухолевых образованиях.
- Периампулярном раке.
- Асците головки поджелудочной.
Перед принятием решения о выборе лапароскопии как метода лечения или хирургического вмешательства необходимо оценить возможность и эффективность ее проведения в конкретном случае, убедиться в отсутствии противопоказаний.
Для того чтобы выяснить, что лапароскопия возможна и не опасна в конкретном случае, пациент должен пройти некоторые исследования. Назначается:
- Клинический, биохимический анализ крови, анализ на ее свертываемость.
- Токсикологический анализ мочи и крови.
- УЗИ брюшного и забрюшного пространства.
- В особых случаях – КТ и анализы на онкомаркеры.
- Необходимо пройти флюорографию, кардиограмму, сдать анализ на ВИЧ и гепатит.
Если операция ургентная, проводят анализы крови, мочи, показателей свертываемости, определяют группу и резус крови. При позитивном решении назначается лапароскопическая операция.
Непосредственная подготовка к операции предполагает голодание на протяжении восьми часов перед проведением манипуляции. Если операция назначена на утро, кушать не рекомендуется после 18.00 вечера предыдущего дня, чтобы организм успел переварить всю еду. Отсутствие еды в пищеводе снижает риск развития инфекции брюшной полости, появление рвоты во время введения анестезии.
В день манипуляции за час до процедуры больному при необходимости также делают очистительную клизму или дают медикаментозные средства для очистки кишечника.
Перед проведением процедуры больной должен снять украшения, линзы, зубные протезы.
Непосредственно перед операцией пациенту вводятся препараты, которые облегчают вхождение в наркоз, препятствуют развитию страха, уменьшают секрецию желез и риски развития аллергических реакций. Наркоз, обычно, вводят внутривенно и через пути дыхания.
Ход операции
Операцию проводят по следующему алгоритму:
- Введение в брюшную область углекислого газа для создания свободного пространства, которое обеспечит визуализацию оперируемой области, свободное перемещение инструментов. Газ накапливается при помощи иглы, которую вводят через созданное отверстие в пупке.
- Через небольшие надрезы на животе вводят полые трубки, которые прокладывают путь для хирургических инструментов, используемых в процессе проведения операции. Как правило, вводят три трубки: одна для лапароскопа (ее вводят в ранее осуществленный пупочный надрез), две остальные – для введения дополнительных инструментов.
- Вводится лапароскоп, на котором закреплен световод и видеокамера.
- Осматривается брюшная полость на предмет наличия существующих поражений, степени их разрастания, наличия спаек и воспалительных очагов.
- Осуществляются запланированные лечебные действия (декомпрессия, дренаж, санация) либо удаление тканей, опухолей, спаек или камней.
- Забирается материал для гистологического и биологического обследования.
- Наружу выводится гнойное содержимое (при его наличии).
- Осматривается брюшная полость на предмет того, что все неотложные процедуры выполнены.
- Удаляются хирургические инструменты.
- Удаляется газ.
- На осуществленные разрезы (как правило, их всего три) накладываются швы.
Если швы косметические – они рассосутся сами, если обычные – на 10 день после манипуляции их снимают.
Реабилитация
| Фактор | Рекомендации |
| Диета | В первый день после операции рекомендуется отказаться от еды, можно пить только небольшое количество негазированной щелочной воды. На следующий день в зависимости от состояния пациента и тяжести операции может использоваться искусственное питание специальными смесями или осуществляется переход на щадящее питание согласно пятого диетического стола. |
| Уход за швами | После снятия нитей на протяжении двух недель швы рекомендуется обрабатывать зеленкой/йодом, чтобы не допустить инфицирование, и периодически менять повязки. Купаться, как правило, можно на третий день после снятия швов. Через месяц после операции для лучшего заживания рубцов при отсутствии признаков воспаления их можно обрабатывать специальными мазями. |
| Нагрузки | Две-три недели после операции предполагают ограничение физических нагрузок. |
| Половая жизнь | При положительной динамике восстановления половую жизнь можно начинать через две недели после проведения операции. |
Следование этим пунктам очень важно для скорейшего выздоровления и предупреждения послеоперационных осложнений.
Загрузка…
Показания для проведения процедуры такие же, как и для проведения другой операции. Но дистальную панкреатэктомию не используют для работы со злокачественными новообразованиями. Такой метод подходит для удаления псевдокист и опухолей в железе или ее хвосте. Использование такого способа запрещается для:
- злокачественных опухолей поджелудочной;
- врачей, которые не имеют навыков в открытом оперативном вмешательстве или сложных процедур, в которых используется такая методология.
Сегодня разработано 3 варианта проведения процедуры:
- удаляют одновременно селезенку;
- не нарушают целостности селезенки и ее сосудов;
- пересекая сосуды, но не трогая селезенку.
Селезенку пытаются сохранить из-за того, что она играет важную роль в борьбе с капсульными патогенными микроорганизмами. Это благоприятно сказывается на работе организма и продолжительности жизни. Эта информация не подтверждена полностью, поэтому многие хирурги удаляют орган, тем более сохранить сосуды при лапароскопии тяжело.
Подготовка:
- дают анестезию;
- делают эндотрахеальную интубацию;
- ставят катетер Фолея;
- положение пациента зависит от месторасположения опухоли;
- на ноги одевают компрессионные чулки;
- делают брюшную полость стерильной.
Процедура:
- при помощи видеолапароскопа проводят осмотр брюшной полости;
- благодаря диссекцие попадают к поджелудочной;
- для точного обнаружения опухоли и больших сосудов в поджелудочной применяют лапароскопическое УЗИ;
- ищут относительно тонкое место в железе;
- сосуды мобилизуют степлером, кроме тех, что плотно прилегают;
- проводят резекцию части органа и забирают из живота;
- ставят дренажную трубку;
- извлекают дренаж.
Такой метод защищает брюшную полость от попадания инфекций извне. Вероятность развития грыж и болевого синдрома сводится к нулю. После операции на протяжении года пациент должен строго придерживаться назначенной диеты. Спустя это время больной полностью выздоравливает. Дальше он должен раз в пол года проходить контрольное УЗИ.
Другие операции на поджелудочной железе
Операция на поджелудочную железу делается разными методами. Регистрация в качественном интернет казино Frankcasino. Ссылка на сайт казино Франк https://www.casinozru.com/casino/frank-casino.html Помни о турнирах. Смотри отзывы лудоманов или получи бесплатные бонусы играй на мобильном телефоне Франк казино. В первую очередь хирург делает маленькие разрезы на животе и вводит лапароскоп. Так он может осмотреть органы и определить, нет ли метастаз опухоли. Вид оперативного вмешательства зависит от того, где расположено новообразование: в головке – операция Уипла, в хвосте – дистальная панкреотэктомия, в теле – тотальная панкреатэктомия:
- При операции Уиппла врач удаляет головку органа, частично желудок, тонкий кишечник и желчный проток, их целостность восстановиться со временем.
- При помощи лапароскопии проводят диагностику, в ходе которой ищут локализацию раковых метастаз. Это последний метод исследования, который дает заключительные результаты о степени распространения опухоли. Благодаря тому, что сегодня лапароскопы имеют усовершенствованные оптические волокна, приспособления для проведения биопсии и другие инструменты, возможности лапароскопии увеличились. Такой метод диагностирования помогает точнее определить тактику будущей терапии поджелудочной железы при панкреатите.
- Операция при псевдокисте. Применяемый метод: трансгастральный доступ. К поджелудочной пробираются через желудок при помощи эндоскопа и лапароскопа. Проводят дренаж.
- Лапароскопическая энуклеация. Используется при доброкачественных новообразованиях. Метод требует минимальной резекции. Применяется к поверхностным опухолям до 20 мм. Для того, чтоб определиться с тем, сколько ткани нужно вырезать, применяют специальный датчик. Переднюю фасцию вскрывают и изымают опухоль.
- Панкреатикодуоденэктомия. Метод экспериментальный и его польза не доказана.
источник
Методика проведения лапароскопии при панкреатите: показания и технология проведения
Лапароскопия при панкреатите применялась ограниченно, но в настоящее время используется при многих хирургических патологиях, в том числе — при заболеваниях органов пищеварительной системы.
Сам термин означает суть этого метода: «лапаро» с древнегреческого переводится как живот, «скопия» — осмотр, который производится с помощью специального аппарата с окуляром — лапароскопа. Он вводится в брюшную полость через небольшое (1,0—1,5 см) рассечение в его передней мышечной стенке. Помимо самого лапароскопа, через аналогичное второе отверстие вводится манипулятор — инструмент, при помощи которого хирург производит некоторые операции.
Как выполняется процедура
Больной занимает положение на операционном столе в зависимости от вида вмешательства. Например, резекция поджелудочной требует, чтобы пациент лежал на правом боку.
Лапароскопия – операция на поджелудочной, которую делают при помощи специального хирургического инструмента, канюли. Его вводят в брюшную полость через маленький разрез на животе чуть ниже пупка. Затем:
- Наполняют брюшинное пространство углекислым газом.
- Делают дополнительные разрезы на передней брюшной стенке, чтобы использовать дополнительный инструментарий и видеокамеру.
- За ходом операции следят на экране.
Удалив опухоль и завершив иссечение омертвевших участков, разрез зашивают. Предварительно удаляют инструментарий, устанавливают дренаж, чтобы обеспечить отток жидкости из органа и предотвратить отек тканей.
Если целью операции была диагностика, получив результаты биопсии, принимают решение о дальнейшей лечебной тактике. Лапароскопия при панкреатите длится в среднем до трех часов.
Что такое лапароскопия поджелудочной железы?
Лапароскопия — хирургическая малоинвазивная лечебно-диагностическая процедура. Это информативный способ первичной диагностики сложных патологий, которые не были точно диагностированы другими, более доступными способами. В определенных ситуациях используется в качестве малоинвазивной лечебной манипуляции.
Метод характеризуется малой травматичностью и высокой селективностью.
Лапароскопия поджелудочной железы: тонкости операции при панкреатите
Лапароскопия поджелудочной железы — малоинвазивная лечебно-диагностическая манипуляция. До недавнего времени имела очень ограниченное применение, однако сегодня врачи назначают эту процедуру при многих хирургических болезнях инсулинпродуцирующей структуры.
Суть лапароскопической оперативной техники – работа через малые проколы с помощью манипуляторов
Отказ от традиционной лапаротомии в пользу лапароскопических методик позволил снизить количество послеоперационных осложнений и сократить восстановительный период.
Преимущества диагностической и лечебной лапароскопии
Поскольку все хирургические операции на органах брюшной полости чрезвычайно травматичны, рискованны и влекут за собой много негативных последствий, лапароскопия существенно облегчила этот процесс. Она имеет значительные преимущества перед классической лапаротомией, когда доступ в брюшную полость производится путем срединного разреза передней брюшной стенки от эпигастрия до симфиза:
- высокая точность визуализации всех пространств и органов;
- более точная диагностика;
- снижение травматизации брюшной стенки (длина разреза обычно — 25–30 см, в некоторых случаях − больше);
- снижение травматизации органов брюшной полости — при разрезе для лучшего обзора органы смещают и тем самым нарушают их анатомическое расположение и травмируют;
- значительное уменьшение сроков реабилитации и сокращение пребывания в больнице;
- отсутствие рубца после процедуры.
Преимущества и недостатки методики
Преимущества лапароскопии заключаются в следующем:
- Безболезненность процедуры;
- Более точная диагностика;
- Более короткий срок реабилитации больного после выполненной операции;
- Отсутствие шрамов на передней брюшной стенке.
Благодаря тому, что при лапароскопии осуществляются небольшие разрезы, сами приборы небольшие в диаметре и оснащены линзами, которые позволяют получить высококачественное изображение, она имеет много достоинств перед обычной операцией, предполагающей большой разрез брюшной полости.
К таким преимуществам можно отнести:
- меньшая травматичность брюшной стенки и внутренних органов;
- лучшая визуализация оперируемой области;
- небольшой период пребывания в больнице;
- реабилитация проходит быстрее и менее болезненно;
- после процедуры остаются небольшие, аккуратные рубцы, которые заживают значительно быстрее, нежели следы больших разрезов;
- меньшая травматичность снижает риски развития послеоперационных осложнений.
В то же время, этот метод имеет и некоторые недостатки:
- по причине использования оптики искажается восприятие глубины введения лапароскопа — чтобы рассчитать нужную глубину и правильно ввести прибор нужен профессионализм;
- прибор не такой гибкий и изворотливый, как руки врача, такая неповоротливость уменьшает диапазон проведения процедуры;
- сложно вычислить силу давления инструментов на ткани, так как нет тактильных ощущений, для этого опять же требуется опытность и профессионализм;
- нет возможности вычислить некоторые характеристики органов (например, плотность опухоли);
- в процессе проведения процедуры врач видит только конкретный оперируемый участок и не может рассмотреть брюшную область в целом (по этой причине можно пропустить наличие опухолевых образований в пространстве, которое находится за пределами визуализированного участка).
Лапароскопия – относительно новый метод проведения хирургических и диагностических процедур. С ее помощью процесс дифференциального исследования органов брюшной полости упрощается, особенно это касается осложнений, связанных с поджелудочной железой. Лапароскопия упрощает проведение холангиографии с использованием контраста, рентгенографии, биопсии и цветного фотографирования внутренних органов.
- не остается шрама на передней стенке живота;
- результаты диагностики более точные;
- проведение процедуры безболезненно;
- маленькие кровопотери;
- количество возможных осложнений намного меньше;
- послеоперационный период в стационаре сокращается;
- реабилитационный период после хирургического вмешательства меньше.
Такие операции крайне редко требуют переливаний крови в отличие от обычных, когда практически всегда это необходимость.
Поскольку все хирургические операции на органах брюшной полости чрезвычайно травматичны, рискованны и влекут за собой много негативных последствий, лапароскопия существенно облегчила этот процесс. Она имеет значительные преимущества перед классической лапаротомией, когда доступ в брюшную полость производится путем срединного разреза передней брюшной стенки от эпигастрия до симфиза:
- высокая точность визуализации всех пространств и органов;
- более точная диагностика;
- снижение травматизации брюшной стенки (длина разреза обычно — 25–30 см, в некоторых случаях − больше);
- снижение травматизации органов брюшной полости — при разрезе для лучшего обзора органы смещают и тем самым нарушают их анатомическое расположение и травмируют;
- значительное уменьшение сроков реабилитации и сокращение пребывания в больнице;
- отсутствие рубца после процедуры.
Показания и противопоказания к операции
Как лечебный метод, лапароскопия применяется при такой патологии, как хронический панкреатит. С помощью ее использования обнаруживаются:
- киста;
- камень;
- новообразование (рак в начальной стадии разной локализации).
Проведение лапароскопии при панкреонекрозе сводится к выявлению и иссечению отмирающих тканей органа.
Обнаружение опухоли или кисты требует при резекции онкологической настороженности.
При лапароскопии острого панкреатита приходится выводить часть железы из забрюшинного пространства в брюшную полость. Диагностика проводится по косвенным признакам, поскольку сама железа в силу своего топографического расположения за брюшиной непосредственному осмотру недоступна.
Показания и противопоказания
Малоинвазивное вмешательство на тканях поджелудочной железы показано при следующих заболеваниях:
- доброкачественные опухоли;
- злокачественные опухоли на начальных этапах формирования;
- кисты при хронических формах панкреатита;
- панкреонекроз.
Лапароскопия при панкреонекрозе проводится с целью удаления участков, подвергшихся отмиранию. Опухоли и кисты резецируют с соблюдением принципов онкологической радикальности. Острые формы панкреатитов порой требуют выведения части железы в брюшную полость. При этом предотвращается контакт здоровых тканей с воспаленным органом и панкреатическим соком, который может привести к разрушению участка брюшины, кишечника или крупного кровеносного сосуда.
С диагностической целью операцию назначают, если у больного диагностирован асцит неясной этиологии, желтуха, увеличение размеров печени. При этом через камеру лапароскопа хирург производит визуальный осмотр органов живота и, если это необходимо, отделяет микрочастицы тканей для цитологического исследования.
От проведения лапароскопии отказываются, если пациент страдает ожирением, патологией свертывающей системы крови, психическими расстройствами. Однако эти противопоказания актуальны только для плановых вмешательств. Экстренная лапароскопия может производиться практически во всех случаях. Исключение — клиническая смерть, агональное состояние, осознанный отказ адекватного больного от медицинской помощи.
Лапароскопия с целью диагностики
Диагностическая лапароскопия выполняется нечасто: например, если при проведении УЗИ не удается обнаружить участок некроза или опухоли.
Показания к использованию лапароскопии с целью диагностики:
- желтуха как признак гепатита или обтурационного процесса общего желчного протока опухолью или камнем — ее необходимо дифференцировать как острый признак или сопровождающую воспаление хронического характера (калькулезный холецистит);
- перитонит для уточнения этиологии;
- определение масштаба и характера поражения ПЖ (поджелудочной железы);
- установление формы подтвержденного панкреонекроза.
Методы диагностики для назначения лапароскопии
Диагностическая лапароскопия выполняется нечасто: например, если при проведении УЗИ не удается обнаружить участок некроза или опухоли.
Показания к использованию лапароскопии с целью диагностики:
- желтуха как признак гепатита или обтурационного процесса общего желчного протока опухолью или камнем — ее необходимо дифференцировать как острый признак или сопровождающую воспаление хронического характера (калькулезный холецистит);
- перитонит для уточнения этиологии;
- определение масштаба и характера поражения ПЖ (поджелудочной железы);
- установление формы подтвержденного панкреонекроза.
Перед назначением лечебной лапароскопии необходимо провести ряд обследований, несмотря на то, что сам метод не считается опасным, и осложнений после его проведения не наблюдается. К обязательным диагностическим методам для решения вопроса о назначении лапароскопии относятся:
- клинический и биохимический анализы крови;
- коагулограмма – комплексный анализ показателей свертываемости крови;
- токсикологический анализ крови и мочи (если предполагается отравление алкоголем, токсическими веществами, лекарственными препаратами);
- УЗИ органов брюшной полости и забрюшинного пространства;
- КТ;
- при необходимости – тесты на онкомаркеры.
Все предварительные исследования нужны для оценки возможных рисков:
- кровотечения;
- перфорация соседних органов.
Перед лапароскопическим операционным вмешательством необходимы следующие виды лабораторных и инструментальных способов исследования:
- Общий анализ крови;
- Биохимия крови;
- Компьютерная томография;
- Магниторезонансная томография;
- Ангиография;
- Биопсия.
Получив результаты, лечащий врач выносит решение о целесообразности проведения лапароскопии. Им будет составлен подробный план процедуры и того, что необходимо сделать непосредственно перед операцией:
- Визуальная диагностика, которая необходима для точного определения анатомической структуры поджелудочной железы.
- Биохимический анализ крови для установления наличия зависимости новообразования от гормонов.
- Компьютерная томография органа, призванная выбрать оптимальное место доступа к поджелудочной железе в ходе операции.
- Ультразвуковая диагностика вкупе с биопсией.
- Сдача тестов на онкомаркеры.
После выполнения определенного набора этих диагностических процедур врач выносит решение о необходимости выполнения лапароскопической операции и составляет план дальнейшей подготовки больного к выполнению процедуры.
Диагностическая лапароскопия выполняется в редких случаях. Например, при невозможности определения места локализации опухолевого процесса или участка некроза при помощи УЗИ.
Лапароскопия, как метод лечения
С помощью лечебной лапароскопии можно:
- убрать гнойное содержимое из брюшной полости при перитоните панкреатогенной этиологии;
- вскрыть и очистить зоны деструкции вокруг ПЖ и в тканях самого органа.
Показания к лечебной лапароскопии:
- острый панкреатит;
- панкреонекроз, подвергшийся инфицированию с развитием абсцесса;
- перитонит, развившийся под воздействием ферментов (абактериальный);
- наличие полиорганной недостаточности после проведения интенсивной консервативной терапии на протяжении 3 суток (это указывает на обширный некроз тканей ПЖ и забрюшинной клетчатки);
- более 50% некроза тканей ПЖ, выявленного при обследовании на КТ-ангиографии;
- диагностированное другими методами распространение панкреонекроза в забрюшинное пространство, что может привести к летальному исходу.
Но согласно опубликованным результатам недавних исследований, существует мнение, что:
- при остром панкреатите (ОП) и панкреонекрозе (ПН) лапароскопия противопоказана – это связано с особенностями ее выполнения и осложнениями, отягощающими течение ОП и ПН;
- диагностировать ПН можно современными неинвазивными методами: УЗИ органов брюшной полости и ЗП (забрюшинного пространства);
- результат от лечебной лапароскопии (ЛЛ) не выше полученного эффекта от проведенного лучевого или хирургического лечения;
- возможность санации брюшной полости при перитоните или забрюшинной флегмоне успешно решается без ЛЛ.
Предоперационная подготовка для выполнения операции
Накануне манипуляции не рекомендуется ужин, утром проводится очистительная клизма.
Процедура безболезненная, поскольку перед ее проведением проводят обезболивание. Предварительно проводят медикаментозную подготовку перед наркозом инъекцией наркотического анальгетика. В операционную больной доставляется на каталке.
После интубации трахеи подают эндотрахеальный наркоз. Для профилактики тромбофлебита к ногам крепятся датчики прерывистой компрессии. Кожу живота обрабатывают спиртом и йодом, предварительно обложив место вокруг предполагаемого вмешательства стерильным бельем.
Как проводится операция?
Суть лапароскопии — хирургическое вмешательство с применением манипуляторов через малые проколы.
Техника проведения процедуры несложная: для введения зонда и других инструментов делают 3–4 небольших разреза (0,5–1,0 см) в передней брюшной стенке. Для создания рабочего пространства создается пневмоперитариумом — живот наполняют углекислым газом. Далее производятся необходимые действия:
- удаление некротизированных участков поджелудочной железы;
- абдоминизация.
Затем лапароскоп и вспомогательные аппараты удаляют, накладываются швы на места разрезов, закрывают их асептической повязкой.
Для предупреждения послеоперационной инфекции пациенту вводится еще в операционной максимальная доза антибиотика.
Если в ходе лапароскопического вмешательства выясняется, что устранить патологию этим методом нельзя, не прерывая операцию, производят открытую лапаротомию.
Ход операции
Несмотря на отсутствие широкого разреза, лапаротомия является довольно болезненным вмешательством. Поэтому перед ее началом больного вводят в наркоз. Применяют эндотрахеальный вариант подавления деятельности ЦНС, что требует интубации пациента. Наркозно-воздушную смесь подают непосредственно в дыхательные пути через интубационную трубку.
После того как больной заснул, хирург делает несколько (3-4) надрезов длиной 0,5-1,5 см, через которые в брюшную полость вводят инструментарий. Чтобы обеспечить рабочее пространство, пациенту накладывают пневмоперитонеум (надувают живот углекислым газом). Далее манипулятор проводят к пораженному участку и выполняют необходимые действия (абдоминизация поджелудочной железы, резекция).
После окончания работы лапароскоп и вспомогательные агрегаты удаляют, на разрезы накладывают швы, после чего поврежденную кожу прикрывают асептической повязкой. Для профилактики инфекционных осложнений пациенту непосредственно в операционной может быть введена ударная доза антибиотика.
На заметку! Иногда в ходе вмешательства выясняется, что устранить патологию лапароскопически невозможно. В таких случаях, не прерывая операцию, переходят к открытой лапаротомии.
Подробнее об абдомизации
Под абдоминизацией поджелудочной железы понимают операцию, направленную на выведение органа в брюшную полость. В норме железа располагается в забрюшинном пространстве, отделяясь от желудка, кишечника и печени париетальным листком брюшины.
Операция проводится при тяжелых формах острого панкреатита. Дело в том, что в результате массивного некроза поджелудочной железы продукты распада и агрессивные ферменты легко попадают в клетчатку забрюшинного пространства и брыжейку кишечника – развивается разлитой перитонит, состояние больного значительно ухудшается. Возрастает риск летального исхода.
Вмешательство выполняется путем рассечения живота по срединной линии. Сначала врач вводит анестетик в окружающую железу клетчатку, а потом рассекает листок брюшины. Орган бескровно выводится в брюшную полость, окутывается сальником, после чего между ними устанавливают дренаж для оттока «сукровицы», введения антибиотиков.
Абдоминизация проводится только в тех случаях, когда есть большая вероятность восстановления железы и позволяет в значительной степени отграничить воспалительный процесс.