Заболевание, которое сопровождается невозможностью продвижения пищевого комка по полой мышечной трубке из глотки в желудок, в медицинской практике называется эзофагоспазмом. Это и есть спазм пищевода.
Патология довольно распространена как у мужчин, так и у женщин. Но до 40 лет представительницы слабого пола подвержены этой проблеме чаще мужчин. К 45-летнему возрасту показатели сравниваются.
Коротко о болезни
Нормальное состояние пищевода предполагает свободное перемещение пищи и жидкости по пищеводной трубке. Для здорового органа эта функция не представляет сложностей. Она осуществляется естественно и совершенно незаметно.
Нарушение, вызванное различными патологиями, приводит к тому, что такой обычный процесс, как проглатывание пищи, становится болезненным и сопровождается сокращением мышц органа в виде пугающих человека спазмов.
Виной тому – резкое сокращение диаметра просвета пищеводной трубки в отдельных ее участках, вследствие чего пищевой комок вместо свободного постепенного перемещения по гладкой мускулатуре пищевода застревает в области сужения органа.
Кратность и длительность спазмов разнообразна. Есть единичные, мгновенные случаи. Но возможны и длительные, часто повторяющиеся спазмы.
Спастическое сдавливание или ком в горле, кроме болезненных ощущений, вызывает тревогу и панику.
Получив сведения о факторах, способствующих возникновению спазмов, можно не только научиться предупреждать их, но и полностью избавиться от негативных проявлений патологии.
Спазм пищевода: симптомы
Клиника заболевания зависит от типа и локализации спазма. Главные клинические симптомы эзофагоспазма:
- Дисфагия – затруднения при глотании слюны и пищи. Дисфагия носит непостоянный характер, выраженность ее может быть весьма различной у одного больного. Часто дисфагия носит парадоксальный характер. Прогрессирования тяжести дисфагии при эзофагоспазме не бывает. Сфинктер между пищеводом и желудком работает нормально.
- Торакалгии могут быть также весьма различными. Возникают боли как после еды, так и без связи с приемом пищи, и даже ночью. Характерно появление болей во время стрессовых ситуаций. Интенсивность может быть различной – от чувства дискомфорта («ком в горле», «заложенность»), до сильнейших болей похожих на стенокардитические, давящего характера, иррадиирущих в спину, в межлопаточное пространство, шею. Такие боли чаще вызываются диффузным эзофагоспазмом. Продолжительность болей может быть от нескольких минут до суток. Снимаются подобные боли спазмолитиками, иногда бывает достаточно нескольких глотков теплой воды.
Диспепсические явления (отрыжка, изжога, регургитация) возникают при тяжелом течении спазма пищевода.
Постоянно существующий эзофагоспазм приводит к потере массы тела, что еще больше усиливает нервные расстройства, причем аппетит может сохраняться.
Симптомы
Клинические проявления эзофагоспазма очень разнообразны по интенсивности – от простого ощущения кома в горле до острых режущих болевых приступов в области грудной клетки.
Спазм продолжается чаще всего несколько секунд. Но бывает и довольно затяжное дискомфортное ощущение на протяжении 30–60 минут.
Самые распространенные признаки:
- затруднение употребления как твердой, так и жидкой пищи (дисфагия);
- болевые ощущения в груди, под лопатками;
- сдавливание в грудной клетке при большом физическом напряжении;
- возникновение болевого синдрома в ушах, руках, челюсти.
Нет определенных проявлений, связанных с состоянием покоя и двигательной активности. Приступ появляется в процессе потребления пищи, проглатывания слюны, физической нагрузки или в состоянии относительного покоя. Не исключена возможность спазма во время сна.
Локализация спазмов
Наиболее частыми местами возникновения являются начало и конец пищеводной трубки.
Это обуславливается наличием большого количества нервных окончаний в этой области, которые быстро реагируют на появление раздражителей, влияющих негативным образом на состояние нервной системы. Помимо этого, спазмами пищевод пытается противостоять проникновению грубых и травмирующих частиц.
Существует вероятность спазматического сокращения проявления по всему пищеводу.
Спазм пищевода: причины
Причины, вызывающие спазм пищевода, изучены не до конца. Различают первичный и вторичный эзофагоспазм.
Первичный эзофагоспазм – это отдельная нозология, в основе которой лежат нарушения в межмышечном нервном сплетении пищевода. Поражение может иметь как периферическое (отравление алкоголем, вирусная инфекция, отравление некоторыми видами грибов), так и центральное происхождение (менингоэнцефалит, психосоматические заболевания). В последнее время первичный спазм пищевода рассматривается как психосоматическая патология, которая как у взрослых, так и у детей, развивается на фоне психотравмирующей ситуации. На симптомы, вызванные спазмом пищевода (ретростернальные боли, дисфагия, чувство кома в горле), накладываются симптомы со стороны психики (страх, фобии, паника).
Первичный диффузный спазм пищевода имеет много общего с кардиоспазмом. При отсутствии лечения, эзофагоспазм нередко переходит в это заболевание.
Вторичный эзофагоспазм – развивается как синдром различных заболеваний, возникает как результат висцеро-висцеральных рефлексов, вследствие повышения чувствительности слизистой пищевода к подобным раздражениям (при язвенной болезни желудка, при ГЭРБ, при ЖКБ, при эрозивных эзофагитах). Возможны спазмы пищевода при сахарном диабете, аутоиммунных нарушениях.
Иногда эзофагоспазм бывает у здоровых людей при проглатывании слишком горячей пищи, алкоголя, сухой и твердой пищи.
Причины
Непроизвольное сокращение мышц органа является следствием многих факторов. Среди них – некоторые заболевания, провоцирующие воспаление слизистой оболочки органа:
- стеноз или дистальный эзофагит пищевода;
- желчнокаменная болезнь;
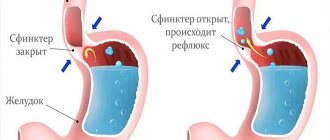
- заброс в пищеводную трубку желудочного сока – гастроэзофагеальная рефлюксная болезнь;
- язвы различной этиологии;
- инфекционные заболевания;
- воспалительные процессы в мышечной трубке.
Помимо этих серьезных патологических состояний, причиной болезни могут стать следующие явления:
- недостаточно тщательно прожеванная пища;
- грубая или обжигающая еда;
- термический, химический или механический ожог пищеводной трубки;
- аллергические реакции различного происхождения;
- наличие постороннего предмета.
Большой вред наносит пищеводу употребление крепких алкогольных напитков, стресс.
Особенности патологического состояния
Пищевод представляет собой трубку, длиной около 25 сантиметров, соединяющую желудок и глотку. Название органа отражает его основную функцию – транспортировку пищевого комка из полости рта в полость желудка.
После того как пища попадает в пищевод, благодаря перистальтическим сокращениям мышц органа она продвигается вниз, при этом происходит расширение эзофагеального отверстия впереди комка и его смыкание позади него на участке протяженностью около 5 сантиметров. Расположенный на границе между пищеводом и желудком нижний кардиальный сфинктер раскрывается за пару секунд до того, как пищевой комок подойдет к нему. Такая слаженность процесса достигается благодаря работе нервной системы и воздействия ряда гормонов.
Нарушить этот процесс может эзофагоспазм пищевода. Патология сопровождается нарушением процесса продвижения пищевого кома из полости рта в желудок в результате резкого сокращения мышц пищевода в определенном участке (чаще всего это начальный и конечный отдел пищеводной трубки, имеющие больше всего нервных окончаний). Патологию также называют спазмом пищевода.
Заболеванию подвержены как мужчины, так и женщины, возникнуть оно может в любом возрасте. По статистике среди пациентов моложе 40-ка лет больше женщин, но после этого возрастного рубежа патология диагностируется с одинаковой частотой у представителей обоих полов.
Классификация спазмов пищевода
Эзофагоспазм может протекать в острой форме и переходить в хроническую. Как правило, хроническое течение заболевание приобретает у людей с нарушениями жевания и нервными расстройствами.
Болезнь может быть первичной и вторичной. Первичное заболевание развивается самостоятельно, а вторичное – возникает на фоне или как осложнение другой болезни. При вторичном виде патологии к ее симптомам добавляются проявления основного заболевания. Причины развития этих видов эзофагоспазмов будут отличными.
Рекомендуем узнать, почему при панкреатите повышается температура.
Читайте: каким болезням подвержен пищевод.
Кроме того, выделяют диффузный и сегментарный спазм пищевода. При диффузном виде патологии происходят неконтролируемые мышечные сокращения на всем протяжении трубки, при этом нижний пищеводный сфинктер функционирует нормально. Этот вид спазма еще называют «четкообразным», так как чередование спазмированных и нормальных участков пищевода напоминает четки. Патология чаще возникает при употреблении жидкостей, а не твердой пищи.
При сегментарном виде патологии спазмируются отдельные участки пищевода, что приводит к нарушению процесса прохождения пищи в желудок. На фоне патологии наблюдается спазм пищеводного сфинктера. Длительность приступа, как правило, не превышает нескольких секунд, однако он может повторяться многократно.
Почему возникает эзофагоспазм?
Причины развития спазмов пищевода будут отличаться при первичном и вторичном виде патологии. Первичный эзофагоспазм является результатом нарушений работы нервной системы. Он может возникать из-за неправильного функционирования интрамуральных нервов, контролирующих сокращения пищевода, и дефицита оксида азота, являющегося релаксантом для гладкой мускулатуры.
Кроме того, к причинам развития эзофагоспазма, приводящим к неправильной работе нервной системы, относят:
- травмы головы;
- перенесение инсульта;
- полиомиелит;
- новообразования в головном мозге;
- сильные стрессы, эмоциональные перенапряжения.
Вероятность развития первичного эзофагоспазма также повышают алкоголизм, сахарный диабет, радиационное облучение.
Среди заболеваний, на фоне которых развивается вторичный эзофагоспазм, выделяют:
- эзофагиты;
- ГЭРБ;
- грыжу пищеводного отверстия диафрагмы;
- язву желудка и ДПК;
- системные васкулиты;
- эрозии пищевода;
- желчнокаменную болезнь.
Кроме того, к факторам, влияющим на развитие заболевания, относят:
- некачественное пережевывание пищи;
- употребление слишком грубой, очень горячей пищи и напитков;
- попадание в пищевод агрессивных веществ;
- возникновение аллергических реакций;
- попадание в пищевод посторонних предметов.
Симптомы эзофагоспазма
Симптомы, указывающие на эзофагоспазм, могут проявляться по-разному в зависимости от вида и формы патологии. Их выраженность может быть различной, от легкого дискомфорта в пищеводе при прохождении пищи до острых, интенсивных и длительных болей в груди.
Чаще всего спазмы длятся несколько секунд, до минуты. Диффузные эзофагоспазмы могут длиться часами, днями и в некоторых случаях даже неделями. К проявлениям эзофагоспазма относят:
- трудности при проглатывании пищи и напитков (дисфагия);
- боль в загрудинной области, она также может отдавать в лопатки, уши, челюсть, руки;
- чувство присутствия инородного предмета в глотке («ком в горле»).
Боли в груди при спазмах пищевода схожи с болевыми ощущениями, которые возникают при стенокардии. Но в отличие от болей при заболевании сердца, появляющихся при физических нагрузках, при эзофагоспазме болезненные ощущения возникают при употреблении пищи или эмоциональных напряжениях.
Классификация заболевания
Эзофагоспазм может иметь острое или хроническое течение. Последнее, как правило, связано с нарушением жевательной функции или повышенной нервной возбудимостью. При этом в процессе глотательных движений ощущается дискомфортное сдавливание пищевода, невозможность проглотить пищевой комок.
В зависимости от первопричины эзофагоспазма выделяют два вида заболевания:
- Первичный, или идиопатический. Он возникает на фоне нарушений нервной системы.
- Вторичный, или рефлекторный. Его проявление связано с перечисленными выше заболеваниями. Не исключена возможность возникновения спазмов этой категории в связи с отравлениями.
Помимо описанных форм и видов, патологический спазм подразделяется на такие разновидности, как:
- диффузный;
- сегментарный;
- кардиологический;
- нервно-психологический.
При каждом из них наблюдается своеобразная симптоматика.
Диффузный спазм
Основной причиной этого недуга становится нарушение двигательной моторики пищевода. Мышечные сокращения гладкой мускулатуры происходят непроизвольно. Тонус нижнего сфинктера при этом находится в нормальном состоянии. Такие спазмы могут проявляться на протяжении всего пищевода.
Характерные симптомы:
- Болевой синдром проявляется в эпигастрии и охватывает всю протяженность полости, включая нижнюю челюсть, область шеи и плечи. Такой приступ возникает даже без наличия факта употребления пищевых продуктов.
- Отрыжка и срыгивание появляются после прекращения спазма.
- Как ни странно, диффузный эзофагоспазм возникает при употреблении жидкой пищи чаще, чем при проглатывании твердого пищевого комка.
Продолжительность спазма может составлять от нескольких минут до 3-4 часов.
Сегментарный спазм
Этот вид недуга сопровождается деформированием стенок пищевода и интенсивными спазмами на определенных его участках. Это препятствует продвижению по нему пищевого комка.
Основными признаками сегментарных спазмов являются:
- появление боли умеренного характера, локализующейся в нижнем отделе органа и приводящей к спазму сфинктера в начале или конце пищевода;
- возникновение и прекращение спазма идет с постепенным нарастанием болезненных ощущений;
- повторяющаяся неоднократно дисфагия во время употребления жидкости, хлебных изделий, овощей и фруктов;
- возникновению спазма предшествует сокращение мышечной мускулатуры, превышающее допустимую норму;
Характерным признаком сегментарного эзофагоспазма является его кратковременность. Однако при продолжительности в несколько секунд спазм может неоднократно повторяться во время одной трапезы. Такая ситуация может наблюдаться 3-4 раза в месяц.
Кардиологический
При кардиоспазме пищевода наблюдается существенное расширение на протяжении всей мышечной трубки в сочетании с резким сужением ее кардиального отдела.
К такой патологии приводит ряд факторов, среди которых следует отметить:
- Продолжительные спазмы, провоцируемые язвенной болезнью органов пищеварительной системы, травмой или воспалением слизистой оболочки пищевода, новообразованием различной этиологии, негативным воздействием токсических веществ.
- Патологии органов, расположенных рядом с диафрагмой.
- Инфекционные заболевания, провоцирующие нервно-психологические нарушения.
Негативное воздействие интоксикации, вызванной никотином, угарными газами или свинцом, также провоцирует кардиоспазм.
Вертеброгенный спазм
Спазмы в полости органа становятся в некоторых случаях признаком развивающегося остеохондроза. Это вертеброгенный эзофагоспазм. Его проявление связано с ущемлением нервных корешков в грудном и шейном отделах позвоночного столба.
Чтобы отличить данный тип спазма от симптомов других патологий позвоночника, проводится тщательное обследование, включающее ряд диагностических мероприятий.
Затруднения при глотании
Нарушение функциональной деятельности пищевода приводит к невозможности проглотить пищевой комок. В результате возникает следующая ситуация:
- Резко сокращается гладкая мускулатура органа в процессе употребления пищи.
- Пища застревает, что провоцирует рвоту.
- Глотательный спазм, вызванный неврологическими патологическими состояниями, не всегда связан с приемом пищи. Боли в зоне грудной клетки при неврозе похожи на приступы стенокардии.
- В редких случаях – приступы удушья, ощущение кома в горле, когда нет возможности проглотить даже слюну. Это происходит вследствие спазма в начале пищевода.
Перечисленные проявления провоцируются тревогой, испугом. Болезненные ощущения при глотании напоминают сдавливание изнутри инородным предметом, возможно ощущение пожара в груди. Продолжительность приступов варьируется от 2-3 секунд до 3 часов.
Спазмы на нервной почве
Возникновение нервного спазма, сопровождаемого судорожными мышечными сокращениями органа, происходит вследствие таких факторов, как:
- чрезвычайное психологическое напряжение;
- ощущение тревоги, страха, испуг;
- длительная депрессия;
- состояние стресса.
Спазм на нервной почве происходит непроизвольно, внезапно и остро. Его возникновение не зависит от приема пищи.
Если первый приступ произошел в процессе употребления пищи, то симптом в последующем способен проявиться рефлекторно. Боязнь повторного приступа становится причиной отказа пациента от еды.
Дисфагия
Инсульт
Ангина
16231 25 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Следует различать истинную дисфагию и псевдодисфагию, которая проявляется ощущением комка в горле, но не сопровождается нарушением глотательного акта.
Процесс глотания регулируется нервным центром, который расположен в продолговатом мозге, поэтому поражение мозговых структур ведет к нарушению глотательного рефлекса. В акте глотания участвуют мышцы ротоглотки и пищевода, патология которых также приводит к дисфагии.
Разновидности нарушения глотания
Нарушение глотания является, как правило, симптомом желудочно-кишечных, онкологических или неврологических заболеваний.
Акт глотания состоит из трех фаз: ротовой (осуществляется произвольно), глоточной (осуществляется рефлекторно) и пищеводной (осуществляется также рефлекторно).
В зависимости от того, на каком этапе возникает трудность проглатывания, можно говорить о причине этого явления. В некоторых случаях затруднение глотания вызвано нарушением акта глотания в сочетании с болезненностью (одинофагия
). Иногда бывает ощущение, что при проглатывании в горле застревает комок, в остальное время такой жалобы не возникает. При некоторых заболеваниях развивается страх глотания (
фагофобия
), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
В зависимости от причины, которая не позволяет пище попасть в желудок, различают функциональную и органическую дисфагию. Функциональное нарушение акта глотания
обусловлено расстройством сокращения и расслабления мышц верхнего пищеводного сфинктера либо ротоглотки и пищевода вследствие нарушения нервной регуляции. Возможна также
органическая причина расстройства акта глотания
из-за механического препятствия или сужения в области ротоглотки или пищевода.
Возможные причины нарушения глотания
Одной из ведущих причин нарушения глотания являются последствия инсульта
.
Клинически проявления нарушения глотания в данном случае включают поперхивание или кашель при приеме пищи; слюнотечение; накапливание пищи за щекой или ее выпадение изо рта, затруднение при приеме таблетированных лекарственных средств.
Дисфагия служит также симптомом болезни Паркинсона
и выявляется почти у половины пациентов.
Дегенеративные процессы в центральной нервной системе в конечном итоге приводят к поражению мышц ротоглотки, что сопровождается нарушением глотания и речи. Симптом чаще проявляется на поздних стадиях развития болезни.
К нарушению акта глотания приводит дискинезия пищевода
, которая может сопровождаться атонией и параличом либо спазмом пищевода (эзофагоспазм).
К атонии пищевода
могут приводить поражения головного мозга при травмах головы, кровоизлияниях или опухолях мозга и нарушение работы вегетативной нервной системы при системных заболеваниях (системной склеродермии, миастении и др.).
Как правило, при этом ведущими клиническими признаками выступают симптомы основного заболевания. При системной склеродермии
поражаются соединительные ткани с вовлечением в патологический процесс кожи, опорно-двигательного аппарата и внутренних органов. Пищевод при этой патологии поражается чаще, чем другие органы, что проявляется затруднением глотания. Дисфагия при
миастении
(мышечная слабость) часто бывает единственным симптомом заболевания и проявляется затруднением глотания сухой и плохо пережеванной пищи, особенно в положении лежа.
Другой причиной дискинезии пищевода является дисфагия спастического характера (эзофагоспазм
), которая возникает вследствие психоэмоционального стресса у пациентов с эзофагитом, язвенной болезнью желудка и т. д. Кроме того, эзофагоспазм развивается при заболеваниях, которые сопровождаются общим судорожным синдромом (эпилепсия).
Клинически спазм пищевода проявляется загрудинными болями и нарушением глотания.
К числу довольно редких причин нарушения глотания относится
ахалазия кардии
. При этом заболевании поражаются межмышечные нервные сплетения, что приводит к невозможности расслабления нижнего пищеводного сфинктера и перистальтике пищевода. Нарушение тонуса пищевода при этом сопровождается дисфагией, рвотой и болью в момент проглатывания пищи.
Сократительная функция пищевода нарушается при дисфункции верхнего пищеводного сфинктера, окулофарингеальной мышечной дистрофии
(наследственное заболевание, при котором поражаются мышцы лица и головы). В этих случаях дисфагия вызвана поражением нервно-мышечной ткани пищевода, которое сопровождается слабостью мышц.
Органические причины нарушения глотания включают, прежде всего, новообразования головы, шеи, пищевода и средостения
. Поскольку анатомическое пространство средостения ограничено, опухоли, разрастаясь, могут сдавливать венозные стволы, что сопровождается развитием синдрома верхней полой вены (нарушением оттока венозной крови от верхней части тела). Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Одной из частых причин нарушения акта глотания служит появление дивертикулов пищевода
– мешковидных выпячиваний стенок пищевода в сторону средостения. При этом возникают першение, повышенное слюноотделение и ощущение комка в горле.
Нарушение проходимости пищевода, которое вызывает дисфагию, может развиваться при инфекционных процессах в пищеводе или ротоглотке
(например, при ангинах, абсцессах и флегмонах), а также при туберкулезе вследствие рубцового сужения пищевода.
Тиреомегалия
(увеличение щитовидной железы) также может приводить к нарушению акта глотания вследствие сдавления пищевода, однако этот процесс наблюдается лишь на поздней стадии развития заболевания.
На фоне психосоматических нарушений, истерий возможно возникновение психогенной дисфагии, которую сопровождают другие неврологические симптомы (псевдозаикание, «ком в горле» и др.).
К каким врачам обращаться?
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода могут возникать у детей первого года жизни.
Появление первых симптомов расстройства пищеварения – срыгивания, внезапной рвоты неизмененной пищей сразу после еды, боли при глотании – требует немедленного обращения к .
Если такие симптомы в течение длительного времени (более месяца) выявляются у взрослого, необходимо в обязательном порядке посетить . По результатам осмотра терапевт может дать направление к или онкологу для обследования желудочно-кишечного тракта. При неврологических нарушениях, сопутствующих дисфагии, необходимо обратиться к или психотерапевту.
Диагностика и обследования
Поставить предварительный диагноз можно уже после тщательного опроса пациента. При этом обращают внимание на длительность дисфагии и характер ее течения. Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
У пациентов с системной склеродермией характерным признаком является поражение коже. О неврологической природе дисфагии свидетельствуют такие симптомы, как ухудшение речи, охриплость голоса, атрофия языка, а также признаки нервно-мышечных поражений. Для выявления заболеваний, которые способны нарушить поступление пищи в пищевод, исследуют полость рта и глотки.
Для выявления дисфункции мышц рта и глотки, а также органических изменений выполняют рентгеноскопию с сульфатом бария и пищеводную манометрию. Пациентам с функциональной дисфагией может потребоваться также эзофагогастроскопия для исключения сопутствующей механической обструкции пищевода.
Возникновение спазмов у беременных
Мышечное сжатие трубки возможно и без заболеваний органа. Ведущие факторы в этом случае – гормональные и физиологические изменения, происходящие в организме женщины при беременности:
- увеличение плода и связанное с этим давление на органы ЖКТ;
- расслабление мышц, вызванное усиленной выработкой прогестерона;
- повышенная нервная возбудимость нервной системы.
К снятию приступа в этот период надо подходить с большой осторожностью, обязательно консультироваться с врачом.
Первая помощь
Чтобы снять спазм пищевода в домашних условиях, следует:
- постараться успокоиться;
- устранить спазм в процессе проглатывания пищи приемом любого теплого напитка, например, ромашкового чая или молока;
- положить под язык таблетку нитроглицерина или любого успокоительного средства, если нет подходящих препаратов, подойдет леденец или жвачка со вкусом мяты;
- уменьшению спазма способствует прием таких препаратов, как Дилтиазем, Нифедипин.
Использование препаратов допустимо после консультации с врачом. Если приступы повторяются часто и купировать их не получается самостоятельно, это повод для похода в поликлинику с целью выявления причин заболевания.
Лечение
Первая помощь, оказанная в экстренном порядке, не избавляет от риска возобновления приступов. Поэтому необходимо пройти обследование и курс лекарственной терапии.
Основным направлением лечения является не только устранение болезненных спазмов, но и причин, их порождающих. С этой целью:
- Снимают приступы и устраняют позывы к рвоте с помощью Церукала и Дротоверина.
- Понижают кислотность желудка, принимая Омепразол (Омез), Креон, Фамотидин.
- Защищают слизистую оболочку пищевода антацидными препаратами, такими как Альмагель, Гастал и Ренни.
- Приводят в норму мышечный тонус пищевода, используя Нифедипин.
- В качестве обезболивающего средства применяют Анестезин или Новокаин.
- Для быстрого снятия спазма делают укол Атропина (внутривенно или внутримышечно).
Следует помнить, что любые лекарственные препараты могут содержать в своем составе аллергические компоненты и имеют противопоказания (особенно при беременности). Поэтому длительность курса лечения и дозировку назначает врач, самолечение способно привести к серьезным осложнениям.
Помощь народных рецептов
Многие ищут, как снять спазм народными средствами. Рецептов немало, вот лучшие из них:
- Отвар из аниса и семени льна. Опустить в кипящую воду по 1 ст. ложке сырья, кипятить на очень маленьком огне с закрытой крышкой 15 минут. Процедить, слегка остудить и добавить 1 ст. ложку меда. Рекомендуется пить по 1-2 ст. ложке перед едой трижды в день.
- Настой из листьев мяты перечной и подорожника. По 1 ч. ложке лекарственных трав залить крутым кипятком, настоять полчаса. Принимать по 1 ст. ложке утром натощак. Можно добавить мед по вкусу.
- Непревзойденным успокоительным средством являются настои или отвары из лекарственных растений — ромашки аптечной, пустырника, пиона, валерианы, шалфея, хмеля.
Эти средства способствуют нормализации состояния нервной системы, снимают тревожность, обладают противовоспалительными и спазмолитическими свойствами.
Несмотря на то что эта патология не представляет опасности для жизни, при появлении описанных симптомов следует обратиться к врачу и пройти адекватное обследование и курс лечения. Это даст возможность предотвратить такие серьезные заболевания, как стенокардия и рак органов пищеварительной системы.