О грыже пищевода и рефлюкс-эзофагите
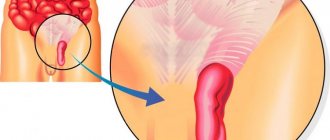
Грыжа пищеводного отверстия диафрагмы (ГПОД) и рефлюкс-эзофагит — это заболевание пищевода и связочного аппарата диафрагмы, при котором возникает расширение пищеводного отверстия диафрагмы и растягиваются связки, фиксирующие пищевод и желудок. В результате растяжения верхняя часть желудка выходит в грудную полость и нарушается работа нижнего пищеводного сфинктера.
Изменение угла Гиса и нарушение работы нижнего пищеводного сфинктера приводит к забросу кислого желудочного содержимого или желчи из двенадцатиперстной кишки в пищевод с развитием воспаления и перестройки слизистой оболочки, вплоть до возникновения рака пищевода. По данным Европейской и Американской гастроэнтерологических ассоциаций, если ГПОД существует в течение 5–12 лет без лечения, то риск развития рака пищевода возрастает на 270% через 5 лет и на 350–490%, в зависимости от возраста — через 12 лет.
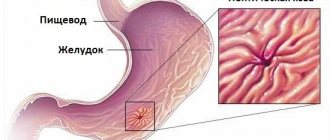
Под рефлюкс-эзофагитом понимают воспалительный процесс в пищеводе, возникающий вследствие заброса желудочного или кишечного содержимого в пищевод и воздействия его на слизистую оболочку пищевода.
Грыжа пищеводного отверстия диафрагмы, как правило, сочетается с ГЭРБ. Гастроэзофагеальная рефлюксная болезнь характеризуется комплексом диспептических, пульмонологических и кардиологических расстройств, возникающих, как правило, вследствие ГПОД и патологического желудочно-пищеводного рефлюкса.
Почему возникает хиатальная грыжа
Заболевание может быть врожденным и приобретенным. Причины, провоцирующие его, весьма разнообразны.
Все три формы патологии возникают под воздействием одних и тех же факторов. К врожденным относятся грыжи и грыжевые карманы, образующиеся еще в период внутриутробного развития, а также провоцирующим фактором является недоразвитие диафрагмы.
К приобретенным относятся:
- травмы грудной клетки;
- воспалительные процессы в этой области; возрастные изменения;
- повышенное внутрибрюшное давление.
Нередко заболевание возникает при сочетании нескольких причин, к примеру, когда органы брюшины выходят через естественное отверстие диафрагмы (врожденный дефект) во время приступа кашля у курильщика (приобретенный причинный фактор).
Классификация грыж пищеводного отверстия диафрагмы
Выделяют три основных типа ГПОД.
- Скользящая (аксиальная) грыжа.
Встречается почти у 90% больных. В этом случае кардия лежит выше пищеводного отверстия диафрагмы, в связи с чем изменяются соотношения между пищеводом и желудком, резко нарушается замыкательная функция кардии. - Параэзофагеальная грыжа.
Отмечается приблизительно у 5% больных. Характеризуется тем, что кардия не изменяет своего положения, а через расширенное отверстие выходят дно и большая кривизна желудка. - Короткий пищевод.
Как самостоятельное заболевание встречается редко и представляет аномалию развития. Обычно встречается в сочетании со скользящей грыжей и является следствием спазма, воспалительных изменений и рубцовых процессов в стенке пищевода.
Классификация рефлюкс-эзофагита
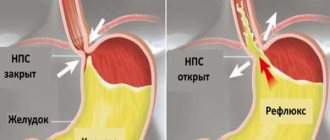
Рис. 1. Нормальное положение желудка и угла Гиса (схема).
Рис. 2. Перемещение части желудка в грудную полость и изменение угла Гиса при грыже пищеводного отверстия диафрагмы (схема).
Для унификации и оценки данных гастроскопического исследования используют классификацию степени выраженности эзофагита по Savary-Miller, при этом различают четыре стадии заболевания:
- I стадия — округлые и продольные поражения, которые не сливаются и распространяются от Z-линии к слизистой оболочке пищевода;
- II стадия — сливающиеся транзиторные поражения в зоне Z-линии, не захватывающие всю поверхность слизистой оболочки;
- III стадия — язвенные поражения, сливающиеся в нижней части пищевода и охватывающие всю поверхность слизистой оболочки;
- IV стадия — хронические язвенные поражения пищевода, фиброзный стеноз, укорочение пищевода (пищевод Барретта).
причины
Диафрагма является мышца , которая отделяет легкие от брюшной полости; когда вы делаете глубокий вдох, диафрагма, которая в расслабленном состоянии имеет форму купола, сжимается и сплющивается. Благодаря этому движению он позволяет воздуху поступать в легкие.
На левой стороне диафрагмы есть небольшое отверстие, через которое проходит пищевод, трубка, которая несет еду и жидкости в желудок. В нормальных условиях это отверстие ( перерыв ) действительно мало и идеально прилегает к пищеводу.
Желудок, когда все хорошо, находится полностью ниже диафрагмы.
ожирение ,У некоторых людей перерыв (отверстие в диафрагме) ослабевает и расширяется, часто без видимой причины. Это может быть наследственное заболевание, или даже
- чрезмерное усилие во время упражнений (таких как поднятие тяжестей) или напряжение при дефекации,
- поражения анатомической причины,
- особенно большой перерыв от рождения (врожденный).
Независимо от причины возникает грыжа: часть желудка уходит вверх, в грудную полость, потому что отверстие расширилось. Такая ситуация называется грыжевой грыжей.
Хиатальные грыжи очень часты, старше 50 лет.
Известно в основном 3 типа грыжевой грыжи:
- Хиатальная скользящая грыжа: это наиболее распространенный тип, грыжа идет вверх и вниз, входя и выходя из грудной полости. Эти грыжи обычно маленькие и обычно не вызывают проблем или симптомов.
- Фиксированная грыжа пищевода (или параэзофагеальная): в этом случае верхняя часть желудка остается зажатой в грудной клетке. Даже в этой ситуации симптомы могут быть незначительными. Тем не менее, с большей вероятностью возникнут проблемы с пищеводом.
- Сложная или смешанная грыжа пищевода: к счастью, этот тип грыжи встречается редко. Грыжа может принимать различные формы: даже в ситуациях, когда весь желудок образует грыжу в грудной клетке. Весьма вероятно, что этот тип грыжи вызывает проблемы и что необходимо лечение, которое часто включает хирургическое вмешательство. Однако сложные грыжи очень редки.
В более специализированных контекстах четвертая форма грыжи также включена в эту классификацию, которая одновременно включает грыжи других внутренних органов, таких как толстая кишка и селезенка.
Хиатальная скользящая грыжа
Это наиболее частая форма, встречающаяся у более чем девяти из десяти пациентов; название относится к обнаружению более или менее большой части желудка, которая проскальзывает через пищеводный перерыв, отверстие в диафрагмальной мышце, через которое проходит пищевод. Это часто связано с состоянием ожирения.
Это является причиной наиболее распространенного симптома, рефлюкса (повышение кислоты из желудка в рот).
Скольжение иногда является динамическим, обратимым состоянием и особенно чувствительно к изменениям брюшного давления (глотание, напряжение, кашель, … они могут способствовать выходу грыжи, которая впоследствии может восстановить исходное положение).
Факторы риска
- Возраст 50 или старше,
- ожирение,
- беременность.
Это расстройство чаще встречается у женщин, чем у мужчин, вероятно, из-за внутрибрюшных сил, которые проявляются во время беременности.
Симптомы, признаки и клиническая картина грыжи пищеводного отверстия диафрагмы и рефлюкс-эзофагита
Наиболее частыми симптомами являются изжога, часто упорная, мучительная, возникающая как после еды, так и натощак, особенно при наклоне туловища и в положении лежа, а также отрыжка воздухом, кислым, горьким или срыгивание пищи. Характерным симптом грыжи пищеводного отверстия диафрагмы является боль, обычно жгучего характера, которая возникает в подложечной области, за грудиной, в левом подреберье, усиливается при физической нагрузке, при наклонах. Часто бывает ощущение комка в горле и появление боли при проглатывании пищи. В этой ситуации человек ощущает дискомфорт за грудиной вплоть до сильной распирающей боли, распространяющейся в левое плечо и лопатку (совсем как при стенокардии), жжение, чувство нехватки воздуха или неудовлетворенность вдохом. У некоторых пациентов часто происходит внезапное, без видимых причин, повышение артериального давления. Ночью отмечается повышенное слюноотделение, приступы кашля и удушья, к утру появляется осиплость голоса.
Методы диагностики
Диагностика основывается на клинической картине, описанной выше, и инструментальных методах обследования. Инструментальные методы обследования, используемые для диагностики ГПОД и РЭ, включают:
- фиброгастроскопию — во время которой оценивается состояние слизистой пищевода, желудка и двенадцатиперстной кишки, а также выявляется пролабирование слизистой желудка в пищевод,
- рентгенологическое исследование пищевода и желудка, во время которого выявляется собственно ГПОД, ее размеры, фиксация, а также оценивается моторика пищевода и желудка и наличие рефлюкса бариевой взвеси в пищевод,
- третьим исследованием, помогающим хирургу в определении показаний к операции и выбору метода оперативной коррекции, является суточная рН-метрия пищевода и желудка, во время которой определяется уровень желудочной секреции и наличие патологических рефлюксов из желудка в пищевод. Наиболее важным критерием наличия и тяжести рефлюкс-эзофагита считается общее время, при котором рН составляет менее 4 ед. Увеличение числа рефлюксов продолжительностью более 5 мин. и повышение длительности наиболее продолжительного рефлюкса свидетельствует о снижении пищеводного клиренса и позволяет предположить наличие гипомоторной дискинезии пищевода.
Для выявления ГПОД и определения степени поражения пищевода, а также выбора правильной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес полное описание гастроскопии, рентгена пищевода и желудка с барием на ГПОД, желательно УЗИ органов брюшной полости, необходимо указать возраст и основные жалобы. В редких случаях при несовпадении жалоб, данных рентгена и ФГС, необходимо выполнить суточную рН метрию и манометрию пищевода,. Тогда я смогу дать более точный ответ по вашей ситуации.
Диагностика
Опрос и осмотр больных позволяют врачу заподозрить хиатальную грыжу, но для подтверждения диагноза требуется выполнение рентгенологического исследования. Дополнительно может быть рекомендована ЭФГС (эзофагогастроскопия) – для уточнения состояния слизистых оболочек пищевода и желудка. Если хиатальная грыжа сопровождается болями за грудиной, обязательно проведение ЭКГ для исключения проблем с сердцем.
Для всех видов ГПОД (аксиальной других) методы диагностики одинаковы.
Лечение грыжи пищеводного отверстия диафрагмы
Пучков К.В., Филимонов В.Б. Грыжи пищеводного отверстия диафрагмы: монография. — М.: МЕДПРАКТИКА — М., 2003. — 172с.
Лечение ГПОД на 99% соответствует лечению ее осложнений — рефлюкс-эзофагита и, к сожалению, терапевтическое лечение ГПОД является чисто симптоматическим: пока пациент принимает лекарственные препараты, ограничивает себя в питании, и строго выполняет все предписания и назначения врача, его состояние относительно удовлетворительное. Как только курс лечения прекращен, то все симптомы ГПОД (постоянная отрыжка, мучительная изжога) возвращаются. Консервативному (терапевтическому) лечению у врача-гастроэнтеролога подлежат больные с небольшими нефиксированными грыжами пищеводного отверстия диафрагмы, без выраженной клинической картины и только в том случае, если пациент готов пожизненно принимать препараты, препятствующие возникновению рефлюкс-эзофагита или уменьшающие симптомы заболевания. Но стоит отметить, что при систематическом применении препаратов, снижающих кислотность желудочного сока, например, омеза, кваматела, ранетидина и других, через 5 лет риск развития рака желудка увеличивается на 350%, а через 12 лет — увеличивается на 560% по сравнению с лицами без ГПОД того же возраста. В то же время, отсутствие в желудке кислоты препятствует нормальному перевариванию пищи, в результате чего ее остатки попадают в толстую кишку, вызывая гнилостные процессы и развитие тяжелого дисбактериоза кишечника.
Народные средства и методы лечения народной медицины при грыже пищевода
Хотелось бы особо отметить народные средства и методы народной медицины, применяемые при лечении грыжи пищеводного отверстия диафрагмы. Рекомендуемые различными травниками, сборниками советов для пациентов и другой популярной литературой народные или псевдонародные средства и методы лечения ГПОД, приводят к временному улучшению состояния пациента и снятию симптомов рефлюкс-эзофагита, которые воспринимаются пациентами как излечение. Все народные средства лечения ГПОД по своему механизму действия сопоставимы с лекарственными препаратами — они либо уменьшают кислотность желудочного сока, либо меняют кислотность (нейтрализуют) сам желудочный сок. Но как правило, эффективность народных средств при грыже пищевода ниже на 50–70% по сравнению с лекарственными препаратами.
Рис. 3. Грыжа пищеводного отверстия диафрагмы до оперативного вмешательства (схема).
Причины развития
Согласно статистическим данным, грыжа пищеводного отверстия диафрагмы распространена среди людей, которые достигли 55 лет. Это объясняется возрастным перерастяжением или ослаблением связочно-суставного аппарата. Мало того, к такому заболеванию предрасположены астеники (т.е. физиологически слаборазвитые люди).
Перемещение органов в средостение могут вызвать нарушение работы сердца и легких человека. Существует ряд факторов, приводящих к проявлению характерного недуга:
1) Нарушения сокращений кишечника и других органов ЖКТ (перильстатика). Болезнь может проявляться в хроническом виде из-за следующих «провокаторов»:
- язва желудка и двенадцатиперстной кишки;
- воспаление ПЖЖ (панкреатит);
- воспаление желудочной оболочки и 12-перстной кишки;
- хронический холецистит.
2) Имеются предпосылки, что грыжа пищевого отверстия диафрагмы может возникнуть в результате аномального развития организма при вынашивании эмбриона. Следовательно, человек с пороками грудного желудка, короткого пищевода и других похожих анатомических особенностей может быть подвержен этому заболеванию;
3) В силу того, что грыжа связана с диафрагмой, ее развитие могут спровоцировать всевозможная дефективность органа:
- развитие мышечной слабости;
- увеличение грыжевых ворот;
- растянутость диафрагмального отверстия.
4) Повышенное давление внутри брюшного пространства также может вызвать грыжу пищеводного отверстия. Этому могут способствовать:
- опухоли или неоплазия в брюшной полости;
- метеоризм (повышенное газообразование в кишечнике);
- длительный и сильный кашель с мокротами, а также сопутствующие этому заболевания;
- закрытые или открытые повреждения живота;
- беременность;
- сильная и частая рвота;
- дисбактериоз, понос;
- заболевания дыхательной системы.
5) Не исключено, что на развитие грыжи пищевого отдела диафрагмы может повлиять и образ жизни. Доказано, что люди астенического телосложения, которые часто поднимают тяжести, нередко становятся жертвами этого недуга.
Кроме того, существует теория (пока не доказанная) о косвенном влиянии алкоголя и никотина на развитие указанной болезни. Не стоит забывать про питание при грыже пищеводного отверстия диафрагмы, поскольку переедание и обжорство тоже являются ее «союзниками». Одна из особенностей человеческой пищеварительной системы – не приспособленность к обработке большого количества пищи. Желудочная камера не может быстро передавать еду в кишечник, что приводит к ее переполненности, нежелательному давлению на диафрагму.
Хирургические методы лечения грыжи пищеводного отверстия диафрагмы (грыжи пищевода)
При отсутствии эффекта от медикаментозной терапии ГПОД показано оперативное лечение, суть которого заключается в восстановлении нормальных анатомических отношений в области пищевода и желудка.
Показания к хирургическому лечению грыжи пищеводного отверстия диафрагмы:
- неэффективность консервативного лечения;
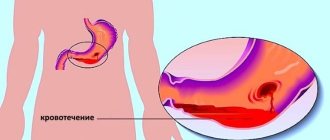
- наличие осложнений ГПОД (эзофагит, эрозии и язвы пищевода, анемия, кровотечения);
- большие размеры грыжи, ее фиксация в грыжевых воротах;
- параэзофагеальная (около пищеводная) скользящая грыжа (высокий риск ущемления грыжи);
- дисплазия слизистой пищевода (слизистая пищевода приобретает строение слизистой тонкого кишечника).
Виды хирургического лечения при грыже пищеводного отверстия диафрагмы: все существующие на сегодняшний день хирургические методики лечения ГПОД направлены на устранение грыжи (ушивание пищеводного отверстия диафрагмы до нормального размера 4 см путем крурорафии) и хирургическое создание арефлюксного механизма, препятствующего забросу желудочного содержимого в пищевод. В большинстве отечественных клиник используются операции фундопликации по Ниссену, которая состоит в хирургическом обороте дна желудка вокруг пищевода на 360 градусов, что позволяет создать манжетку, препятствующую забросу желудочного содержимого в пищевод и, следовательно, развитию эзофагита.
Рис. 4. Окончательный вид операционного поля после крурорафии и физиологической фундопликации по Тоупе (270 град)
Рис. 5. Места проколов брюшной стенки при лапароскопической операции для ликвидации ГПОД
Операция фундопликации по Ниссену может выполняться открытым или лапароскопическим доступом, но при этом в своей основе она не лишена существенных недостатков. Первое — классическая фундопластика у пациентов с фиксированной, длительно существующей грыжей пищеводного отверстия диафрагмы может приводить к существенному ухудшению качества жизни пациента. В результате этого вида фундопликации формируется абсолютный клапан в области кардии, и пациент утрачивает полностью возможность использовать такой естественный защитный механизм желудка, как срыгивание или рвота. При приеме любых газированных напитков, от шампанского до газированной воды, газы жидкости не могут покинуть желудок через кардию и раздувают его. Чувство тяжести, боли в желудке также возникают при приеме большого количества пищи. Второе — классическая фундопластика не предусматривает фиксации сформированной манжетки, что ведет спустя некоторый срок к соскальзыванию манжеты и рецидиву заболевания. После фундопластики по Ниссену рецидив заболевания возникает всего спустя 1–2 года после операции.
Поэтому большинство европейских хирургов в своей практической работе используют парциальную фундопликацию по Тоупе на 270 градусов
, которая позволяет гарантировать пациентам физиологическую работу сфинктера в послеоперационном периоде, а также сохранить естественные защитные механизмы — отрыжку и рвотный рефлекс, о важности которых для поддержания качества жизни пациентов говорилось выше.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
С начала 90-х годов, для коррекции грыжи пищеводного отверстия диафрагмы, стали использоваться лапароскопический доступ, который позволяет хирургу выполнить любой вид фундопликации и надежно ушить грыжевой дефект в диафрагме. Формирование физиологической фундопликации по Тоупе требует от хирурга виртуозного владения эндоскопическим швом, поэтому прежде чем приступить к выполнению подобных операций, следует пройти длительную подготовку на специальных тренажерах.
Стоит отметить, что грыжа пищеводного отверстия диафрагмы часто сочетается с желчнокаменной болезнью и язвенной болезнью двенадцатиперстной кишки, которые также требуют оперативного лечения. В данной ситуации лапароскопический доступ представляется идеальным и позволяет одновременно выполнить симультанные (сочетанные) операции на разных органах брюшной полости, например, на желчном пузыре, на сфинктере фатерова соска, и собственно на диафрагме и желудке. При соответствующей квалификации хирурга длительность операции возрастает всего на 30–40 минут, а количество осложнений остается на низком уровне. При проведении симультанной операции лапароскопическим доступом через проколы для ГПОД одновременно проводится холецистэктомия (хронический калькулезный холецистит) и селективная проксимальная ваготомия (хроническая язвенная болезнь двенадцатиперстной кишки).
После лапароскопической операции по поводу коррекции грыжи пищеводного отверстия диафрагмы на коже живота остаются 3–4 разреза длиной по 5–10 мм. Пациенты с первого дня начинают вставать с постели, пить, а на следующие сутки принимать жидкую теплую пищу. Выписка из стационара проводится на 1–3 день в зависимости от тяжести заболевания. К работе пациент может приступить через 2–3 недели. Строгую диету следует соблюдать в течение полутора-двух месяцев, более мягкую — на протяжении полугода. Далее, как правило, пациент ведет обычный образ жизни — без медикаментов и соблюдения диеты. Лапароскопическая операция при ГПОД — самый лучший способ мгновенно скорректировать имеющуюся проблему и вернуть качество жизни пациентам.
Послеоперационный период
В течение нескольких суток в области операционного поля обычно сохраняется отек, который может несколько сужать просвет пищевода и затруднять прохождение пищи. Поэтому несколько дней (иногда до 2-х недель) при глотании может ощущаться дискомфорт. Часто после операции в просвете пищевода оставляют назогастральный зонд на 1-2 суток, через который осуществляется питание больного жидкой пищей.
Первый день рекомендуется только питье воды (до 300 мл). Остальную жидкость вводят путем инфузии солевых растворов в вену.- На вторые сутки разрешается употребить маленькую порцию жидкой пищи (низкокалорийный суп).
- Постепенно порции увеличиваются, добавляются мягкие продукты, с легкостью продвигающиеся по пищеводу.
- Постепенно в течение 2-х месяцев пациент возвращается к обычному питанию.
- Все питье и пища, принимаемые в послеоперационнм периоде, должны быть теплыми (сравнимы с температурой тела), чтобы не вызвать дополнительный отек.
В послеоперационном периоде назначаются антибиотики, обезболивающие препараты, при нарушении моторики желудочно-кишечного тракта – прокинетики (церукал, мотилиум). Швы снимаются на 7-е сутки, после чего пациент выписывается из стационара под наблюдение гастроэнтеролога.
Очень важно после операции исключить факторы, которые могут способствовать рецидив заболевания, а именно:
- Исключить тяжелые физические нагрузки.
- Не переедать.
- Питаться правильно для исключения метеоризма и запоров.
- При необходимости провести лечение заболеваний других органов ЖКТ для нормализации моторики желудка и кишечника.
- Избегать тесных тугих поясов.
- Адекватно лечить бронхолегочные заболевания, чтобы уменьшить хронический кашель.
Возможные осложнения после операции:
- Кровотечение.
- Прободение желудка или пищевода.
- Пневмоторакс.
- Воспаление с развитием перитонита или медиастинита.
- Нарушение проходимости пищевода.
- Рецидив заболевания.
При наличии показаний операция по удалению пищеводной грыжи может быть проведена бесплатно в государственной клинике. В платных клиниках стоимость такой операции колеблется от 60 до 150 тыс. рублей.