Патологическое нарушение функциональности поджелудочной железы воспалительного характера течения может иметь как отечную форму развития, так и некротическую. Наибольшей популярностью обладает острый отечный панкреатит. Отек поджелудочной является довольно-таки опасным признаком, обладающим высоким риском развития абсцесса, и при котором происходит наполнение протоков внушительным количеством эпителиальных отслоившихся клеточных структур и лейкоцитов. Запомните: отек поджелудочной создает все условия для того, чтобы все продукты распада попадали в плазму крови и способствовали интоксикации всего организма.
Причины возникновения
В 90% случаев данная патология развивается на фоне злоупотребления спиртными напитками. Этиловый спирт оказывает токсическое действие на орган, усиливая выработку ферментов. Последние начинают переваривать железу, что вызывает отек тканей. Другими частыми причинами появления панкреатита являются:
- гиперпаратиреоз (избыточная выработка паратгормона паращитовидными железами);
- желчнокаменная болезнь;
- холецистит;
- нерациональный прием лекарств (тетрациклинов, эстрогенов, системных кортикостероидов, тиазидных диуретиков);
- операции;
- травмы (ушибы);
- паротит (вирусное поражение слюнных желез);
- энтеровирусная инфекция;
- инфицирование организма микобактериями и кампилобактериями;
- аномалии развития;
- муковисцидоз (поражение экзокринных желез);
- гепатит (поражение печени);
- сочетанное инфекционное воспаление желудка и тонкого кишечника;
- нарушение кровообращения;
- высокий уровень кальция в крови;
- погрешности в питании (нарушение режима, избыток в меню острой, жирной и жареной пищи, переедание);
- курение.
Панкреатит может быть следствием попадания токсичных веществ.
Отек и заболевания поджелудочной железы
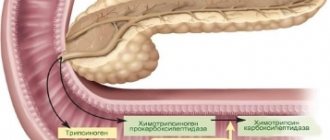
Как правило, отек поджелудочной — результат неправильной деятельности ферментов пищеварения, которые она вырабатывает. Нарушение функционирования чаще всего вызывает первичное заболевание. Самыми распространенными являются:
- желчнокаменная болезнь (возникает очень быстро);
- злоупотребление алкоголем (процесс длительный).
Острый панкреатит может быть вызван другими заболеваниями:
- сахарный диабет;
- повреждение поджелудочной из-за травмы или хирургического вмешательства;
- инфекционные заболевания;
- закупорка протоков;
- злокачественные опухоли.
Симптомы
Если у человека развилась отечная форма воспаления поджелудочной железы, то возможны следующие признаки:
- Боль. Интенсивная и постоянная. Ощущается в подреберье слева, справа или является опоясывающей. Длится несколько часов или суток. Не исчезает при использовании антацидов. Иррадиирует в плечо, спину и лопатку слева. Тупая или режущая.
- Повышение температуры тела. Является ответной реакцией на проникновение микробов. Температура повышается до +38…+39ºC. Свидетельствует об интоксикации организма.
- Озноб.
- Отсутствие аппетита. Причина — недостаточное поступление ферментов в 12-перстную кишку и, как результат этого, затруднение переваривания пищи.
- Рвота. Бывает неукротимой. Рвотные массы содержат желчь. Не приносит больному человеку облегчения.
- Частое сердцебиение. Пульс превышает 80 уд./мин.
- Холодная и влажная на ощупь кожа.
- Желтушный цвет кожных покровов и склер глаз.
- Снижение артериального давления. Выраженная гипотензия свидетельствует о потере жидкости и шоке.
- Учащенный, жидкий стул. Возникает в результате застоя ферментов в органе.
- Синюшные пятна в области лица, шеи или пупка.
- Напряжение мышц с левой стороны.
- Чувство распирания живота.
- Вздутие.
- Отрыжка.
- Икота.
- Сухость во рту.
- Одышка. Является результатом потери электролитов при многократной рвоте.
- Слабость.
- Головная боль.
При панкреатите могут присутствовать не все из перечисленных симптомов.
Диагностика
При болевом синдроме нужно обратиться в больницу. Помогут в постановке диагноза:
- сбор анамнеза заболевания и жизни;
- физикальный осмотр (простукивание, пальпация и выслушивание);
- внешний осмотр;
- УЗИ;
- рентгенография;
- компьютерная или магнитно-резонансная томография;
- диагностическая лапароскопия (осмотр органов брюшной полости).
УЗИ при острой форме панкреатита выявляет увеличение железы или ее отдельных частей (хвоста, головки, тела), неоднородность структуры, неровность контуров, скопление жидкости в брюшной полости и вокруг поджелудочного органа.
Анализы
При подозрении на острый панкреатит понадобятся:
- общий и биохимический анализы крови;
- общий и биохимический анализы мочи;
- исследование кала;
- ионограмма.
При панкреатите в крови повышаются лейкоциты, амилаза, липаза, С-реактивный белок, глюкоза, мочевина, а также увеличивается СОЭ. При остром воспалительном процессе снижаются: общий белок, гематокрит, альбумины, глобулины, концентрация магния, кальция и калия. При остром панкреатите в моче повышается содержание амилазы.
Дифференциальная диагностика проводится с другой патологией органов пищеварения (холециститом, язвенной болезнью, колитом, болезнью Крона, аппендицитом), а также заболеваниями половых органов.
Лечение
Лечение при остром панкреатите комплексное. Оно начинается после консультации с гастроэнтерологом. Терапия направлена на снятие отека, нормализацию оттока панкреатического сока и желчи, ликвидацию симптомов и предупреждение осложнений (панкреонекроза, абсцессов, кист).
Основные принципы медикаментозной терапии
При остром панкреатите применяются следующие медикаменты:
- Спазмолитики (Но-шпа, Дротаверин). Данные препараты устраняют болевой синдром за счет расслабления мышц стенки органа.
- Анестетики (Новокаин). Применяются в процессе проведения блокад при наличии сильного болевого синдрома.
- Ингибиторы протонной помпы (Омез, Париет). Блокируют вещество, отвечающее за образование соляной кислоты.
- Антациды (Гевискон, Фосфалюгель).
- Солевые и белковые растворы.
- Антибиотики. Назначаются инъекционно или в форме таблеток. Препаратами выбора являются цефалоспорины, карбапенемы, фторхинолоны и пенициллины.
- Анальгетики (Трамадол, Анальгин-Ультра).
- Дезактиваторы протеиназ (Апротекс).
- Диуретики (Лазикс).
- Плазмозамещающие и перфузионные растворы (Реополиглюкин);
- Жаропонижающие (Панадол, Эффералган). Показаны при лихорадке выше 38ºC.
При выявлении желчных камней применяются лекарства, их растворяющие. После купирования болевого синдрома часто назначаются ферменты (Пангрол, Фестал, Креон).
Они противопоказаны в острую стадию заболевания. В случае ацидоза (сдвига pH в кислую сторону) возможно лечение щелочными растворами.
Рекомендуем почитать: Что представляет собой геморрагический панкреатит?
Методы народной медицины
Средства народной медицины неспособны заменить лечение в стационаре. Неумелое их применение может навредить и стать причиной осложнений. Они используются с разрешения гастроэнтеролога. При остром панкреатите могут применяться:
- настой на основе тысячелистника, бессмертника, календулы, ромашки, череды, зверобоя и шалфея;
- отвар барбарисовой коры;
- отвар золотого уса;
- прополис;
- растертые с медом ягоды клюквы;
- фасоль;
- овсяный кисель;
- свежий картофельный сок;
- рассол квашенной капусты.
Средства народной медицины неспособны заменить лечение в стационаре.
Можно приготовить настой на основе девясила, мяты и череды. Для этого нужно взять высушенные травы в количестве 1 ч. л. и залить смесь 400 мл кипятка. Настой готовится 3-4 минуты. Данное средство нужно принимать по 1/3 стакана 2 раза в день перед едой после предварительной фильтрации.
Употребление компота при панкреатите благотворно влияет на поджелудочную железу.
Хирургическое
После госпитализации человека с острым панкреатитом врач может поставить вопрос о хирургическом вмешательстве. Наиболее часто проводятся следующие виды операций:
- удаление камней;
- дренирование (удаление жидкости);
- резекция (частичное удаление органа);
- цистогастростомия (наложение соустья).
При отечной форме панкреатита радикальное лечение требуется редко. Оно показано в случае развития гнойных осложнений или сопутствующей желчнокаменной болезни. Наиболее часто проводятся эндоскопические операции. Их особенностью является малая травматичность и возможность визуализации органа на экране через трубку с камерой. Все операции выполняются в стенах стационара.
Диета
В первые 2-3 дня с начала приступа панкреатита назначается стол №0. Это означает, что больному требуется голодать. При данном состоянии можно пить воду без газов, отвар шиповника и кисели. Количество потребляемой жидкости должно быть 2-2,5 л в сутки. На 3-5 день с начала развития панкреатита назначается диета №5.
Разрешается употребление жидких каш (за исключением пшеничной), нежирных супов, подсушенного хлеба, кисломолочных продуктов, некрепкого чая, нежирной рыбы, пюре, круп, запеченных и отварных овощей, сладких фруктов и паровых омлетов.
В первые 2-3 дня с начала приступа панкреатита назначается стол №0. Это означает, что больному требуется голодать.
Лечебное питание при панкреатите предполагает исключение из рациона жирной пищи, сладостей с жирным кремом, хлебобулочных изделий, кофе, шоколада, газированной воды, солений, сырых овощей, алкоголя и грибов.
Как предотвратить
Болезни лучше предотвратить, чем лечить. Это касается и отечного панкреатита, и осложнений заболевания. Первое условие для предотвращения отечного панкреатита – правильное питание. Придётся с особым вниманием относиться к здоровью, следить за питанием, режимом приема пищи. Минимальное употребление либо окончательный отказ от вредной жирной, жареной еды, исключение вредных привычек поспособствуют сохранению в здоровом виде поджелудочной железы и организма.
Не окажет пользы углеводистая пища, шоколадные изделия, сладости. Быстрая еда в сочетании с популярными сегодня у молодежи газированными напитками оказывает большой вред организму. Уделите внимание принимаемым лекарствам. Строгое применение по назначению врача, знающего о прочих заболеваниях, не даст лекарственным препаратам спровоцировать развитие заболевания.
Не окажется лишним регулярное обследование для людей с уже диагностированными заболеваниями органов пищеварения. Своевременное обследование и выявление – половина успеха. Заболевания в области желудочно-кишечного тракта часто кладут начало воспалительным процессам в поджелудочной железе. Правильное лечение приведёт к снижению вероятности возникновения отёчного панкреатита.
источник
Осложнения
При несвоевременном лечении острого панкреатита возможны следующие последствия:
- панкреонекроз;
- сепсис (заражение крови бактериями и их токсинами);
- шок;
- почечная и печеночная недостаточность;
- асептическое или гнойное поражение брюшной стенки;
- воспаление плевры;
- дыхательная недостаточность;
- шоковое легкое;
- спадение легкого;
- полиорганная недостаточность;
- энцефалопатия (поражение мозга вследствие хронического недостатка кислорода);
- депрессия;
- психоз;
- тромбоз крупных сосудов;
- нагноение с образованием абсцессов;
- формирование кист;
- кровотечение;
- сахарный диабет;
- желтуха;
- анемия (снижение уровня эритроцитов и гемоглобина);
- падение артериального давления;
- образование свищей между поджелудочной железой и желудком или кишечником;
- опухоли.
Осложнения при панкреатите бывают ранними (в первые дни заболевания) и поздними (развиваются через 1-2 недели и позже).
Развитие онкологии
Грозным осложнением острого панкреатита является образование доброкачественной или злокачественной опухоли. Происходит это при перерождении клеток железы. Данная патология развивается медленно у людей, не соблюдающих рекомендации по лечению.
Грозным осложнением острого панкреатита является образование доброкачественной или злокачественной опухоли. Данная патология развивается медленно у людей, не соблюдающих рекомендации по лечению.
Некроз
Отечный панкреатит может осложняться некрозом (омертвением) тканей железы. Развивается панкреонекроз. Летальность при данной патологии достигает 30-80%. Чаще всего некрозу тканей предшествует употребление большого количества спиртных напитков. Панкреонекроз бывает жировым (при повышении активности фермента липазы), геморрагическим (при нарушении микроциркуляции) и смешанным.
Некроз тканей при панкреатите характеризуется выраженной болью, неукротимой рвотой, не связанной с употреблением пищи, повышенной чувствительностью кожи в проекции органа, признаками сосудистых и дыхательных расстройств. Панкреонекроз часто приводит к абсцессу, флегмоне (разлитому гнойному расплавлению тканей) и фиброзу (разрастанию соединительной ткани) железы.
Массивная гибель клеток становится причиной ферментативной недостаточности.
Киста
Псевдокисты при панкреатите образуются при неполном рассасывании некротических тканей. В результате образуется капсула и соединительная ткань, внутри которых располагается гной или другой секрет. Кисты образуются в области тела, головки или хвоста поджелудочной железы. Кисты размером до 5 см могут не вызывать симптомов.
Образования, локализованные в области протоков органа, склонны к самостоятельному рассасыванию. Крупные кисты проявляются выраженной болью, которая вскоре уменьшается. Характерен промежуток, когда у человека наблюдается мнимое улучшение самочувствия после перенесенного острого панкреатита.
Крупные кисты способны сдавливать окружающие ткани и разрываться. В последнем случае болевой синдром усиливается. При сдавливании мочеточников возможна дизурия в виде задержки мочеиспускания или боли. Иногда при кистах развивается кишечная непроходимость.
Острый отёчный панкреатит
Острый отечный панкреатит знаком немалому числу людей. Возникает патология в результате воспалительного процесса. Возникновению способствуют сами пациенты. Неправильно питаясь, злоупотребляя алкоголем, люди создают благоприятные условия для развития заболевания. Часто причиной возникновения становятся проблемы в двенадцатиперстной кишке. Гастрит провоцирует болезнь.
При правильном лечении заболевание излечимо. Несерьезное отношение к режиму жизни и питания становится причиной появления панкреонекроза, во время которого поджелудочная железа воспаляется, увеличивается, появляется отек. Отечный панкреатит служит легкой формой воспаления. Структура железы имеет дольчатый вид, возможно возникновение очагов некроза и экссудата в брюшной полости.
- Жареная или жирная еда;
- Резкий переход от постной еды к жирной пище;
- Несоблюдение постепенного перехода к привычному режиму после диетического питания;
- Токсичные лекарства;
- Перемена основных продуктов питания (на острую непривычную еду);
- Употребление алкоголя;
- Попадание в организм отравляющих веществ.
Медики говорят, отечный панкреатит часто возникает по причине проблем в пищеварительной системе, из-за неправильного приема пищи, резкого срыва диеты, употребления алкоголя. Отдельные пациенты ошибочно рассуждают о взаимосвязи микробов и появления отека, но причина воспалительного процесса и отечности в спазме и нарушениях в пищеварительной секреции.
Ферменты поджелудочной железы весьма агрессивны и долгое воздействие становится причиной разрушительных процессов в организме. Требуется вовремя выявить отечность и начать лечение, не допуская некротизации. Отечный панкреатит затрагивает и прочие участки, отвечающие за эндокринную систему. По указанной причине уменьшается секреция ферментов, нарушенные синтезирующие процессы глюкагона и инсулина приводят к сахарному диабету.