Среди всех диагностических процедур, направленных на раннее выявление заболеваний пищеварительного тракта, повсеместно отдается предпочтение исследованию ЭГДС (эзофагогастродуоденоскопии). Этот метод позволяет визуально оценить состояние таких отделов ЖКТ, как пищевод, желудок и 12-перстная кишка, и выявить доброкачественные и злокачественные изменения, воспалительные процессы, дистрофические и другие заболевания слизистых оболочек.
Основная ценность эзофагогастродуоденоскопии — это доступность и высокая информативность. При необходимости визуальный осмотр совмещают с забором биологического материала, чтобы поставить максимально корректный диагноз.
Диагностическая ЭГДС: что это такое
Суть диагностической эзофагогастродуоденоскопии состоит в осмотре пищеварительного тракта с помощью специального оптического устройства — зонда, оснащенного видеокамерой, способной выдавать четкую картинку на экран монитора. Также в конструкцию аппарата может входить хирургический манипулятор: петля или щипцы, коагулятор и так далее. Их используют, когда проводится лечебно-диагностическая эзофагогастродуоденоскопия, или при проведении классической диагностической ЭГДС с необходимостью проведения биопсии или осмотра с тестом на хеликобактер пилори.
В ходе процедуры врач осматривает:
- слизистые оболочки пищевода;
- сфинктер, разделяющий пищевод и желудок;
- слизистые оболочки пилорической (верхней и средней) части желудка;
- слизистые оболочки тела и дна желудка;
- сфинктер, отделяющий желудок от 12-перстной кишки;
- слизистые оболочки 12-перстной кишки;
- устья поджелудочной железы и желчного пузыря, открывающиеся в 12-перстную кишку (дуоденальные сосочки).
В ходе ЭГДС врач оценивает общую структуру слизистых оболочек, ее расцветку, отмечает локализацию, размер и характер изменений: гиперемию, отечность, кровоточивость, изъязвления, наличие инородных предметов и так далее. По способу доступа эзофагогастродуоденоскопия делится на два вида:
- Классическая — зонд вводят через ротовую полость. Применяется у большинства пациентов.
- Трансназальная — зонд вводят через носовой проход. Применяется при сильном рвотном рефлексе и у детей.
Проводят обследование ЭГДС в амбулаторных условиях, так как оно длится не дольше 5-10 минут, не требует использования общего наркоза. Лишь в некоторых случаях врач может принять решение о проведении эзофагогастродуоденоскопии под общей анестезией.
В чем разница исследований
Для того чтобы понять, чем отличается ФГДС от ЭГДС, необходимо выполнить морфологический разбор каждого термина. Расшифровка аббревиатур выглядит следующим образом: фиброгастродуоденоскопия и эзофагогастродуоденоскопия.
Слово «фиброгастродуоденоскопия» состоит из корней:
- «фибро-» – инструмент для эндоскопического исследования пищеварительного тракта;
- «гастро-» – желудок;
- «дуодено-» – двенадцатиперстная кишка;
- «-скопия» – осмотр.
То есть ФГДС – это диагностическое мероприятие, представляющее собой изучение тканей желудка и двенадцатиперстной кишки. Приставка «эзофаго» переводится как «пищевод», то есть ЭФГДС или ЭГДС включают в себя осмотр не только желудка и тонкого кишечника, но и пищевода, с целью обнаружения визуальных признаков ряда различных соматических патологий.
Эзофагогастродуоденоскопия с биопсией
Проведение ЭГДС с биопсией технически немногим отличается от обычной диагностической процедуры. Используется такой же оптоволоконный зонд с видеокамерой, но конструкция дополнена щипцами, петлей для забора биологического материала и коагулятором. Такой вид ЭГДС используют преимущественно при подозрении на раковую опухоль пищевода или желудка.
Начинается эзофагогастродуоденоскопия с биопсией как обычная процедура — с осмотра слизистых оболочек. После установления местонахождения новообразований врач отщипывает небольшой фрагмент полипа или опухоли, который затем будет отправлен на гистологию. После этого проводится коагуляция раневой поверхности: короткий электрический разряд «запаивает» сосуды, предотвращая кровотечение.
Полезно знать! Длится эзофагогастродуоденоскопия с биопсией немного дольше, чем обычная обзорная ЭГДС — около 15-25 минут.
Как подготовиться к ЭГДС психологически?
Важным фактором, который может помешать проведению исследования, является психологический настрой пациента. Из-за страха многие отказываются от процедуры, поэтому задача доктора – убедить в необходимости ЭГДС, объективно оценить состояние здоровья человека и объяснить, чем помогут полученные результаты.
Врач должен подробно рассказать о том, как происходит исследование, чтобы человек мог настроиться морально. В ходе самой процедуры лучше попробовать отвлечься, но стараться слушать, что говорит специалист. Для слишком чувствительных пациентов рекомендуется общий наркоз.
Показания и противопоказания
Гастроэнтерологи назначают ЭГДС желудка при подозрении на воспалительные, опухолевые, язвенные и иные процессы в органе, на которые указывают следующие симптомы:
- тупая, острая, распирающая или режущая боль в эпигастрии (верхней части живота под ложечкой) после приема пищи или между ними;
- нетипичные ощущения после еды — ощущение переполнения желудка или непроходящее чувство голода;
- отсутствие аппетита;
- тошнота и/или рвота;
- метеоризм, колики в животе, отрыжка воздухом.
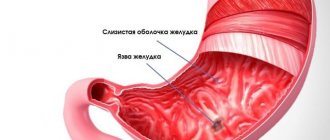
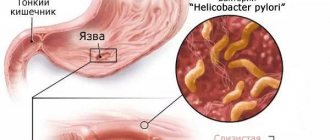
Обзорная гастроскопия пищевода и желудка важна в постановке диагноза при подозрении на эзофагит. Такое состояние нередко сопровождается нетипичным симптомом — ощущением инородного тела в горле, которое мешает нормальному приему пищи. Также назначают ЭГДС при изменении внешнего цвета стула. Черный кал — типичный признак желудочного кровотечения: при пептической язве желудка на фоне открывшегося кровотечения гемоглобин крови сворачивается под действием пищеварительных сосок, приобретая черный окрас.
Эзофагогастродуоденоскопия позволяет произвести у больного с острым панкреатитом забор секрета, выделяемого из дуоденальных сосочков. После микроскопии материала, бакпосева и прочих исследований врачу удается выяснить природу воспаления и подобрать эффективное лечение. Не менее важно ЭГДС и при диагностике язвенной болезни желудка, гастритов и других заболеваний органа: у них совместно с осмотром проводится тестирование hp (название процедуры звучит как ЭГДС с хелик тестом), которое позволяет определить причину возникновения повреждений слизистых оболочек.
Полезно знать! Нередко эзофагогастродуоденоскопию используют для опровержения гастроэнтерологических проблем у пациентов с психическими и неврологическими заболеваниями. У таких больных зачастую возникают неприятные симптомы со стороны желудка, пищевые расстройства, которые никак не связаны с функциональным состоянием ЖКТ.
Что касается противопоказаний, у ЭГДС их относительно немного. Этот метод, в отличие от других, не запрещен к использованию при беременности и в детском возрасте. Относительными противопоказаниями к плановой эзофагогастродуоденоскопии врачи называют обострения хронических заболеваний, острые воспалительные или инфекционные болезни ЛОР-органов. В таких ситуациях обследование откладывают, пока пациент не пройдет курс лечения.
Абсолютными противопоказаниями к ЭГДС врачи называют состояния, которые затрудняют проведение осмотра и влекут опасные для жизни последствия:
- стеноз аортального клапана;
- недостаточность кардии в стадии декомпенсации;
- повышенный риск кровотечений (низкий уровень тромбоцитов и снижение протромбинового времени на 50% и более);
- тяжелые заболевания верхних дыхательных путей (астма);
- выраженная анемия.
С особой осторожностью исследование проводят пациентам в старческом возрасте, больным артериальной гипертензией, ослабленным пациентам и тем, кто страдает расстройствами психики.
Показания
Гастроскопия (ЭГДС, ФГДС) – один из основных методов диагностики в гастроэнтерологии. Он доступен большинству лечебных учреждений и выступает в роли первоначального инструментального исследования при выявлении любых жалоб у человека, которые могут быть связаны с нарушением функции верхних отделов желудочно-кишечного тракта (за исключением нарушения глотания). Остановимся на основных показаниях к его проведению.
- Подозрение на патологию пищевода, желудка, двенадцатиперстной кишки и окружающих их структур: кровавая рвота или наличие черного дегтеобразного кала (для установления источника кровотечения); острые или хронические болевые ощущения в верхней части живота; диспепсия, особенно у лиц старше 45 лет (тошнота, отрыжка, изжога, вздутие живота, чувство переполнения после еды); анемия неясного генеза; уточнение локализации инородных тел.
- Оценка эффективности лечения при заболеваниях этих органов.
- Необходимость отличить друг от друга доброкачественный и злокачественный процесс (опухоль, очаги дисплазии) и определить его распространенность.
Справка Гастроскопия может применяться не только для диагностики заболеваний, но и с целью проведения лечебных манипуляций (удаление инородных тел, остановка кровотечений, биопсия, удаление полипов и тд.).
Правила подготовки и диета
За неделю до проведения ЭГДС пациенту предстоит сдать анализ крови на гемоглобин, биохимический и общеклинический анализ, которые помогут выявить скрыто протекающие заболевания, относящиеся к абсолютным или относительным противопоказаниям. Их результаты должны быть готовы за пару дней до диагностики, чтобы врач смог оценить все риски.
Особое внимание следует уделить диете, целью которой является:
- уменьшение раздражения слизистых оболочек пищеварительного тракта — исключить из рациона спиртные напитки, консервы, соленья, острые специи и газированные напитки;
- восстановление перистальтики — включить в рацион приготовленные овощи и фрукты, гречневую и рисовую крупу, макароны твердых сортов;
- устранение и предотвращение бродильных и гнилостных процессов в кишечнике, которые могут спровоцировать газообразование — исключить из меню колбасы, бобовые, сыры, молоко, свежие овощи и фрукты, отруби.
Соблюдать особые правила питания придется недолго: 3-5 дней будет достаточно для того, чтобы привести ЖКТ в относительную норму. В остальном пациент может вести привычный образ жизни, ограничений по физической активности нет.
За сутки
Накануне проведения обследования рекомендуется легкая еда, приготовленная на пару. Последний прием пищи не позднее 20 часов. На ужин можно кушать протертый суп, мягкое пюре, суфле из мяса птицы или запеканку. После ужина можно в неограниченном количестве пить чай или воду.
В день проведения
До момента начала ЭГДС ни одного приема пищи быть не должно. Питье не ограничено, но последняя порция воды должна быть выпита не позднее, чем за 2 часа до проведения ЭГДС. Курящим пациентам рекомендуется отказаться от сигарет и жевательной резинки. Тем, кому показан прием лекарств, не стоит с утра пить таблетки. Их можно будет принять после исследования.
Подготовка к ЭГДС желудка
ЭГДС назначается врачом по показаниям, рекомендации даются исходя из особенностей ее проведения – нужна биопсия или нет, какой вид наркоза будет использоваться.
Подготовка к исследованию также зависит от того, когда будет осуществляться процедура, наличия у пациента вредных привычек. Так как манипуляции врача могут привести к появлению негативных реакций, об этом заранее предупреждают пациента.
Анализы
Чтобы снизить риск возникновения неприятных симптомов и осложнений, доктор рекомендует проведение таких анализов:
- общего анализа крови;
- коагулограммы;
- электрокардиограммы (пациентам с сердечно-сосудистыми патологиями).
ЭГДС подготовка
При необходимости определяют группу крови и резус-фактор. Также необходимо установить, не болеет ли человек гепатитом В, С, нет ли у него ВИЧ.
Что необходимо врачу знать о пациенте?
ЭГДС (подготовка к исследованию отличается в зависимости от состояния здоровья человека) проводится после уточнения врачом важных моментов, игнорирование которых может спровоцировать неприятные последствия.
Пациент должен предупредить врача о приеме лекарств, проблемах со здоровьем. В первую очередь доктор поинтересуется, нет ли у больного сердечно-сосудистых патологий, проводилось ли протезирование клапанов сердца.
Специальная подготовка понадобится людям с пороками сердца, которые принимают антикоагулянты. На определенный период медикаменты отменяются, перед процедурой рекомендуется выполнение контрольного теста на уровень МНО, перед исследованием (за 2 часа) вводят с целью профилактики антибиотик.
Также свои особенности имеет процедура, которая осуществляется с целью определения хеликобактерной инфекции. Пациент должен предупредить доктора, если принимает противоязвенные средства или антибактериальные препараты. Если не отменить прием таких лекарств, то результат будет недостоверным.
Эзофагогастродуоденоскопия с биопсией
ЭГДС (подготовка к исследованию может предупредить развитие тяжелых последствий) с проведением биопсии при несоблюдении некоторых рекомендаций может закончиться обильной кровопотерей. В ходе процедуры берут фрагмент слизистой оболочки, как следствие образуется небольшая рана.
Чтобы избежать кровопотери, необходимо за 7 дней до исследования:
- отказаться от приема лекарств, которые способны разжижать кровь (Аспирин, Варфарин);
- не употреблять комплексы, которые содержат витамины А, F, С, способные разжижать кровь и раздражать слизистую;
- сократить употребление продуктов, которые содержат витамин С в больших количествах и фруктовые кислоты;
- отказаться от специй, активизирующих кровообращение (разные виды перца, шафран, имбирь).
Если пациенту приходится принимать на постоянной основе лекарства, разжижающие кровь, он должен посоветоваться со специалистом относительно схемы и дозировки таких препаратов заранее.
ЭГДС в первой половине дня
ЭГДС (подготовка к исследованию зависит и от времени его проведения) чаще всего назначается на утро. Пациенту завтракать нельзя, исключаются и напитки.
Накануне исследования можно поужинать:
- творожной запеканкой;
- тушеными или паровыми овощами;
- протертой рисовой, гречневой кашей или манкой;
- куриным суфле.
Принимать пищу можно только до 22.00. После этого можно только пить. Разрешены травяные настои, простая вода, соки в разбавленном виде. Медикаментозные препараты принимают вечером, утром от их приема нужно отказаться. В крайних случаях допускается инъекционное введение лекарства.
ЭГДС во второй половине дня
Если диагностика будет проводиться во второй половине дня, то завтракать можно. При этом между завтраком и процедурой должно пройти не менее 8 часов.
Когда можно завтракать:
| Когда назначено исследование | Время последнего утреннего приема пищи |
| После обеда | 6 ч. |
| Ближе к концу рабочего дня | 8-9 ч. |
| В вечернее время | 10-11 ч. |
Как делают ЭГДС
Проводится процедура ЭГДС в кабинете гастроэнтеролога в поликлинике или дневном стационаре. Перед началом обследования врач осматривает полость рта и горло пациента, после чего проводит премедикацию: орошает горло и корень языка местными анестетиками, чтобы снизить их чувствительность и избежать позывов к рвоте во время введения устройства. После этого пациент укладывается на кушетку на бок.
Обследование проводится по единому алгоритму:
- В ротовую полость пациента вставляют загубник — вкладку, которая предотвратит полное смыкание челюстей. В середине него имеется отверстие, в которое врач введен трубку гастроскопа.
- После введения трубки в ротовую полость пациента просят расслабить гортань и горло, опустить язык, чтобы устройство беспрепятственно проникло в пищевод. Иногда врач просит больного совершать сглатывающие движения. При появлении позывов к рвоте пациента просят дышать медленно и максимально глубоко. Такой прием ослабляет тошноту.
- После введения трубки в пищевод врач начинает подачу воздуха, чтобы расширить его полость и хорошо осмотреть слизистые оболочки. В этот момент пациент может почувствовать распирание, а после продвижения гастроскопа глубже может появиться подобие отрыжки.
- После осмотра пищевода врач постепенно вводит трубку гастроскопа в желудок, а затем и в 12-перстную кишку. Все это время он поворачивает трубку, чтобы рассмотреть все поверхности органов. Одновременно делаются фотографии или ведется видеосъемка.
При необходимости во время эзофагогастродуоденоскопии врач измеряет кислотность желудочного сока и содержимого 12-перстной кишки, берет отщип слизистой для проведения гистологии.
Сколько длится эзофагогастродуоденоскопия
Обычная обзорная эзофагогастродуоденоскопия длится не более 5 минут. Чуть больше может занять по времени процедура, в ходе которой врачу предстоит измерить кислотность желудка. Наиболее продолжительная диагностика ожидает пациентов, у которых необходимо взять биопсию. Такое исследование продолжается до 15-20 минут.
Можно ли использовать наркоз при ЭГДС
Проведение исследований с наркозом при ЭГДС не распространено повсеместно, так как процедура в целом безболезненна и занимает немного времени. Исключение составляют дети младше 10 лет. Им эзофагогастродуоденоскопию проводят всегда под седацией. Это особый вид анестезии, при которой пациент погружается в кратковременный, но глубокий сон. Препараты, которые используются для ЭГДС при нахождении пациента во сне, действуют более мягко и имеют меньше побочных эффектов и противопоказаний.
Важно! Обследование под наркозом взрослым пациентам проводят в случае, если у них снижен болевой порог, повышен рвотный рефлекс или выражена психическая неустойчивость.
Тошнота во время процедуры
Для уменьшения тошноты перед проведением ЭГДС врач может назначить прокинетики «Мотилиум» или «Церукал». Если их эффект недостаточный и при введении трубки появляются позывы к рвоте, мешающие нормальному обследованию, процедуру могут отложить или продолжить эзофагогастродуоденоскопию с применением общего наркоза.
Что выявляет
Эзофагогастродуоденоскопия показывает практически любые изменения в состоянии слизистых оболочек пищеварительного тракта:
- изменения структуры слизистых оболочек — эрозии, язвы желудка, эрозивный бульбит и другие;
- очаги воспаления, раздражения слизистых пищевода и желудка;
- выпячивания на стенках пищевода (дивертикулы);
- варикозное расширение вен пищевода;
- воспалительные процессы на слизистых оболочках — холецистит, бульбодуоденит, антральный гастрит и другие;
- изменения в работе клапанов и сфинктеров — рефлюксы и их последствия;
- новообразования — полипы, злокачественные опухоли;
- инородные предметы;
- источники кровотечений.
Кроме того, врач может оценить функциональное состояние отдельных частей пищеварительного тракта.
Как проводится эзофагогастродуоденоскопия?
Перед исследованием главное не бояться и попытаться расслабиться. Если выполнять все рекомендации врача, то неприятная процедура быстро закончится, так как для полного осмотра необходимо всего несколько минут.
Гастроскопию проводят в положении больного лежа на левом боку. Для того, чтобы облегчить его выполнение, врач обрабатывает глотку пациента раствором анестетика в виде спрея (обычно для этого используется лидокаин). С целью предотвращения закусывания аппарата применяют загубник. Под визуальным контролем специалист вводит прибор в ротовую полость через отверстие загубника и далее продвигает его по пищеварительной трубке, осматривая ее различные отделы и при необходимости осуществляя забор тканей для анализа.
При необходимости и после предварительной подготовки пациенту перед процедурой может вводиться наркоз или седация. Узнать о нюансах этой процедуры можно из этой статьи. Особенного подхода требует введение седативных препаратов ребенку. Поможет это сделать ФГДС для малыша более комфортным и информативным или подвергнет неоправданному риску мы разбираем в этой статье.
Обратите внимание Во время исследования
нельзя разговаривать, задевать эндоскоп руками, так как такие действия затрудняют его проведение и могут иметь нежелательные последствия (повреждение слизистой оболочки желудочно-кишечного тракта). Рекомендуется глубоко дышать и вести себя спокойно.
Факторы риска и возможные осложнения
Современное оборудование практически не наносит вред здоровью пациента во время проведения эзофагогастродуоденоскопии, поэтому осложнения после ее проведения случаются крайне редко. Лишь у 5-8% пациентов, которым делали ЭГДС с биопсией, возникают кровотечения.
Некоторые риски существуют при наличии таких патологий, как варикоз органов грудной клетки и пищевода. Выпирающие внутрь просвета органа сосуды могут легко травмироваться, поэтому начиная со 2 стадии болезни эзофагогастродуоденоскопию стараются не назначать.
Противопоказания
Процедура противопоказана:
- при сколиозе 4 степени (когда внутренние органы смещены);
- после перенесенного инсульта;
- при остром инфаркте миокарда;
- пациентам со стойким повышением артериального давления;
- если имеются врожденные аномалии, опухоли, из-за которых нарушается анатомическое положение пищевода;
- пациентам с психическими отклонениями или эпилепсией, которая не поддается медикаментозному лечению;
- при рубцовом сужении пищевода.
Проведение исследования
Чтобы уменьшить неприятные ощущения во время процедуры, а также ослабить рвотный рефлекс и позывы к кашлю используется антисептик в жидком виде. При нанесении на слизистую его действие начинается очень быстро, а по окончании манипуляции он также довольно быстро прекращает свое действие.
В рот пациента вставляют специальный загубник, который защитит зубы и эндоскопическое оборудование от прикусывания. Предварительно рекомендуется снять съемные зубные протезы. Чтобы снизить нервозность и чувство страха больному может быть предложено седативное средство. Лечебно-диагностическая эзофагогастродуоденоскопия проводится в положении пациента на боку, преимущественно левом.
ФГДС — больно или нет?
После того как анестетик начинает действовать, процедура выполняется по такому плану:
- Через рот пациента аккуратно вводится гибкий эндоскоп, преодолевая пищевод, желудок и попадая в двенадцатиперстную кишку. В оборудование подается воздух для облегчения просмотра слизистой за счет расправления просвета органов.
- Чтобы не мешать продвижения эндоскопического оборудования, пациент должен быть абсолютно неподвижным. В этот момент ему нужно сконцентрироваться на своем дыхании, которое должно быть глубоким и медленным.
- Задача эндоскописта — тщательно осмотреть слизистую всех верхних органов пищеварительного тракта. При необходимости может быть произведен забор биоптата для дальнейшего гистологического исследования.
- Если ЭГДС носит не только диагностический характер, то в процессе может быть расширен суженый участок пищевода, удалены мелкие инородные тела, полипы, мелкие опухоли.
- Чтобы не провоцировать позывы к рвоте лучше воздерживаться от пищи в течение часа после манипуляции. Продолжительность исследования составляет от 5 до 20 минут.
Самый сложный момент процедуры для пациента — заглатывание эндоскопа
После процедуры
После гастроскопии пациент какое-то время находится в состоянии, напоминающим алкогольное опьянение. Он приходит в себя через 2–3 часа, когда перестают действовать седативные средства. А также у прошедших исследование некоторое время может наблюдаться отхождения газов из пищевода или желудка через рот и чувство распирания в животе на фоне остатка газов, применяемых для раздувания стенок желудка.
Кроме того, некоторые пациенты жалуются на щекотание или першение в горле, сухость, небольшую хрипоту или появление воспалительного процесса в глотке. Такие ощущения могут продолжаться до 3 дней. Облегчить состояние можно, если рассасывать специальные леденцы или полоскать горло содо-солевым раствором. Как правило, гастроскопия проходит без осложнений. Но в редких случаях может возникнуть кровотечение, перфорация или присоединение вторичной инфекции.
Пациент обязан срочно обратиться за медицинской помощью, если после процедуры у него появляются такие симптомы:
- острая или ноющая боль в абдоминальной области или разлитая по всему животу;
- лихорадочные состояния;
- серьезная одышка;
- обильная рвота с примесями крови.
Некоторые пациенты преклонного возраста на фоне выраженной сердечно-сосудистой недостаточности могут столкнуться с серьезнейшим осложнением в виде сердечного приступа или кровоизлияния в мозг. После сделанной гастроскопии в течение суток нельзя употреблять спиртное и курить. А также нежелательно садиться за руль в течение 12 часов.
Седацию при гастроскопии чаще всего выполняют с помощью Пропофола или Мидазолама
Что можно есть перед обследованием? Пример меню
Чтобы получить адекватные результаты и избежать развития негативных последствий, необходимо за 3 суток до исследования отказаться от некоторых продуктов.
Запрещенная еда в подготовительном периоде:
| Продукты | Вред |
| Медленно перевариваются |
| Вызывают метеоризм |
| Раздражают слизистую |
Во время подготовки к процедуре рацион должен состоять из:
- овощей (можно варить или тушить);
- протертых каш;
- легких супов (с курицей или овощами);
- мяса и рыбы нежирных сортов (тушеных или паровых).
Из напитков разрешены:
- настои трав;
- кисели;
- компот из сухофруктов.